Introducción
La deformidad de dedo en martillo se caracteriza anatomopatológicamente por una contractura en extensión de la articulación metatarsofalángica y una contractura en flexión de la interfalángica proximal y distal en un dedo menor. Sobre la cabeza distal de la falange proximal se halla una callosidad dolorosa al tacto (callo) y en la punta del dedo también se aprecia una callosidad. Las partes blandas sobre la articulación metatarsofalángica así como las partes volares la articulación media del dedo se hallan acortadas, de tal modo que la reducción manual de la deformidad de dedo en martillo sólo es posible por medios quirúrgicos. Para ello se han recomendado osteotomías de acortamiento y elevadoras del radio correspondiente, en combinación con procedimientos de partes blandas en la articulación metatarsofalángica4,10,11. Con ello desgraciadamente no se obtiene ninguna estabilidad inmediata.
La osteotomía diseñada por Helal6, una osteotomía en la mitad distal de la diáfisis, tiene como consecuencia una elevación incontrolada del fragmento distal y por ello no se recomienda para el tratamiento de la deformidad de dedo en martillo.
Queremos exponer aquí la osteotomía publicada en 1985 por Lowell Scott Weil (EE.UU.) y la de acortamiento expuesta en 1992 por Louis Samuel Barouk en Europa1,2; este método tiene la ventaja de una estabilidad primaria del pie y un ajuste preciso de la longitud final del radio.
Eliminación de la contractura en las articulaciones metatarsofalángica e interfalángica proximal de los dedos 2 a 5 a través de la liberación o elongación de la cápsula contracturada y de las partes blandas ligamentosas así como por la elongación de tendones. Osteotomía de acortamiento del radio medio y fijación con tornillos de pequeños fragmentos. El objetivo es la pronta recuperación de la carga sin dolor en la extremidad afectada.
Ventajas
* Corrección duradera de las partes blandas dorsales a través del acortamiento del hueso metatarsiano correspondiente.
* Acortamiento correcto del metatarsiano siguiendo el índice metatarsal.
* Es posible la corrección en un plano transverso con retención del fragmento distal incluido en la articulación conservándola.
* Fijación estable con tornillos de pequeños fragmentos lo cual permite una pronta carga postoperatoria.
Inconvenientes
* Limitaciones postoperatorias en la movilidad de la articulación metatarsofalángica.
* Posible inestabilidad en el plano rotatorio dada la fijación con un solo tornillo.
* No existe fijación de la placa plantar (fibrocartílago plantaris).
Indicaciones
* Deformidad fija de dedo en martillo con callosidad dolorosa con problemas en la marcha y con el calzado.
Relativas
* Metatarsalgia por alteración del índice metatarsiano.
* Alteración del eje del hueso metatarsiano en el plano transversal o sagital.
* Luxación persistente en la articulación metatarsofalángica tras exéresis de la base de la falange proximal (según técnica de Gocht5).
Contraindicaciones
* Metatarsalgia de etiología desconocida sin asociación con una contractura en extensión en la articulación metatarsofalángica o en flexión en la interfalángica proximal.
* Inestabilidad de la articulación metatarsofalángica por insuficiencia o ruptura de la placa volar.
* Hallux valgus doloroso.
Relativas
* Artritis reumatoide (estadios III-V de Larsen9).
* Pie plano valgo con eversión del retropié, aplanamiento del arco interno, y abducción del antepié.
Información para el paciente
* Puede ser necesaria una corrección de una deformidad en hallux valgus si está presente, para la reconstrucción de una carga correcta del pie.
* Pueden ser necesarias técnicas de cirugía plástica como zetaplastias en caso de contracturas graves del dedo.
* Riesgos generales como pueden ser trombosis, embolias, alteraciones de la cicatrización, edemas postoperatorios, alteraciones de la sensibilidad, síndrome del dolor regional complejo (algodistrofia).
* Recidiva.
* Déficit de movilidad en las articulaciones de los dedos.
* Dolor en el mediopié adyacente (metatarsalgia).
* Desarrollo de una falsa articulación (seudoartrosis) en los huesos metatarsianos.
* Posible irritación de partes blandas por la presencia de material por lo que puede ser necesaria la retirada de éste.
* Puede ser necesario llevar una ortesis de descarga del antepié durante unas 4-6 semanas postoperatorias.
* Disminución de la autonomía de marcha y de la capacidad de conducción de vehículos durante un mínimo de 6 semanas.
* Puede ser necesario un tratamiento por un fisioterapeuta y la colocación diaria de n vendaje durante al menos 12 semanas.
Preparación preoperatoria
* Valoración clínica de la extremidad inferior: en caso de recidiva se realizará una eco Doppler para identificar la arteria digital propia.
* Radiografía del pie afecto en proyecciones anteroposterior (AP), perfil, y oblicua. En la proyección ap se inclinará el haz 15º y en la oblicua 45º.
* Higiene del pie y manicura.
* Documentación fotográfica.
Instrumental e implantes
* Caja básica de pie.
* Periostótomo en cuchara (casa Link, Barkhausenberg 10, 22339 Hamburg).
* Motor para sierra y broca (hoja de 25-35 mm de largo y 5-7 mm de ancho).
* Broca de 1,4 mm grosor y medidor de profundidad.
* Tornillos de pequeños fragmentos (1,7 mm) de diferentes longitudes, preferiblemente autoterrajantes.
* Fluoroscopio.
Anestesia y posición
* Anestesia regional (el llamado bloqueo del pie) o raquianestesia o general.
* Posición cómoda en decúbito supino con almohadillado de la rodilla en caso de anestesia local.
* Colocación del pie en el borde externo de la mesa.
* Manguito neumático e isquemia desde el muslo o la pierna según sea la anestesia.
* Entallado del campo quirúrgico dejando el pie libre.
Relaciones anatómicas y cambios patológicos en una deformidad de dedo en martillo (figs. 1 a 4)
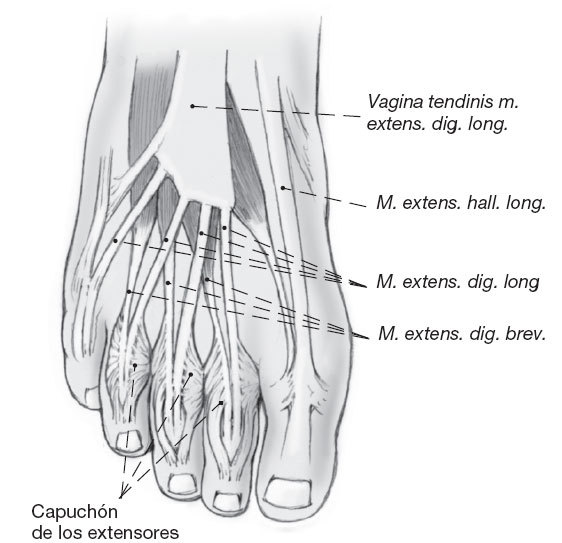
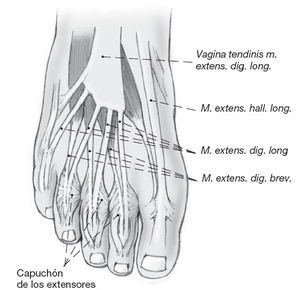
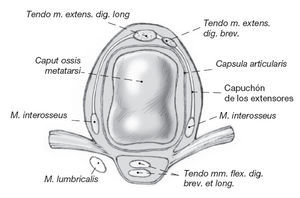
Figura 1
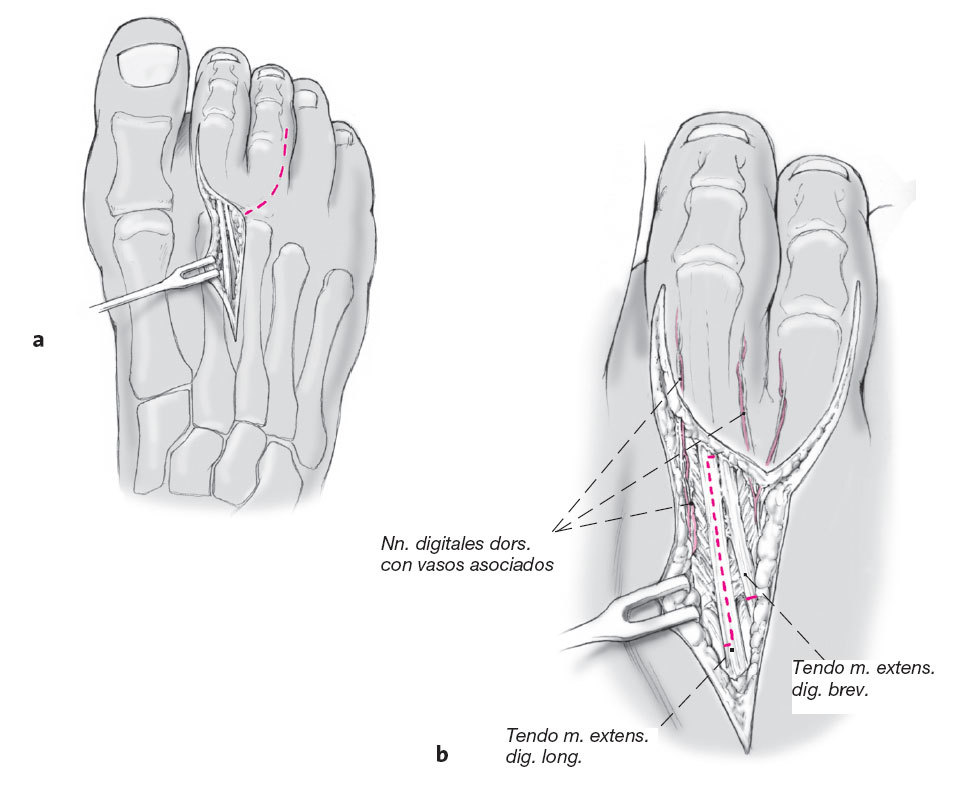
Localización de los tendones en el antepié. En los dedos 2 al 4 se localiza una extensión del flexor corto en el llamado capuchón de los extensores a la altura de la articulación metatarsofalángica. El tendón del extensor largo se localiza en la línea media, medial al extensor corto.
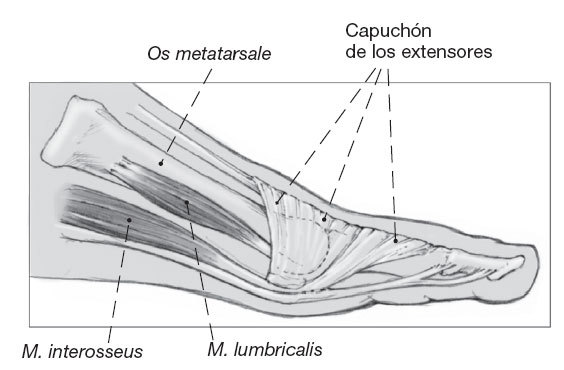
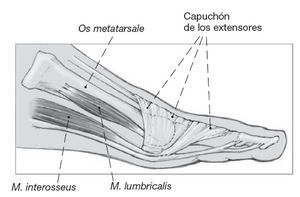
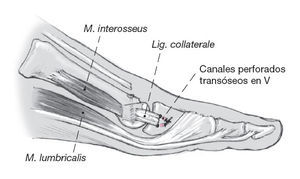
Figura 2
Visión lateral de la musculatura intrínseca de un radio del pie. Aparte de la inserción directa de los interóseos lumbricales dorsales y plantares en la base de la falange proximal, existe una extensión tendinosa de la musculatura intrínseca lateralmente al capuchón de los extensores.
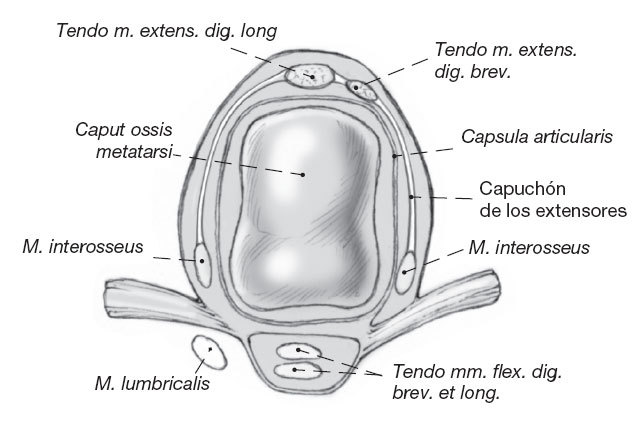
Figura 3
Sección frontal a la altura del metatarso con la localización de la musculatura intrínseca y del ligamento transverso intermetatarsiano.
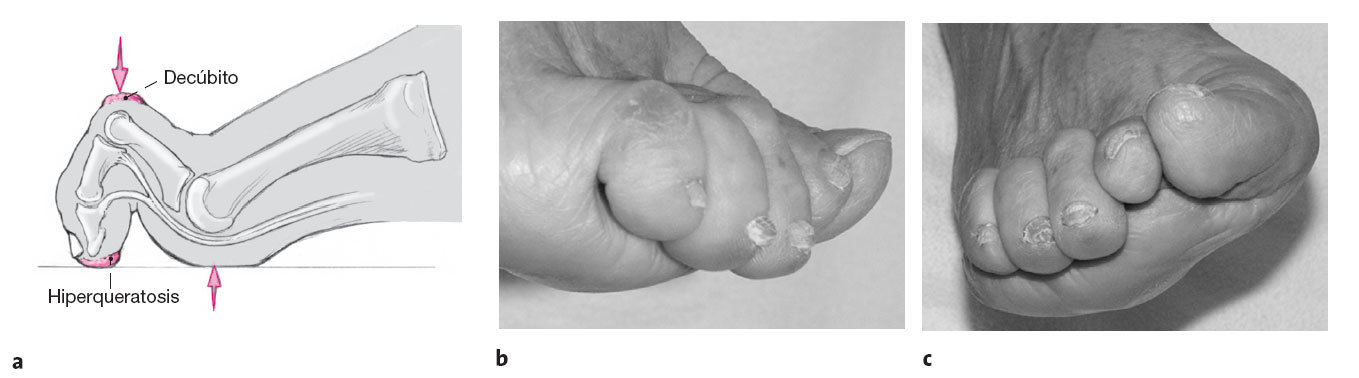
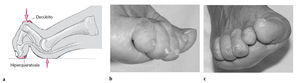
Figuras 4a-c
a) Típica deformidad de dedo en garra con formación de una luxación del dedo en la articulación de su base y una actitud en flexión
de la interfalángica. Ambas flechas señalan la localización más frecuente del dolor. La articulación interfalángica distal presente ocasionalmente también cierta flexión. Se localiza un decúbito enla cabeza de la falange proximal y un callo en el pulpejo del dedo.
b, c) Fotos de deformidad de dedo en garra de los dedos 3, 4, y 5 con una visión lateral (b) y desde el frente (c), mostrando
un abultamiento plantar debido al adelantamiento de la almohadilla plantar.
Técnica quirúrgica
Figuras 5 a 15
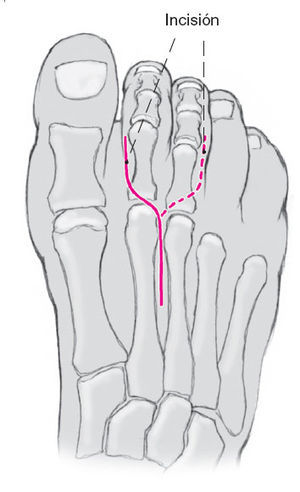
Figura 5
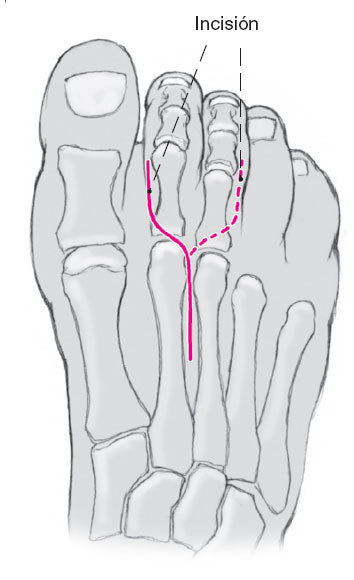
La incisión cutánea en S de unos 5-6 cm de longitud se inicia en la falange proximal inmediatamente al lado del tendón del extensor común de los dedos; la incisión cruza oblicua la base de la falange proximal y se dirige recta hacia la comisura.
Si se tiene que intervenir dos radios adyacentes se puede realizar la prolongación proximal en espejo quedando al final una incisión en Y.
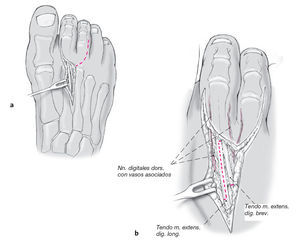
Figuras 6a y b
Se diseca el tejido subcutáneo aislando el nervio digital dorsal (a). Exposición del llamado capuchón de los extensores y del tendón del extensor corto de los dedos que lo recorre lateralmente (b).
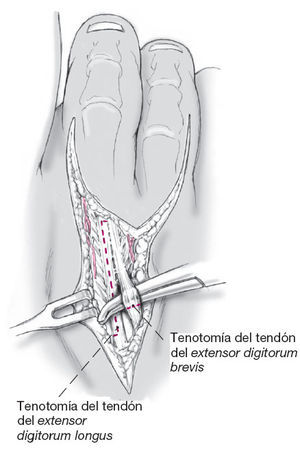
Figura 7
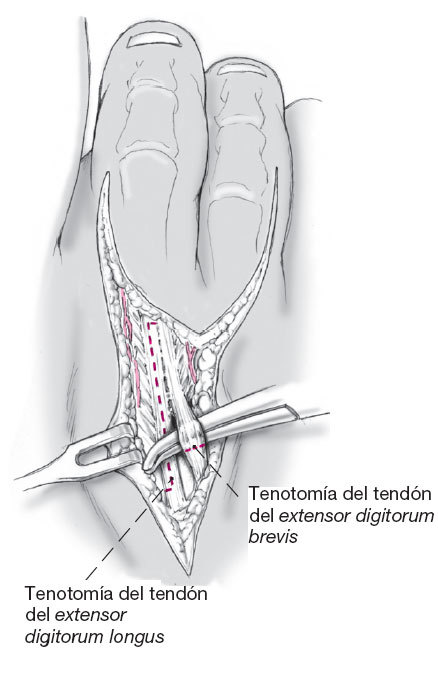
El tendón corto se seccionará transversalmente y proximal a la inserción al capuchón de los extensores; el tendón se diseca previamente con una pinza. El tendón del extensor largo se tenotomiza longitudinalmente en Z. Las partes medial y lateral del gancho de los extensores se respeta y se expone la cápsula dorsal de la articulación metatarsofalángica.
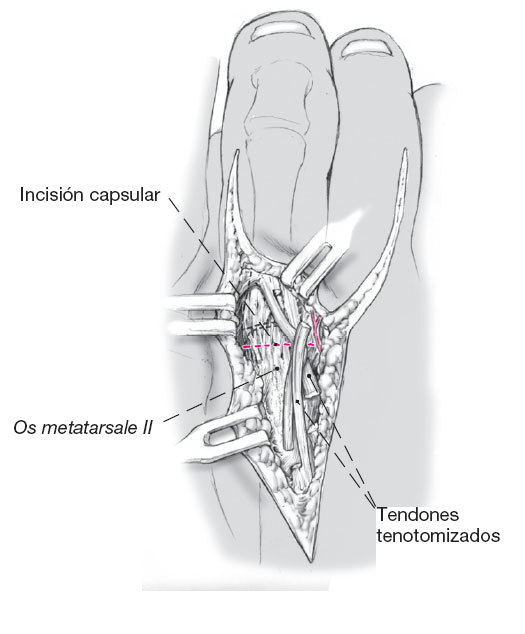
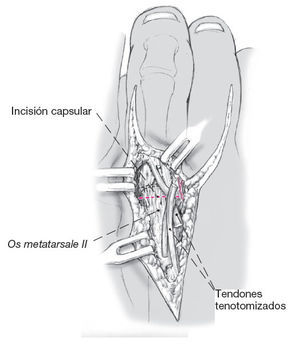
Figura 8
Se identifica la cápsula dorsal de la articulación metatarsofalángica. Incisión transversa de la cápsula unos milímetros proximal a la interlínea. Disección subperióstica
de la cabeza del metatarsiano. Se seccionan los ligamentos colaterales cerca de su inserción en la falange proximal.
Figura 9
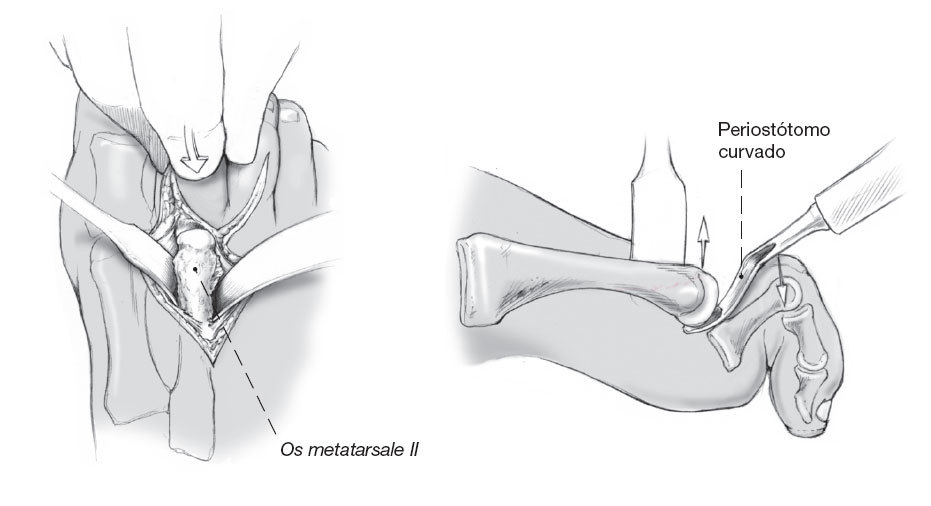
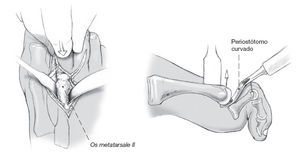
Esquema del campo quirúrgico. Previa a la osteotomía se rodea la cabeza del metatarsiano con separadores de Hohmann.
Luxación plantar de la falange con tracción longitudinal y ayuda de un periostótomo curvo por debajo de la cabeza del metatarsiano.
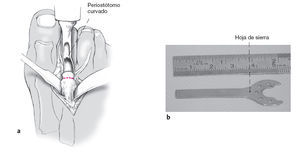
Figuras 10a y b
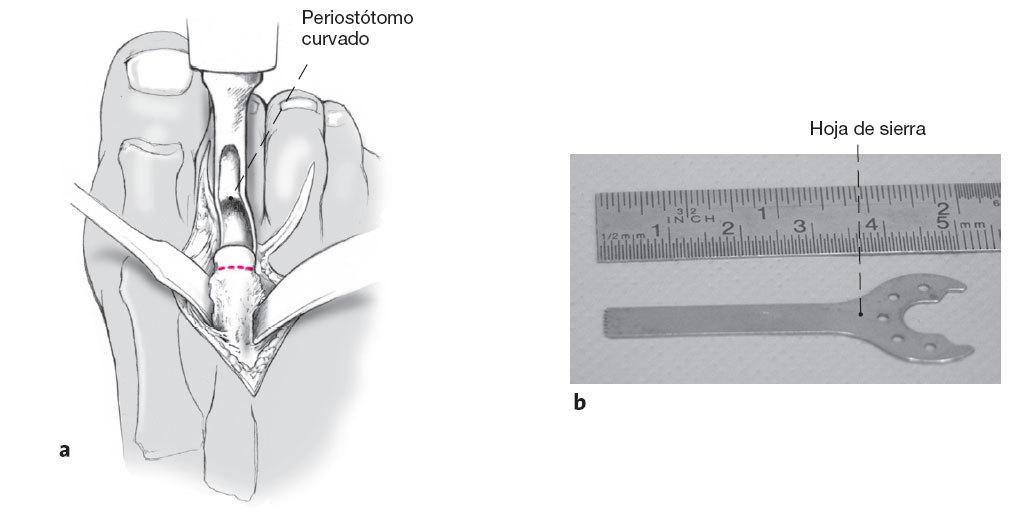
Para asegurar el éxito de la intervención es de capital importancia la localización exacta de la osteotomía. Por ello se ha de luxar totalmente el dedo afecto a plantar (a). Para la osteotomía utilizaremos una hoja de sierra de longitud 25-35 mm y de ancho 5-7 mm (b).
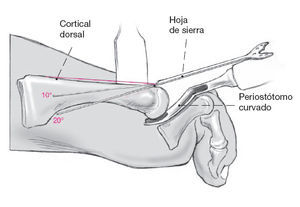
Figura 11
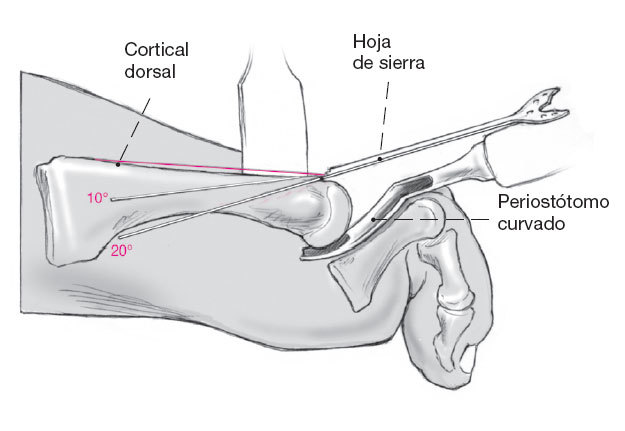
La osteotomía se inicia en la zona dorsal del metatarsiano y se dirige a la zona plantar en los metatarsianos 2 a 3 en un ángulo de unos 10-20º. Puede ser de ayuda usar la cortical dorsal del metatarsiano para determinar el ángulo. En los metatarsianos
4 al 5 el ángulo a plantar debería ser de 20-30º.
Figuras 12a y b
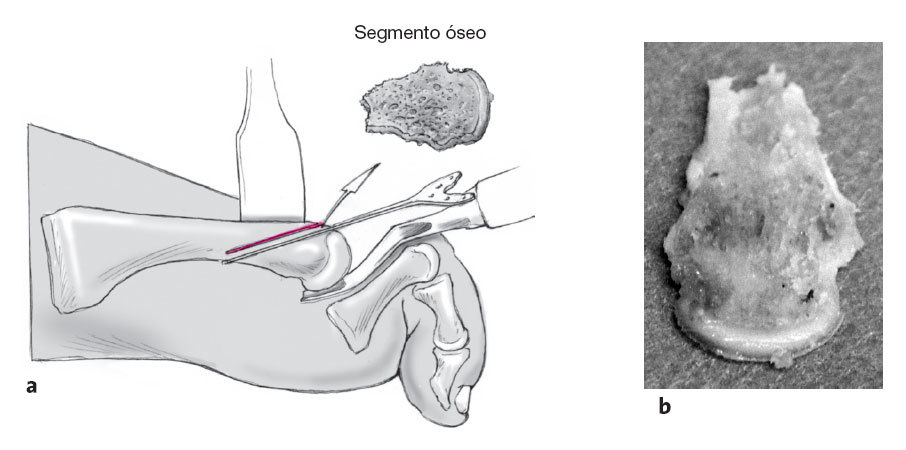
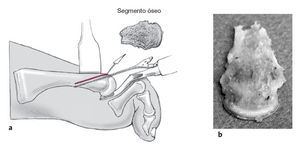
Esquema de la toma de un segmento óseo del metatarsiano con un acortamiento > 4 mm de éste (a). Este paso es necesario para evitar una prolongación hacia plantar al proximalizar la cabeza. Se recomienda seguir las siguientes fases: la primera osteotomía debería ser incompleta dejando la cortical plantar intacta para a continuación realizar la segunda osteotomía, completar la primera y tomar el segmento óseo (b).
Figura 13
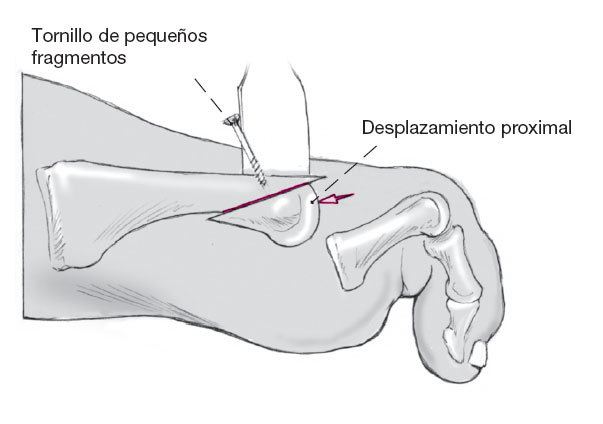
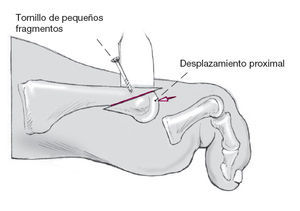
Esquema del desplazamiento a proximal de la cabeza del metatarsiano.
Figura 14
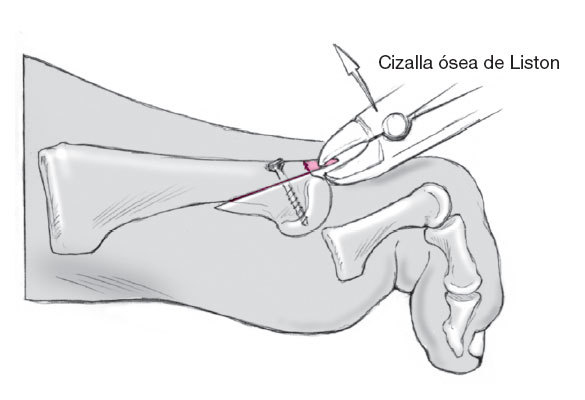
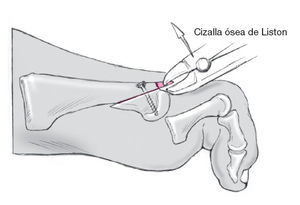
Tras comprobar que se ha obtenido la longitud correcta se estabiliza con uno o dos tornillos de 1,7 mm de diámetro dependiendo del tamaño del fragmento. El resto del hueso
que protruya se ha de resecar con la cizalla de hueso de Liston.
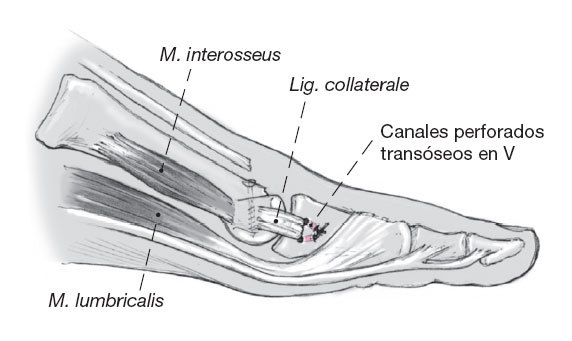
Figura 15
Los ligamentos colaterales desinsertados de la falange se reinsertan transóseos. Se practican para ello dos canales óseos mediales y laterales levemente convergentes que permitan la fijación transósea. En este momento se pueden corregir desaxaciones laterales del dedo equilibrando partes blandas. No es fácil ni se aconseja suturar la cápsula dorsal.
Se sutura lateralmente alongándolo el tendón del extensor largo de los dedos con sutura monofilamento (p. ej., PDS 4/0).
La correcta tensión de partes blandas se valora palpando la almohadilla plantar: se debería palpar el "contacto plantar" del radio intervenido. Se debe evitar una sobrecorrección en flexión dorsal.
Consideraciones especiales
* Si es necesaria una corrección de la superficie articular en el plano transversal además del acortamiento metatarsiano, se puede conseguir la congruencia de la articulación metatarsofalángica rotando la cabeza metatarsiana. En dicho caso se puede añadir un segundo tornillo para asegurar la rotación.
* El nivel de acortamiento se puede decidir con la escopia valorando los metatarsianos adyacentes si estos no son palpables.
Tratamiento postoperatorio
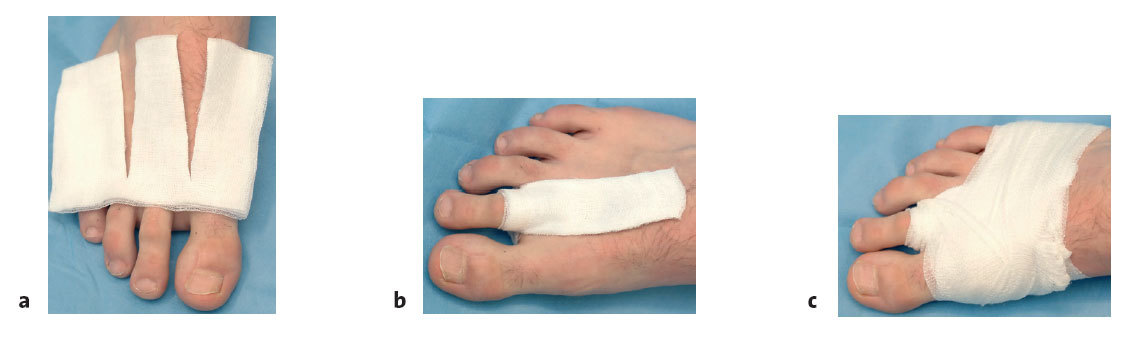
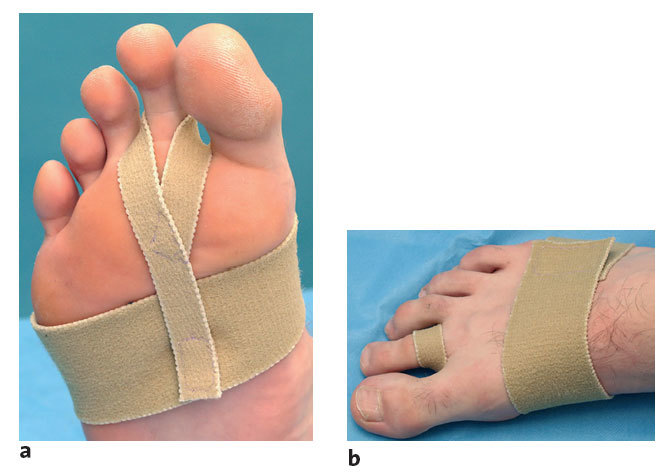
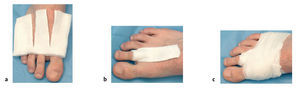
* Apósito y vendaje del dedo afecto en la posición corregida (figs. 16a-c). Control radiológico en dos planos del antepié.
* Elevación de la extremidad en una férula.
* Crioterapia local.
* Inicio de la movilización activa con la articulación del tobillo. El paciente se debería levantar lo antes posible.
* Tratamiento medicamentoso antiinflamatorio durante los primeros 5 días postoperatorios.
* Profilaxis de la trombosis con heparina de bajo peso molecular hasta acabar la cuarta semana postoperatoria.
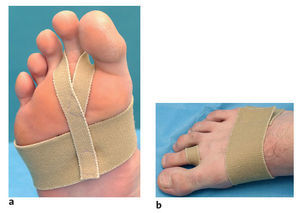
* A partir del segundo día se recambia el vendaje y el apósito. Se coloca un vendaje de tracción plantar (figs. 17a y b). Zapato de descarga ortopédico. Tras remitir el dolor se inicia la movilización del paciente.
* A partir del tercer día postoperatorio se inicia la movilización activa del dedo operado hacia plantar. Se coloca un vendaje correctivo (figs. 17a y b). Esta ortesis se llevará al menos durante 4 semanas en los momentos en que no se realice ejercicio.
* Retirada de sutura a los 10-14 días. Si se mantiene la tumefacción se realizará drenaje linfático.
* Tras 4 semanas de la intervención radiografía del antepié en dos planos: si se comprueba una consolidación suficiente aumento progresivo de la carga con zapatos normales de suela plana.
* A las 6 semanas se autoriza ir en bicicleta. El vendaje correctivo se llevará sólo por la noche hasta la semana 12.
* Reeducación de la marcha, centrándose en el despegue. Progresión hacia la marcha sin ayuda de ortesis en el ámbito doméstico. Se alcanzará la capacidad laboral para trabajos eminentemente sedentarios hacia las 6 semanas postoperatorias.
* A las 12 semanas de la intervención último control clínico y radiológico y dependiendo de los hallazgos se decidirá si es necesario la ayuda con plantillas para soporte del arco transversal del antepié.
* Vuelta al trabajo y reinicio de actividades deportivas incluyendo la carrera.
* Por regla general no es necesaria en el futuro la retirada de material.
Errores, riesgos y complicaciones
* Alteraciones de la vascularización intraoperatoria del dedo pequeño: a pesar del acortamiento del radio del mediopié y la relajación consiguiente de las partes blandas dorsales, tras apertura del manguito nos podemos encontrar con un espasmo vascular y retraso importante de la perfusión de un dedo pequeño. En esos casos se pueden tomar medidas que produzcan hiperemia local como por ejemplo colocación de compresas calientes, aplicación local de bloqueadores de los receptores alfa o colocación de un parche de nitroglicerina en la zona de la arteria poplítea.
* Déficit de movilidad en la base del dedo: el acortamiento a costa del metatarsiano implica un desplazamiento proximal del centro de rotación de la articulación metatarsofalángica que conlleva una pérdida de fuerza de la musculatura intrínseca y con ello la flexión plantar de la articulación de la base del dedo1. Los pacientes se quejan de una limitación de la movilidad activa. Las medidas de tratamiento conservador como las movilizaciones con tracción pueden ser efectivas hasta la semana 12 postoperatoria.
* Formación de cicatrices hipertróficas o hiperestésicas: la causa más frecuente en una incisión demasiado corta o perpendicular a las líneas de tensión cutánea. En la fase precoz postoperatoria se pueden mejorar las molestias con la movilización de la cicatriz con anestesia o con una infiltración local de anestesia. Si en algún raro caso la estética es muy importante se tendría que corregir la cicatriz.
* Alteraciones de la sensibilidad por lesión del nervio digital propio: se aprecia a menudo por hipertracción de los separadores o por sección de los nervios cutáneos en las liberaciones amplias de partes blandas periarticulares. Los pacientes en el postoperatorio aquejan una sensibilidad disminuida en la zona dorsal del dedo. No existe un tratamiento específico. Si la continuidad del nervio está mantenida, las alteraciones de la sensibilidad remiten mucho dentro de las primeras 12 semanas.
* Metatarsalgia sobre el radio afecto: en la mayoría de los casos estas molestias se deben a una colocación plantar de la cabeza del metatarsiano. Las causas de ello pueden ser una orientación demasiado plantar del plano de osteotomía con hundimiento de la cabeza del metatarsiano o por una insuficiente resección de un segmento óseo paralelo plantar. Raramente existe una alteración grave de las longitudes del arco metatarsiano. Si se trata de una sintomatología leve se puede mejorar utilizando una suela blanda y una plantilla de apoyo retrocapital. Si persisten las molestias se tendría que realizar una revisión quirúrgica. Ello se debe realizar mediante la elevación del metatarsiano de forma dosificada, lo cual a causa de la intervención previa se realizará mejor en la metáfisis proximal mediante la toma de una cuña de base dorsal. Si la causa de las molestias es un exceso de longitud del metatarsiano se tendría que realizar un nuevo acortamiento del radio.
* Metatarsalgia en los radios adyacentes: en caso de osteotomías de acortamiento con exceso de elevación de la cabeza del metatarsiano o acortamiento excesivo del radio afecto, pueden aparecer molestias mecánicas en las cabezas de los metatarsianos adyacentes. Aquí también se plantean primero las medidas conservadoras mencionadas. Si no se obtiene ninguna mejora, puede ser necesaria una corrección quirúrgica. En estos casos se recomienda corregir hacia plantar el metatarsiano intervenido mediante una osteotomía en cuña de apertura en metáfisis proximal. De forma alternativa también se plantea la elevación de cabeza de los metatarsianos adyacentes mediante una toma de una cuña dorsal en la región subcapital del mediopié12.
* Colocación incorrecta del dedo pequeño en el plano transversal: un desplazamiento lateral de la cabeza del metatarsiano o un capotamiento de la superficie articular pueden llevar a una situación incorrecta de dicho dedo pequeño hacia medial o hacia lateral. En caso grave los pacientes se quejan de dolores de presión y de un desplazamiento del dedo pequeño adyacente. Si no tiene éxito un vendaje corrector en tracción del dedo en una fase precoz, se puede hacer un tratamiento sintomático mediante una transposición dorsal del flexor largo de los dedos3. No se recomienda una corrección de la superficie articular mediante osteotomía subcapital debido a la osteotomía previa.
* Déficit de contacto con el suelo: dado que la osteotomía de acortamiento metatarsiana conlleva un desplazamiento proximal del centro de rotación de la articulación metatarsofalángica, se da un debilitamiento de la musculatura intrínseca y con ello de la flexión plantar en la articulación de la base del dedo1. Esto se puede comprobar intraoperatoriamente mediante la palpación de la almohadilla plantar. Si se aprecia sin alteración una "subluxación" dorsal se recomienda una transposición del tendón del flexor largo de los dedos a dorsal para tracción del dedo pequeño.
* Irritación de partes blandas por implante sobredimensionado: los tornillos que sobrepasan la cortical plantar de la cabeza del metatarsiano pueden ser responsables de molestias mecánicas. En estos casos se recomienda la retirada de material (lo más pronto tras 12 semanas).
* Alteraciones de la cicatrización superficial: en pacientes mayores el tratamiento crónico con corticoides o una tracción desmedida con los separadores puede conllevar alteraciones de la cicatrización superficial con necrosis parcial de los bordes de la herida. Si se cuida la herida se consigue en todos los casos una cura por segunda intención.
* Infecciones de la herida: las infecciones precoces o tardías ya son raras en los abordajes complejos de la cirugía del pie. A través de un desbridamiento quirúrgico precoz con toma de antibióticos específica se alcanza en la mayor parte de los casos la curación.
* Síndrome del dolor regional complejo ("distrofia-Südeck"): esta alteración de la regulación neurológica en el pie es muy rara en el pie. Sin embargo cuando el cuadro clínico-radiológico apoya el diagnóstico, se recomienda en los estadios agudos el tratamiento con calcitonina, un tratamiento medicamentoso analgésico y medidas físicas terapéuticas (baños de contraste, drenaje linfático).
Resultados
En el plazo desde 1994 al 2001 se intervinieron 318 pacientes (397 pies) con una osteotomía de acortamiento de los radios del mediopié segundo al quinto. Las 239 mujeres y los 79 varones presentaban una edad promedio de 56,8 años en el momento de la intervención. Las indicaciones fueron la deformidad en garra (194 pies, 48,9%), metatarsalgia resistente al tratamiento con hiperpresión demostrada bajo la cabeza afectada del metatarsiano (143 pies, 36%), metatarsalgia con alteración de la fórmula metatarsal (55 pies, 13,8%) o la artrosis secundaria de la articulación metatarsofalángica (5 pies, 1,3%).
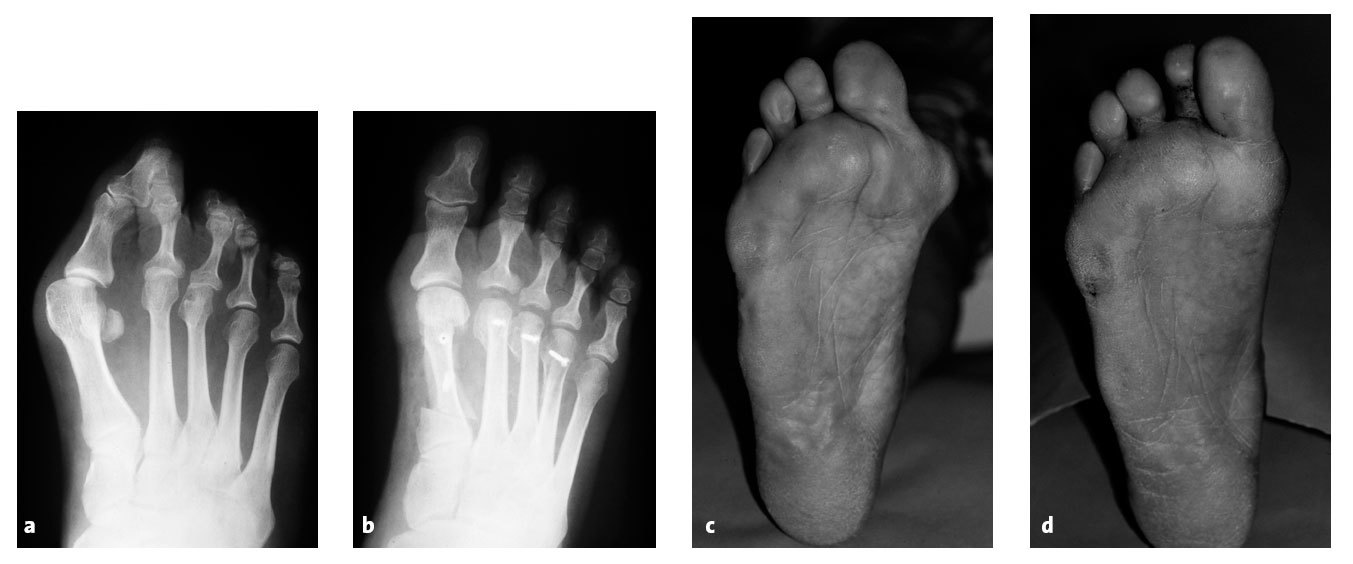
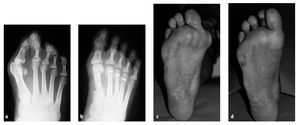
Se valoraron 271 pacientes (85,2%) de forma clínica y radiológica tras un promedio de 6,5 años (1,9-9,7 años) (figs. 18a-d). Veintisiete pacientes habían cambiado de domicilio, 17 pacientes renunciaron al seguimiento por diferentes motivos, y 3 pacientes habían fallecido mientras tanto. No se señaló ninguna infección profunda. Siete alteraciones de la cicatrización (2,6%) se curaron con tratamiento local sin secuelas. Cuatro pacientes (1,5%) desarrollaron un síndrome del dolor regional complejo ("distrofia de Südeck") que requirió más semanas de tratamiento (calcitonina, terapia neural, tratamiento del dolor). En 19 pacientes (7%) se practicó tras un promedio de 3,2 años una osteotomía de acortamiento en los dedos adyacentes, y en nueve pacientes (3,3%) se realizó una artrodesis de la interfalángica proximal por una contractura dolorosa en flexión y conflicto con el calzado.
En dos pacientes (0,8%) con una artropatía diabética se apreció una luxación de la cabeza del metatarsiano con un aflojamiento simultáneo del tornillo, de tal modo que tuvo que realizarse una resección de la cabeza del metatarsiano. Siguiendo la valoración de la escala de la American Orthopaedic Foot and Ankle Society (AOFAS)8 con un máximo puntuable de 100, se obtuvo en el momento del seguimiento un promedio de 83 puntos (58-100 puntos). De forma notable, 234 pacientes (86,3%) adolecían de una práctica ausencia de la flexión plantar activa mientras que la dorsiflexión quedaba limitada en un 50%. Nueve pacientes (3,3%) aquejaban una metatarsalgia de transferencia documentada clínica y podográficamente, 50 pacientes (18,5%) mostraban una nueva subluxación dorsal de la articulación metatarsofalángica con déficit de contacto del dedo con el suelo.
Radiológicamente se apreció una consolidación ósea de la osteotomía metatarsiana sin señales y signos de osteonecrosis. Noventa y siete (35,8%) mostraron una desaxación leve (hasta 30º) en el plano transversal del dedo. En la proyección anteroposterior en carga del pie afecto no se pudo visualizar la articulación metatarsofalángica del dedo en 72 pacientes (26,6%), lo que se interpretó como una nueva incongruencia articular en el plano sagital ("subluxación dorsal").
Aunque los resultados de la osteotomía de acortamiento metatarsiano son satisfactorios, se aprecian subluxaciones dorsales recurrentes2 y una pérdida considerable de la movilidad activa de la articulación metatarsofalángica, hecho publicado por otros autores7. Por este motivo debería restringirse mucho la indicación quirúrgica. En caso de tendencia persistente intraoperatoria a la subluxación, debería realizarse una transposición dorsal del flexor largo del dedo para contrarrestar la subluxación del dedo pequeño.