El FRAX es una herramienta accesible on line que permite calcular el riesgo de fractura a partir de una serie de factores de riesgo clínicos, tanto si se conoce la densidad mineral ósea como si no. Por la calidad de los datos a partir de los que se ha calculado y la metodología utilizada en estos momentos es, probablemente, el método más recomendable para la determinación del riesgo de fractura. Sin embargo, tiene limitaciones y el juicio clínico del médico sigue siendo fundamental, sobre todo para la valoración de factores de riesgo no incluidos en el algoritmo, como la densidad mineral ósea lumbar o la frecuencia de caídas.
La aceptación y la utilización del FRAX de forma generalizada permitiría, por una parte, identificar a las personas con un elevado riesgo de fractura osteoporótica, tributarias de intervención precoz y que, hasta ahora, pasan desapercibidas. Por otra parte, el FRAX podría colaborar a disminuir el número de tratamientos innecesarios por administrarse a pacientes con un riesgo de fractura bajo.
Otra utilidad potencial del FRAX sería su utilización para decidir a qué pacientes solicitar una densitometría ósea.
FRAX is a tool that is available online to calculate the risk of fracture from a number of clinical risk factors, whether bone mineral density is known or not. Due to the quality of the data used in its calculation and the methodology employed, FRAX is now probably the preferred method for determining fracture risk. However, this tool has certain limitations and the physician's clinical judgment remains critical, especially for the assessment of risk factors not included in the algorithm such as lumbar bone mineral density or frequency of falls.
The wide acceptance and use of FRAX could identify people at high risk of osteoporotic fracture, who are suitable for early intervention and are so far overlooked. Equally, FRAX could help to reduce the number of unnecessary treatments in patients with a low fracture risk.
Another potential use of FRAX would be its use in identifying patients with indications for bone densitometry.
Las fracturas osteoporóticas o por fragilidad representan un grave problema de salud por sus consecuencias sobre la morbimortalidad de los pacientes y por los costes económicos que generan. Se estima que, en el mundo, unos 200 millones de adultos tienen osteoporosis y, aunque disponemos de técnicas adecuadas para el diagnóstico y de tratamientos efectivos para disminuir el riesgo de fractura, aún es una enfermedad infradiagnosticada e infratratada.
La densidad mineral ósea (DMO) determinada por absorciometría fotónica dual de fuente radiológica se asocia estrechamente a la presentación de fracturas: el riesgo de fractura se dobla por cada disminución de una desviación estándar de la DMO1,2 y la población por debajo del umbral de diagnóstico de osteoporosis (T-score ≤−2,5) representa una población de alto riesgo de fractura. Sin embargo, los estudios epidemiológicos3 y la experiencia clínica ponen de manifiesto que una alta proporción de mujeres que presentan una fractura tienen una DMO en el intervalo de osteopenia o, incluso, normal. Mientras que a los 50 años solo un 5% de las mujeres tiene osteoporosis4, el 20% de las fracturas se produce entre los 50–60 años5.
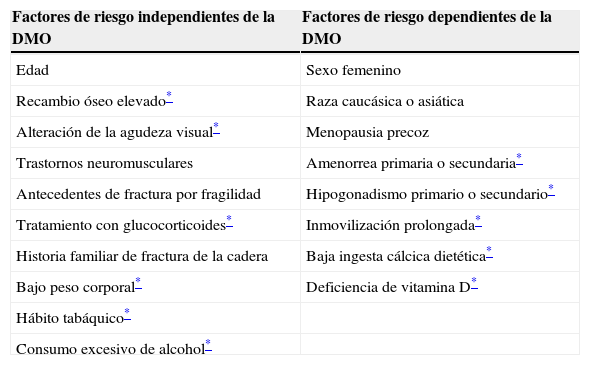
Aparte de la DMO, otros factores contribuyen al riesgo de fractura, algunos de estos dependientes y otros independientes de la DMO, unos modificables y otros no modificables (tabla 1)6. La edad es un claro ejemplo de factor independiente de riesgo de fractura (la incidencia anual de fractura de la cadera se multiplica aproximadamente por 30 entre los 50–90 años, mientras que por la disminución de la DMO que se produce en el mismo período de tiempo sería de esperar un aumento de 4 veces)4,7,8. La historia familiar de osteoporosis, la historia personal de haber presentado una fractura por fragilidad, tener un bajo peso corporal y el tabaquismo son otros factores de riesgo reconocidos y para tener en cuenta al considerar a quién solicitar una densitometría ósea y a quién tratar9.
Factores de riesgo de fractura osteoporótica
| Factores de riesgo independientes de la DMO | Factores de riesgo dependientes de la DMO |
| Edad | Sexo femenino |
| Recambio óseo elevado* | Raza caucásica o asiática |
| Alteración de la agudeza visual* | Menopausia precoz |
| Trastornos neuromusculares | Amenorrea primaria o secundaria* |
| Antecedentes de fractura por fragilidad | Hipogonadismo primario o secundario* |
| Tratamiento con glucocorticoides* | Inmovilización prolongada* |
| Historia familiar de fractura de la cadera | Baja ingesta cálcica dietética* |
| Bajo peso corporal* | Deficiencia de vitamina D* |
| Hábito tabáquico* | |
| Consumo excesivo de alcohol* |
DMO: densidad mineral ósea.
La estimación del riesgo de fractura mejora mediante la combinación del riesgo que supone la DMO con los factores de riesgo de fractura clínicos10. Por este motivo, es interesante disponer de un algoritmo capaz de integrar la contribución independiente al riesgo de fractura de la DMO con otros factores de riesgo de fractura.
Desde el primer trimestre de 2008 disponemos de acceso libre y gratuito on line a la herramienta FRAX, desarrollada por Kanis et al en la Universidad de Sheffield con el patrocinio de la OMS, que calcula el riesgo absoluto de fractura en los próximos 10 años a partir de factores de riesgo clínicos y, si se dispone de ella, de la DMO11.
¿Cómo se ha hecho el FRAX?11El FRAX se ha confeccionado a partir de los datos basales y de seguimiento de 9 cohortes poblacionales prospectivas que incluyeron 59.232 pacientes (el 74% eran mujeres) de entre 40–90 años de edad con un seguimiento total de 249.898 pacientes-año. Durante el seguimiento se recogieron un total de 3.495 fracturas por fragilidad, 974 de ellas eran de la cadera. Con estos datos se calculó la contribución al riesgo de fractura de los diferentes factores de riesgo.
Por otro lado, se calculó la incidencia de fractura de la cadera en cada país a partir de estudios epidemiológicos locales. Los datos en la población española proceden de 5 estudios epidemiológicos de fractura de la cadera realizados en Barcelona en 198412, Sevilla y Madrid en 198913, Zamora en 199114, Canarias en 199015 y Cantabria en 200616.
Los factores de riesgo de fractura que finalmente fueron incluidos en el FRAX por su consistencia en las diferentes cohortes se muestran en la tabla 2.
Factores de riesgo de fractura incluidos en el FRAX
| Edad |
| Sexo |
| Índice de masa corporal |
| Antecedente de fractura por fragilidad en la edad adulta |
| Antecedente de fractura de la cadera en alguno de los progenitores |
| Tabaquismo activo |
| Ingesta de glucocorticoides |
| Artritis reumatoide |
| Osteoporosis secundaria |
| Consumo excesivo de alcohol |
| Densidad mineral ósea |
La información proporcionada por las cohortes se integró en una regresión de Poisson en la que los eventos de fractura y muerte fueron incluidos como funciones continuas; se construyeron 4 modelos matemáticos:
- •
Riesgo de presentar una fractura osteoporótica global (incluyendo fractura vertebral clínica, fractura de la cadera, el antebrazo y el húmero proximal) sin inclusión de la DMO en el algoritmo diagnóstico.
- •
Riesgo de presentar una fractura de la cadera sin inclusión de la DMO en el algoritmo diagnóstico.
- •
Riesgo de presentar una fractura osteoporótica global con inclusión de la DMO en el algoritmo diagnóstico.
- •
Riesgo de presentar una fractura de la cadera con inclusión de la DMO en el algoritmo diagnóstico.
En los 4 modelos, el FRAX proporciona el riesgo absoluto de fractura en los próximos 10 años.
Los datos que aportan los estudios sobre la incidencia de fractura de la cadera son altamente fiables, ya que todos los pacientes con este tipo de fractura ingresan en un hospital y el diagnóstico es registrado minuciosamente. Por el contrario, los pacientes con fracturas del húmero o del antebrazo son tratados ambulatoriamente y los diagnósticos, infrarregistrados. Aún más, la incidencia de fractura vertebral varía sensiblemente según el criterio diagnóstico aplicado (clínico, radiológico o morfométrico).
Los mejores datos epidemiológicos sobre las fracturas proceden de Malmö, Suecia. La mayoría de los países incorporados al FRAX, incluida España, disponen únicamente de datos de fractura de la cadera, por lo que el riesgo de fractura osteoporótica global se ha estimado utilizando la relación edad-específica entre incidencia de fractura global y de fractura de la cadera de Malmö. Por lo tanto, el modelo matemático calcula el riesgo de fractura global mediante proporciones universales con el riesgo de fractura de la cadera, pero utiliza índices de fractura de la cadera y mortalidad específicos de cada país.
Finalmente, el modelo de cálculo se validó en 11 cohortes independientes con un seguimiento superior a un millón de pacientes-año11.
¿Cómo funciona?FRAX es accesible on line en http://www.shef.ac.uk/FRAX y permite el cálculo del riesgo absoluto de fractura osteoporótica global y de la cadera en los próximos 10 años en diferentes poblaciones, incluida la española (fig. 1), con edades entre 40-90 años y que no reciben tratamiento para la osteoporosis.
Los datos que hay que introducir de forma obligatoria son la edad, el sexo, el peso (kg) y la talla (cm) del paciente. El resto, excepto la DMO, son variables dicotómicas; en éstas, si no se completan, se asume una respuesta negativa.
Estas variables son las siguientes:
- 1.
Antecedente de fractura por fragilidad en la edad adulta (incluye fractura vertebral radiográfica).
- 2.
Antecedente de fractura de la cadera en alguno de los progenitores.
- 3.
Tabaquismo activo.
- 4.
Antecedente de ingesta de glucocorticoides durante más de 3 meses en total en una dosis de 5mg/día o superior.
- 5.
Antecedente de artritis reumatoide.
- 6.
Antecedente de osteoporosis secundaria (que incluye cualquiera de las siguientes):
- a.
Hipogonadismo no tratado.
- b.
Osteogénesis imperfecta.
- c.
Enfermedad inflamatoria intestinal.
- d.
Inmovilidad prolongada.
- e.
Transplante de órgano.
- f.
Diabetes tipo i.
- g.
Hipertiroidismo no tratado.
- a.
- 7.
Ingesta de 3 o más unidades de alcohol al día (1 unidad: una caña de cerveza, una copa de licor, una copa de vino o una copa de aperitivo).
La artritis reumatoide comporta un riesgo de fractura sobreañadido al de la DMO17. Esto no está demostrado de forma tan consistente para las otras osteoporosis secundarias, por lo que, en este caso, solo contribuyen en el cálculo del riesgo de fractura si no se introduce la DMO.
Si se dispone de la DMO, se recomienda introducirla. Hay que seleccionar el tipo de densitómetro utilizado para determinar la DMO e introducir la DMO del cuello femoral en valor absoluto (g/cm2). Cuando no se introduce la DMO, el modelo calcula el riesgo sustituyéndola por el índice de masa corporal.
Tanto si se ha introducido la DMO como si no, al pulsar el botón Calcular, se nos proporciona el riesgo absoluto de fractura osteoporótica global y de fractura de la cadera.
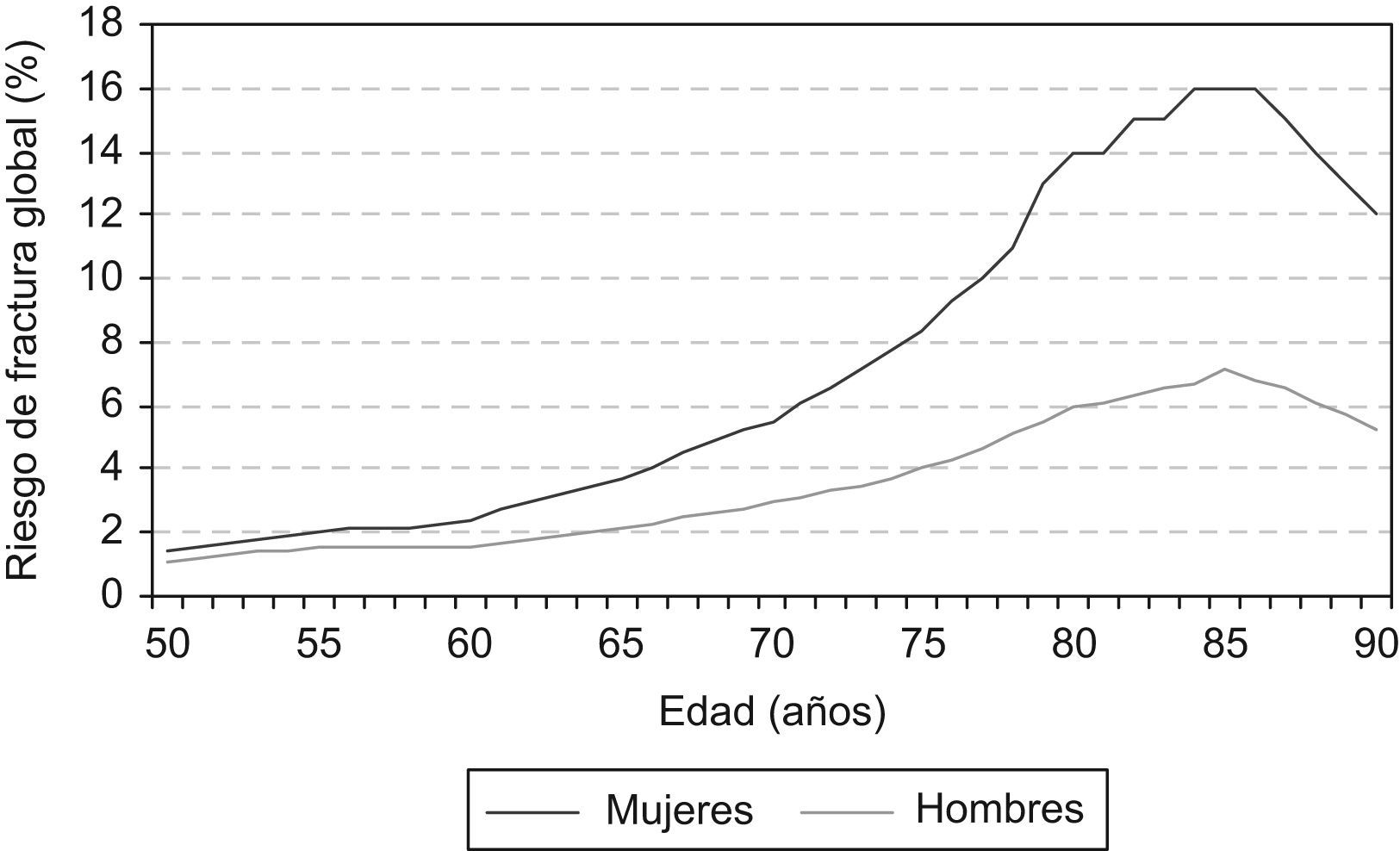
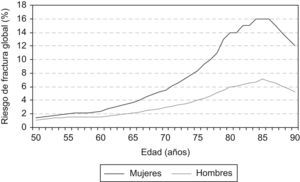
En la población española, la distribución de riesgo calculado se muestra en la figura 2.
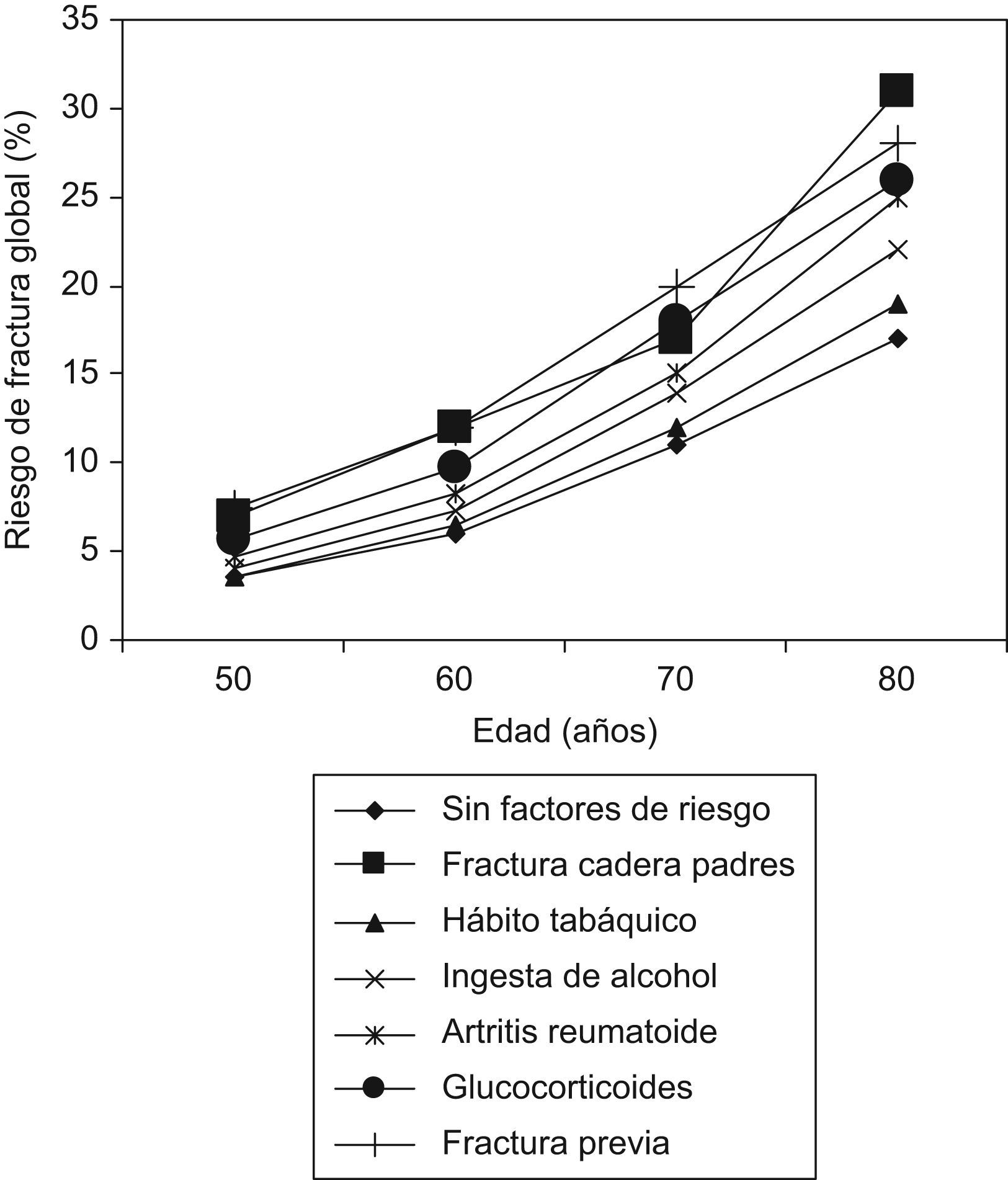
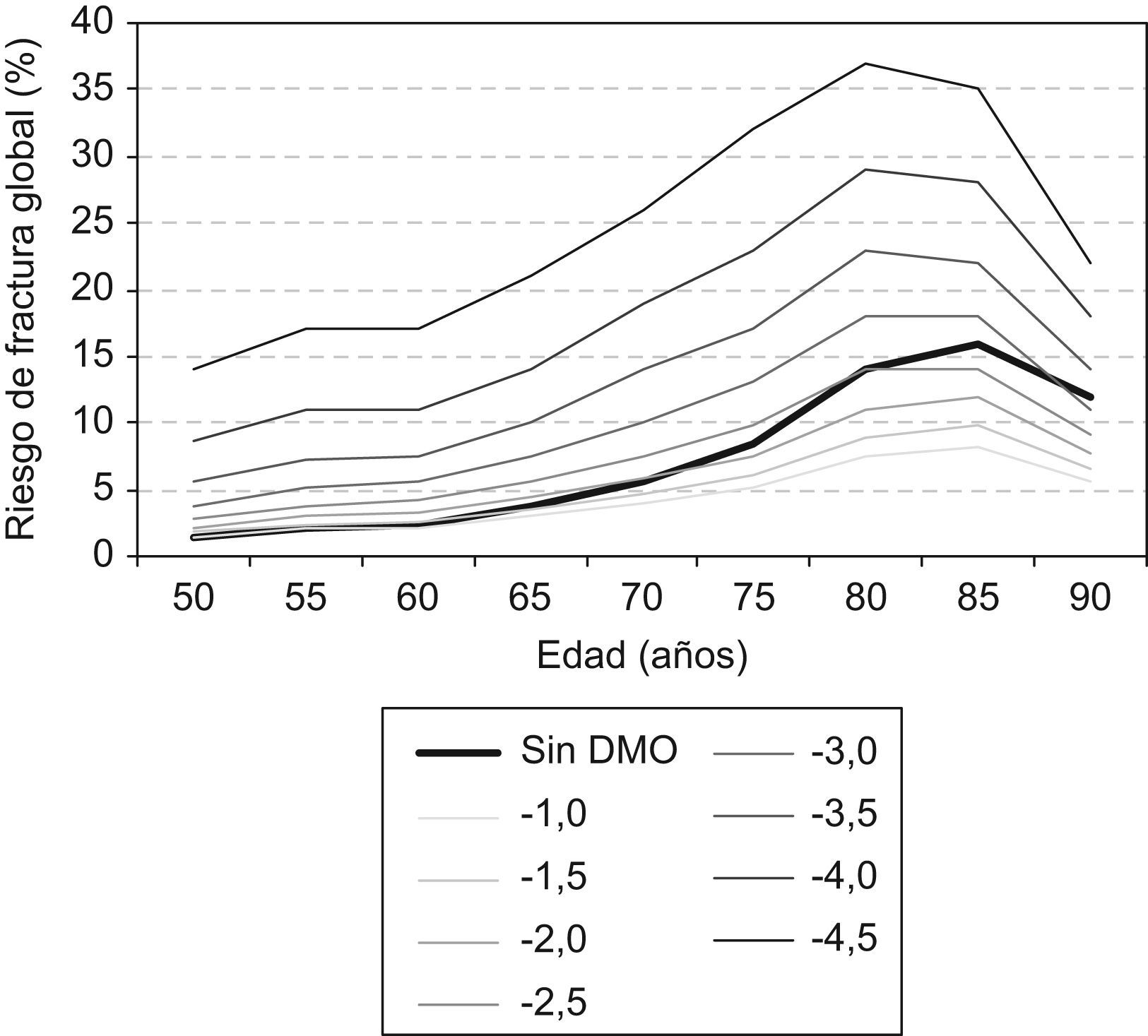
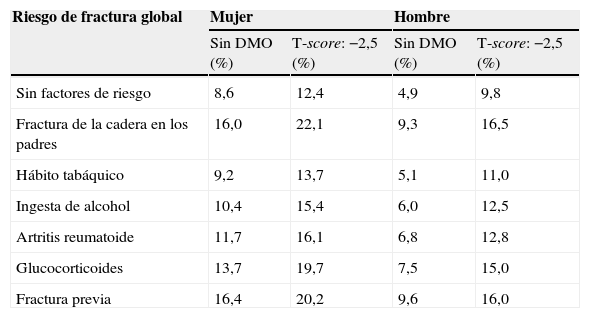
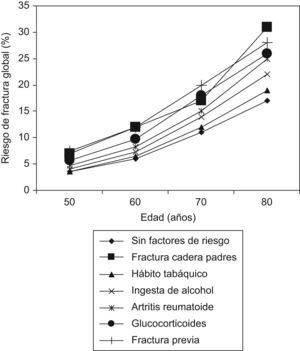
Cada factor de riesgo contribuye de forma diferente, siendo el antecedente de fractura de la cadera parental, el antecedente de fractura de bajo impacto del propio paciente, y la toma de glucocorticoides los más significativos (tabla 3) a todas las edades (fig. 3), aunque el peso de cada factor de riesgo es diferente en cada edad. Además, el riesgo de fractura aumenta cuando se van sumando factores de riesgo (fig. 4).
Riesgo de fractura global en presencia de un único factor de riesgo de fractura; importancia relativa de cada uno de los factores, poniendo como ejemplo un paciente de 65 años con un índice de masa corporal de 25kg/m2 e introduciendo en el algoritmo o no un T-score de −2,5
| Riesgo de fractura global | Mujer | Hombre | ||
| Sin DMO (%) | T-score: −2,5 (%) | Sin DMO (%) | T-score: −2,5 (%) | |
| Sin factores de riesgo | 8,6 | 12,4 | 4,9 | 9,8 |
| Fractura de la cadera en los padres | 16,0 | 22,1 | 9,3 | 16,5 |
| Hábito tabáquico | 9,2 | 13,7 | 5,1 | 11,0 |
| Ingesta de alcohol | 10,4 | 15,4 | 6,0 | 12,5 |
| Artritis reumatoide | 11,7 | 16,1 | 6,8 | 12,8 |
| Glucocorticoides | 13,7 | 19,7 | 7,5 | 15,0 |
| Fractura previa | 16,4 | 20,2 | 9,6 | 16,0 |
DMO: densidad mineral ósea.
De igual modo, es necesario tener en cuenta que la proporción esperada de fracturas dentro del riesgo de fractura global cambia con la edad: en las mujeres de 50 años las fracturas esperadas son fundamentalmente del antebrazo distal; en cambio, las fracturas vertebrales y de la cadera predominan en las mujeres de 80 años.
¿Qué aporta el FRAX?: prosComo mínimo, la introducción del FRAX ha conseguido poner sobre la mesa de discusión el tema del riesgo de fractura osteoporótica. Si únicamente sirviera para que el médico y el paciente revisaran los factores de riesgo de fractura modificables y planificaran intervenciones sobre estos, probablemente ya estaría justificada la recomendación de aplicarlo de forma generalizada.
Como cualidades principales para destacar, el FRAX aporta un gran rigor metodológico, la ventaja de proporcionar el riesgo de fractura en términos absolutos e interesantes posibilidades de aplicación en la práctica clínica.
Rigor metodológicoLa utilización de los datos primarios de las cohortes para la construcción del modelo mejora la precisión con que se calcula el riesgo de fractura porque permite la interacción de cada uno de los factores de riesgo con el riesgo de fractura. Esta interacción es fundamental en las variables continuas: edad, DMO e índice de masa corporal.
La utilización de la regresión de Poisson permite ponderar cuándo sucede la fractura y la muerte de forma continua en el tiempo y considerar el impacto de los factores de riesgo de fractura sobre la mortalidad. Por ejemplo, el tabaquismo y la DMO baja son factores de riesgo de fractura, pero también de mortalidad. Así, a T-scores muy bajos, la probabilidad de fractura de cadera disminuye con la edad, en parte en relación con el aumento de la mortalidad asociada a los valores más bajos de DMO.
Utilización del riesgo absolutoEl riesgo absoluto de fractura nos indica la probabilidad de presentar una fractura en un período de tiempo determinado, término más fácil de explicar por los médicos y de entender por los pacientes.
En general, los resultados de los ensayos clínicos se presentan en términos de disminución del riesgo relativo, que compara la frecuencia con la que ocurre la fractura entre los pacientes que tienen el factor de riesgo/toma un fármaco y los que no lo tienen/no lo toman.
Al hablar en términos de riesgo absoluto, pasamos de decir «como usted ha tenido una fractura vertebral, tiene un 20% más de probabilidades de presentar otra que si no la tuviera» a decir «la probabilidad de que tenga una fractura en los próximos 10 años es del 20%».
Asimismo, la probabilidad durante los próximos 10 años es más intuitiva que la probabilidad durante el resto de la vida: a los 50 años, la probabilidad a los 10 años es baja y la probabilidad durante el resto de la vida es alta, porque la esperanza de vida es alta; a los 80 años, ambas probabilidades de fractura, a los 10 años y durante el resto de la vida, son elevadas. Mientras que la probabilidad a los 10 años va aumentando con la edad, la probabilidad durante el resto de la vida es siempre elevada. Por lo tanto, la probabilidad a los 10 años es más discriminativa para la toma de decisiones terapéuticas.
Aplicabilidad en la práctica clínicaConocer el riesgo de fractura tiene diversas aplicaciones en varios niveles de actuación:
- a)
en la práctica clínica diaria, orientar a los pacientes sobre la actitud diagnóstica y terapéutica para tomar en cada momento;
- b)
durante la realización de ensayos clínicos relacionados con osteoporosis o prevención de fractura, seleccionar los sujetos según criterios de inclusión definidos por riesgo de fractura,
- c)
y en términos de economía de la salud, calcular el coste-efectividad de cada umbral de intervención diagnóstica o terapéutica.
En términos de orientación a los pacientes acerca de la actitud diagnóstica o terapéutica, el FRAX proporciona un soporte para presentarles los datos acerca del riesgo de fractura de una manera, con unos números, que es capaz de entender fácilmente; en relación directa con esto, explicarles los beneficios y los riesgos potenciales del tratamiento para considerar su indicación, y tener una opinión propia basada en esta estimación del riesgo para ayudarles en la decisión. A partir del riesgo de fractura global calculado por FRAX (el 20%, por ejemplo), podemos explicarle al paciente que tomar un fármaco que ha demostrado una disminución del riesgo de fractura relativo del 40% puede disminuir el riesgo de presentar una fractura global en los próximos 10 años del 20–12%.
Además, si no queremos ser estimativos, podemos proporcionarle al paciente las valoraciones de los expertos de las asociaciones que ya han emitido recomendaciones basadas en el FRAX: la Nacional Osteoporosis Foundation considera que un riesgo de fractura mayor del 20% justifica iniciar un tratamiento o la Osteporosis Canada considera que un riesgo de fractura global superior al 20% es alto, entre el 10–20%, medio y, por debajo del 10%, bajo.
Y, como dato adicional, deben saber que el riesgo irá aumentando con el paso del tiempo.
Limitaciones del FRAX: contrasLas limitaciones del FRAX vienen determinadas fundamentalmente por la deficiente recogida de datos en las bases de datos a partir de las que se ha calculado. En los estudios de cohortes es esperable un sesgo de no respuesta/participación que excluye a los individuos más enfermos de la población y que, en este caso, puede dar lugar a una infraestimación del riesgo de fractura. La definición de fractura osteoporótica no fue la misma en todas las cohortes; además, únicamente se incluyeron las fracturas vertebrales clínicas y el resultado sería diferente si se hubieran incluido las fracturas radiológicas diagnosticadas casualmente o si se hubieran realizado radiografías y análisis morfométricos sistemáticos.
La estimación del riesgo de fractura osteoporótica global que realiza el FRAX a partir de la incidencia de fractura de la cadera podría no ser precisa. En España, en la cohorte del estudio ECOSAP se ha demostrado una infraestimación del riesgo de fractura global, aunque en esta población no se determinó la DMO y, por lo tanto, no se pudo incluir en el algoritmo de cálculo18.
El índice de masa corporal puede estar alterado por la disminución de la altura en los pacientes con fracturas vertebrales; en estos pacientes, el riesgo puede infraestimarse. Para obviar este sesgo, se ha sugerido calcular el índice de masa corporal no con la altura actual, sino con la altura máxima a la que se llegó en la juventud.
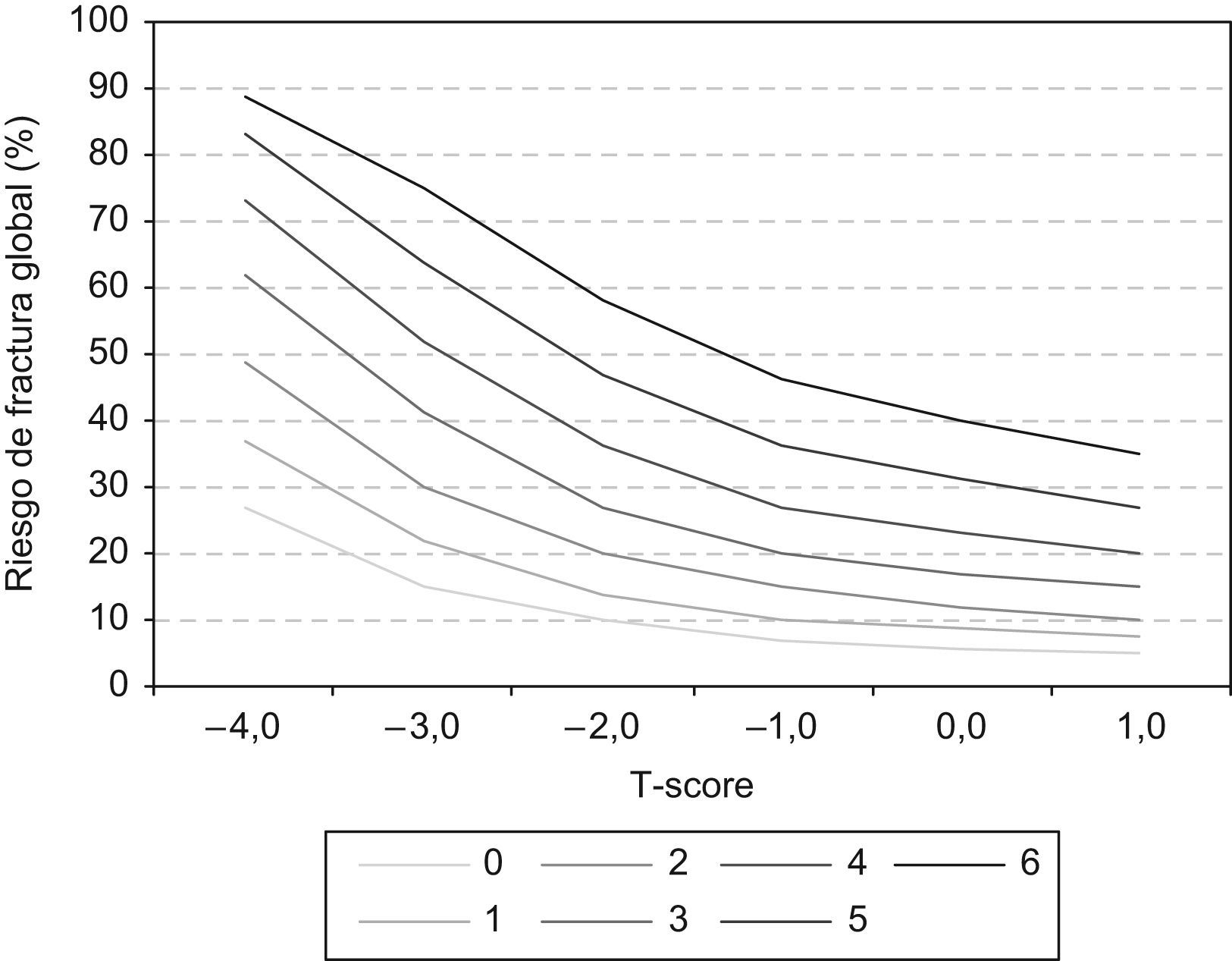
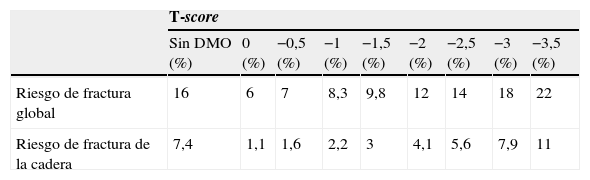
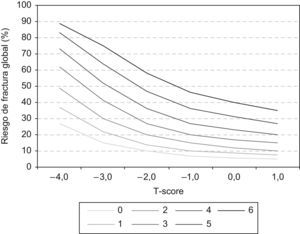
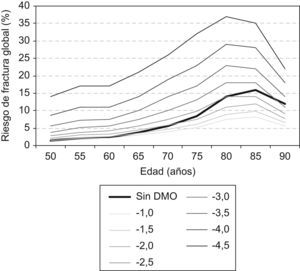
El FRAX funciona mejor si se conoce la DMO (fig. 5). La realización de una densitometría ósea puede evitarse en pacientes con riesgo de fractura muy bajo o muy alto pero, en pacientes con riesgos intermedios, la DMO mejora sensiblemente la predicción del riesgo. Como puede observarse en la tabla 4, sin DMO, el riesgo de fractura estimado es, en general, mayor.
Importancia de introducir o no la densidad mineral ósea en el algoritmo de cálculo del riesgo de fractura. Ejemplo: mujer de 85 años con un índice de masa corporal de 25 kg/m2 sin factores de riesgo de fractura
| T-score | |||||||||
| Sin DMO (%) | 0 (%) | −0,5 (%) | −1 (%) | −1,5 (%) | −2 (%) | −2,5 (%) | −3 (%) | −3,5 (%) | |
| Riesgo de fractura global | 16 | 6 | 7 | 8,3 | 9,8 | 12 | 14 | 18 | 22 |
| Riesgo de fractura de la cadera | 7,4 | 1,1 | 1,6 | 2,2 | 3 | 4,1 | 5,6 | 7,9 | 11 |
DMO: densidad mineral ósea.
Hay evidencia de que el riesgo de fractura aumenta con el número y la gravedad de las fracturas, la dosis y la duración de la exposición al tratamiento con glucocorticoides, tabaco y alcohol: se trata de los factores de riesgo denominados dosis-dependientes. Sin embargo, para el cálculo del riesgo de fractura, el FRAX asume una exposición media.
En el FRAX no están incluidos todos los factores de riesgo conocidos de fractura por ausencia de datos adecuados en las bases de datos. Algunos de estos factores son deficiencia de la vitamina D, frecuencia de caídas, nivel de actividad física, marcadores de metabolismo óseo, ultrasonidos, tomografía cuantitativa, tratamientos previos para la osteoporosis, o ingesta de fármacos «aceleradores» de la pérdida de masa ósea como antiepilépticos, inhibidores de la aromatasa o terapia de deprivación androgénica. Los autores no los incluyeron porque los datos de que disponían en las cohortes eran insuficientes, pero podrían incluirse si, en algún momento, se aportan datos consistentes.
El FRAX no considera la DMO lumbar y obvia el alto riesgo de fractura vertebral entre los pacientes que han presentado una fractura vertebral recientemente. Sin embargo, ya disponemos de datos que indican que el FRAX parece predecir correctamente las fracturas no vertebrales: en los grupos placebo del estudio FIT (3.221 pacientes con un seguimiento de 3,8 años), el FRAX, con inclusión o no de la DMO del fémur proximal, predice las fracturas vertebrales radiográficas19.
El índice de masa corporal bajo, un factor de riesgo conocido de fractura, no se considera si se introduce la DMO en el algoritmo de cálculo.
El algoritmo no considera combinaciones de osteoporosis secundarias. Por ejemplo, si un paciente tiene diabetes tipo i e hipertiroidismo mal controlado, únicamente contará como un factor de riesgo.
IncógnitasLa utilización del riesgo de fractura para seleccionar a los pacientes para el tratamiento implica que se supone que el riesgo disminuirá con este. Para comprobar esta hipótesis sería necesario reclutar los pacientes en los ensayos clínicos randomizados basándose en factores de riesgo de fractura. Hasta el momento, el criterio de inclusión básico ha sido la DMO baja. Recientemente, en algún ensayo se ha reclutado a los pacientes según algunos criterios, como la edad, el sexo, una fractura vertebral previa o la exposición a glucocorticoides, independientemente de la DMO y se han demostrado efectos terapéuticos20–22.
Para otros factores de riesgo no hay datos similares. Una alternativa sería demostrar que la presencia de un determinado factor de riesgo no afecta la eficacia terapéutica antifractura de los fármacos. Varios estudios han demostrado que no hay interacción entre la presencia o la ausencia de algunos factores de riesgo y la respuesta al tratamiento: edad, altura, antecedentes familiares de fractura, índice de masa corporal bajo o antecedente de fractura no vertebral23–27. Al contrario, otros factores de riesgo pueden asociarse a menor eficacia terapéutica; el mejor ejemplo es la frecuencia de caídas.
El reanálisis de los datos de un ensayo clínico con bazedoxifeno sugiere que la eficacia de los fármacos antifractura podría predecirse mediante el riesgo de fractura calculado por FRAX28. En este estudio, el bazedoxifeno redujo un 39% las fracturas vertebrales morfométricas de forma significativamente superior al placebo y un 16% de las fracturas clínicas sin diferencias significativas respecto al placebo. En los pacientes con un riesgo de fractura global valorado por FRAX superior al 16%, la reducción de las fracturas clínicas sí fue estadísticamente significativa. La reducción de fracturas vertebrales morfométricas fue significativa a partir de un riesgo de fractura global superior al 6,9%.
Trabajo pendienteLa primera versión disponible on line fue una versión beta. Desde entonces, se han realizado varias correcciones. En octubre de 2008 se corrigió el algoritmo de cálculo del riesgo de fractura global para la población de Estados Unidos porque se estaban contando por duplicado las fracturas de la cadera, dando como resultado una sobreestimación del riesgo. En los próximos meses se espera una nueva modificación en el algoritmo de Estados Unidos, pues se han aportado nuevos datos de incidencia de fracturas en la población general9,29,30.
La aplicación del FRAX en la práctica clínica necesita la definición de los umbrales de intervención: un riesgo a partir del cual pautar un tratamiento31 o solicitar una densitometría32. Estos umbrales dependen, fundamentalmente, de la incidencia de fracturas en cada país, los costes de fractura y el producto nacional bruto, estimación de lo que se puede o se quiere pagar por algo, en este caso, una estrategia diagnóstica o terapéutica.
En el Reino Unido, los umbrales de indicación de realización de densitometría y de tratamiento han sido definidos mediante análisis de coste-efectividad. El tratamiento con alendronato se estimó coste-efectivo a cualquier edad en pacientes con un riesgo global de fractura del 7%33.
En Estados Unidos, donde se recomienda realizar densitometría a todas las mujeres mayores de 65 años y tratar a todos los pacientes con osteoporosis, el objetivo de la National Osteoporosis Foundation es identificar y tratar a los pacientes con osteopenia con un riesgo elevado de fractura34. El umbral del 3% para fractura de la cadera es coste-efectivo, independientemente de la combinación de factores de riesgo35,36.
La aplicación de las recomendaciones de tratamiento de la National Osteoporosis Foundation de 2008, basados en el FRAX, resultaría en la indicación de tratamiento al 41,1% de las mujeres posmenopáusicas respecto al 47,8% con las recomendaciones de 2003; en menores de 65 años, la diferencia fue del 8,3 versus el 23,1%, y en mayores de 65 años fue del 75,9 versus el 78,3% (estudio realizado en 1.946 mujeres posmenopáusicas participantes en el estudio Framingham)37. Es decir, en un país con indicación de tratamiento nada restrictiva, las nuevas recomendaciones basadas en el FRAX disminuyen ligeramente el número de tratamientos globales y sustancialmente el número de tratamientos de las mujeres más jóvenes.
Comentario finalLa osteoporosis se diagnostica por densitometría ósea pero, por sí misma, no representa un problema de salud. No tiene ningún sentido, pues, tomar las decisiones terapéuticas basándose únicamente en la DMO. El problema de salud real es la fractura osteoporótica y, por lo tanto, el tratamiento debe estar determinado por el riesgo de fractura.
Aunque el FRAX es, en la actualidad, una herramienta en construcción que va incorporando datos cada vez más fiables acerca de los factores de riesgo e incidencia de fractura, la versión actual aporta una valiosa ayuda para la valoración del riesgo de fractura mediante la integración de diversos factores de riesgo de fractura, en combinación o no con la DMO38.
Además, el FRAX es gratuito, accesible únicamente con una conexión a internet y un ordenador, fácil de cumplimentar y rápido.
Evidentemente, no es preciso calcular el FRAX en casos con indicación tan clara de tratamiento como osteoporosis por glucocorticoides o la presencia de fracturas osteoporóticas típicas como las vertebrales o de la cadera. Respecto a la osteoporosis por glucocorticoides, el American College of Rheumatology está elaborando unas nuevas recomendaciones en las que los pacientes son estratificados como de alto, medio o bajo riesgo de fractura en función del FRAX.
El dilema se plantea en la mayoría de las ocasiones en el momento de decidir el tratamiento entre los 50–60 años. Todos visitamos a diario pacientes jóvenes con baja masa ósea y un riesgo bajo de fractura que reciben tratamiento para la osteoporosis. El FRAX es muy útil para explicar a las pacientes que no necesitan tratamiento farmacológico y, además, la conversación puede derivar hacia las recomendaciones relacionadas con los factores de riesgo de fractura modificables.
En contraposición, la mayoría de los pacientes que ingresan en el hospital por fractura de la cadera no han sido evaluados densitométricamente ni han recibido tratamiento para la osteoporosis. Uno de los objetivos con mayor impacto sobre la práctica clínica diaria sería identificar los pacientes que llegarán a presentar una fractura de la cadera antes de que se produzca el evento y pautarles tratamiento. El cálculo sistemático del riesgo de fractura mediante FRAX a todos los pacientes mayores de 60–65 años podría ayudar a cumplir este objetivo.
En los foros en los que se discute sobre los pros y los contras del FRAX participan expertos en metabolismo mineral y óseo, que ya están acostumbrados a valorar al paciente sopesando tanto el resultado de la densitometría ósea como los factores de riesgo de fractura recogidos por anamnesis y para los que el FRAX no supone un gran avance. El valor real del FRAX, sin dejar de exigirle la máxima precisión en su estimación del riesgo de fractura, probablemente reside en la utilización generalizada por médicos que no tienen por qué ser expertos en enfermedades metabólicas óseas y a los que el FRAX les puede facilitar la toma de decisiones diagnóstico-terapéuticas.
Conflicto interesesLos autores declaran no tener ningún conflicto de intereses.