Osteofito es el nombre de la excrecencia ósea formada en la enfermedad degenerativa, o artrosis, de la columna vertebral (espondilosis deformante). El origen es la osificación de las fibras de Sharpey. Se visualiza en la radiología simple como una excrecencia triangular que nace unos milímetros por encima del borde del cuerpo vertebral, extendiéndose entre una vértebra y la siguiente con una trayectoria inicialmente horizontal y luego vertical.
Al extenso crecimiento óseo en la cara anterolateral de la columna vertebral, asociada a la hiperostosis esquelética idiopática difusa, se le llama osificación ondulante. La causa es una osificación del ligamento vertebral longitudinal anterior, del disco intervertebral y del tejido paraverterbal.
Se han descrito 2 tipos de sindesmofitos; el típico y el atípico. El sindesmofito típico es el propio de la espondilitis anquilosante y las enfermedades inflamatorias intestinales. Se debe a la osificación de las fibras externas del anillo fibroso del disco intervertebral. Esta excrecencia ósea es fina y vertical, y se extiende entre un cuerpo vertebral y el siguiente. Sin embargo, el sindesmofito atípico es el que encontramos en la psoriasis y el síndrome de Reiter. Este se caracteriza por su apariencia radiográfica gruesa, separada del borde del cuerpo verterbal, pudiendo ser unilateral o asimétrica, y se debe a la osificación de los tejidos paravertebrales.
Osteophyte is the name given to the osseus excrescence formed in osteoarthritis of the spine (spondylosis deformans). This entity is caused by ossification of Sharpey's fibers and radiologically appears as a triangular outgrowth situated several millimeters from the vertebral rim, spanning one vertebra and the next with a trajectory that is first horizontal and then vertical.
The extensive ossification along the anterolateral aspects of the vertebral column, associated with diffuse idiopathic skeletal hyperostosis, is known as undulating ossification, and is caused by ossification of the anterior longitudinal ligament of the spine, the intervertebral disc and the paravertebral tissue.
Two types of syndesmophytes have been described: a typical and an atypical form. Typical syndesmophyte forms part of ankylosing spondylitis and inflammatory bowel disease and is due to ossification of the external fibers of the anulus fibrosus of the intervertebral disc. This outgrowth is thin and vertical and extends between one vertebral body and the next. Atypical syndesmophyte is found in psoriasis and Reiter's syndrome. Radiologically, this entity is characterized by a thick outgrowth separated from the vertebral body. This type of syndesmophyte can be unilateral or asymmetric and is due to ossification of the paravertebral tissues.
«Los fitos de la columna» es el nombre que se ha querido dar como título de un trabajo basado en los diferentes tipos de excrecencias óseas de la columna vertebral (osteofitos, sindesmofitos, …) (tabla 1). Estas excrecencias óseas se originan en base a una variedad de etiologías diferentes y pueden ocasionar dificultad diagnóstica debido a su similitud en la radiografía simple. La dificultad se genera sobretodo en el inicio de la enfermedad, cuando esta no se presenta con todos sus hallazgos radiográficos característicos.
| Tipo de excrecencia | Definición | Imagen radiológica | Patología asociada |
| Osteofito | Hiperostosis en el lugar de anclaje de las fibras de Sharpey | Excrecencia triangular situada unos milímettros por encima del borde del cuerpo vertebral, de trayectoria primero horizontal y luego vertical | Espondilosis deformante (osteoartrosis) |
| Osificación ondulante | Osificación del disco intervertebral, ligamento longitudinal anterior y del tejido paravertebral | Excrecencia ósea ondulante en la cara anterolateral de la columna vertebral | Hiperostosis esquelética difusa idiopática (DISH) |
| Sindesmofito típico | Osificación de las fibras externas del anillo fibroso | Excrecencia delgada, vertical, extendiéndose del vértice de un cuerpo vertebral al siguiente | Espondilitis anquilosante, enfermedad inflamatoria intestinal |
| Sindesmofito atípico | Osificación de los tejidos paravertebrales | Excrecencia gruesa separada del borde del cuerpo verterbal, unilateral o asimétrica | Artritis psoriásica, síndrome de Reiter |
La intención de este trabajo es repasar las principales enfermedades causantes de crecimientos óseos a nivel del raquis, el origen de estos, su apariencia en la radiografía simple, y sobre todo, los detalles y las diferencias entre unos y otros que nos ayudan a la hora de realizar el diagnóstico diferencial. Así, las enfermedades que se verán a continuación son: la enfermedad degenerativa articular o artrosis de la columna vertebral (espondilosis deformante), la hiperostosis anquilosante de Forestier y Rotes-Querol, llamada hiperostosis esquelética difusa idiopática (DISH) y las principales espondiloartropatías.
Otras causas de crecimientos óseos en el raquis, como la artropatía neuropática, la ochronosis, la fluorosis, los traumatismos y las infecciones, son mucho menos frecuentes y no formarán parte de este trabajo.
Espondilosis deformanteForma parte de las enfermedades degenerativas de la columna. El proceso degenerativo puede afectar a cualquier articulación de la columna, de forma aislada o más frecuentemente, de forma combinada. Cuando se produce degeneración de la unión entre el cuerpo vertebral y el disco intervertebral, una articulación cartilaginosa, se forman excrecencias óseas llamadas osteofitos. Este fenómeno se ha descrito usando una variedad de nombres diferentes pero actualmente el más aceptado y más apropiado es el de espondilosis deformante. Este término separa esta patología de los procesos inflamatorios de la columna vertebral (espondilitis) y también de los procesos degenerativos de las articulaciones sinoviales (artrosis).
Se trata de una alteración muy frecuente. Basándose en la autopsia de más de 40.000 columnas, Schmorl y Junghanns1 apuntan que a la edad de 50 años el 60% de las mujeres y el 80% de los hombres presentan osteofitos vertebrales.
La patogenia de la espondilosis deformante ha sido un tema de debate que parece haber dejado de existir. Se acepta la teoría que describió Schmorl durante sus últimos años. Esta considera como factor inicial una anomalía de las fibras del anillo fibroso discal. Se produce una rotura en el lugar de anclaje del anillo fibroso, en las denominadas fibras de Sharpey (fibras fuertes que forman el último sitio de unión entre el disco y la vértebra). Esta discontinuidad permite el desplazamiento anterolateral del disco, provocando una tracción excesiva del ligamento longitudinal anterior y de su lugar de anclaje al cuerpo vertebral. La respuesta del hueso a este estrés es la formación del osteofito, a pocos milímetros de la unión discovertebral.
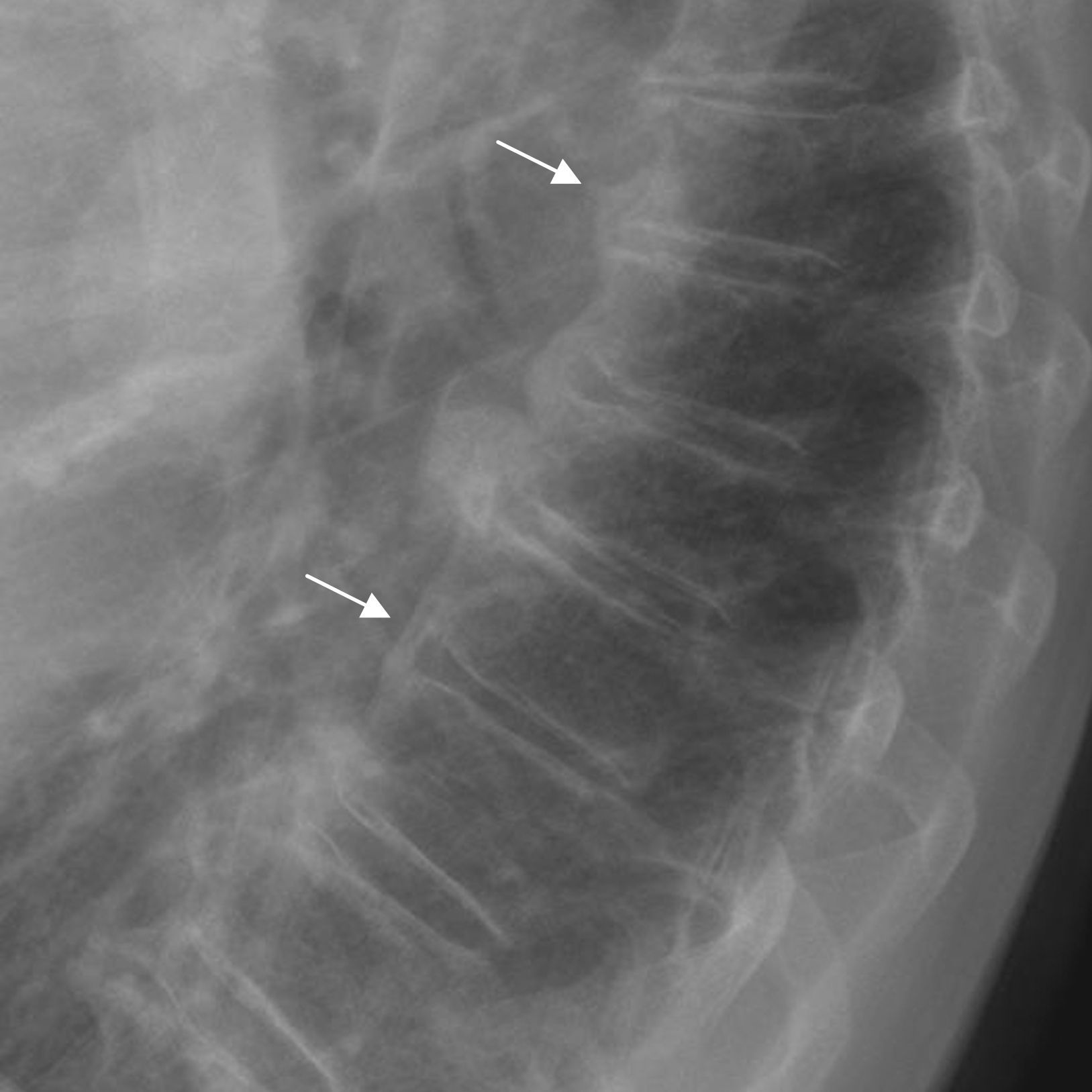
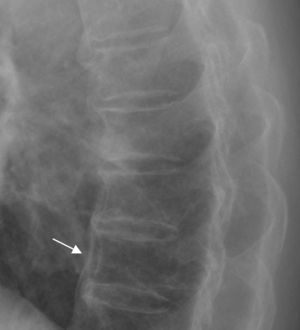
Radiograficamente, los osteofitos se caracterizan por poseer una configuración triangular (llamada «en pico de loro»), estar bien definidos, y nacen, como se ha mencionado, unos milímetros por encima de la unión discovertebral. Inicialmente, tienen una trayectoria horizontal y posteriormente vertical (fig. 1).
En la imagen se observa osteofitos fusionados (flecha de trazado continuo), y osteofitos que no han llegado a fusionarse (flecha con trazado discontinuo). Gracias a estos últimos, se sabe que se trata de una espondilosis deformante, y en cambio, si la radiografía realizada no hubiera incluido este último nivel del raquis, se habría podido generar confusión diagnóstica.
En alguna ocasión, el osteofito del borde vertebral superior de una vértebra, se puede fusionar con el osteofito del borde inferior de la vértebra inmediatamente superior. En este caso es cuando se podría producir confusión con la hiperostosis esquelética idiopática difusa o con la espondilitis anquilosante, y se necesita más información radiográfica de otras estructuras anatómicas para establecer el diagnostico correcto.
A parte de la osteofitosis, los hallazgos radiológicos de la espondilosis deformante incluyen2; la conservación de la altura del espacio discal, una pequeña banda radiolucente en lugar de rotura del anclaje del anillo fibroso al cuerpo vertebral (no siempre visible) y esclerosis. No debe observarse esclerosis subcondral ni bandas radiolucentes (signo del vacío) en el centro del disco intervertebral, características propias de la osteocondrosis intervertebral (también una enfermedad degenerativa articular pero con origen en la deshidratación del núcleo pulposo del disco intervertebral con la edad)3.
El osteofito de la espondilosis deformante hay que diferenciarlo de otras excrecencias óseas del raquis. Estas se explicaran con más detalle a lo largo de este articulo pero a continuación se describe un breve resumen de los detalles importantes para el diagnóstico diferencial. El osteofito se distingue del sindesmofito de la espondilitis anquilosante (delgado y que se extiende verticalmente del vértice de un cuerpo vertebral al siguiente), de la osificación paravertebral de la psoriasis y del síndrome de Reiter (excrecencia gruesa bien o mal definida, separada del borde del cuerpo vertebral, unilateral o asimétrica), y de las osificaciones voluminosas del DISH que se describen a continuación.
En la osteocondrosis intervertebral también se pueden observar osteofitos, peroe son pequeños y triangulares y se acompañan de una disminución de la altura del espacio discal, así como de esclerosis subcondral y del signo del vacío como se ha comentado anteriormente.
Hiperostosis esquelética difusa idiopáticaDISH es el nombre más reciente y aceptado ampliamente para denominar a una enfermedad degenerativa ósea con alteraciones características, tanto espinales como extraespinales. Su acrónimo viene del inglés Diffuse Idiopathic Skeletal Hyperostosis y fue introducido por Resnick et al en la década de los 704,5.
Se describió por primera vez hace más de 50 años y ha sido descrita en la literatura bajo una gran variedad de nombres. Sin embargo, no fue categorizada como una entidad propia hasta 1950, cuando Forestier y Rotes-Querol proponen el nombre de«hiperostosis anquilosante vertebral senil»6. Más tarde, en 1975, Resnick et al publican un extenso estudio de las localizaciones extraespinales4. También se hallaron casos en pacientes entre los 40–50 años de edad. Y de esta manera, hubo que suprimir los calificativos de vertebral y de senil. Por otro lado, el término anquilosante tampoco resulta adecuado debido a que, aunque sea radiológicamente evidente, no se observa una anquilosis completa en la exploración física7. Así, finalmente ha sido aceptada como denominación más adecuada la de DISH (en el artículo se hablará solo de «hiperostosis» a modo de abreviatura).
Se trata de una patología común que se da en mujeres y hombres de edad media y avanzada. Se puede hallar radiológicamente en el 12% de hombres mayores de 70 años y en el 6% de los mayores de 408. Es 2 veces más frecuente en hombres y su prevalencia aumenta con la edad, estimándose hasta en un 28% en hombres mayores de 80 años.
Se caracteriza por la tendencia a la osificación de tendones, ligamentos, periostio y cápsulas articulares. A nivel de la columna vertebral, la osificación se inicia en la cara anterior o lateral del cuerpo vertebral, o bien, en la zona más periférica del anillo fibroso del disco intervertebral. Posteriormente, se forma una osificación generalmente contigua, correspondiente al ligamento vertebral común anterior, que cubre la cara vertebral anterior y el disco. Esto varía ligeramente dependiendo del nivel del raquis afectado tal y como se describirá más adelante en el texto. A nivel extraespinal, se produce una periostits en los sitios de unión de los ligamentos al hueso, en las llamadas entesis ligamentosas. Puede presentarse en cualquier localización pero típicamente aparece en la pelvis y luego en orden decreciente en talón, pie, hombros, manos y muñecas, rodilla, codo y cadera4.
La etiología es desconocida. Un factor común en pacientes con hiperostosis es la edad avanzada. Este hecho hace que esta enfermedad se incluya dentro de las enfermedades del envejecimiento articular junto a la artrosis y la condrocalcinosis. Algunas personas explican historia previa de traumatismo espinal o estrés ocupacional. En cambio, otros individuos no refieren ningún tipo de antecedente.
Desde el punto de vista patogénico el proceso se debe probablemente a una actividad osteoblástica anormal que comienza con una excesiva calcificación ligamentosa seguida de metaplasia cartilaginosa y finalmente osificación. También existe entesopatía proliferativa y reacción perióstica. El resultado final es la formación de osteofitos vertebrales y la osificación paradiscal y de las partes blandas paraespinales9.
La radiología es determinante para el diagnóstico de esta patología, siendo para ello suficiente la radiología simple, y dentro de esta son sobre todo útiles las proyecciones laterales de la columna. En este punto hay que especificar que muchos de los diagnósticos de esta enfermedad se hacen a través de las proyecciones laterales de las radiografías de tórax. Esto es debido a que la mayoría de pacientes no presentan sintomatología que requiera la realización de una radiografía de columna, sino que antes se suele pedir la radiografía de tórax con otros objetivos y diagnosticando de esta manera la hiperostosis.
Forestier et al6,10 describieron en profundidad las anormalidades características de la columna. Cuando la radiografía revela todas esas anormalidades, el diagnóstico se puede hacer con seguridad. La dificultad diagnóstica se presenta cuando en la radiografía se observan solo alteraciones leves o moderadas y que no coinciden con todos los hallazgos clásicos. Para dar solución a este problema, Resnick propuso 3 criterios diagnósticos radiológicos de la columna5:
- 1.
La presencia de osificaciones voluminosas en la cara antero lateral (calcificación del ligamento vertebral común anterior) de al menos 4 vértebras contiguas.
- 2.
La conservación de la altura del espacio intervertebral en el segmento afecto y la ausencia de cambios degenerativos en el disco (fenómeno del vacío o esclerosis del cuerpo vertebral).
- 3.
La ausencia de anquilosis de las articulaciones interapofisarias y ausencia de afectación de las articulaciones sacroilíacas (erosiones, esclerosis o fusión ósea intraarticular).
Se deben cumplir los 3 criterios para dar el diagnóstico definitivo de «hiperostosis». Cada uno de ellos fue escogido para descartar otras posibles patologías que afectan a la columna vertebral y con las que se debe establecer el diagnóstico diferencial. El primer criterio pretende distinguir la hiperostosis de la espondilosis deformante, el segundo criterio distingue la hiperostosis de la osteocondrosis y el tercero descarta a pacientes con espondilitis anquilosante. Sin embargo, no debemos olvidar que en un mismo paciente pueden coexistir hiperostosis junto a las otras patologías degenerativas. Por otro lado, se debe remarcar que la hiperostosis no cursa con la sacroileitis típica de la espondilitis anquilosante y otras espondiloartropatías, pero sí puede conllevar una alteración de las articulaciones sacroilíacas que no debemos confundir. Estas anomalías consisten en una disminución del espacio intraarticular sacroilíaco con formación de puentes óseos, llamado de otra manera; artrosis con formación de osteofitos.
Resnick et al estudiaron y describieron las alteraciones radiológicas a nivel de columna cervical, torácica y lumbar en pacientes que cumplían los criterios diagnósticos de hiperostosis esquelética difusa idiopática5.
La afectación predomina en la región torácica, entre el 7–11° cuerpo vertebral, más frecuentemente en el lado derecho de estos (por probable efecto inhibidor del crecimiento óseo generado por el latido de la aorta torácica). Se forman calcificaciones laminares y osificación a lo largo de las caras antero laterales de los cuerpos vertebrales, «cerrando» los espacios intervertebrales y generando un contorno ondulante generalmente irregular. Este fenómeno es el que proporciona el nombre de «osificación ondulante» para denominar a las excrecencias óseas propias de esta enfermedad.
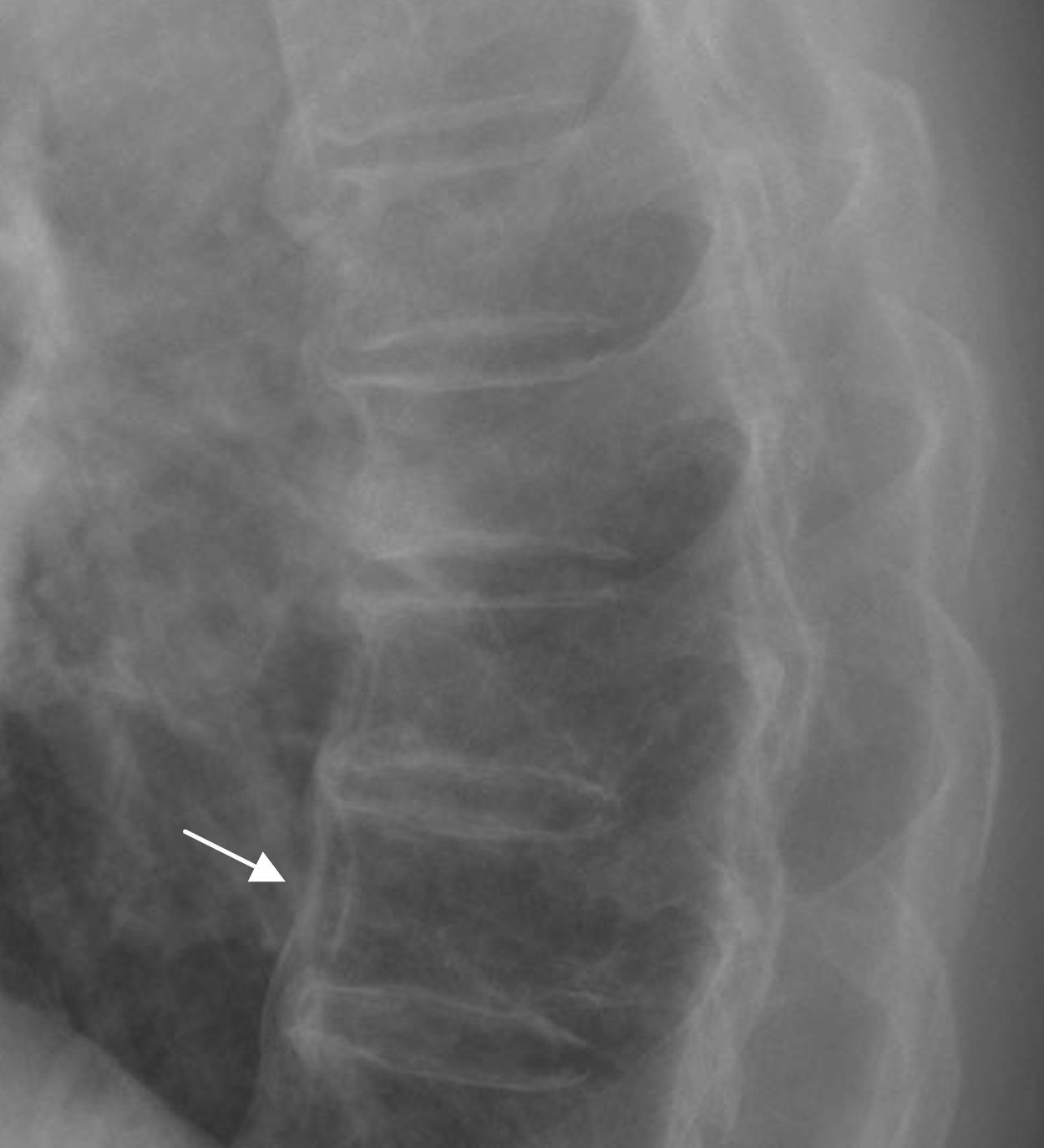
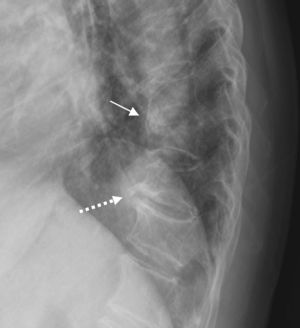
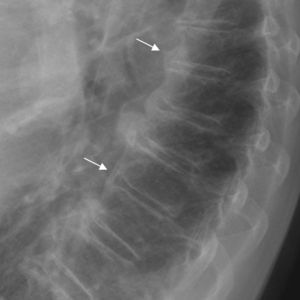
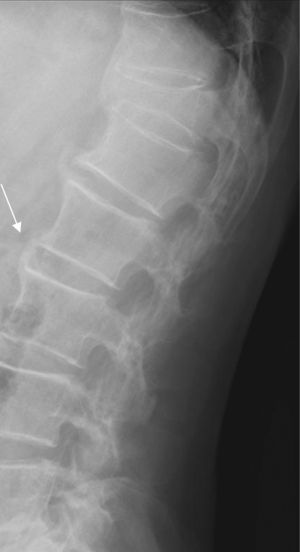
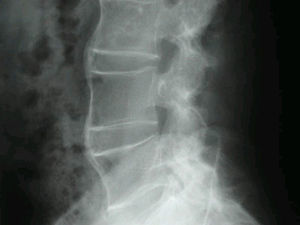
A nivel de columna torácica es característica la presencia de una banda radiolucente entre la osificación y el disco intervertebral, correspondiente a una extensión antero lateral del material discal (fig. 2). También, en algunas ocasiones, se observa una banda radiolucente lineal entre el hueso depositado y la vértebra subyacente (fig. 3). Estas alteraciones en la columna torácica son las más características de esta enfermedad6,10–13.
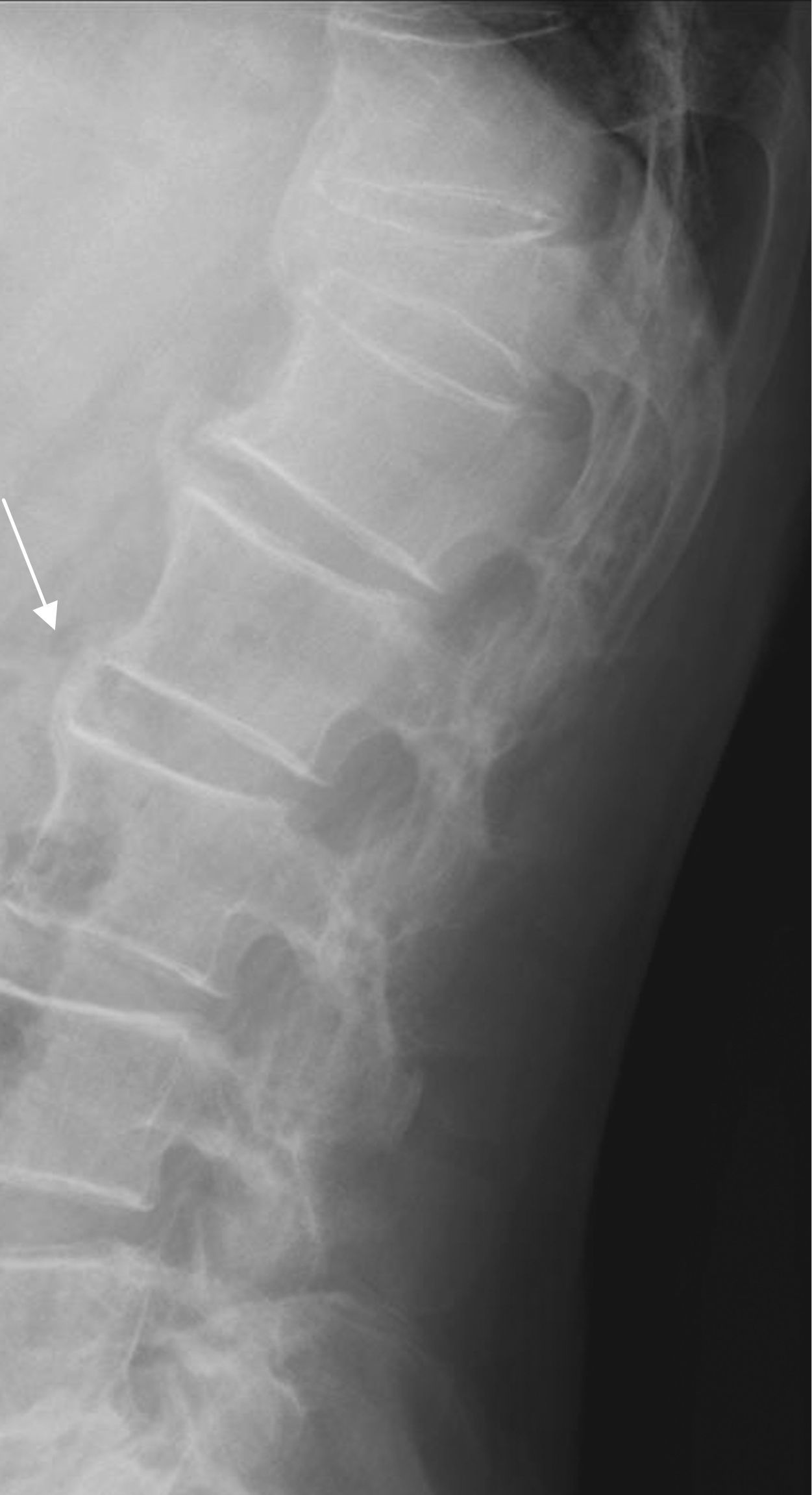
La afectación lumbar, mayoritariamente entre los primeros cuerpos vertebrales, suele presentarse como osificaciones exuberantes que nacen en la zona cercana al ángulo anterosuperior del cuerpo vertebral y se extienden verticalmente (imagen en «llama de bujía») (fig. 4).
La osificación a nivel de la columna cervical, sobre todo entre la 4.a y 7.a vértebra, se localiza mayoritariamente en la cara antero lateral del cuerpo vertebral, pero no es infrecuente la afectación del ligamento longitudinal posterior14.
Como se ha comentado, las manifestaciones a nivel de la columna torácica son las más distintivas de esta enfermedad, y también las que se observan con más frecuencia debido a la cantidad de radiografías de tórax a las cuales se someten los pacientes. La osificación voluminosa y ondulante a este nivel es raramente confundida con otra enfermedad. Sin embargo, cuando la osificación torácica no es tan exuberante, se podría confundir con la espondilitis anquilosante. Esta se descartará mediante la realización de una radiografía de articulaciones sacroilíacas (no se deberá observar la sacroileítis propia de la espondilitis anquilosante).
Las afectaciones cervicales y lumbares pueden producir más frecuentemente dificultad diagnóstica. Cuando esto sucede, se debe pedir una radiografía de columna torácica. Si esta no es suficiente para llegar al diagnóstico se debe pedir, de nuevo, una radiografía de articualciones sacroilíacas.
Las manifestaciones radiológicas extraespinales son frecuentes y también distintivas, permitiendo un diagnóstico acurado de la hiperostosis esquelética difusa idiopática, sobre todo en algunos casos complicados. Hay afectación de la pelvis hasta en un 70% de los casos, en forma de aumento de densidad de las crestas ilíacas, periostosis irregular de los bordes ilíacos y del isquion, osificación de los ligamentos iliolumbares y sacroisquiáticos y puentes óseos en el extremo inferior de las articulaciones sacroilíacas o en la parte superior de la sínfisis púbica.
En la cadera se puede dar una osificación del acetábulo que se distingue de los osteofitos coxartrósicos por su base de implantación ancha y su forma grosera. La interlínea articular se encuentra conservada, siempre y cuando no exista una coxartrosis coexistente.
En los huesos largos se pueden ver osteofitos grandes en las inserciones tendinosas, por ejemplo en el lugar de inserción del cuádriceps sobre la cara anterior de la rótula, en la inserción del tríceps en el olécranon, o en la cara posterior del calcáneo donde se inserta el tendón de Aquiles.
EspondiloartropatíasLas espondiloartropatías son una familia de enfermedades inflamatorias que comparten características clínicas, patogénicas, radiológicas, de predisposición genética y de respuesta terapéutica, que las identifican y la vez, las diferencian claramente de otros procesos osteoarticulares inflamatorios15.
Espondilitis anquilosanteLa espondilitis anquilosante (EA) es un trastorno inflamatorio crónico de etiología desconocida que afecta principalmente al esqueleto axial aunque también pueden afectarse las extremidades de forma significativa. Afecta a las articulaciones sinoviales y cartilaginosas, así como a los puntos de inserción de tendones y ligamentos al hueso (entesis)16. Las alteraciones de la columna vertebral que acontecen en la EA pueden observarse en la unión discovertebral, en la articulación apofisaria y en las costovertebrales así como en las inserciones ligamentosas posteriores y en la articulación atloaxoidea17.
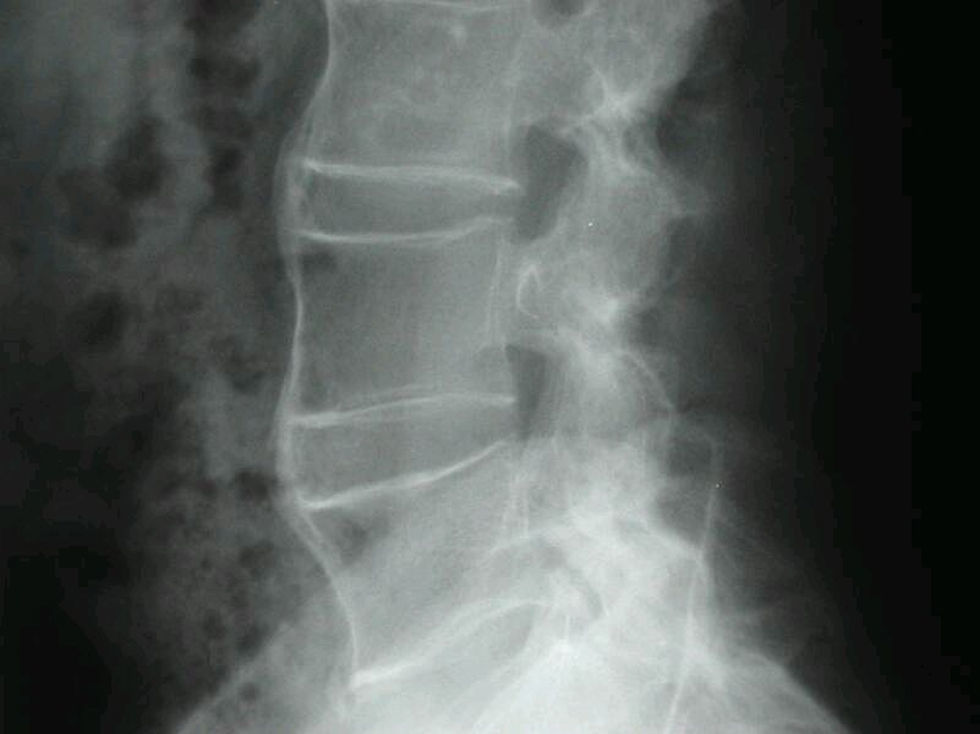
Las excrecencias óseas de la EA son los llamados sindesmofitos típicos; exostosis de trayectoria vertical, finos, originados por la osificación del anillo fibroso del disco intervertebral. A medida que los sindesmofitos crecen, se afecta el ligamento longitudinal anterior y al tejido paravertebral adyacente, formándose un puente óseo entre un cuerpo vertebral y su vecino. Estos sindesmofitos predominan en cara anterior y lateral de la columna (fig. 5).
La naturaleza vertical de las exostosis y su conexión con los bordes vertebrales, permiten diferenciarlas de las excrecencias óseas que se observan en el resto de espondiloartropatías seronegativas que presentan una imagen radiológica diferente (ver siguiente apartado).
Es interesante mencionar que en la artritis de la enfermedad inflamatoria intestinal (EII), encontramos sindesmofitos idénticos a los de la EA18.
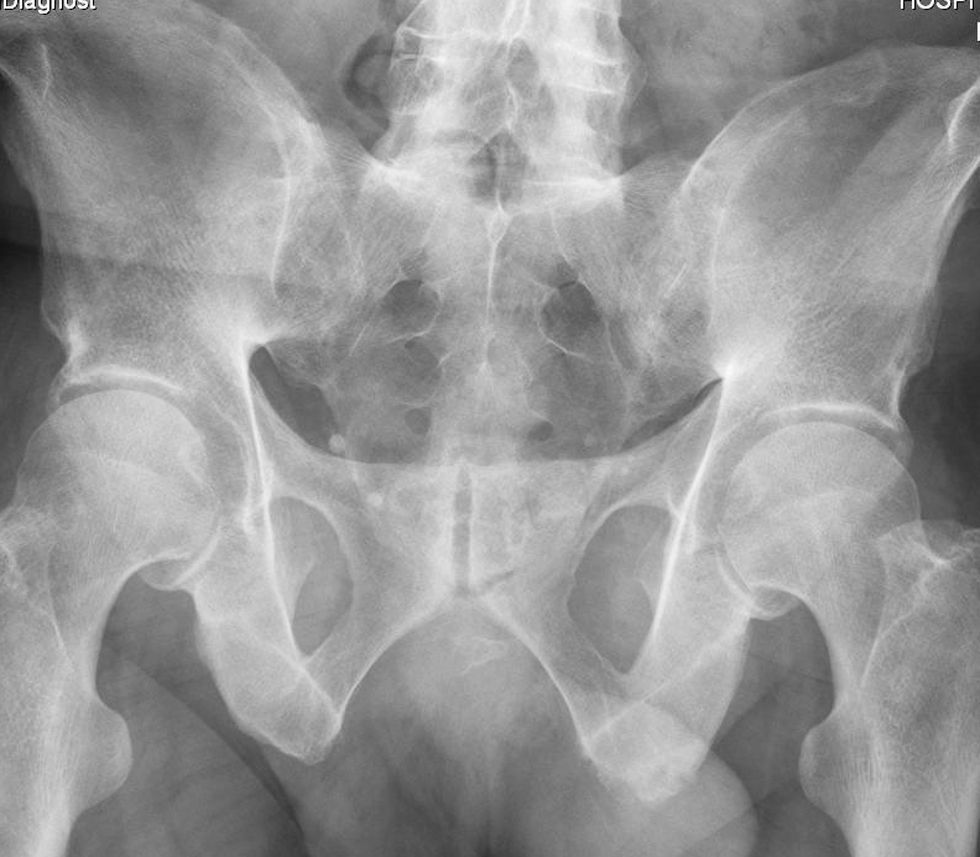
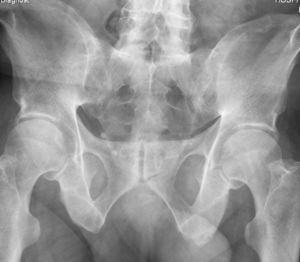
Otras alteraciones radiológicas óseas características de la EA y que acontecen en la unión discovertebral, al igual que la sindesmofitosis, son erosiones en los ángulos vertebrales anteriores (signo de Romanus), que producen una rectificación de la concavidad anterior del cuerpo vertebral, confiriendo aspecto de «vértebra cuadrada». A posteriori, con la curación de las erosiones, la esclerosis reactiva produce un blanqueamiento, o un ángulo brillante conocido como «signo de la esquina brillante»17. Esta semiología radiológica se observa antes que el sindesmofito, en una fase más precoz de la enfermedad. También se debe recordar que la alteración en las articulaciones sacroilíacas (sacroileítis) (fig. 6), precede en casi todos los casos de EA a las manifestaciones espinales.
En la EA también se producen cambios a nivel de las articulaciones apofisarias; se produce una fusión ósea de estas, y una osificación capsular de la columna lumbar, torácica y cervical, pudiendo existir una relación inversa entre la afectación de las articulaciones apofisarias, y el tamaño del sindesmofito del mismo nivel vertebral. Esta artropatía apofisaria es poco frecuente en la artritis psoriásica y en el síndrome de Reiter. Tampoco se observa en la artritis de la EII, convirtiéndose por tanto en otra «pista» radiológica para un correcto diagnóstico de las espondiloartropatías.
Artritis psoriásica y síndrome de ReiterA principios de la década de1970, surge impulsado por Moll y Wright, el concepto de espondiloartropatía, en donde se incluyen, entre otras enfermedades, la artritis psoriásica. Son predominantemente Moll y Wright, los que en al año 1973, acuñan la actual definición de la enfermedad19.
La artritis psoriásica es una artritis seronegativa asociada a psoriasis. Si bien en la actualidad, esta artritis se incluye en el grupo de las espondiloartropatías seronegativas, la correcta filiación nosológica y la adecuada clasificación de sus diversos tipos, continúa siendo un tema sujeto a controversias y dudas.
El síndrome de Reiter es una enfermedad caracterizada por artritis periférica, entesopatía, sacroileitis, y con frecuencia asociada a HLA-B27, que habitualmente aparece tras una disentería epidémica o una uretritis y/o cervicitis no gonocócica.
Radiológicamente, la afectación espinal en estas 2 enfermedades, se caracteriza por osificaciones paravertebrales sobre las 3 vértebras torácicas inferiores y las 3 lumbares superiores. Estas osificaciones paravertebrales se conocen como sindesmofitos atípicos. Su traducción en las radiografías simples frontales es en forma de puentes óseos elongados, que se extienden a través de los discos intervertebrales, pero estando a la vez separados por un claro espacio desde los bordes laterales del disco y el cuerpo vertebral. En ocasiones esta exostosis aparece como una región densa, gruesa y esponjosa, o en otras ocasiones, es fina y curvilínea, en un lado de la columna vertebral que es paralelo a la superficie lateral de los cuerpos vertebrales y de los discos. De otra manera, esta exostosis puede estar bien definida y ser lineal, o estar mal definida y ser gruesa.
La evolución es variable, aunque muchas de las osificaciones finalmente se convierten en exostosis grandes y voluminosas que se acaban fusionando con el disco intervertebral y el cuerpo vertebral subyacente16, recordando el aspecto de las excrecencias óseas voluminosas de la espondilosis deformante.
Los hallazgos radiológicos que nos ayudan a distinguir los sindesmofitos atípicos, de los sindesmofitos típicos de la EA y EII, son: su mayor tamaño, su distribución unilateral, asimétrica, laterales a los cuerpos vertebrales, y su localización relativamente alejada de la columna vertebral.
En conclusión, la importancia de identificar la osificación paravertebral o sindesmofitosis atípica es doble: primero, el hallazgo puede ser una manifestación inicial de la enfermedad y segundo, esta alteración radiológica apunta más a un diagnostico de artritis psoriásica o síndrome de Reiter, que de EA clásica o espondilitis asociada a EII. No obstante, existen pacientes con síndrome de Reiter o artritis psoriásica que desarrollan los sindesmofitos típicos de la EA, aunque no tengan dicha patología18.
Síndrome SAPHOLas iniciales del acrónimo SAPHO representan las características que lo definen: sinovitis, acné, pustulosis palmoplantar, hiperostosis y osteítis20,21.
El síndrome SAPHO es una entidad descrita en 1987 y caracterizada por una afectación osteoarticular asociada a manifestaciones dermatológicas.
La mayoría de las ocasiones, se considera una espondiloartropatía seronegativa, aunque su etiología y patogenia son desconocidas por el momento. Es así que su diagnóstico se basa en la combinación de unas manifestaciones clínicas junto a unas pruebas de imagen compatibles22.
Ocurre principalmente en niños y adultos jóvenes con sexo femenino23, pero entre los pacientes que presentan acné predomina el sexo masculino24.
Las lesiones que aparecen primero pueden ser tanto las óseas como las dermatológicas,o aparecer de manera simultánea. El intervalo entre unas y otras es variable con intervalos de hasta 20 años entre las lesiones pustulosas palmoplantares y la afectación ósea25. La afectación ósea del síndrome SAPHO, puede estar localizada en una región anatómica o en un hueso, aunque puede ser multifocal, sincrónica o metacrónica. La columna vertebral es la segunda región más afectada en frecuencia (después de región esternoclavicular) y afecta a 1/3 de los pacientes22. Las manifestaciones articulares incluyen sinovitis, hiperostosis, osteítis, esclerosis y osteolisis26.
En la radiografía simple podemos observar diversos procesos:
- •
Hiperostosis esternoclavicular (calcificación de las partes proximales de las clavículas, con compromiso de la porción esternal superior y costal, y entesopatía costoclavicular)27.
- •
Esclerosis ósea de una o más vértebras, con engrosamiento trabecular y cortical (se aprecia mejor en la tomografía computarizada).
- •
Osificaciones paravertebrales, algunos similares a los sindesmofitos típicos, así como otros simulando sindesmofitos atípicos (más frecuentes)
- •
Sacroileitis. Ha sido observada en el 13–52% de los pacientes, y se diferencia de la espondiloartropatía seronegativa en que es frecuentemente unilateral y asocia hiperostosis28.
Estas manifestaciones radiológicas se pueden dar de forma independiente cada una de ellas, pero también, de manera combinada.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.