El atrapamiento femoroacetabular (AFA) es un síndrome clínico-radiológico caracterizado por un conflicto de espacio derivado de un contacto anómalo entre la cabeza femoral y el acetábulo y es una causa a tener en cuenta en el diagnóstico diferencial de coxalgia, especialmente en población joven. La radiografía simple es el estudio de imagen más importante en su sospecha y diagnóstico, si bien es la artro-RM la que aporta la confirmación diagnóstica. El tratamiento es fundamentalmente quirúrgico pero los resultados están en función de varios factores, como es la actividad física del paciente, el tipo de AFA, el tiempo de evolución, la técnica quirúrgica utilizada y muy especialmente la afectación condral. Para que dicho tratamiento pueda ser efectivo es esencial el diagnóstico precoz de esta entidad. El diagnóstico tardío, cuando ya existen signos radiológicos de artrosis, suele limitar el tratamiento a la implantación de prótesis.
Femoroacetabular impingement (FAI) is a clinical and radiological syndrome resulting from repetitive abutment between the acetabular rim and the femur. This syndrome should be included in the differential diagnosis of hip pain, especially in the young. The most important imaging technique for suspected FAI is standard radiology, but the gold-standard for diagnosis is arthro-magnetic resonance imaging (MRI). The cornerstone of treatment is surgery but outcome depends on several factors such as physical activity, FAI type, disease duration, surgical technique and, especially, whether the cartilage is damaged. For non-prosthetic surgical treatment to be effective, early diagnosis of FAI is essential. Late diagnosis, when hip osteoarthritis is already present, limits surgery to hip replacement.
El atrapamiento femoroacetabular (AFA), también conocido como choque femoroacetabular o impingement femoroacetabular, es un síndrome clínico-radiológico caracterizado por un conflicto de espacio derivado de un contacto anómalo entre la cabeza femoral y el acetábulo1. Aunque se trata de una entidad descrita en la última década2, representa una causa relativamente frecuente pero al mismo tiempo poco reconocida de coxalgia entre la población joven y de mediana edad y que con frecuencia deriva precozmente en coxartrosis.
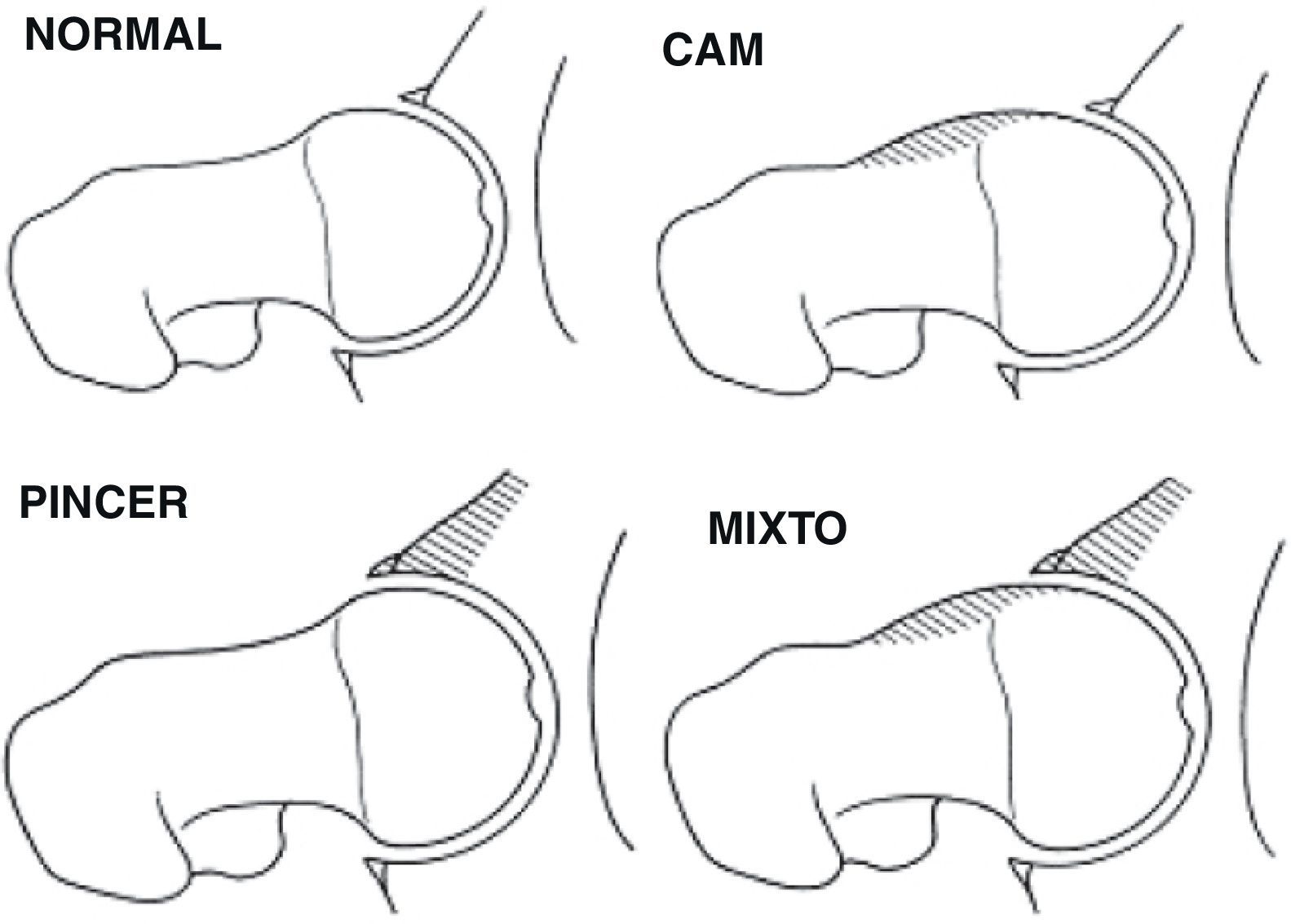
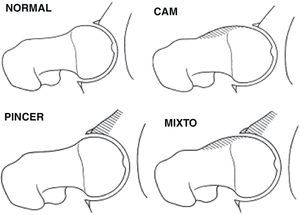
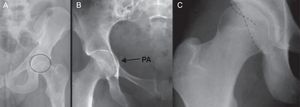
El compromiso mecánico a nivel coxofemoral que define el AFA puede deberse a alteraciones morfológicas o espaciales que afectan bien el componente femoral (tipo cam) o al componente acetabular (tipo pincer)1 (fig. 1), si bien en la mayoría de casos existe una combinación de ambos (tipo mixto) aunque con predominio de uno o de otro.
Tras las primeras descripciones, hace algo más de una década, el AFA es una entidad cada vez más diagnosticada. Sin embargo, aún existe un importante desconocimiento entre muchos de los especialistas implicados, tanto en cuanto a su conocimiento como en cuanto a los rasgos radiológicos que permiten su diagnóstico. Esto hace que no sea infrecuente que los pacientes sean diagnosticados tardíamente o se les atribuyan diagnósticos erróneos (p.ej., patología de los aductores en deportistas o que incluso hayan sido intervenidos de hernia inguinal). Frecuentemente el diagnóstico es el de coxartrosis al cabo de los años3.
EpidemiologíaDiversos estudios epidemiológicos publicados sugieren que la prevalencia radiológica del AFA se encuentra entre el 10 y 15% de la población4-6. Sin embargo, solo un porcentaje de estos se asocian a manifestaciones clínicas y su presentación puede depender del grado y del tipo de alteración anatómica y de la existencia de circunstancias que comportan sobrecarga articular. Parvizi et al.7 estudiaron deportistas jóvenes que presentaban coxalgia, y la prevalencia del AFA fue del 22%, posiblemente debido al impacto repetido en la cabeza femoral sobre el acetábulo. De hecho, el 75% de los pacientes en los que se diagnostica esta patología son adultos jóvenes que practican un deporte con asiduidad, especialmente los que suponen flexión de la cadera y/o impacto sobre ella (p.ej., salto de vallas, gimnasia o artes marciales)8.
Sin embargo, dado que muchas veces el diagnóstico es tardío, con frecuencia este se establece en pacientes ya mayores de 50 años en los que ya se encuentran cambios artrósicos y con frecuencia se diagnostican de «artrosis precoz».
El AFA parece afectar tanto a hombres como a mujeres en una proporción similar. Sin embargo, la distribución en cuanto a edad y tipo de AFA varía en función del género. El tipo pincer es más frecuente en mujeres y tiene un carácter menos agresivo, tanto en cuanto a clínica como en daño estructural, lo cual hace que el diagnóstico se establezca por lo general a partir de los 40 años. Por otro lado, en hombres suele ser más común el tipo cam, que se asocia a mayor y más precoz daño articular, con lo que la presentación clínica y la aparición de cambios artrósicos son más precoces, y por lo tanto también lo suele ser su diagnóstico.
EtiopatogeniaLa correcta relación entre las estructuras anatómicas que están implicadas en la articulación femoroacetabular es esencial para su buen funcionamiento. En la articulación femoroacetabular, la pelvis entra en contacto con la cabeza femoral a través de dos estructuras, una ósea que es el acetábulo, a modo de cúpula ósea, y otra estructura a modo de rodete de origen fibrocartilaginoso, llamada labrum, que tiene como función principal maximizar la congruencia entre el acetábulo y la cabeza femoral. También resulta importante la morfología anatómica de la cabeza y el cuello femoral, especialmente la esfericidad de la cabeza, la angulación del cuello y la transición entre cabeza y cuello femorales.
Las alteraciones en cualquiera de estos niveles pueden crear un compromiso de espacio en ciertas posiciones de la cadera. Este compromiso de espacio afecta principalmente al labrum acetabular, y el continuo impacto sobre el labrum provoca una degeneración de éste y posteriormente del cartílago acetabular situado en su base. Este daño repetido en el tiempo alterará la función de cierre articular que realiza el labrum, y en consecuencia modificará la biomecánica normal de la articulación coxofemoral. Este mecanismo se ha postulado como una causa frecuente de los procesos degenerativos antes considerados como «idiopáticos», que aparecen en la cadera del adulto joven9.
En el AFA puede existir una alteración morfológica bien a nivel de la cabeza femoral (tipo cam) o bien del acetábulo (tipo pincer), y puede ser una combinación entre éstas (fig. 1). Las características de ambos tipos son:
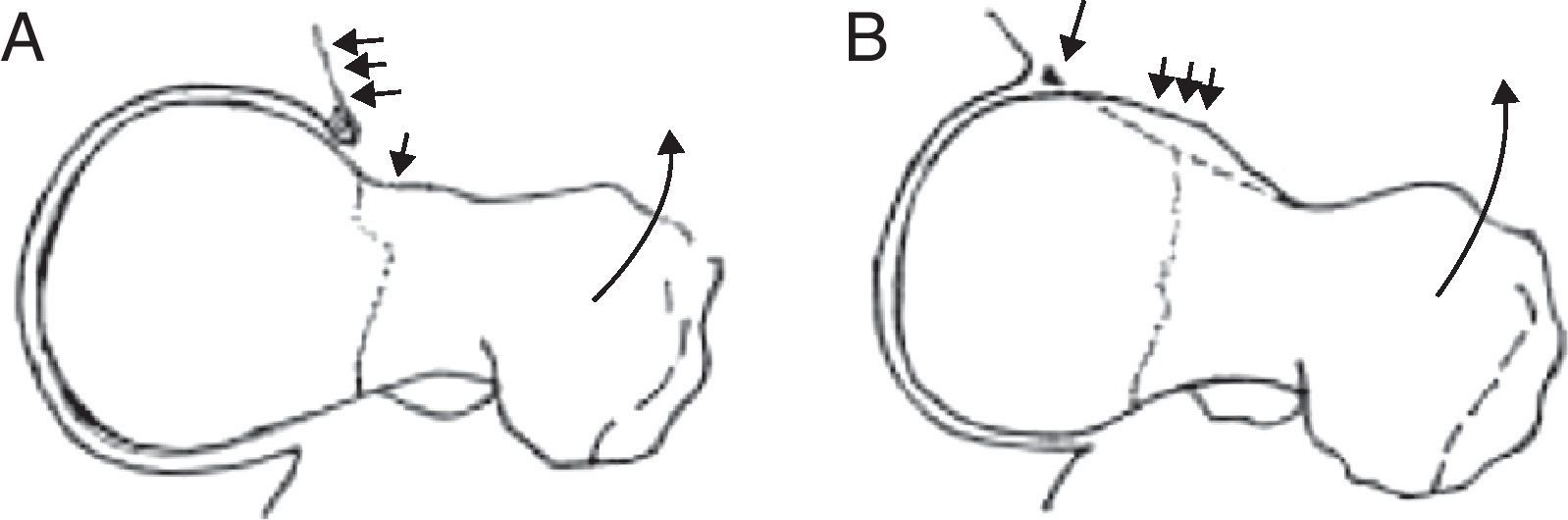
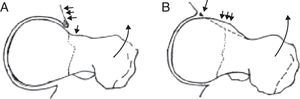
• Tipo «pincer» o en tenaza. En este caso existe una anormalidad acetabular con sobrecubrimiento de la cabeza femoral, y tanto la unión cuello-cabeza femoral como la cabeza femoral son morfológicamente normales. Así, el impacto continuo por actividad repetida lleva a la degeneración del labrum y frecuentemente a la aparición de osificación del reborde del cartílago, que a su vez hace más profundo el acetábulo y empeora el impingement. Este hecho provoca un efecto de palanca sobre el cuello femoral y presiona la cabeza femoral contra la parte posteroinferior del acetábulo (fig. 2A). Las lesiones del cartílago articular en este caso usualmente son limitadas al área del reborde articular, que se afecta de manera circunferencial, siendo más superficiales que en el tipo cam7,9. Es más frecuente en mujeres con una relación de 2-3:1 respecto a los hombres, con una edad media de 40 años, aunque el rango de edad en el diagnóstico oscila entre los 40 y los 57 años.
Las anomalías asociadas al AFA tipo pincer se pueden clasificar en:
- –
Sobrecumbrimiento acetabular general:
- –
Sobrecumbrimiento acetabular focal:
- a)
Anterior (o retroversión craneal): normalmente el acetábulo está situado en anteversión, por lo que la pared anterior de este es medial respecto a la posterior. En este subtipo la pared anterior es lateral a la posterior, formando el signo radiológico del «8» o del lazo (fig. 3C).
- b)
Posterior: en circunstancias normales la pared posterior pasa aproximadamente por el centro de la cabeza femoral. Es anómalo cuando pasa lateral a dicho centro.
- a)
- •
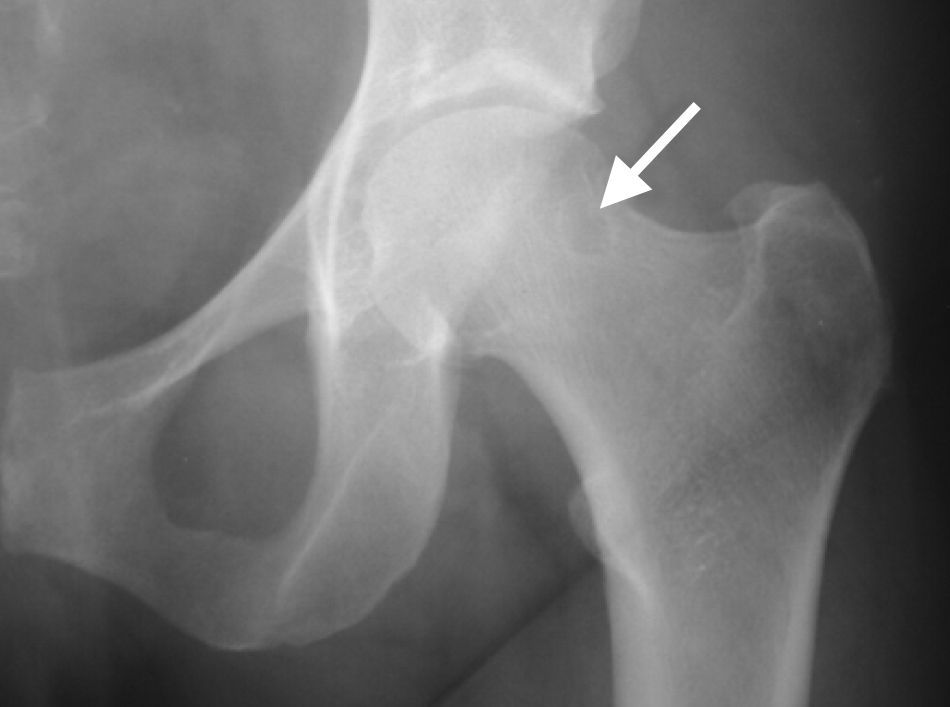
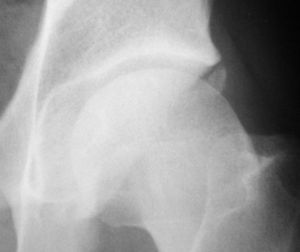
Tipo «cam», «en giba» o en empuñadura de pistola. En esta situación existe una alteración en la esfericidad de la cabeza femoral con la presencia de una prominencia ósea (giba) en la transición cabeza-cuello que genera un contacto anormal entre la unión cabeza cuello y el reborde acetabular10,11 (fig. 2B) y una compresión sobre el labrum y que con el tiempo conducirá a una lesión sobre el cartílago anterosuperior del acetábulo. Por dicho motivo las lesiones del cartílago articular frecuentemente se pueden apreciar en situación anterosuperior. Como se ha descrito anteriormente, este subtipo se observa más frecuentemente en varones jóvenes, en una relación de hasta 4:1 respecto a las mujeres, entre los 21 y los 51 años, con una media de 32 años.
Las alteraciones asociadas al AFA tipo cam se clasifican en:
- 1.
Alteraciones tipo «giba» (bump, fig. 4A), situadas en la región anterior de la unión cabeza-cuello femoral (deformidad radiológica en proyección anteroposterior en empuñadura de pistola (pistol grip, fig. 4B) o en la región anterosuperior, visible en la proyección axial.
- 2.
Retroversión femoral, primaria o secundaria (trauma, cirugía). Frecuentemente se valora mediante TC. Una causa de retroversión la constituye, por ejemplo, la coxa vara.
Sin embargo, hasta en el 86% de los casos se pueden apreciar una combinación de ambos tipos, pincer y cam, si bien en la mayoría de casos existe un predominio más evidente de uno de ellos.
DiagnósticoHistoria clínica y exploración físicaEl cuadro clínico suele presentarse como una coxalgia típica, con dolor inguinal que puede irradiar a la rodilla y en ocasiones a la cara lateral del muslo o a la nalga. Se ha descrito el «signo de la C» o «dolor en C», en el que el paciente describe la zona dolorosa colocando su mano en la zona del trocánter, el pulgar que se dirige a la zona glútea y el índice señala la región inguinal, formando una C. Sin embargo, otras veces puede ser un dolor referido a otras localizaciones, especialmente a la rodilla.
Se debe sospechar el diagnóstico de AFA en todo adulto joven, entre 20 y 40 años, que presenta una clínica de dolor inguinal unilateral mecánico, de inicio habitualmente gradual, que aparece durante su actividad deportiva o de entrenamiento, y muy especialmente con movimientos de flexión12. Aunque el dolor es generalmente mecánico, en un tercio de pacientes el dolor puede predominar en reposo, tanto sentado como en la cama, y en algunos casos el dolor de características inflamatorias puede dominar el cuadro clínico. En un estudio realizado por Burnett et al.13, en el que incluyeron 66 pacientes con AFA, encontraron que el 91% de los casos presentaban dolor mecánico relacionado con la actividad física y el 71% referían también dolor nocturno. Del mismo modo, aunque la presentación suele ser gradual, en ocasiones el inicio clínico es agudo, habitualmente cuando se produce lesión (p.ej., rotura) del labrum acetabular. En casos de rotura del labrum los pacientes refieren con frecuencia una sensación de chasquido o bloqueo doloroso al caminar o en movimientos con la articulación en extensión y realizando una rotación externa.
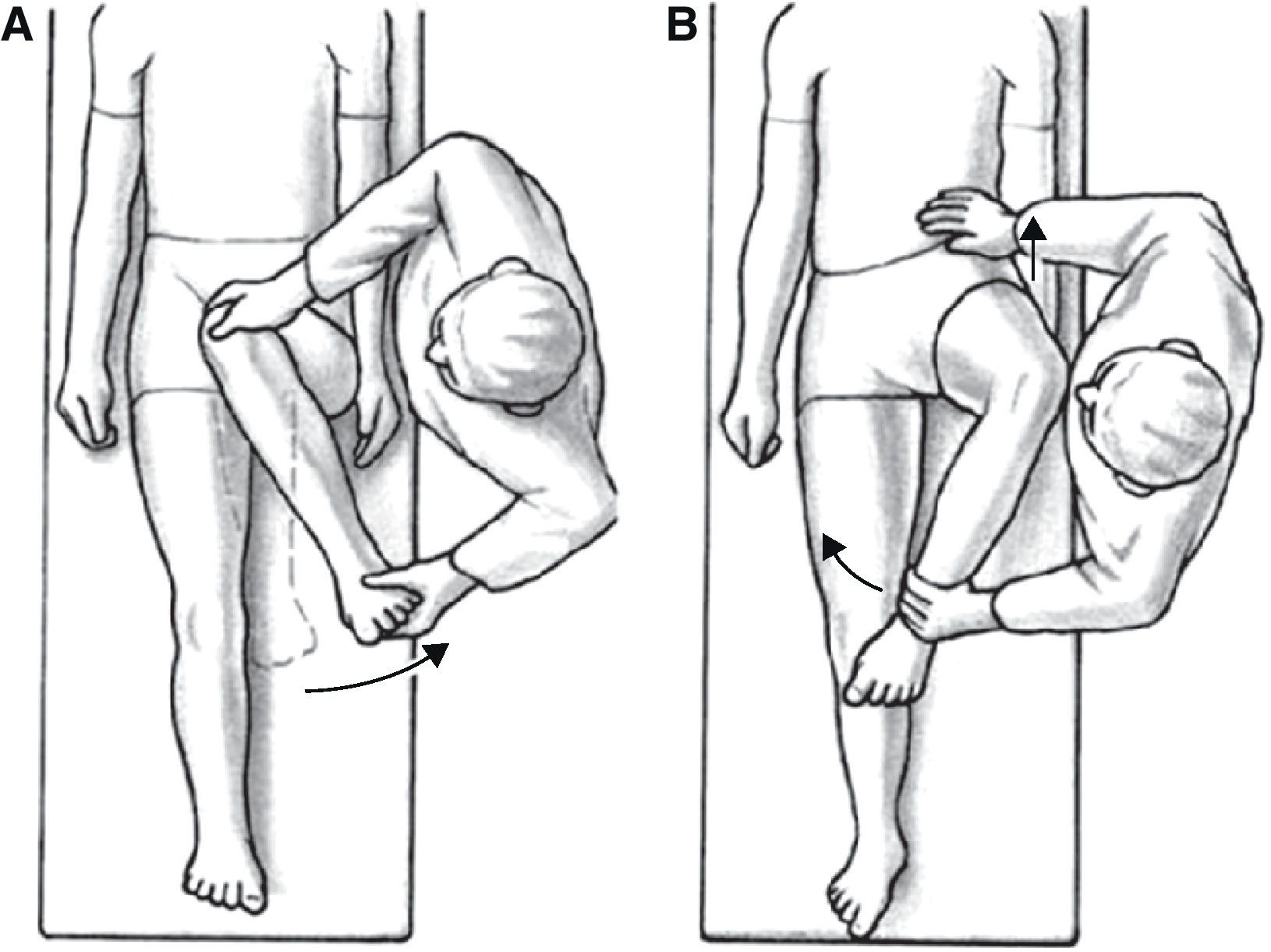
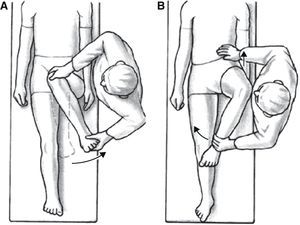
Con frecuencia los pacientes afectados de AFA refieren una limitación en la movilidad articular, sobre todo en las rotaciones de la cadera, que con frecuencia aparece cronológicamente antes que el dolor. El dolor de mayor intensidad se describe cuando se realizan movimientos de rotación interna y aducción con la cadera en 90¿ de flexión (maniobra de impingement) (fig. 5A).
Exploración físicaLa exploración física inicial será la que realicemos ante sospecha de patología de cadera, además de las encaminadas a descartar dolor referido originado en otras localizaciones. En el AFA la exploración física puede resultar normal, pero habitualmente podemos encontrar signos orientadores. Estos signos o maniobras habitualmente acentúan el conflicto de espacio y reproducen el dolor del paciente.
El rango de movilidad activa suele ser normal en estadios iniciales, pero cuando se altera lo más precoz es la afectación de la flexión y la rotación interna, que posteriormente, junto con la aducción, serán las que también se verán afectadas en la movilidad pasiva.
No existen maniobras completamente específicas, pero se han descrito algunas que son muy frecuentemente positivas en el caso de pacientes con AFA y resultan muy orientativas cuando existe sospecha.
- •
Maniobra de choque femoroacetabular o de Fadir (fig. 5A). Se explora con el paciente en decúbito supino realizando una flexión femoral a 90¿ con rotación interna y aducción de la cadera. La flexión y la aducción provocan que el cuello femoral choque contra la ceja cotiloidea. La rotación interna pasiva adicional induce fuerzas de cizallamiento en el labrum y puede provocar un dolor agudo cuando hay lesión del labrum acetabular. Se debe estabilizar la pelvis, de manera que se pueda determinar con claridad el punto final de flexión de la cadera. Esta maniobra, aunque carece de especificidad, es altamente sensible13, y se conoce también como maniobra de impingement.
- •
Maniobra de Faber (fig. 5B): Con el paciente en decúbito supino se coloca la pierna a explorar en posición de flexoabducción y rotación externa, sujetando la pelvis, se mide la distancia vertical entre la rodilla y la camilla, y se compara con el lado contralateral. Se considera positiva cuando la distancia es menor en la extremidad afectada frente a la contralateral14, o cuando aparece dolor al forzar la abducción.
Estas dos maniobras exploran el impingement a nivel anterosuperior, que es el más frecuente. También cabe explorar la posibilidad de impingement a nivel posteroinferior: con el paciente en decúbito supino se coloca la pierna en extensión y aparece dolor con la rotación externa. Esta maniobra es más dolorosa a medida que progresa la enfermedad, con la aparición de osteofitos de tracción a este nivel.
En el anteriormente citado estudio de Burnett13 se observó en 66 pacientes diagnosticados de AFA que el 95% presentaban maniobra de choque o Faber positiva, el 39% presentaban claudicación a la marcha y un 38%, signo de Trendelenburg positivo.
Sin embargo, para el diagnóstico de AFA, aparte de la elevada sospecha diagnóstica en función de las características epidemiológicas y clínicas es necesario que se acompañe de la demostración mediante técnicas de imagen del conflicto de espacio que define este cuadro.
Diagnóstico por la imagenPara el correcto manejo terapéutico del AFA resulta esencial un diagnóstico precoz, que dada la falta de especificidad de la clínica (que básicamente sirve para establecer la sospecha diagnóstica), descansa en el estudio por la imagen. Desgraciadamente, los signos radiológicos más sutiles de AFA suelen pasar desapercibidos por falta de un conocimiento adecuado por parte de los clínicos, y como consecuencia de ello al cabo de los años, cuando los signos degenerativos clásicos son ya evidentes, el diagnóstico suele ser el de coxartrosis. El estudio radiológico inicial se realiza mediante radiología simple, que puede ser altamente orientativo; también se usan la tomografía computarizada (TC) y la resonancia magnética (RM), si bien el gold-standard de diagnóstico en la actualidad es la artro-RM15.
Radiografía simpleLa radiografía simple sigue siendo el método más accesible y difundido para el diagnóstico de esta patología, y debe ser el estudio obligado inicial ante la sospecha de AFA.
Las proyecciones recomendadas para el diagnóstico son la pelvis anteroposterior en bipedestación (fundamentalmente para la detección del AFA tipo pincer y la deformidad tipo cam en empuñadura de pistola (pistol grip) y la proyección axial y la lateral (cross-table), que ayudan a la detección de las anomalías en la transición cuello-cabeza femorales. La radiografía anteroposterior centrada en la articulación coxofemoral no es útil en el diagnóstico del AFA.
Dado que la sospecha radiológica de AFA se basa en alteraciones a veces sutiles y, como veremos, en determinadas mediciones, resulta fundamental que las proyecciones antes mencionadas se realicen de forma técnicamente adecuada15, puesto que una proyección o un posicionamiento incorrectos puede conducir a un infra o sobrediagnóstico de esta entidad.
Los signos radiológicos más característicos del AFA tipo pincer, en los que como se ha mencionado existe un sobrecubrimiento acetabular de la cabeza del fémur, son:
- •
Sobrecubrimiento acetabular global:
- –
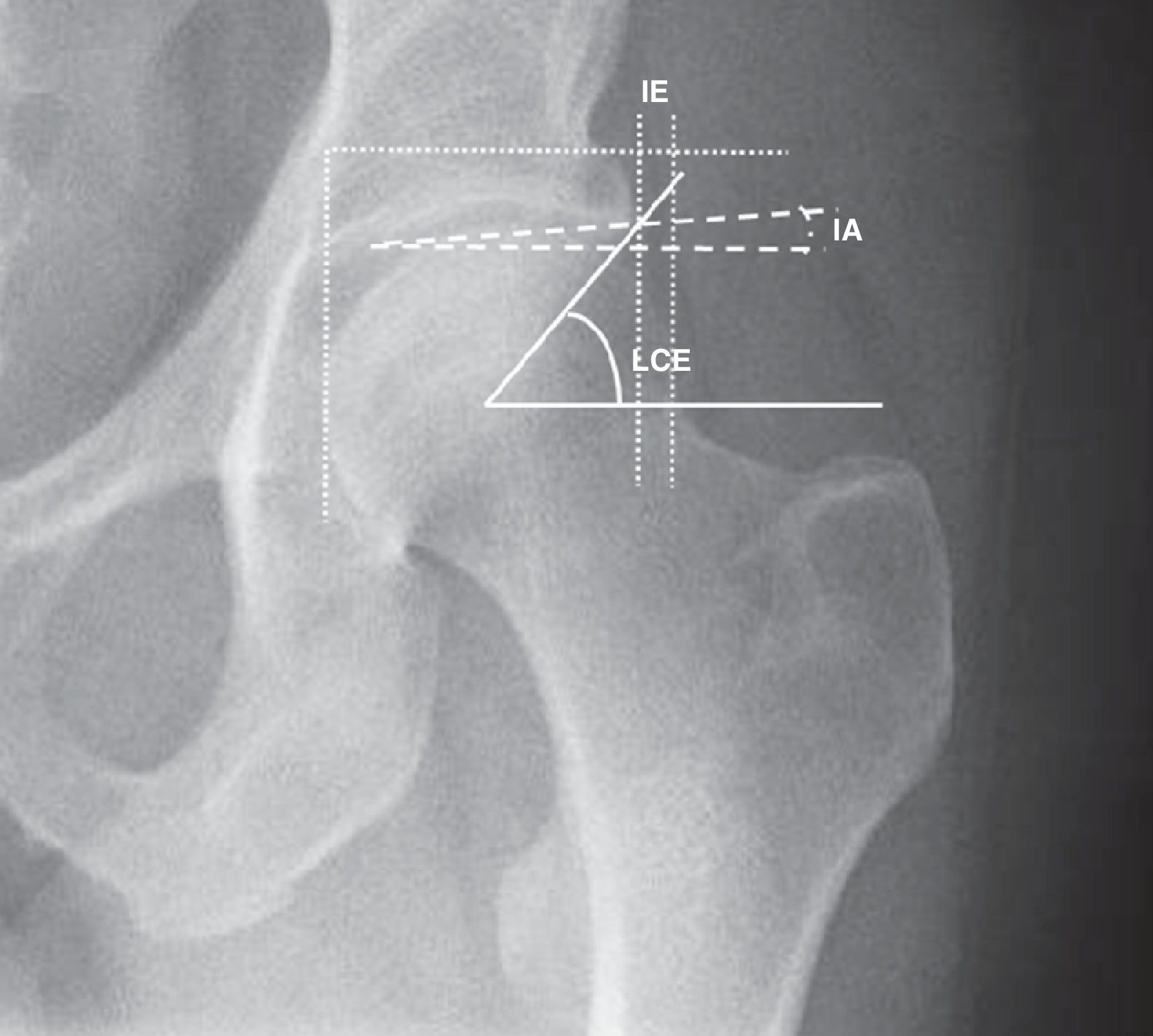
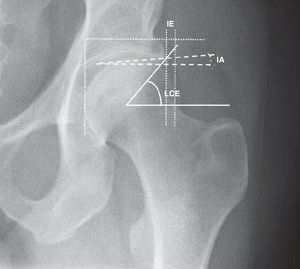
Cuantificación del ángulo lateral center edge (LCE), que une el centro de la cabeza femoral con el extremo lateral del acetábulo (fig. 6). Es indicativo de AFA tipo pincer si ≥40¿.
- –
Índice acetabular, que mide el ángulo del techo acetabular (fig. 6). En el AFA tipo pincer dicho ángulo es ≤0¿.
- –
Índice de extrusión de la cabeza femoral, que mide el porcentaje de cabeza femoral no cubierta (fig. 6). Es típico en el AFA pincer el que < 25% de la cabeza está sin cubrir por el techo acetabular.
- •
Sobrecumbrimiento acetabular focal:
- –
Anterior (o retroversión craneal): la pared anterior es lateral a la posterior, formando el signo radiológico del «8» o del lazo (fig. 3C).
- –
Posterior: la pared posterior del acetábulo pasa lateral al centro de la cabeza femoral.
Los signos radiológicos más típicos del AFA tipo cam, en los que característicamente existe un relieve anómalo a nivel femoral que contacta con estructuras acetabulares, se valoran en proyección axial y son:
- •
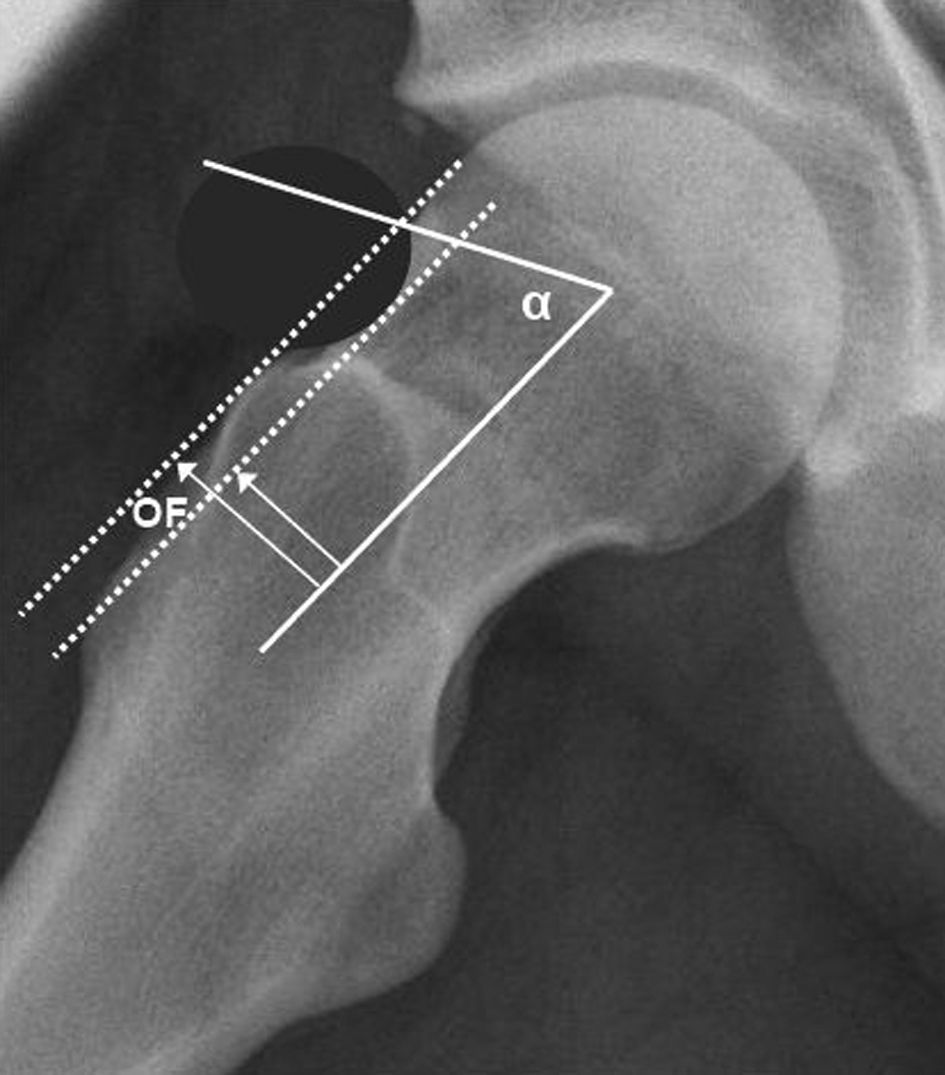
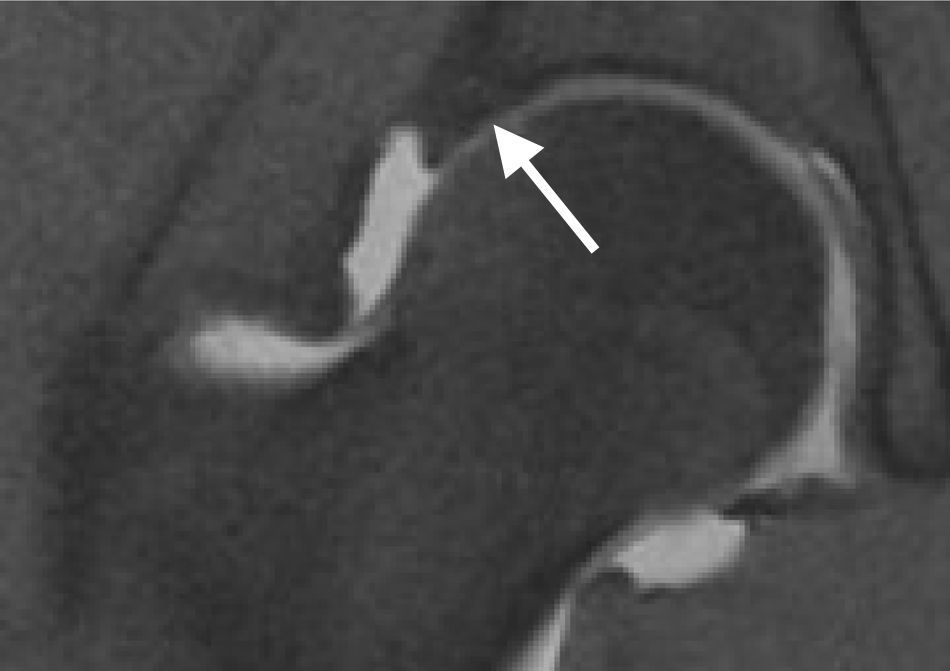
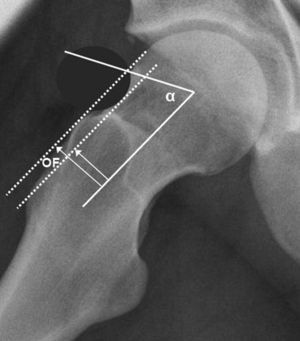
Cuantificación del ángulo α: se mide en la proyección axial y está formado por el eje axial del fémur y su unión con la línea que une el centro de la cabeza femoral con el punto de inicio de la anesferecidad (fig. 7). En el AFA tipo cam es >50¿.
- •
Cálculo del offset femoral: mide la diferencia entre el radio de la cabeza femoral y el cuello femoral (fig. 7). Es un fuerte indicador de AFA tipo cam si <9-10mm.
- •
Determinación del offset ratio: se calcula el cociente entre el offset femoral y el diámetro de la cabeza femoral. Es más indicativo de AFA tipo cam cuanto más bajo sea (típicamente <0,17).
Otros cambios radiológicos observables en el AFA, independientemente del tipo, son:
- •
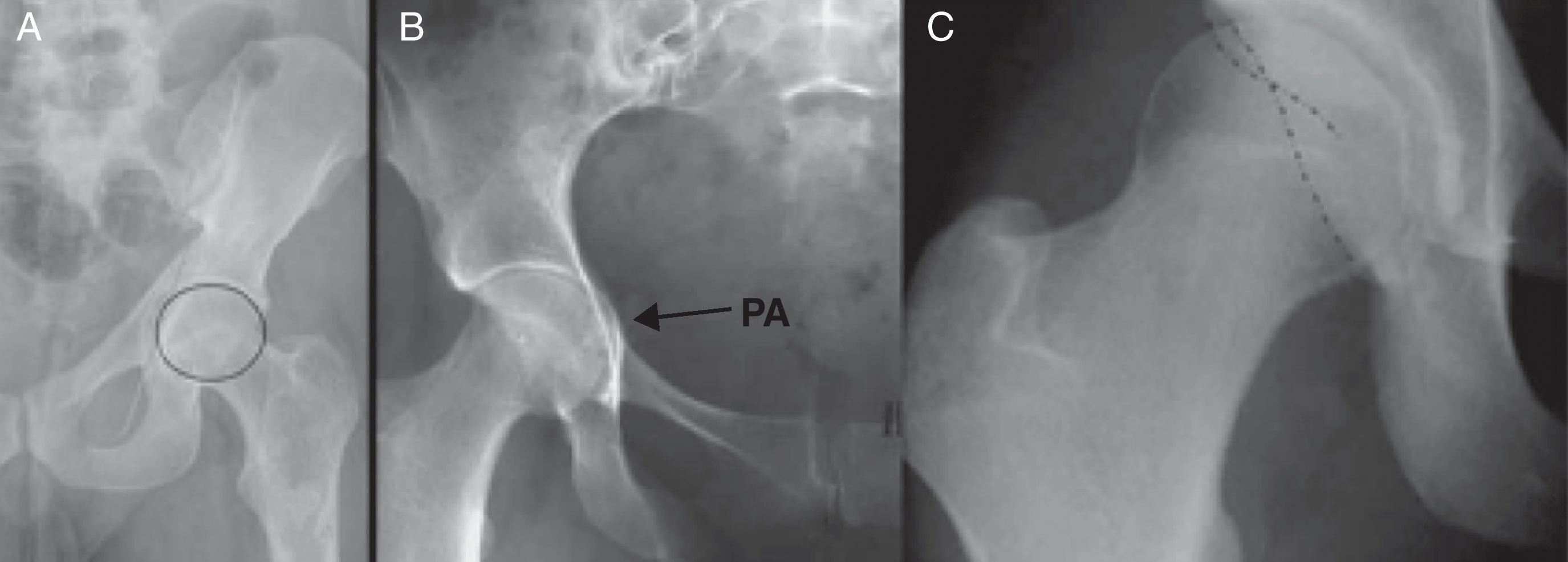
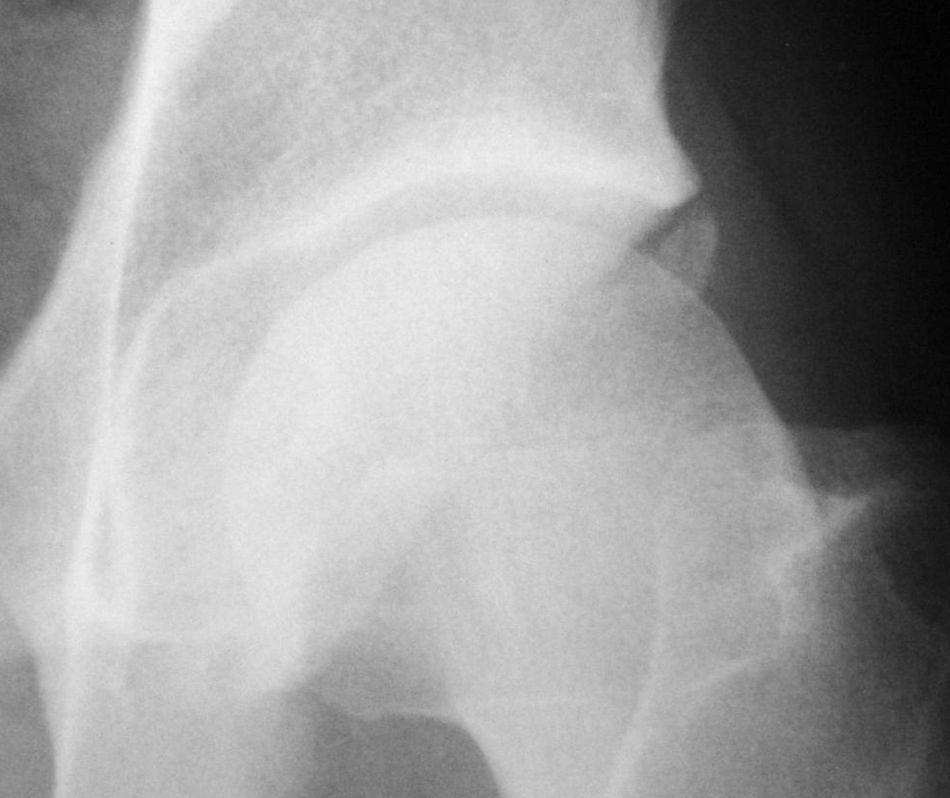
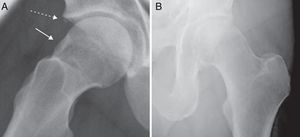
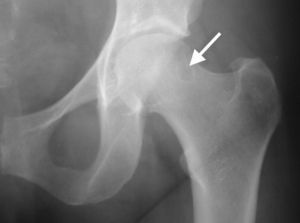
Afectación del labrum: osificación reactiva del labrum, en ocasiones con aposición reactiva en el borde, que asemeja un osteofito y que acentúa aún más el sobrecubrimiento de la cabeza femoral y, por lo tanto, agrava el conflicto espacial. También se pueden producir fracturas del borde acetabular, que incluso se puede separar (os acetabulum, fig. 8). Ocasionalmente pueden detectarse calcificaciones formadas por cristales de hidroxiapatita, que pueden dar lugar a crisis agudas del dolor.
- •
Cambios fibroquísticos yuxtaarticulares (depresiones por herniación o herniation pits (fig. 9), más frecuentes en la cara anterosuperior del cuello femoral y que aparecen como imágenes quísticas de 3-15mm. Se encuentran en hasta un tercio de pacientes, especialmente en el tipo pincer.
- •
Disminución del espacio articular posteroinferior, visible con una proyección en falso perfil de cadera. Es más frecuente en el AFA tipo pincer y su presencia implica mal pronóstico.
- •
Tardíamente, cambios artrósicos.
La TC permite obtener información detallada acerca de la esfericidad cabeza-cuello femoral, reducción del offset, así como para determinar la versión del cuello femoral y del acetábulo16. En ocasiones se suele utilizar con contraste intraarticular para poder visualizar el labrum y el cartílago intraarticular10.
Si bien el estudio del impingement mediante TC aporta información, se prefiere el estudio mediante RM, que permite visualizar con mayor precisión los cambios de cartílago articular del AFA. Así, esta exploración se reserva generalmente para casos en los que no sea posible la realización de RM o en el caso en que se precise mayor información anatómica que no se clarifique con el estudio combinado de radiografías y RM.
Resonancia magnéticaLa RM es la prueba de imagen complementaria que nos aporta mayor información para el diagnóstico y el estado en el que se encuentra el labrum y el cartílago articular. Es capaz de detectar también otros cambios constitutivos de AFA, como es el caso de la anesfericidad de la cabeza femoral. La realización de cortes oblicuo-axiales permite la visualización de roturas degenerativas del labrum, quistes paralabrales y la presencia de gibas en la transición cabeza-cuello del fémur. Además, la RM permite visualizar otras estructuras de partes blandas, intra y extraarticulares (sinovitis, lesión del ligamento redondo, cuerpos libres intraarticulares, bursitis, tendinitis)11,17 que pueden ayudar en el diagnóstico diferencial.
La RM permite visualizar el cartílago articular, que suele tener entre 2-3mm de espesor; sin embargo puede ser difícil apreciar las pequeñas lesiones del cartílago porque la zona acetabular y femoral están en estrecho contacto, y a veces es necesario administrar contraste (artro-RM) para detectar una separación entre ellas18,19.
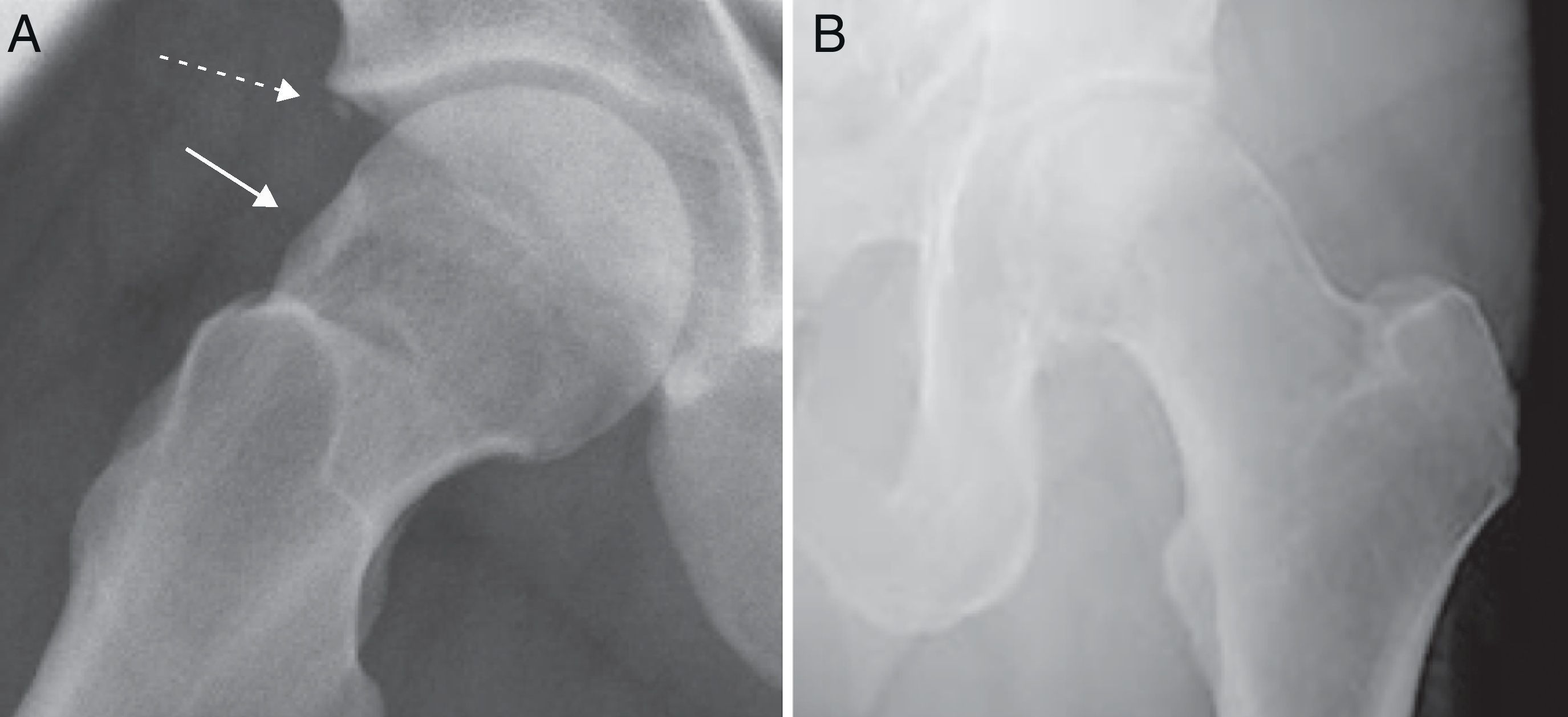
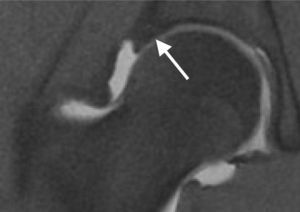
La artro-RM, en la cual se realiza infiltración de medio de contraste intraarticular, ayuda a visualizar lesiones labrales o condrales, que con frecuencia no se aprecian en la RM convencional. En el caso de roturas o fisuras del labrum, se identifican al observar el medio de contraste traspasando dicha estructura. En las lesiones condrales existe acumulación del contraste atravesando el cartílago o creando una interfase osteocondral subyacente (fig. 10).
Durante la infiltración de medio de contraste intraarticular se puede además inyectar anestésico local. Con este test (test de lidocaína), si desaparece el dolor, junto con un estudio de imagen compatible, se puede confirmar el diagnóstico de impingement si las maniobras que previamente provocaban dolor se negativizan.
Se ha podido observar que en la mayor parte de los pacientes con impingement tipo cam se inicia la degeneración cartilaginosa en la zona anterosuperior del acetábulo, y que en cambio los que presentan un tipo pincer desarrollan las lesiones cartilaginosas en la zona posteroinferior acetabular.
En el estudio del AFA por artro-RM de cadera se describe clásicamente el ángulo alfa, que es un parámetro de esfericidad de la cabeza femoral. El ángulo alfa fue descrito por Nötzli20 y consiste en trazar una línea desde el centro de la cabeza femoral hasta el punto del contorno de la cabeza femoral que se encuentra a una distancia mayor al radio de la cabeza femoral. El ángulo alfa se forma por ambas líneas, y cuanto mayor sea el ángulo, menos esférica será la cabeza femoral. Se ha descrito un ángulo de menos de 50¿ para la población normal.
Aparte de su relevancia para el diagnóstico, también resulta útil para la planificación quirúrgica. Por ejemplo, la medición del ángulo alfa permite determinar la cantidad de «giba» a reseccionar para llegar a una normalización del ángulo.
EcografíaTal como se ha comentado, la sospecha por imagen viene indicada por una radiología compatible, y el gold-standard lo constituye la RM. No existen estudios que validen la utilidad de la ecografía en el manejo diagnóstico del AFA, si bien puede detectar con bastante sensibilidad, similar a la de la RM convencional, lesiones labrales que son bastante indicativas de AFA21. El estudio ecográfico puede resultar útil para descartar otras causas de coxalgia.
TratamientoEl principal objetivo del tratamiento es aliviar el conflicto de espacio y en consecuencia mejorar la clínica del síndrome de AFA. Por dicho motivo el tratamiento fundamental del AFA debe ser quirúrgico, si bien también son importantes las medidas de carácter conservador.
El tratamiento conservador estaría especialmente indicado para casos de AFA sin alteración estructural. Algunos autores propugnan valorar la cirugía tras unos 6 meses de tratamiento conservador (modificación de la actividad, tratamiento farmacológico sintomático, evitar rangos excesivos de movilidad, fortalecimiento muscular)2,22-25.
Puesto que el AFA afecta frecuentemente a adultos jóvenes con un alto nivel de actividad, es importante proporcionar la información adecuada respecto al compromiso de disminuir su actividad física, puesto que lo contrario conduce a un empeoramiento sintomático y a la progresión de degeneración articular.
Tratamiento quirúrgicoEl tratamiento quirúrgico está dirigido a mejorar el conflicto de espacio de la cadera y aliviar el choque del fémur contra la ceja cotiloidea, lo que mejorará tanto la sintomatología como la lesión sobre el labrum y el cartílago articular.
Jäger et al.23 recomendaban la intervención quirúrgica cuando persistiera la clínica tras 6 meses de tratamiento conservador, siempre y cuando no hubiese una lesión articular severa. En su estudio, la mayoría de pacientes sometidos a tratamiento conservador continuaron con dolor y disfunción en la cadera, mientras que los pacientes sometidos a osteoplastia a cielo abierto calificaron como de gran mejoría el resultado quirúrgico, incluso con resolución de la mayoría de los síntomas clínicos.
El candidato ideal para la cirugía propia del AFA (no protésica) sería el paciente en el que existe una clara causa de atrapamiento, la movilidad está conservada y no existe disminución del espacio articular coxofemoral en la proyección anteroposterior. Por todo ello resulta fundamental un alto índice de sospecha y el reconocimiento de los signos radiológicos asociados a AFA para realizar un diagnóstico precoz, puesto que la presencia de cambios radiológicos de artrosis coxofemoral es un elemento de mal pronóstico para el resultado de la cirugía del AFA, hasta el punto de ser ya candidatos (en función de los síntomas y afectación funcional) a cirugía protésica.
Según la Academia Americana de Cirujanos Ortopédicos, existen tres tipos principales en cuanto a las opciones de tratamiento quirúrgico previo a la artroplastia: artroscopia, artroscopia combinada con cirugía a cielo abierto sin luxación y cirugía abierta con luxación quirúrgica de la cadera.
El escoger un tipo de intervención dependerá de la anomalía estructural que se quiera modificar, así como de la preferencia y práctica del cirujano. El tratamiento original, el más utilizado históricamente y el que cuenta con mayores series quirúrgicas es la cirugía abierta con luxación26.
ArtroscopiaLa artroscopia se puede realizar en estadios iniciales de la enfermedad25,27 y parece estar particularmente indicada en los tipos cam. Puesto que el resultado de la artroscopia parece depender del grado de lesión articular, resulta básico asegurar que no existen cambios degenerativos significativos ya presentes. En un estudio realizado por Sampson27, en el que 156 pacientes se trataron mediante cirugía artroscópica, el 50% mejoraron la clínica en 3 meses, el 75% en 5 meses y el 95% en un año. En este tiempo, 3 pacientes precisaron la artroplastia total de cadera, y en estos casos ya se apreciaron en la artroscopia lesiones en el cartílago. El tipo de técnica a emplear es variable y depende en gran medida del tipo de defecto a solucionar, y va desde la reparación o resección del labrum hasta osteoplastias o condroplastias.
La artroscopia tiene también la ventaja de que permite una inspección visual de la cadera, que en algunos casos objetiva una mayor lesión (especialmente a nivel condral) de lo esperado, y que puede hacer decidir a una cirugía abierta o combinada.
Cirugía a cielo abiertoLa cirugía a cielo abierto con reconstrucción, en la que se preserva la articulación, se ha recomendado en los casos de AFA en los que el grado de osteoartritis es un grado Tönnis I28. La realización de artroscopia con condroplastia en cirugía abierta sin luxación está reservada al tratamiento del impingement tipo cam. La principal ventaja es que es una intervención menos invasiva, al no ser necesario una luxación de la cadera, con las complicaciones que puedan derivar de ésta.
Los procedimientos a cielo abierto consisten básicamente en recortar el reborde óseo acetabular (acetabuloplastia) eliminando la sobrecobertura, en los casos de impingement tipo pincer, y la prominencia a nivel de la unión cabeza-cuello femoral en el tipo cam (bumpectomía), evitando resecar más del 30% de ésta y mejorar de esta manera el offset anterior femoral. En algunos casos será necesario realizar una osteotomía periacetabular cuando exista una retroversión acetabular.
Las alteraciones degenerativas avanzadas y las lesiones condrales extensas no responden bien a la cirugía a cielo abierto, y precisan de artroplastia total de cadera.
La corrección precoz del AFA mejora la sintomatología y la función de la cadera, pero todavía no se sabe con qué frecuencia previene la progresión de la osteoartritis. Harán faltan series extensas y prolongadas en el tiempo para establecer su influencia a largo plazo sobre la mejoría sintomática, su evolución a artrosis, y cuáles serían las técnicas más adecuadas a cada caso.
ConclusionesEl AFA es una causa a tener en cuenta en el diagnóstico diferencial de coxalgia en población joven.
La radiografía simple es el estudio de imagen más importante para su diagnóstico dada su disponibilidad y bajo coste. Ante una sospecha clínica fundada, otras pruebas de imagen pueden confirmar el diagnóstico para poder valorar la afectación del cartílago articular o acetabular y determinar la opción quirúrgica.
El tratamiento conservador está indicado inicialmente en casos incipientes, pero el tratamiento quirúrgico corrector debe aplicarse en casos con persistencia sintomática. Los resultados estarán en función de varios factores, como es la actividad física del paciente, el tipo de AFA, el tiempo de evolución, la técnica quirúrgica utilizada y muy especialmente la afectación condral.
El diagnóstico precoz es primordial, y para ello es importante tenerlo en cuenta en el diagnóstico diferencial de la coxalgia en pacientes jóvenes y conocer los signos radiológicos asociados. El diagnóstico tardío, además de hacer que los pacientes presenten dolor y limitación en su calidad de vida durante años, conduce finalmente al tratamiento mediante implantación de prótesis cuando ya el paciente presenta cambios artrósicos a nivel coxofemoral.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.