Nuestro objetivo es valorar la eficacia de dos técnicas anestésicas en el tratamiento del dolor postoperatorio, así como su influencia en la estancia hospitalaria, tras la cirugía artroscópica de hombro.
Material y métodosEstudio retrospectivo basado en la recogida de datos de las historias de anestesiología y de nuestra unidad de dolor agudo (UDA), durante un período de 6 meses, seleccionando los casos de artroscopias de hombro realizadas y distribuyendo los pacientes en 2 grupos en función de la técnica anestésica empleada. En el grupo i se incluyó a pacientes con anestesia locorregional (bloque interescalénico e interesternocleidomastoideo) combinado con anestesia general. En el grupo ii se incluyeron los casos de anestesia general con analgesia por vía intravenosa con bolos de fentanilo.
Las variables registradas fueron: dolor posoperatorio, tanto en reposo como en movimiento, en las primeras 24h, utilizando una escala verbal simple (EVS), la presencia de efectos secundarios, la necesidad de rescate analgésico y el tiempo quirúrgico empleado.
En los casos en que los pacientes fueron dados de alta en las primeras 24h, se realizó una consulta telefónica para valoración de dichas variables.
El análisis estadístico se realizó mediante prueba de la t de Student (para variables numéricas) y prueba de la χ2 (para analizar las relaciones entre variables cualitativas), considerando el estudio estadísticamente significativo si se obtuvo una p<0,05.
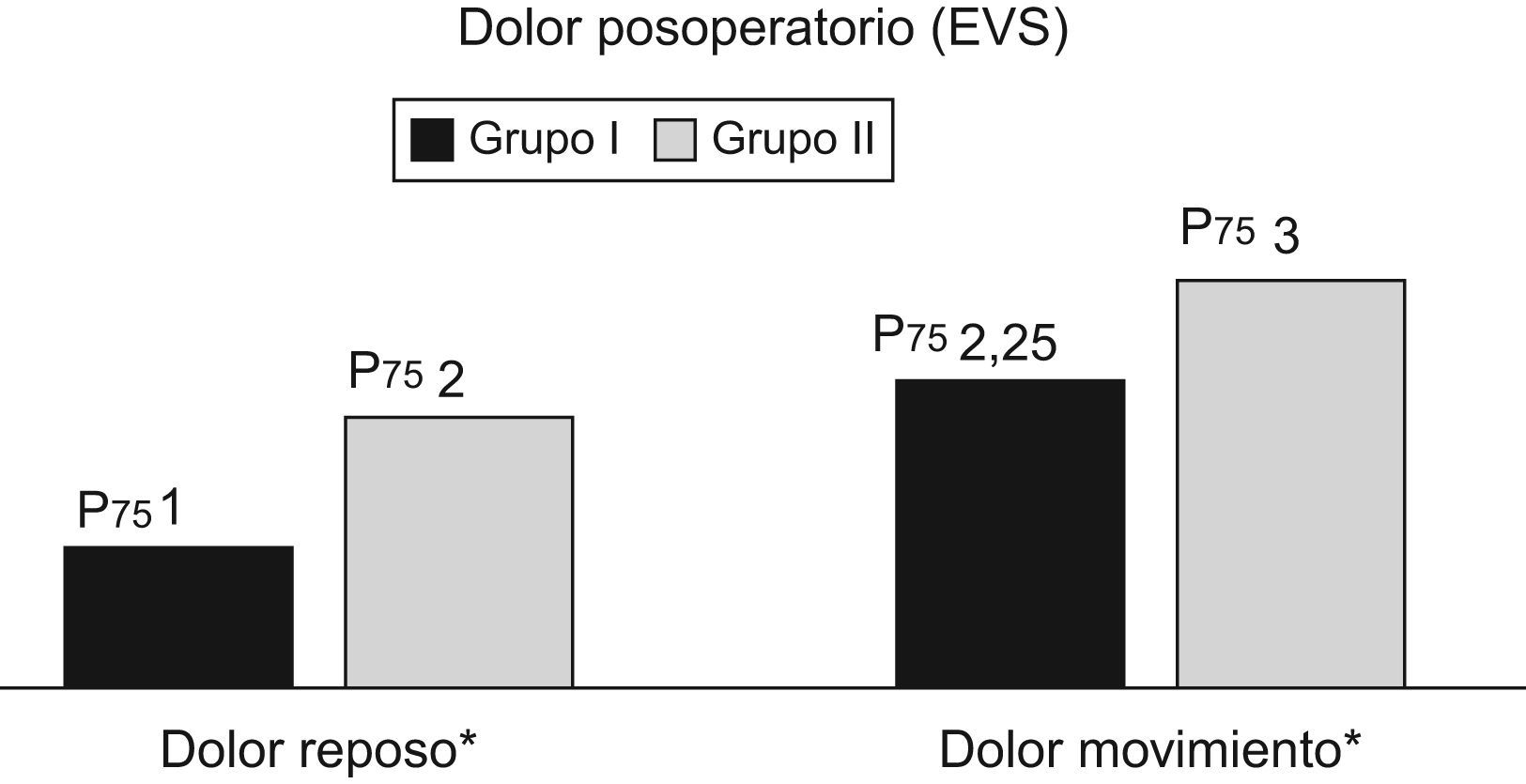
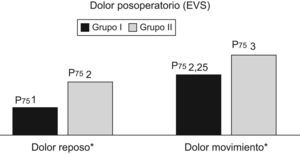
ResultadosSe incluyó a un total de 26 pacientes (14 casos en el grupo i y 12 casos en el grupo ii). El análisis del dolor posoperatorio en las primeras 24h reveló que la EVS en reposo del grupo i fue de 1 para el percentil 75, mientras que en el grupo ii fue de 2. El dolor en movimiento obtuvo una EVS de 2,25 para el grupo i y de 3 para el grupo ii (p<0,05).
La necesidad de rescate se dio en un 1 (0,07%) caso en el primer grupo frente a 5 casos (0,41%) en el segundo grupo (p<0,05).
El análisis de las náuseas y los vómitos postoperatorios puso de manifiesto que en el grupo de la anestesia combinada no se presentó en ningún caso, mientras que en el grupo de la anestesia general se observó en 4 (0,33%) (p<0,05).
El tiempo quirúrgico estimado para el primer grupo fue de 125min de media, frente 116min del grupo ii (p>0,05).
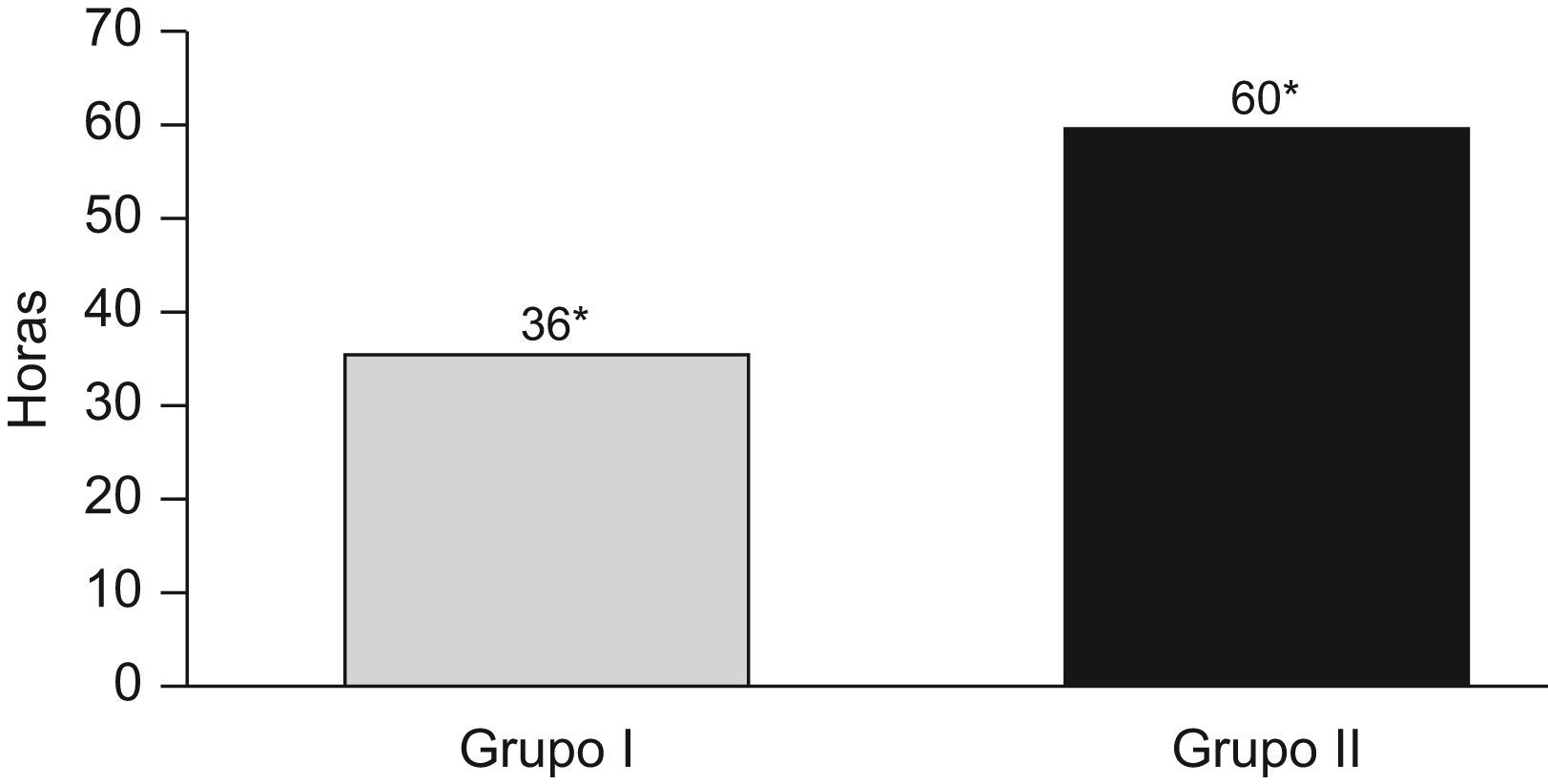
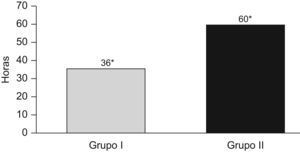
En el grupo de la anestesia combinada el tiempo medio de estancia fue de 36h, frente a las 60h de media en el grupo de anestesia general (p<0,05).
ConclusionesEl bloqueo del plexo braquial por encima de la clavícula combinado con anestesia general ha mostrado mayor eficacia en el control del dolor perioperatorio, tanto en reposo como con el movimiento, que la anestesia general con analgesia por vía intravenosa. Además, la incidencia de efectos indeseables, la necesidad de rescate y el tiempo de ingreso hospitalario fueron menores sido menor en el grupo de pacientes intervenidos con la técnica combinada, sin repercusión significativa en el tiempo de ocupación del quirófano.
Our aim is to evaluate the efficacy of two anesthetic techniques for the treatment of the postoperative pain, as well as their influence on hospital stay, after surgery arthroscopic of shoulder.
Materials and methodsRetrospective study based on the collection of data from anesthesia histories and from of our postoperative acute pain unit, during a 6-months period. Cases of shoulder arthroscopies carried out during this period were selected and the patients were distributed in 2 groups depending on the anesthetic technique used: group I consisted of patients treated with locoregional anesthesia (interscalene and inter-sternocleidomastoid block) combined with general anesthesia. Group II was general anesthesia cases with intravenous analgesia.
The recorded variables were the following: postoperative pain, both at rest and during exercise in the first 24h, using a simple verbal scale (SVS); the presence of side effects, need of analgesic rescue and duration of hospital stay.
In the cases where the patients were discharged from hospital in the first 24h, a telephone consultation was carried out for the evaluation of the abovementioned variables.
Statistical analysis: Student-t and Chi-square tests. A P<.05 was considered statistically significant.
ResultsA total of 26 patients were included (14 cases in group I and 12 cases in group II). The analysis of the postoperative pain at rest in the first 24h revealed that the SVS in group I was 1 for the percentile 75, whereas in group II it was 2. The pain on movement was 2.25 for group I, and 3 for group II, (P<.05).
There was only 1 case with need of rescue (7%) in the first group, compared to the 5 cases (41%) in the second group (P<.05).
There were no cases of postoperative nausea and vomiting in the combined anesthesia group, whereas in the group with general anesthesia there were 4 cases (33%), (P<.05).
The estimated surgical time for the first group was 125min, compared to the estimated 116min for group II (p>.05).
In the group of combined anesthesia the average duration of hospital stay was 36h, compared to the 60h average duration in the group of General Anesthesia. (P<.05).
DiscussionThe blockade of the brachial plexus over the clavicle combined with general anesthesia has shown greater efficacy in the control of perioperative pain, both at rest and during exercise than the general anesthesia with intravenous analgesia. In addition, the incidence of undesirable effects, the need of rescue and the duration of hospital stay were lower in the group of patients with the combined technique, without significant effects on the duration of operating room occupation.
La cirugía de hombro se asocia con un dolor postoperatorio moderado-severo, especialmente manifiesto en las primeras 24–48h1,2. El control de éste es esencial para asegurar el bienestar del paciente, así como una rápida movilización de la articulación y, por tanto, una rehabilitación temprana. Un mal control del dolor se ha asociado con una alta incidencia de capsulitis adhesiva hasta en el 10% de los casos3.
Son muchas las técnicas analgésicas empleadas para el control del dolor postoperatorio tras la cirugía de hombro, como la analgesia intravenosa con antiinflamatorios no esteroideos (AINES) y/o mórficos4, con o sin sistema analgesia controlada por el paciente (PCA), inyección intraarticular de anestésicos locales y/o mórficos (a dosis única o continua con catéter), y anestesia regional del plexo braquial (bloqueo interescalénico o interesternocleidomastoideo [dosis única o continua con catéter]). La anestesia locorregional proporciona una efectiva anestesia-analgesia para la cirugía de hombro2,4–6 y disminuye las necesidades de opioides y, en consecuencia, los efectos indeseables que conllevan su uso. Por otro lado, el uso de anestésicos locales de larga duración a dosis única y la utilización de catéteres en los bloqueos continuos hacen que podamos prolongar la analgesia más allá de 24h5–7.
Además, actualmente, en nuestro hospital, la cirugía artroscópica de hombro se encuentra en una fase incipiente y se aplica cada vez más a diversas patologías que afectan a dicha articulación por que es menos agresiva y por que presenta una recuperación más rápida.
El objetivo de nuestro estudio es valorar la eficacia de dos técnicas anestésicas: anestesia general con PCA postoperatoria de metamizol, tramadol y ondasentrón frente a anestesia general combinada con bloqueo supraclavicular en el tratamiento del dolor postoperatorio, así como su influencia en la estancia hospitalaria.
Material y métodosEstudio retrospectivo basado en la revisión de hojas de la unidad de dolor agudo postoperatorio (UDA), comprendidas entre los meses de enero y junio de 2009, de pacientes seguidos prospectivamente tras cirugía artroscópica de hombros. Los criterios de inclusión fueron: pacientes con edades comprendidas entre los 18 y los 70 años, ASA I–III, índice de masa corporal (IMC)<40, intervenidos de forma programada de artroscopia de hombros (reparación del manguito de los rotadores, descompresión subacromial, luxación recidivante de hombro, reparación del tendón del bíceps, espolón óseo, artritis acromioclavicular). Los criterios de exclusión fueron: negativa del paciente, alergia o intolerancia a fármacos utilizados en el estudio, contraindicación para realización de técnica locorregional, tratamiento del dolor crónico o incumplimiento de los criterios de inclusión.
En todos los casos se obtuvo por escrito el consentimiento informado de los pacientes, que se distribuyeron en dos grupos en función de la técnica anestésica empleada. El residente en formación realizó el bloqueo, guiado por un anestesiólogo experto en técnicas locorregionales.
En el grupo i se incluyó a pacientes bajo anestesia combinada con bloqueo interescalénico o interesternocleidomastoideo, guiados con ecografía (Sono Site Titan®, Bothell, EE.UU., http://revista.sedolor.es/articulo.php?ID=334) y neuroestimulación (HSN 12 Braunn®, http://revista.sedolor.es/articulo.php?ID=334) para garantizar la tasa de éxito del bloqueo y reducir sus complicaciones.
Para el bloqueo interescalénico, se colocó al paciente en decúbito supino con la cabeza lateralizada hacia el lado contrario que se debía bloquear; se esterilizó la zona con povidona yodada y se exploró la zona con el ecógrafo hasta localizar los tres troncos del plexo braquial: superior, medio e inferior.
Mediante abordaje longitudinal, se introdujo una aguja neuroestimulante 21G×40mm–50mm, paralela a la sonda hasta cada uno de los troncos. Una vez que la aguja se encontraba próxima al punto deseado, se encendía el neuroestimulador hasta una intensidad 1mA, y se observó si la respuesta motriz obtenida pertenecía a la estimulación de troncos del plexo braquial. Se administraron 30ml de ropivacaína al 0,5% y se comprobó la correcta distribución del anestésico local alrededor del plexo.
Para realizar bloqueo interesternocleidomastoideo continuo, se utilizaron las referencias de Pham-Dang, colocando al paciente en decúbito supino con la cabeza girada hacia el lado contrario al bloqueo. El sitio de punción fue el borde interno del haz clavicular del músculo esternocleidomastoideo, a 3cm de altura respecto al manubrio esternal, insertando una aguja de calibre 21G×64mm introducida en una cánula de teflón (Pajunk Stimulong Plus Catheter Set), con un ángulo de 45–50° respecto al plano horizontal y en dirección al punto medioclavicular, conectada a un neuroestimulador (Stimuplex HNS 11 Braun®, http://revista.sedolor.es/articulo.php?ID=334, Melsungen, Alemania) y un sistema de aspiración continua. Los parámetros iniciales de neuroestimulación utilizados fueron: 1mA de intensidad, 2Hz de frecuencia y 0,1ms de duración del impulso. La aguja se introdujo hasta observar una respuesta motora deseada de troncos o divisiones a una intensidad <0,4mA y >0,2mA. A continuación, se retiró la aguja y se introdujo un catéter estimulador 20G×50cm a través de la cánula de teflón y conectado al neuroestimulador. Con una intensidad inicial de neuroestimulación de 1,0mA, se introdujo el catéter y se observó una respuesta motora correspondiente a la estimulación del tronco superior, fijándose dónde la respuesta motora fuese más vigorosa con intensidad <4mA y a una distancia de 4–8cm más allá de la cánula. Se administró un bolo de 30ml de ropivacaína 0,5%.
A continuación, se indujo anestesia general (TIVA o balanceada) con: atropina 0,01mg/kg, fentanilo 1,5–2μg/kg, propofol 1,5–2,5mg/kg y cisatracurio 0,15mg/kg. Tras intubación orotraqueal e inicio de ventilación mecánica, se colocó al paciente en silla de playa. No se administró analgesia por vía intravenosa intraoperatoria.
En el grupo ii, los pacientes se intervinieron bajo anestesia general (TIVA o balanceada), con intubación orotraqueal y ventilación mecánica. Como analgésico intraoperatorio se utilizó fentanilo en bolos según demandas del paciente.
En ambos grupos se administró analgesia postoperatoria por vía intravenosa 30min antes de finalizar la cirugía, consistente en: metamizol 2g, tramadol 100mg y ondasentrón 4mg. Una vez que los pacientes se recuperaban de la cirugía en la unidad de reanimación posquirúrgica (URPA) se iniciaba perfusión continua de metamizol 0,16%, tramadol 0,04% y ondasentrón 0,0016% a 1,5ml/h, bolos de PCA de 1ml y tiempo de cierre de 20min, mediante bomba de infusión (Abott®, http://revista.sedolor.es/articulo.php?ID=334, Gemstar, N. Chicago, EE. UU.) durante 48h para los pacientes del grupo ii y los del grupo i a los que se les hubiera realizado bloqueo interescalénico a dosis única.
A los pacientes con catéter interesternocleidomastoideo se les administró una perfusión de ropivacaína al 0,2% a 5ml/h, con bolos de 1ml y tiempo de cierre de 20min, mediante una bomba de perfusión continua Abott® (Gemstar, N. Chicago, EE.UU.) para las primeras 48h postoperatorias, que se retiró antes si el paciente era dado de alta.
En la hoja de recogida de datos, las variables registradas fueron:
- •
Dolor posoperatorio tanto en reposo como en movimiento en las primeras 24h, utilizando una escala verbal simple (EVS), donde 0 es igual a no dolor, 1 es dolor leve, 2 representa dolor moderado, 3 dolor severo y 4 corresponde a dolor insoportable.
- •
Presencia de efectos secundarios al tratamiento.
- •
Número de bolos PCA demandados y administrados por el paciente.
- •
Necesidad o no de rescate a pesar del tratamiento.
- •
Tiempo quirúrgico (entendido como el tiempo que el paciente pasa en el quirófano, incluido los tiempos anestésico y quirúrgico).
- •
Satisfacción del paciente y traumatólogo (0 nada satisfecho, 1 poco satisfecho, 2 satisfecho, 3 bastante satisfecho y 4 muy satisfecho).
En los casos en que los pacientes fueron dados de alta en las primeras 24h, se realizó una consulta telefónica para la valoración de dichas variables.
Se revisaron las historias clínicas y los informes de alta realizados por el servicio de traumatología, para calcular el tiempo transcurrido entre la cirugía y el alta, así como la existencia de complicaciones postoperatorias.
Para el análisis estadístico se utilizaron la prueba de la t de Student para la comparación de variables numéricas entre las dos técnicas quirúrgicas, o en su defecto la prueba no paramétrica de Mann-Whitney. Para analizar las relaciones entre las variables cualitativas, se aplicó la prueba de la χ2, o bien los métodos no asintóticos de la prueba de Montecarlo y la prueba exacta. El análisis de los datos se realizó con el paquete estadístico SPSS 17.0 para Windows, considerando el estudio estadísticamente significativo cuando se obtuvo una p<0,05.
ResultadosSe incluyó a un total de 26 pacientes intervenidos de artroscopia de hombro durante el período de estudio, de los cuales 14 casos se incluyeron en el grupo I, con bloqueo interescalénico a dosis única en 10 pacientes y bloqueo interesternocleidomastoideo continuo en 4 casos, y 12 pacientes se incluyeron en el grupo ii (tabla 1).
El análisis del dolor posoperatorio en las primeras 24h reveló que la EVS en reposo del grupo i fue de 1 para el percentil 75, mientras que en el grupo ii fue de 2. El dolor en movimiento obtuvo una EVS de 2,25 para el grupo i y de 3 para el grupo ii, y se obtuvo una p<0,05 en ambos casos (fig. 1).
La necesidad de rescate a pesar del tratamiento se dio en un 1 caso (0,07%) en el primer grupo (a las 20h de la cirugía) frente a 5 (0,41%) casos en el segundo grupo (p<0,05) (con una media de 6h tras la intervención).
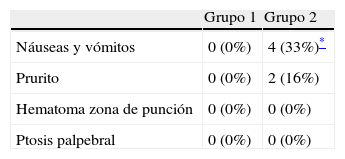
El análisis de las náuseas y los vómitos postoperatorios puso de manifiesto que en el grupo de la anestesia locorregional no se presentó en ninguno de los casos, mientras que en el grupo de la anestesia general se dio en 4 casos (0,33%) (p<0,05) (tabla 2).
Efectos secundarios
| Grupo 1 | Grupo 2 | |
| Náuseas y vómitos | 0 (0%) | 4 (33%)* |
| Prurito | 0 (0%) | 2 (16%) |
| Hematoma zona de punción | 0 (0%) | 0 (0%) |
| Ptosis palpebral | 0 (0%) | 0 (0%) |
Grupo 1: analgesia locorregional; grupo 2: analgesia por vía intravenosa.
La determinación de bolos de PCA demandados y administrados fue difícil en aquellos pacientes dados de alta en las primeras 24h, porque no fueron valorados por los equipos de enfermería y anestesiología, que controlan los sistemas de PCA en las plantas, por lo que desestimamos dicha variable del estudio.
El tiempo anestésico-quirúrgico estimado para el primer grupo fue de 125min de media, frente a los 116min del grupo ii (p>0,05).
No se obtuvieron datos de complicaciones perioperatorias y no se observaron efectos secundarios derivados de la técnica combinada: parálisis del nervio frénico, bloqueo del ganglio estrellado (síndrome de Horner), extensión central o inyección intravascular.
Analizando el tiempo transcurrido desde la cirugía hasta el alta del paciente; observamos que en el grupo de la anestesia combinada el tiempo medio de estancia fue de 36h, frente a las 60h de media en el grupo de anestesia general (p<0,05) (fig. 2).
Finalmente, la satisfacción de los pacientes fue mayor en el grupo combinado (2,2 frente a 1,8 del grupo sin bloqueo; p>0,05) por referir menos dolor. Los traumatólogos manifestaron también mayor satisfacción con la técnica combinada (2,5 frente a 2; p>0,05), al presentar mejor visión artroscópica (porque disminuye el sangrado) y mejor y más pronta recuperación de los pacientes.
DiscusiónEl presente estudio demuestra que la anestesia combinada con bloqueo del plexo braquial por encima de la clavícula, interescalénico e interesternocleidomastoideo presenta mayor eficacia en el control del dolor perioperatorio, tanto en reposo como con el movimiento, que la anestesia general con analgésicos por vía intravenosa en las primeras 24h tras cirugía artroscópica de hombro (p<0,05). Además, la incidencia de efectos indeseables, la necesidad de analgesia de rescate y el tiempo de ingreso hospitalario han sido menores en el grupo de pacientes intervenidos con la técnica combinada, lo que nos lleva a pensar que la anestesia locorregional del plexo braquial en este tipo de cirugía es más eficiente que la analgesia por vía intravenosa, pues al disminuir significativamente la estancia hospitalaria en un 40%, la demanda de analgésicos y los efectos indeseables relacionados con ellos, podrían recortar los costes derivados de su aplicación. Estos datos concuerdan con los obtenidos por Hadzic et al8, que observaron que el uso de anestesia locorregional del plexo braquial para cirugía del manguito de los rotadores disminuía el tiempo de recuperación. Sin embargo, no hemos obtenido datos concluyentes a favor de ningún grupo en cuanto al tiempo de ocupación del quirófano y al no observarse complicaciones perioperatorias (síndrome de Horner, parálisis hemidiafragmática, inyección intravascular) de la anestesia locorregional, podemos afirmar que se trata de una técnica segura para el paciente, realizada en manos expertas, y los beneficios del paciente son superiores a los riesgos derivados de ella9. Pensamos que esta ausencia de efectos secundarios podría deberse a la aplicación de la ecografía en la realización del bloqueo interescalénico, que es el que se asocia a mayor número de complicaciones, ya que con la ultrasonografía podemos ver dónde estamos inyectando el anestésico local.
Pero las limitaciones de nuestro estudio, retrospectivo y con un pequeño tamaño muestral (debido a que tanto las técnicas locorregionales como la cirugía artroscópica están en auge en nuestro centro y no todos los especialistas la realizan), hacen que no podamos afirmar que el bloqueo del plexo braquial por encima de la clavícula combinado con anestesia general sea más eficaz que la anestesia general con analgésicos por vía intravenosa, para la cirugía de artroscópica de hombro, y harían falta estudios prospectivos y aleatorizados para confirmarlo10–12. No obstante, las diferencias encontradas avalan su uso para el control eficaz del dolor postoperatorio. Otra consideración que se debe tener en cuenta es que, a pesar de utilizar dos técnicas locorregionales distintas (bloqueo interescalénico e interesternocleidomastoideo), ambas tienen como diana la anestesia de troncos y divisiones proximales del plexo braquial que inervan la zona sensitiva y motora del hombro y, por tanto, son útiles para este tipo de cirugía.
Son muchas las técnicas analgésicas empleadas en la actualidad para controlar el dolor tras la cirugía de hombro, como la analgesia intravenosa (AINE y/u opioides) con o sin sistema de PCA, la inyección intraarticular de anestésicos locales (a dosis única o continua con catéter) y la anestesia regional del plexo braquial. Aunque todas ellas resultan útiles para controlar el dolor postoperatorio, cuando analizamos cada grupo encontramos desventajas específicas que limitan su uso. Dosis altas de opioides pueden aumentar la incidencia de náuseas y vómitos postoperatorios, depresión respiratoria, sedación o estreñimiento. Por otro lado, los AINE se asocian a úlceras pépticas, alteración de la agregación plaquetaria, retención urinaria e hipertensión arterial, entre otras. El uso de anestésicos locales intraarticulares a dosis única de forma preoperatoria, inyectados entre la articulación glenohumeral y el espacio subacromial, según Bartholdy et al13, disminuye los impulsos nociceptivos y reduce el dolor postoperatorio. Boss et al14 proponen el uso de una infusión continua de bupivacaína intraarticular a través de un catéter colocado bajo visión directa por los cirujanos de forma intraoperatoria para analgesia postoperatoria. Sin embargo, un estudio reciente, aleatorizado, doble ciego, llevado a cabo por Coghlan et al3, no encuentran diferencias estadísticamente significativas a favor de la infusión de anestésicos locales intraarticulares. Estudios en los que se compara la eficacia del bloqueo interescalénico a dosis única15,16 frente a la infiltración de anestésico local en al zona intraarticular (a dosis única o en perfusión continua), obtienen mejores resultados en cuanto al dolor postoperatorio en las primeras 24h, con el bloqueo interescalénico, pero igualándose a las 48h. Por otro lado, los sistemas de PCA requieren de un material específico costoso, además de una educación y entendimiento por parte del paciente que a veces no es posible. Además, este sistema obliga a un control y seguimiento por parte de anestesiólogos y enfermeros.
En cuanto al tipo de anestésico local que se debe utilizar para este tipo de cirugía, continúa siendo un tema muy debatido en la actualidad. Nosotros creemos que la ropivacaína, a pesar de tener un coste mayor, presenta menos bloqueo motor que la bupivacaína o la lidocaína, lo que posibilita una movilización temprana de la articulación y una pronta recuperación, así como una menor toxicidad cardiológica. Además, el uso de altas concentraciones de ésta puede alargar la analgesia hasta 24h con técnica de dosis única.
Por lo tanto, podemos concluir nuestro estudio afirmando que el bloqueo del plexo braquial por encima de la clavícula combinado con anestesia general ha mostrado una eficacia mayor en el control del dolor perioperatorio, tanto en reposo como con el movimiento, que la anestesia general con analgesia por vía intravenosa. Además, la incidencia de efectos indeseables, la necesidad de rescate y el tiempo de ingreso hospitalario fueron menores en el grupo de pacientes intervenidos con la técnica combinada, sin repercusión significativa en el tiempo de ocupación del quirófano.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.