Introducción
Es tarea del médico ayudar a quienes padecen dolor. Para cumplir adecuadamente esta obligación, los profesionales no sólo deben determinar y tratar la causa subyacente del dolor, sino que al mismo tiempo deben utilizar estrategias eficaces para aliviar rápidamente el sufrimiento1.
El dolor irruptivo es una necesidad clínica desconocida que todavía se diagnostica poco y, por lo tanto, se evalúa y se trata de modo inadecuado2. Se han propuesto otros términos, como "dolor transitorio" o "dolor episódico", pero el término dolor irruptivo todavía se utiliza con mucha frecuencia en la bibliografía médica3,4.
No hay una definición consensuada del dolor irruptivo. Algunos autores lo han acuñado como "las exacerbaciones transitorias del dolor que tienen lugar en un contexto de dolor estable en un paciente tratado con opiáceos de manera crónica"5.
En 2002, se estableció un documento de consenso por parte de la Sociedad Española de Oncología Médica, la Sociedad Española de Cuidados Paliativos y la Sociedad Española del Dolor, donde se define el dolor irruptivo como "una exacerbación transitoria del dolor que aparece sobre la base de un dolor persistente estable"6.
Otros autores lo describen como "un dolor de intensidad moderada o severa pero que tiene carácter transitorio y es difícil de predecir"7.
Se estima que la prevalencia del dolor irruptivo (de cualquier tipo) afecta al menos al 64-70% de los pacientes con cáncer2,6,8. Si se tiene en cuenta su intensidad comprenderemos la importancia del problema, especialmente en términos de alteración de la calidad de vida del paciente y su entorno familiar, incapacidad funcional, alteraciones depresivas y ansiedad9.
Concretamente, en los pacientes oncológicos se puede presentar un dolor rectal irruptivo defecatorio debido al tumor, los efectos secundarios de los tratamientos administrados (cirugía, radioterapia y/o quimioterapia) o ambos.
El dolor irruptivo, por su fisiología, puede ser: a) nociceptivo (el más frecuente); b) neuropático, o c) mixto5,9-11.
El dolor rectal puede considerarse como nociceptivo, ya que se produce por la estimulación física o química de los receptores del dolor (nociceptores) y puede clasificarse en 2 tipos: a) somático, originado en los tejidos cutáneo y musculoesquelético, y b) visceral, originado en los distintos órganos del cuerpo. La importancia fundamental de identificar bien esta entidad es que, en general, el dolor nociceptivo responde bien a los opiáceos10,12.
Actualmente, disponemos de un sistema de administración transmucosa oral, citrato de fentanilo oral transmucosa (CFOT) (Actiq®) como método de alta eficacia para un inicio rápido de la analgesia1.
El objetivo de este trabajo es valorar la eficacia de CFOT como analgésico en un subgrupo muy específico de pacientes oncológicos que se tratan de forma ambulatoria en un servicio de oncología radioterápica y que presentan dolor rectal irruptivo defecatorio.
Pacientes y métodos
Entre enero de 2006 y julio de 2009 hemos revisado retrospectivamente un total de 10 pacientes tratados ambulatoriamente en nuestro Servicio de Oncología Radioterápica con CFOT por dolor rectal irruptivo defecatorio no premedicados con opiáceos.
Es importante llevar a cabo una historia clínica de carácter general y también una historia clínica relacionada con el dolor. Cuando los pacientes referían en consulta dolor rectal se les valoraba con una escala visual analógica (EVA) (0-10, siendo 0 la ausencia de dolor y 10 el peor dolor jamás experimentado). Esta puntuación se transformaba inmediatamente a una escala categórica mediante una equivalencia establecida de forma personal por los autores (tabla 1). Clasificar la intensidad del dolor de 0-10 en categorías de leve, moderado y severo es muy útil para tomar decisiones terapéuticas13,14. Si el dolor referido era moderado-severo se les prescribía CFOT para utilizarlo en sus domicilios en el momento de la defecación.
A los pacientes se les indicaba que, cuando sintieran sensación defecatoria, bebieran un poco de agua para humedecer la mucosa oral antes de la administración del fármaco, que no debía ser mordido ni masticado sino frotado contra la mucosa de las mejillas. La unidad debe consumirse en unos 15 min y se debe reducir al mínimo la deglución de CFOT disuelto en la saliva, puesto que la absorción gastrointestinal es significativamente menor y el inicio de la analgesia es más lento. Los pacientes deben limitar generalmente su consumo a 4 unidades o menos al día, ya que si esto no es posible debe instaurarse o aumentarse analgesia basal1. Se les advertía que si la dosis de 200 µg no era efectiva se podía repetir otra unidad a los 15 min hasta alcanzar la analgesia.
Con el fin de determinar la eficacia y tolerabilidad del tratamiento, a las 24 h se valoraba nuevamente a los pacientes en consulta respecto a: a) la intensidad del dolor tras la defecación con la misma EVA posfármaco; b) el grado de satisfacción del paciente con la medicación (mala, regular, buena y excelente), y c) si habían presentado efectos indeseables de frecuencia muy común o común, como náuseas/vómitos, estreñimiento, dispepsia, cefalea, mareo, confusión, visión anormal, somnolencia, sequedad de boca, disnea, prurito y sudoración.
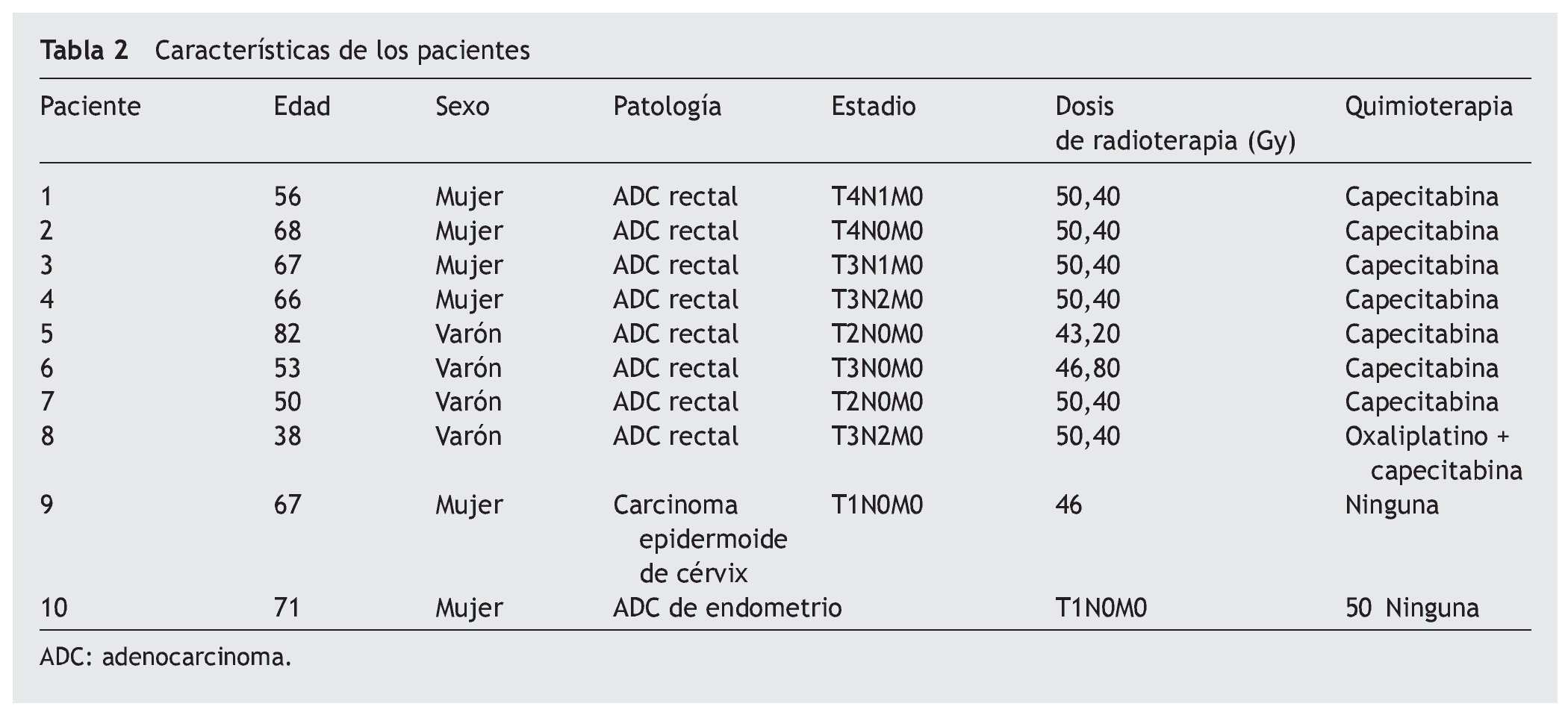
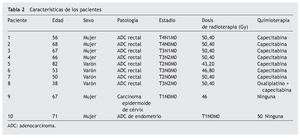
ResultadosLa edad media de los pacientes fue de 61,8 años con un rango de entre 38 y 82. Respecto al sexo, 6 eran mujeres y 4 varones. La patología por la que se estaban tratando en nuestro servicio fue de 8 cánceres rectales, 1 de endometrio y 1 de cuello uterino (todos ellos situados en la pelvis, lo que justifica la aparición de dolor defecatorio bien por la lesión y/o por los tratamientos). La dosis media de radioterapia administrada fue de 48,84 Gy (rango: 43-50,4 Gy). Respecto a la quimioterapia, 7 pacientes recibieron capecitabina concomitante, 1 oxaliplatino con capecitabina y 2 no recibieron ninguna (tabla 2). El seguimiento medio de los pacientes ha sido de 11,20 semanas (rango: 1-31). Este seguimiento incluye las 5,5 semanas de duración de la radioterapia y las 5-6 semanas hasta la primera revisión. En este último período se produce la regeneración de la mucosa rectal y los pacientes van reduciendo las necesidades de CFOT.
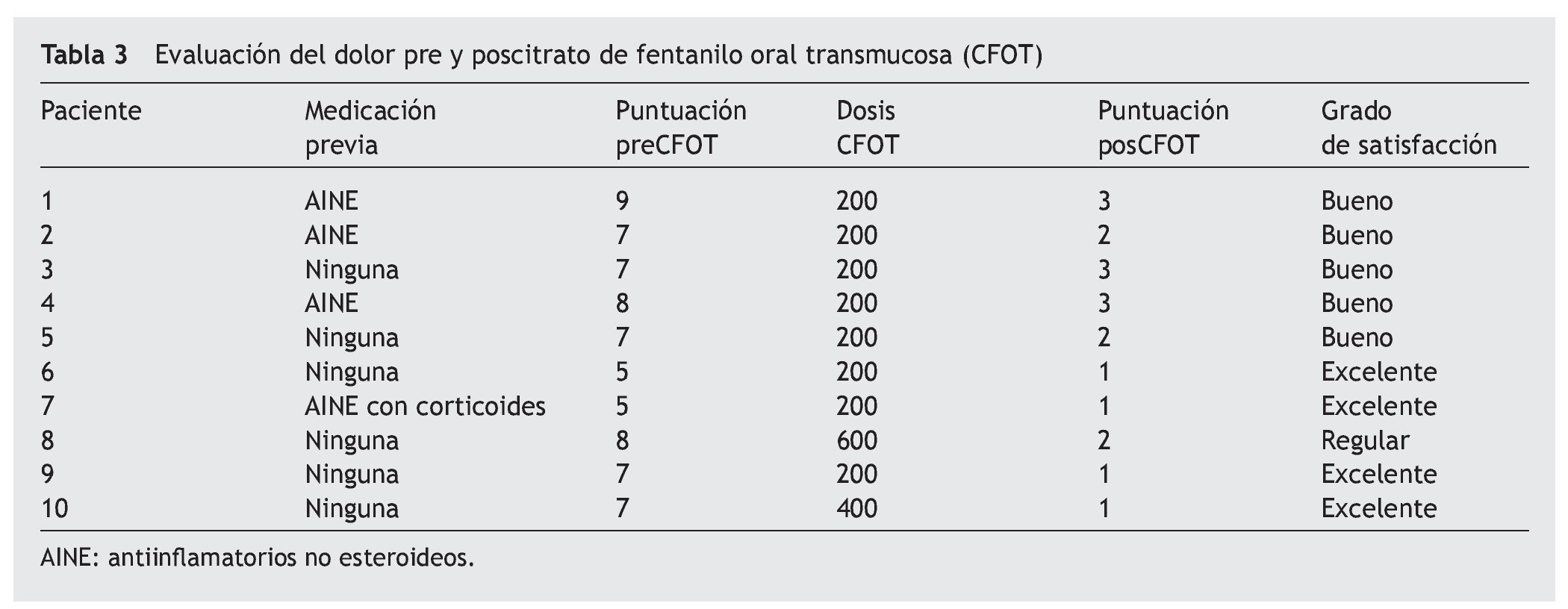
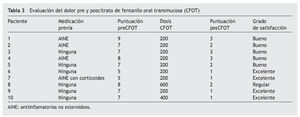
Respecto a las características del dolor irruptivo defecatorio, la puntuación media premedicación del mismo utilizando la EVA fue de 7 (rango 5-9), es decir, dolor severo.
Ningún paciente tomaba opiáceos como tratamiento basal del dolor. Tres de los pacientes estaban recibiendo previamente antiinflamatorios no esteroideos (AINE), 1 AINE + corticoides como coadyuvantes y 6 no tomaban ninguna medicación analgésica y se les prescribió directamente el CFOT. Los coadyuvantes son un grupo de fármacos que carecen de principios activos analgésicos propios, pero que son capaces de modificar de forma favorable el umbral de dolor15. Por ejemplo, el dolor asociado a la defecación se puede aliviar en algunos casos empleando laxantes de reblandecimiento y en otros mediante el uso de medicamentos antiespasmódicos10.
Todos los pacientes refirieron controlar el síntoma con dosis de 200 µg, salvo 2 que precisaron dosis progresivas de 400 y 600 µg, respectivamente. Tras el tratamiento con CFOT, la puntuación media con la EVA pasó a ser de 1,9 (rango: 1-3), es decir dolor leve.
El grado de satisfacción de los pacientes fue excelente en 4 casos, bueno en 5 y regular en 1, ya que precisó más tiempo (3 días) hasta que alcanzó la titulación de dosis necesaria de 600 µg (tabla 3). Por otro lado, es importante destacar que ningún paciente refirió efectos indeseables relacionados con el uso de CFOT.
Discusión
Este trabajo se ha realizado para comentar que el CFOT es un agente ideal para el tratamiento del dolor rectal irruptivo defecatorio en pacientes oncológicos ambulatorios tratados con radioterapia con o sin quimioterapia, y que no están premedicados con opiáceos.
El dolor rectal irruptivo puede considerarse nociceptivo visceral e incidental no volitivo.
Los tratamientos de radioterapia y quimioterapia realizados en los pacientes analizados tienen una influencia negativa sobre el dolor rectal, ya que producen lesiones en la mucosa rectal (proctitis) y agravan la clínica dolorosa, aunque el perfil de toxicidad aguda de la radioquimioterapia es seguro16.
En general, el dolor irruptivo acontece en el curso de un dolor basal que se encuentra reducido a un nivel tolerable (EVA < 5), mediante el uso fundamental de opiáceos mayores, pero que presenta una súbita aparición, gran intensidad (EVA >7) y corta duración (usualmente inferior a 20-30 min)6. En nuestra serie, en el 80% de los pacientes el dolor era intenso (EVA >7) y en el 20% moderado (EVA = 5).
En ocasiones, el paciente no presenta dolor basal pero sí episodios de dolor intenso y lancinante. Para algunos autores, este tipo de dolor debe clasificarse como "dolor transitorio o episódico"9,10. En nuestra serie ésta era la situación en 6 de los 10 pacientes que no tomaban medicación por ausencia de dolor basal.
Generalmente, la vía oral es la que se prefiere para aliviar el dolor debido a su facilidad de administración y, por lo tanto, de cumplimiento terapéutico1.
No hemos encontrado, al revisar la bibliografía, estudios sobre otros métodos para el tratamiento del dolor rectal irruptivo. Hasta ahora, el manejo de estos pacientes se realizaba por vía oral y/o rectal con derivados del ácido aminosalicílico y corticoides. Se ha probado también el uso de enemas de sucralfato, ácidos grasos de cadena corta y la formalina al 4% para favorecer la cicatrización y aliviar así los síntomas17.
El CFOT ofrece las ventajas de la fisiología de la mucosa yugal y la farmacología del fentanilo1.
Cuando la gragea se disuelve durante la administración de CFOT, aproximadamente un 25% de la dosis total de fentanilo es absorbido rápidamente a través de la mucosa oral y atraviesa la barrera hematoencefálica en 3-5 min y de un inicio muy precoz del efecto analgésico (5-10 min). El 75% restante de la dosis total es deglutido, por lo que alcanza su máximo en 20-30 min, y aproximadamente una tercera parte de esa cantidad (25% de la dosis total) escapa al metabolismo de primer paso hepático e intestinal y es absorbido más lentamente en el intestino (acción más tardía de hasta 1-2 h)6. La absorción transmucosa oral rápida de fentanilo, junto con su difusión rápida a través de la barrera hematoencefálica, contribuye a su rápido inicio de efecto1. La constante de velocidad para alcanzar el equilibrio de fentanilo entre la sangre y el sistema nervioso central es de 6 min1,18. La vida media de eliminación terminal después de la administración de CFOT es de unas 7 h.
Aunque la indicación de CFOT aprobada por la Food and Drug Administration (FDA) es el tratamiento del dolor irruptivo asociado al cáncer en los pacientes cancerosos con tolerancia a los opiáceos19, los especialistas en medicina del dolor lo han utilizado con éxito para obtener un alivio rápido del dolor no canceroso moderado o intenso, tanto en pacientes con tolerancia a los opiáceos como en los que no la tienen porque no los han utilizado previamente1. Este hecho nos animó a utilizar este fármaco en pacientes con este tipo de dolor rectal irruptivo defecatorio pese a que ninguno estaba tomando opiáceos previamente.
¿Cómo puede abordarse de manera segura la cuestión de la depresión respiratoria con CFOT en pacientes ambulatorios a los que se les administra esta medicación? Hay 2 posibles enfoques: a) limitar el empleo de CFOT a los pacientes que han estado expuestos crónicamente a los opiáceos y que han desarrollado una tolerancia relativa a los efectos de la depresión respiratoria, y b) emplear el CFOT con precaución y de manera segura (empezando por dosis de 200 µg) y sólo para el dolor agudo que experimentan pacientes sin tolerancia a los opiáceos, partiendo del supuesto de que la experiencia clínica obtenida con morfina intravenosa en pacientes sin tolerancia a los opiáceos puede extrapolarse al uso del CFOT1. Esta segunda opción es la que consideramos en nuestro subgrupo tan específico de pacientes.
Pese a que en nuestra serie ningún paciente estaba tomando analgésicos opiáceos por dolor crónico basal, todos ellos obtuvieron alivio sintomático del dolor rectal irruptivo defecatorio en el contexto del tratamiento de su proceso oncológico sin experimentar efectos adversos.
El CFOT se comercializa como Actiq® en 6 dosificaciones diferentes (200, 400, 600, 800, 1.200 y 1.600 µg).
La posología recomendada para la administración de CFOT en el dolor irruptivo consiste en iniciar el tratamiento a una dosis baja (200 µg es la dosis de inicio autorizada por la FDA) y ajustarla luego al alza hasta alcanzar la eficacia o hasta la aparición de efectos secundarios intolerables1. Ocho de nuestros pacientes utilizaron dosis de 200 µg satisfactoriamente y sólo 2 precisaron dosis de 400 y 600 µg para aliviar su dolor rectal irruptivo defecatorio. El tratamiento con CFOT consigue que, con una sola unidad, el paciente controle su crisis de dolor irruptivo con los mínimos efectos indeseables ("dosis eficaz"). El proceso de titulación es rápido, aproximadamente 5 días de media20. En nuestro caso, el paciente que más tiempo de titulación precisó fueron 3 días.
Los efectos adversos más frecuentes observados en ensayos clínicos con CFOT son náuseas, somnolencia y mareo (10%)17, astenia, estreñimiento y confusión (3-10%), cefalea, dolor abdominal, dispepsia, ulceración bucal, sequedad de boca, vasodilatación, alucinaciones, vértigo, disnea, prurito y sudoración (1-3%). La experiencia clínica adicional ha mostrado que los efectos secundarios de CFOT cesan con frecuencia o disminuyen de intensidad con el empleo continuado de CFOT1. En nuestra serie ningún paciente refirió efectos secundarios, lo que puede atribuirse a varias razones: a) la correcta evaluación del dolor con la EVA; b) la adecuada prescripción de CFOT ante un dolor irruptivo, ya que CFOT es la única formulación catalogada con categoría A para el tratamiento específico de esta entidad patológica21, y c) la excelente tolerabilidad del CFOT20-24.
El CFOT se autorizó inicialmente en pacientes sometidos a intervenciones quirúrgicas que no tenían habitualmente una tolerancia a los opiáceos, pero que eran tratados en contextos de asistencia monitorizada1. También para la premedicación antes de técnicas dolorosas en pacientes pediátricos (aspiración de médula ósea, punción lumbar, etc.)25 y tratamiento ambulatorio de heridas (cuidado de quemaduras, extracción de puntos de una sutura extensa y cuidado de zonas donantes)26. Se ha utilizado también satisfactoriamente para evitar las visitas a servicios de urgencia para el tratamiento de la migraña refractaria27,28. Últimamente, se ha publicado su eficacia ansiolítica, sedativa y analgésica en histeroscopias29. En pacientes oncológicos se han iniciado estudios de tolerabilidad (78% de los pacientes) y eficacia analgésica (aún por determinar las dosis precisas, ya que la fisiología de la mucosa yugal puede estar alterada) en pacientes con mucositis grado III-IV radioinducida30.
Actualmente, hay 4 contextos clínicos en los que puede utilizarse el CFOT: a) tratamientos del dolor irruptivo en pacientes con dolor crónico; b) dolor episódico o recurrente; c) dolor agudo, y d) premedicación previa a técnicas dolorosas. Para las categorías de dolor irruptivo y premedicación, hay datos de ensayos clínicos controlados que respaldan las recomendaciones de posología1.
En nuestra opinión, que coincide con la de otros auto-res31, se debe comenzar a considerar para el alivio del dolor irruptivo de otras causas en pacientes ambulatorios oncológicos y no oncológicos (p. ej., cirugía rectal de alta precoz), aunque esto último deberá ser analizado con estudios futuros.
Conclusiones
Aunque nuestra serie es corta y, por lo tanto, sus resultados son muy preliminares, podemos recomendar el CFOT como analgésico ideal por su rapidez y seguridad para el tratamiento del dolor rectal irruptivo defecatorio. Es de fácil y cómoda administración y de corta duración.
Ofrece al paciente independencia al poderlo tomar aunque se encuentre fuera de su domicilio.
El tratamiento de los episodios de dolor irruptivo puede mejorar el bienestar físico, al tiempo que la capacidad de trabajo y la actividad recreativa de los pacientes.
Además, puede reducir la dependencia y el uso de sistemas de asistencia sanitaria por parte del paciente, en especial en cuanto a las visitas a servicios de urgencias.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
* Autor para correspondencia.
Correo electrónico: jaghgr@gmail.com (E. López).
Recibido el 10 de septiembre de 2009; aceptado el 20 de diciembre de 2009