Las inclusiones glandulares benignas de mama son entidades poco frecuentes y su presencia en el estudio intraoperatorio del ganglio centinela en la cirugía del cáncer de mama, puede dar lugar a diagnósticos erróneos que conllevan linfadenectomías innecesarias con su morbilidad asociada.
Presentamos el caso clínico de una paciente con cáncer de mama, en cuya intervención se remitió un ganglio centinela que originó un diagnóstico falso positivo de metástasis y que ilustra la necesidad de conocer este proceso.
Benign glandular inclusions are rare events. Their presence in the intraoperative evaluation of the sentinel lymph node in breast carcinoma surgery can result in diagnostic error and lead to an unnecessary axillary lymph node dissection with an increased risk of associated morbidity.
We report the case of a woman with breast carcinoma. During surgery, evaluation of the sentinel node led to a false-positive diagnosis of metastasis. We discuss the diagnostic problem illustrated by this case, as well as the importance of avoiding overtreatment.
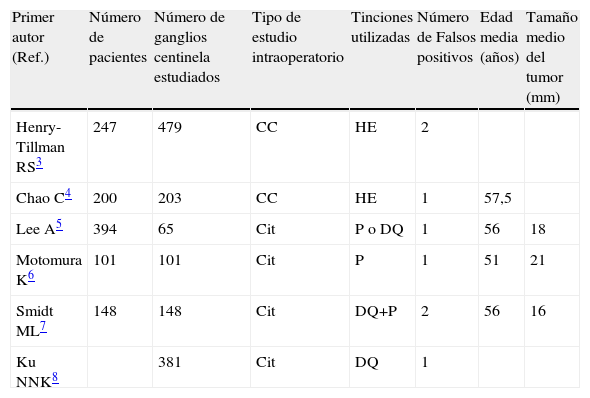
El estudio intraoperatorio del ganglio centinela, ya sea mediante cortes por congelación, extendidos citológicos o técnicas moleculares (One-Step-Nucleic-Acid-Amplification [OSNA], SysmexTM), es una técnica ampliamente evaluada y consensuada, básica para la evaluación de la afectación axilar por el carcinoma de mama invasivo1,2. Los falsos negativos acarrean el inconveniente de una reintervención en un segundo tiempo. Los falsos positivos en el estudio intraoperatorio son un evento raro, con una prevalencia muy baja, que oscila entre 0,2-1,5%3–8 (tabla 1). Sin embargo, aunque infrecuentes, ocasionan un problema mayor, ya que implican una linfadenectomía innecesaria y una morbilidad asociada con dolor, parestesias, linfedema y limitación de la actividad física, que ocurre en el 26% de los casos9. Las inclusiones glandulares benignas (IGB) en los ganglios linfáticos es un hallazgo microscópico bien conocido10,11, pero su presencia en ganglios axilares es inusual12. En la gran mayoría de los casos, se han descrito en mujeres sin carcinoma asociado, y cuando este estaba presente, la mayoría eran en ganglios no centinelas. Su presencia puede ser causa de falsos positivos en las biopsias de ganglio centinela de la cirugía del carcinoma invasivo de mama13. Presentamos un caso infrecuente de inclusión glandular benigna en un ganglio centinela que fue informado como metástasis.
Estudios de evaluación de biopsia intraoperatoria de ganglio centinela
| Primer autor (Ref.) | Número de pacientes | Número de ganglios centinela estudiados | Tipo de estudio intraoperatorio | Tinciones utilizadas | Número de Falsos positivos | Edad media (años) | Tamaño medio del tumor (mm) |
| Henry-Tillman RS3 | 247 | 479 | CC | HE | 2 | ||
| Chao C4 | 200 | 203 | CC | HE | 1 | 57,5 | |
| Lee A5 | 394 | 65 | Cit | P o DQ | 1 | 56 | 18 |
| Motomura K6 | 101 | 101 | Cit | P | 1 | 51 | 21 |
| Smidt ML7 | 148 | 148 | Cit | DQ+P | 2 | 56 | 16 |
| Ku NNK8 | 381 | Cit | DQ | 1 |
CC: cortes en congelaión; Cit: impronta citológica; DQ: Diff-Quik; HE: hematoxilina-eosina; P: Papanicolau; Ref.: Referencia bibliográfica.
Mujer de 67 años que presentaba un nódulo en la mama izquierda. Se realizó ecografía mostrando una zona de 2,1cm de diámetro, contorno espiculado y presencia de microcalcificaciones. En la biopsia con aguja gruesa de la lesión se diagnosticó como carcinoma invasivo.
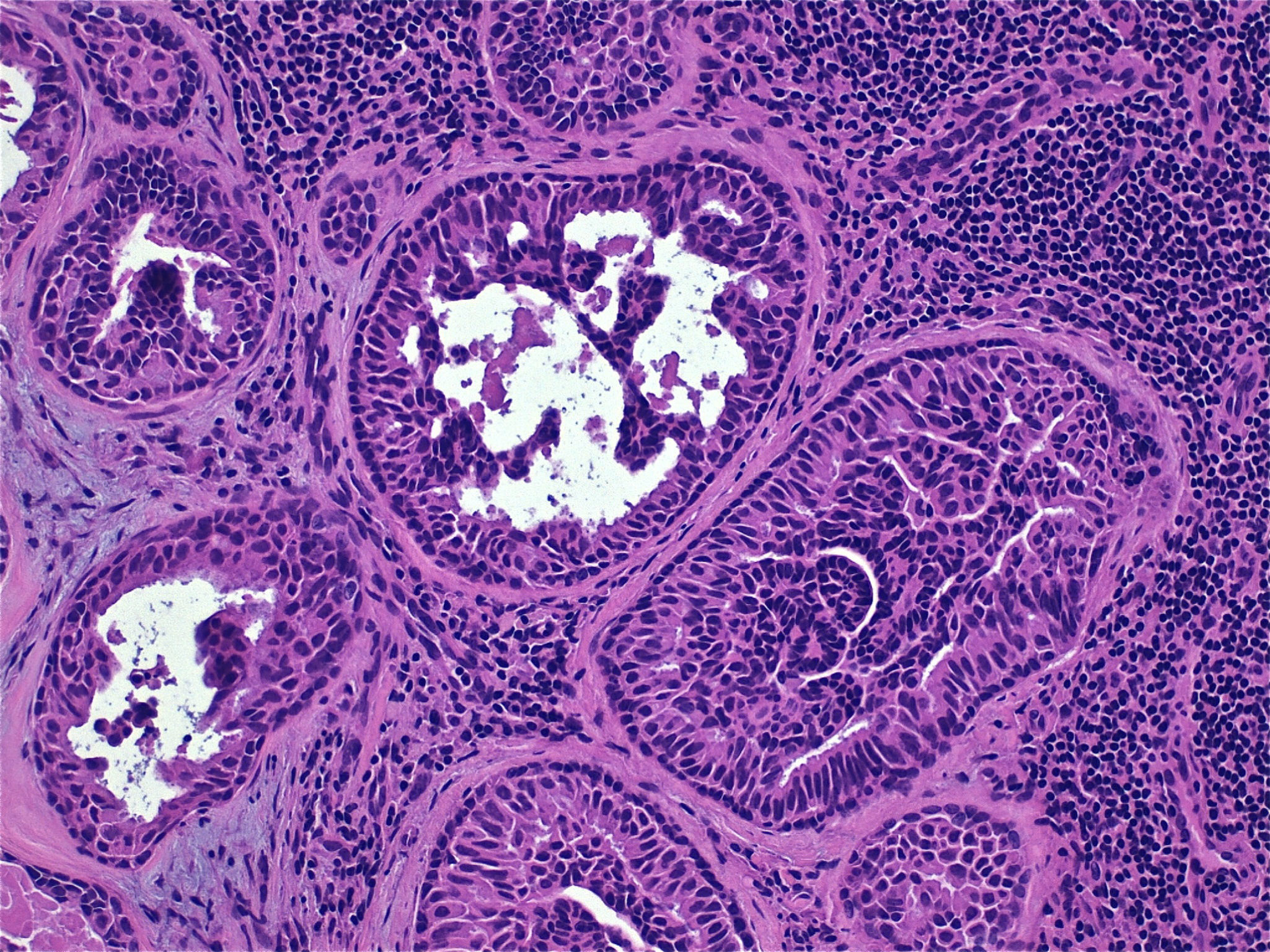
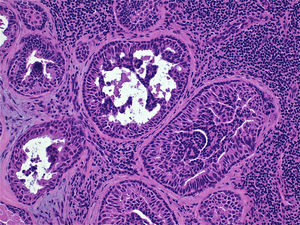
Se realizó una tumorectomía con técnica de ganglio centinela. Se remitieron 4 ganglios en total, con un tamaño comprendido entre 0,6 y 1,5cm. Uno de ellos, que medía 1,2cm., presentó en el corte una zona de coloración blanquecina, bordes bien definidos y consistencia aumentada de 0,4cm. de diámetro. En el extendido citológico se detectaron numerosos grupos epiteliales cohesivos. En el corte histológico por congelación se distinguían elementos glandulares localizados en el centro de la estructura ganglionar, algunos de ellos, con hiperplasia del epitelio, atipia ligera y un estroma llamativo, denso, acelular y eosinófilo. El resto de los ganglios no mostraban alteraciones relevantes. Se informó de metástasis en uno de los ganglios remitidos.
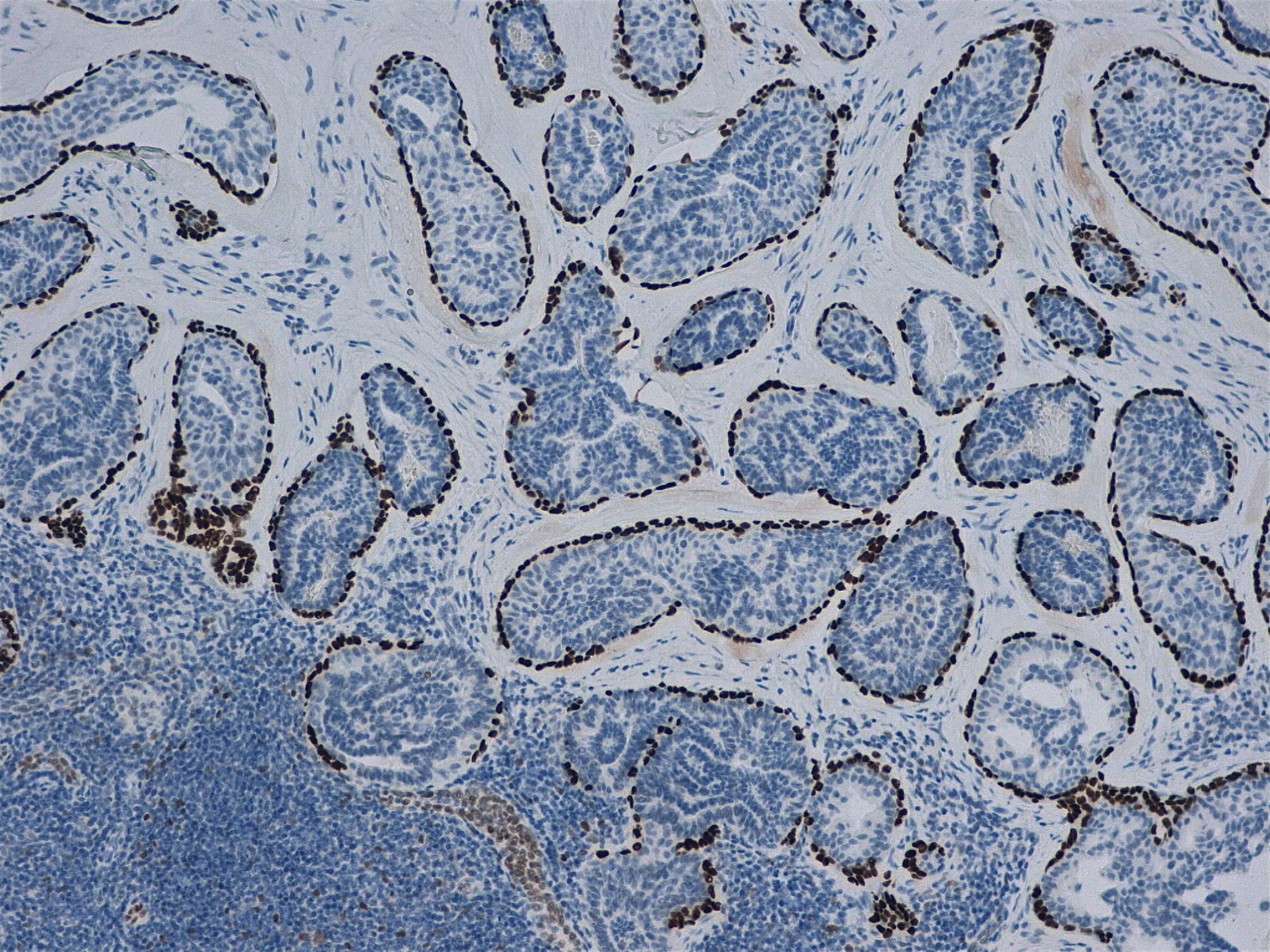
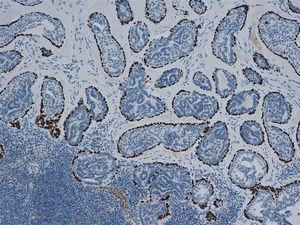
Posteriormente, en el estudio de cortes parafinados del ganglio, se constataron células basales en las estructuras glandulares (fig. 1), que pasaban desapercibidas en el corte por congelación. Con técnicas inmunohistoquímicas (IHQS) para células mioepiteliales (p63 y calponina) (fig. 2), se confirmó la presencia de estas. También se realizó estudio inmunohistoquímico adicional con mammoglobina y estrógenos, que demostraba el origen mamario de las células epiteliales. Ante estos hallazgos, se estableció un informe definitivo de ganglio linfático con inclusiones glandulares benignas.
En la tumorectomía remitida se identificó un carcinoma ductal invasivo de grado 2 de la clasificación de Nottingham de 1,3cm. de diámetro, sin parecido morfológico con las inclusiones vistas en el ganglio.
No se practicó linfadenectomía en este caso, ya que la paciente se catalogó de bajo riesgo, basándose la decisión en los conocimientos derivados del estudio Z01114. El tratamiento se completó con quimioterapia y hormonoterapia. Tras 8 meses, no hay evidencia clínico-radiológica de recidiva.
DiscusiónLos falsos positivos en el diagnóstico intraoperatorio del ganglio centinela, aunque infrecuentes, suponen un incremento de la morbilidad derivada de una innecesaria linfadenectomía, ocasionando dolor, parestesias, linfedema y limitación funcional, presente en un 26% de los casos.
El estudio intraoperatorio del ganglio centinela tiene limitaciones técnicas6,15 y ante la duda de la naturaleza de una inclusión en el ganglio, hay que derivar el diagnóstico al estudio de la muestra en parafina, donde además de una imagen histológica más definida, se dispone de técnicas IHQs de apoyo. La evaluación mediante técnicas moleculares (OSNA) impide realizar una confirmación histológica e inmunohistoquímica de las inclusiones, lo cual supone una clara limitación a valorar en el futuro. En nuestro caso, la citoqueratina 19 fue positiva tanto en las inclusiones como en el tumor mamario.
Existen diferentes teorías sobre el origen de las inclusiones. Las dos más aceptadas son, en primer lugar, el origen embólico por manipulación mamaria previa, algo no siempre demostrable, y en segundo lugar, que deriven de restos embrionarios.
Los pocos casos recogidos en la literatura muestran características morfológicas comunes, distinguiéndose dos tipos. Uno de los tipos es equiparable a nuestro caso, con una morfología similar a las glándulas normales mamarias. El otro tipo, muestra un fenotipo mas «epidérmico», con formación de quistes de queratina. Consecuentemente, no sería descartable que esa división morfológica se debiera a orígenes histogenéticos diferentes.
En ocasiones, en relación a las IGB, puede verse metaplasia apocrina, zonas quísticas con diferenciación escamosa, hiperplasia ductal usual o adenosis esclerosante16.
Las técnicas inmunohistoquímicas, como la p63, calponina o CD10, otorgan gran ayuda a la hora de identificar células mioepiteliales.
Cuando se encuentra una inclusión epitelial en un ganglio hay una serie de datos que pueden ayudar a interpretarla y a establecer el diagnóstico diferencial con una metástasis. Las metástasis suelen estar localizadas en el seno subcapsular y en el interior del parénquima, mientras que las inclusiones lo hacen en la cápsula o en vecindad. Las inclusiones no presentan atipia, aunque esto es difícil de evaluar en ocasiones en los cortes por congelación. Finalmente, la comparación de la histología con el tumor primario sería de gran utilidad para categorizar la inclusión, aunque es algo que no siempre es posible mientras se realiza el diagnóstico intraoperatorio, al no poder acceder con rapidez a las preparaciones en las que se hizo el diagnóstico primario.
Hay que tener en cuenta que las IGB pueden coexistir con verdaderas metástasis como recogieron Maiorano et al.17 en un caso y Fisher et al. en otro18, por lo que la presencia de IGB no debe implicar que dejemos de buscar un componente metastásico.
Las inclusiones glandulares benignas en ganglios centinelas axilares son muy infrecuentes y diferenciarlas de metástasis de carcinomas mamarios invasivos en estudios por congelación puede ser muy complejo, por lo que ante una duda en la biopsia intraoperatoria, debe mantenerse una actitud prudente y diferir el diagnóstico definitivo a la muestra parafinada, y evitar así, linfadenectomías con su morbilidad asociada, innecesarias.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.