Evaluar la eficacia de la ecografía axilar con punción citológica aspirativa con aguja fina ecoguiada para el diagnóstico de metástasis en los ganglios axilares en el cáncer de mama.
Material y métodosSe presentan 340 casos consecutivos de pacientes con cáncer de mama. En todos se exploró ecográficamente la axila homolateral al cáncer. Se realizó punción citológica aspirativa con aguja fina ecoguiada de los ganglios de aspecto sospechoso. En todos se obtuvo el resultado de la anatomía patológica por biopsia del ganglio centinela o por vaciamiento axilar.
ResultadosLos valores de la ecografía axilar con punción fueron los siguientes: sensibilidad 80%, especificidad 100%, valor predictivo positivo 100%, valor predictivo negativo 91%, falsos positivos 0%, falsos negativos 9%.
En los casos con axila clínicamente negativa y ecografía axilar con punción positiva, había más de 2 ganglios metastásicos en el 63% de los tumores de 20mm o menores y en el 83% de los tumores mayores de 20mm.
En tumores de hasta 20mm, en el 92% de los casos que resultaron ser falsos negativos de la ecografía axilar había solamente un ganglio patológico y en el 8% solamente 2 ganglios patológicos.
ConclusionesLa ecográfia axilar con punción citológica aspirativa con aguja fina ecoguiada tiene alta precisión para estadificar la axila, brinda información útil para la planificación del tratamiento y permite seleccionar con precisión a las pacientes con cáncer mamario que tienen escaso número de adenopatías afectas en la axila.
To evaluate the efficacy of axillary ultrasound and ultrasound-guided fine-needle aspiration cytology for the diagnosis of lymph node metastases in breast cancer.
Material and methodsThis study included 340 consecutive patients with breast cancer. In all patients, the ipsolateral axilla was examined with ultrasound. Ultrasound-guided fine-needle aspiration cytology was performed in suspicious-looking lymph nodes. In all patients, the final pathologic result was obtained by sentinel node biopsy or axillary clearance.
ResultsThe following values were obtained: sensitivity 80%, specificity 100%, positive predictive value 100%, negative predictive value 91%, false positives 0%, false negatives 9%.
In patients with a clinically negative axilla and ultrasound-guided fine-needle aspiration cytology there were more than 2 metastatic lymph nodes in 63% of tumors measuring up to 20mm in diameter and in 83% of tumours larger than 20mm.
In tumours measuring up to 20mm, there was only one metastatic lymph node in 92% of patients with a false negative result in the axillary ultrasound and in only 2 metastatic lymph nodes in 8%.
ConclusionAxillary ultrasound and ultrasound-guided fine needle aspiration cytology have a high precision for axillary staging, offering useful information for treatment planning and allowing precise selection of breast cancer patients with a low tumour volume in the axilla.
El estado de los ganglios linfáticos axilares es un factor pronóstico de importancia en el cáncer de mama y su conocimiento es determinante en la planificación del tratamiento.
Tradicionalmente, la linfadenectomía axilar fue el método usado para estadificar la axila. Actualmente ha sido desplazada por la biopsia del ganglio centinela y ha quedado reservada solamente para los casos en los cuales haya metástasis en el ganglio centinela. Con la biopsia del ganglio centinela disminuye la morbilidad de la estadificación axilar, sin pérdida de precisión, ya que se ha demostrado que el estado del ganglio centinela es representativo de lo que ocurre en el resto de los ganglios axilares1–3.
Desde que se instauró la biopsia del ganglio centinela como alternativa a la linfadenectomía, el examen clínico de la axila fue el método usado para seleccionar la técnica para el abordaje quirúrgico de la axila. En los casos con axila clínicamente negativa, se realiza la biopsia del ganglio centinela y en los casos con axila clínicamente positiva, se realiza la linfadenectomía.
Actualmente se ha comprobado que el examen clínico tiene baja precisión para evaluar el estado de la axila4. Es así que ha ido ganando importancia el estudio ecográfico de la axila con punción citológica aspirativa con aguja fina (PAAF) ecoguiada de los ganglios sospechosos, durante la etapa preoperatoria del cáncer de mama.
Esta modalidad permite seleccionar con mayor precisión la opción correcta para el abordaje de la axila.
Recientemente, las nuevas tendencias hacia una cirugía de la axila reservada solamente a los casos con un compromiso axilar importante (ACOSOG, Z0011)5 obligan a replantearse cuál será el rol de la ecografía con punción ecoguiada de los ganglios axilares. Se hace necesario evaluar la precisión de la técnica para estimar la carga tumoral en la axila, para determinar cuáles pacientes se beneficiarán con la cirugía axilar y cuáles no.
El objetivo de este trabajo fue evaluar la eficacia de la ecografía axilar con PAAF ecoguiada de los ganglios de aspecto patológico, para el diagnóstico de metástasis en los ganglios axilares, en el cáncer de mama. Los resultados obtenidos se compararon con los del tradicional examen clínico de la axila.
Material y métodosEs un trabajo prospectivo en el cual se analizaron 340 casos consecutivos de pacientes con cáncer de mama diagnosticado y tratado en el Centro de Diagnóstico y Tratamiento Mamario (CENDYTMA) de la Asociación Española.
La realización del estudio fue aprobada por la dirección del centro.
La media de edad de las pacientes estudiadas fue de 63 años (de 29 a 92).
A todas las pacientes se les realizó el examen clínico mamario y axilar por parte de un cirujano mastólogo del centro.
En todos los casos se exploró ecográficamente la axila homolateral al cáncer.
Se utilizó un ecógrafo marca General Electric, modelo Logiq P5, con un transductor lineal de 10MHz.
Los ganglios linfáticos detectados fueron considerados ecográficamente patológicos cuando presentaron por lo menos uno de los siguientes signos: engrosamiento cortical difuso o focal mayor de 3mm, obliteración parcial o total del hilio adiposo del ganglio.
En los casos con ganglios ecográficamente patológicos, se puncionó uno de ellos (el de estructura más alterada). Antes de la realización de la punción se explicó a la paciente cuáles eran los objetivos y cómo era el procedimiento, que se realizó con su consentimiento.
La citología con PAAF se realizó con control ecográfico y se utilizó una aguja calibre 21G y una jeringa de 20cc. Se realizaron varias pasadas con aspiración permanente a través de la zona patológica del ganglio. La muestra obtenida se extendió en una lámina de vidrio y se dejó secar al aire. El citólogo evaluó la idoneidad de la muestra en el momento de la punción. Se utilizó la técnica de tinción de May Grünwald Giemsa.
En los casos con ecografía sin ganglios sospechosos y en los casos con ganglios ecográficamente sospechosos pero con PAAF ecoguiada negativa, se realizó la biopsia del ganglio centinela y luego la linfadenectomía si se encontraron macrometástasis en dicho ganglio. Cuando la PAAF ecoguiada fue positiva, se realizó directamente la linfadenectomía de la axila sin biopsia del ganglio centinela.
En todos los casos se obtuvo el resultado final de la anatomía patológica de los ganglios resecados. El ganglio centinela se procesó en el intraoperatorio con cortes de 2mm de espesor. Se realizó citología por aposición de las 2 caras de las lonjas resultantes, teñidas con hematoxilina-eosina. Luego, en diferido, se realizaron cortes seriados de cada lonja, también teñidas con hematoxilina-eosina. No se realizaron técnicas de inmunohistoquímica.
En los casos de vaciamiento axilar, se realizó cuidadosa disección de los ganglios y todos se incluyeron en parafina. Los ganglios de mayor tamaño se hemiseccionaron y, en caso de observarse compromiso macroscópico evidente, se ingresó un fragmento representativo en relación con la cápsula. Se realizaron cortes seriados, que fueron teñidos con hematoxilina-eosina.
Se evaluó la eficacia del examen clínico y de la ecografía axilar con PAAF ecoguiada, para el diagnóstico de secundarismo axilar en el cáncer de mama.
A los efectos de realizar los cálculos, se consideró negativa la ecografía axilar cuando no se detectaron ganglios patológicos (en estos casos no se realizó punción) o cuando se detectó algún ganglio de aspecto patológico pero el resultado de la punción no indicó malignidad.
Se consideró positiva la ecografía axilar cuando se detectó por lo menos un ganglio de aspecto patológico y luego el resultado de la PAAF confirmó la malignidad.
Se consideró negativa la axila desde el punto de vista de la anatomía patológica cuando no se detectaron macrometástasis en los ganglios estudiados. Los casos con micrometástasis o células tumorales aisladas fueron considerados negativos a los efectos de los cálculos, ya que no se realizó ninguna acción terapéutica luego del resultado de la biopsia. La axila fue considerada positiva por la anatomía patológica cuando se detectaron macrometástasis.
Se evaluó cuál era el número de adenopatías afectas en los casos con axila clínicamente negativa y punción positiva, y en los casos que resultaron ser falsos negativos de la ecografía axilar con punción.
Para la realización de los cálculos se utilizaron el software SPSS versión 12.0 y el EPIDAT versión 3.1.
ResultadosEl tamaño promedio de los cánceres mamarios incluidos en la serie fue de 21mm (de 3 a 80mm).
La anatomía patológica de la axila fue negativa en 226 casos (67%) y positiva en 114 casos (34%).
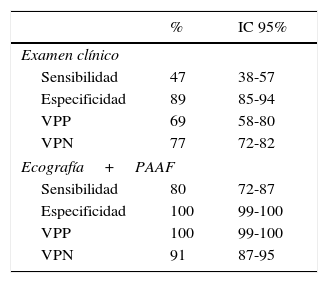
Los resultados generales de acuerdo con cada modalidad de análisis de la axila se pueden ver en la tabla 1.
Con el examen clínico de la axila se registraron 54 verdaderos positivos, 202 verdaderos negativos, 24 falsos positivos y 60 falsos negativos.
Con la ecografía axilar y punción se registraron 91 verdaderos positivos, 226 verdaderos negativos y 23 falsos negativos. No hubo falsos positivos.
El porcentaje de falsos positivos del examen clínico fue del 31% y el porcentaje de falsos negativos fue del 23%.
El porcentaje de falsos negativos de la ecografía con punción fue del 9%.
Las magnitudes que indican la eficacia del examen clínico y de la ecografía axilar con punción citológica ecoguiada para el diagnóstico de metástasis en los ganglios axilares se pueden observar en la tabla 2.
Evaluación de la eficacia para el diagnóstico de metástasis en los ganglios axilares
| % | IC 95% | |
|---|---|---|
| Examen clínico | ||
| Sensibilidad | 47 | 38-57 |
| Especificidad | 89 | 85-94 |
| VPP | 69 | 58-80 |
| VPN | 77 | 72-82 |
| Ecografía+PAAF | ||
| Sensibilidad | 80 | 72-87 |
| Especificidad | 100 | 99-100 |
| VPP | 100 | 99-100 |
| VPN | 91 | 87-95 |
IC 95%: intervalo de confianza del 95%; VPN: valor predictivo negativo; VPP: valor predictivo positivo.
Los resultados obtenidos muestran una eficacia muy superior de la ecografía con PAAF ecoguiada con relación al examen clínico.
En 24 de las pacientes de la serie (7%) el examen clínico de la axila fue positivo, pero el resultado de la ecografía con PAAF ecoguiada fue negativo, lo cual se confirmó luego con la biopsia del ganglio centinela. En estos casos, la ecografía evitó correctamente la realización del vaciamiento ganglionar de la axila.
Evaluación del número de adenopatías afectas en los casos con axila clínicamente negativa y ecografía axilar positivaEn 39 de las pacientes de la serie (11%) el examen clínico de la axila fue negativo, pero el resultado de la ecografía axilar con PAAF ecoguiada fue positivo. En estos casos, la ecografía permitió optar correctamente por la linfadenectomía, sin la realización previa de la biopsia del ganglio centinela. En todos ellos se confirmó la presencia de metástasis en el estudio patológico de los ganglios. En este grupo se contabilizó el número de ganglios patológicos en función del tamaño tumoral y los resultados se pueden ver en la tabla 3.
Número de ganglios metastásicos con relación al tamaño tumoral en los casos con axila clínicamente negativa y ecografía axilar positiva (n = 39)
| Tamaño tumoral | 1 ganglio n (%) | 2 ganglios n (%) | Más de 2 ganglios n (%) |
|---|---|---|---|
| Menor o igual a 2 cm (n=16) | 2 (13) | 4 (25) | 10 (63) |
| Mayor de 2 cm (n=23) | 3 (13) | 1 (4) | 19 (83) |
Los resultados muestran que el hallazgo de un ganglio patológico por este método es un indicativo de un importante compromiso tumoral de la axila (más de 2 adenopatías afectas) en la mayoría de los casos e independientemente del tamaño tumoral (63% en tumores de 2cm o menores; 83% en tumores mayores de 2cm).
Evaluación del número de adenopatías afectas en los casos que resultaron ser falsos negativos de la ecografía axilarLos falsos negativos de la ecografía axilar fueron 23 casos (9%). En estos casos hemos analizado el número de ganglios metastásicos detectados en el estudio patológico final de la axila.
Este análisis lo realizamos en función del tamaño tumoral y los resultados se pueden ver en la tabla 4. Los resultados indican que el número de adenopatías afectas es pequeño en la gran mayoría de los casos, cuando el tamaño del tumor primario es de 2cm o menor (92% de los casos con un solo ganglio patológico).
Número de ganglios metastásicos en los casos falsos negativos de la ecografía axilar con punción citológica, en función del tamaño tumoral (n = 23)
| Tamaño tumoral | 1 ganglio n (%) | 2 ganglios n (%) | Más de 2 ganglios n (%) |
|---|---|---|---|
| Menor o igual a 2cm (n=13) | 12 (92) | 1 (8) | 0 |
| Mayor de 2cm (n=10) | 3 (30) | 4 (40) | 3 (30) |
Esta relación cambia cuando el tamaño tumoral es mayor de 2cm, ya que en el 30% de los casos había más de 2 ganglios patológicos.
DiscusiónTradicionalmente el examen clínico de la axila fue considerado el método principal para seleccionar el tipo de cirugía de la axila en el cáncer mamario.
Sin embargo, se ha observado que la información aportada es frecuentemente inadecuada. Se han reportado porcentajes de falsos positivos en torno al 30-53%4.
Guiándose exclusivamente por la información obtenida del examen clínico axilar, en ocasiones se realiza la linfadenectomía axilar cuando debería optarse por la biopsia del ganglio centinela (falsos positivos de la clínica) y se realiza la biopsia del ganglio centinela en casos en los cuales debería realizarse directamente la linfadenectomía (falsos negativos de la clínica). Nuestros datos confirman la baja eficacia del examen clínico como herramienta para tomar decisiones (falsos positivos 31%, falsos negativos 23%).
Para compensar esta falta de precisión, la ecografía con PAAF ecoguiada se ha transformado en una práctica de rutina en muchos centros para la evaluación preoperatoria de la axila en el cáncer de mama6. La mayoría de los estudios indican que dicha técnica hace más precisa la selección de pacientes para la biopsia del ganglio centinela y le evitan a un porcentaje importante de pacientes una segunda intervención quirúrgica en la axila7.
La mayoría de los trabajos presentan los resultados combinados de la ecografía axilar y la PAAF ecoguiada. Los valores reportados de sensibilidad están entre el 40 y el 87% y de especificidad entre el 56 y el 100%8–14. Los resultados de nuestra serie están dentro del rango de los datos publicados por otros autores, cerca de los valores superiores (sensibilidad 80%, especificidad 100%, valor predictivo positivo 100%, valor predictivo negativo 91%). Con base en estos resultados, consideramos que el método más eficaz para la evaluación preoperatoria de la axila en el cáncer de mama es la ecografía con PAAF ecoguiada de los ganglios de aspecto sospechoso.
En nuestra serie, en 39 casos (11%) con axila clínicamente negativa, la PAAF ecoguiada derivó correctamente el tratamiento quirúrgico planeado hacia el vaciamiento axilar y en 24 casos (7%) con axila clínicamente positiva la PAAF ecoguiada evitó correctamente la realización del vaciamiento axilar, con la morbilidad asociada que puede acarrear.
La amplia variabilidad de los resultados en cuanto a la sensibilidad del método está influida por los diferentes criterios utilizados para considerar como ecográficamente sospechosos los ganglios linfáticos. Un criterio ampliamente utilizado es la presencia de un engrosamiento cortical del ganglio, ya sea difuso o focal. Sin embargo, algunos autores consideran que el grosor normal de dicha cortical es hasta 2mm15, otros hasta 2,3mm16, otros hasta 3mm17, y otros hasta 4mm. Parecería que el criterio de 3mm como máximo normal es el que permite un mejor balance entre sensibilidad y especificidad del método18. En nuestro trabajo, consideramos sospechosos los ganglios con un grosor cortical difuso o focal mayor de 3mm.
La obliteración parcial o total del hilio adiposo del ganglio es un signo ecográfico que no genera polémica, ya que es altamente específico de la presencia de metástasis19.
En el trabajo de Amonkar et al.20 se propone una categorización en el aspecto ecográfico de los ganglios que estaría en relación con el volumen tumoral encontrado en la axila: UN2 normal (cortical menor de 2,3mm), UN3 indeterminado (cortical mayor de 2,3mm, grosor uniforme), UN4 sospechoso (engrosamiento focal mayor de 2,3mm, desplazamiento del hilio adiposo, vasos que entran por la corteza del ganglio) y UN5 sustituido (ganglio aumentado con hilio totalmente obliterado). Cuando los ganglios tenían un aspecto UN4 y UN5, en más de la mitad de los casos había 4 o más ganglios metastásicos.
La publicación de los resultados del estudio Z0011 del American College of Surgeons Oncology Group (ACOSOG) plantea el debate de la validez de realizar el vaciamiento axilar en pacientes con tumores T1 y T2 con compromiso limitado de la axila (hasta 2 ganglios centinelas con macrometástasis)5. El estudio indica que, en este grupo de pacientes tratadas con cirugía conservadora, radioterapia de toda la mama y terapia sistémica, el vaciamiento ganglionar de la axila no genera un beneficio en cuanto a la sobrevida global y a la recurrencia locorregional. Estos resultados han generado gran polémica en cuanto al manejo quirúrgico de la axila en el cáncer de mama. Esta tendencia hacia una cirugía de la axila reservada solamente a los casos con un compromiso axilar importante (más de 2 ganglios con macrometástasis) nos obliga a replantearnos cuál sería el rol de la ecografía con punción ecoguiada de los ganglios axilares.
Basándonos en nuestros resultados y en los de otras publicaciones ya mencionadas, consideramos que dicho método continuará siendo una herramienta de diagnóstico valedera para estadificar la axila, independientemente de la conducta quirúrgica, al brindar información pronóstica útil para la planificación de la terapia sistémica.
Además, si se confirma la tendencia marcada, la ecografía con PAAF podría asumir un rol importante para seleccionar a las pacientes que no tienen un gran compromiso de la axila, las cuales no se beneficiarían con la cirugía de la axila.
De acuerdo con estos conceptos, en el año 2012 el Instituto Europeo de Oncología comenzó un estudio prospectivo aleatorizado multicéntrico (SOUND: Sentinel node vs. Observation after axillary UltrasouND), donde se comparan los resultados de la biopsia del ganglio centinela versus la observación sin cirugía de la axila, cuando la ecografía axilar (y eventual punción ecoguiada) es normal, en pacientes con cánceres mamarios pequeños (hasta 2cm), candidatas a cirugía conservadora21,22. Las hipótesis de este estudio son las siguientes: la omisión de la cirugía axilar no implica un peor pronóstico en pacientes con cáncer mamario pequeño; las pruebas de imagen preoperatorias pueden identificar a pacientes con afectación clínicamente relevante de los ganglios axilares y diferenciarlas de las que no la poseen.
En concordancia con las hipótesis del estudio SOUND, en nuestra serie el valor predictivo negativo fue de 91% y en los casos que resultaron ser falsos negativos de la ecografía axilar se encontró solamente un ganglio metastásico en el 92% de las pacientes con tumores de hasta 20mm de diámetro y 2 ganglios metastásicos en el 8% restante. Esto indica que cuando la ecografía axilar es negativa solamente podría existir, en el peor de los casos, un escaso volumen tumoral en la axila. Cuando se conozcan los resultados del estudio SOUND, se podrá determinar si tiene o no relevancia clínica ese escaso volumen tumoral que en algunos casos podría existir luego de una ecografía y punción negativas.
Recientemente el Grupo de Mama Vallès-Osona-Bages plantea conceptos muy similares a los expresados en nuestro trabajo23. Combinando la ecografía axilar con la PAAF de los ganglios sospechosos y si se consideran patológicamente negativos los casos con micrometástasis, sus resultados muestran una sensibilidad del 72%, especificidad del 89% y valor predictivo negativo del 94%. Los autores plantean que en pacientes con tumores T1 candidatas a tumorectomía, quimioterapia y radioterapia, la ecografía axilar puede identificar casos con baja carga tumoral en la axila, los cuales no obtendrían beneficios adicionales con la linfadenectomía ni siquiera con la biopsia del ganglio centinela.
Otros artículos recientes señalan que las pacientes en las cuales el compromiso axilar fue diagnosticado por ecografía y punción tienen características de la enfermedad menos favorables y un peor pronóstico con relación a las pacientes en la cuales el compromiso axilar fue diagnosticado por la biopsia del ganglio centinela24,25. Por lo tanto, los criterios indicados en el ACOSOG Z0011 no serían aplicables cuando la ecografía axilar con punción es positiva. Este concepto es concordante con nuestros resultados, en los cuales se observó que el hallazgo de un ganglio patológico por medio de la ecografía axilar con punción es un predictor de un compromiso axilar de más de 2 ganglios metastásicos en la mayoría de los casos (63% en tumores de 20mm o menores; 83% en tumores mayores de 20mm).
Dentro de las limitaciones de nuestro trabajo se puede señalar que no hemos cuantificado por ecografía el número de ganglios de aspecto patológico y que en todos los casos se punciona un solo ganglio. No se establece una relación entre el número de ganglios ecográficamente sospechosos y el número de ganglios metastásicos resecados.
En conclusión, nuestros resultados indican que la ecografía axilar con PAAF es el método que debe usarse rutinariamente para la estadificación preoperatoria de la axila en el cáncer de mama, puesto que posee una alta eficacia diagnóstica y es de utilidad para la planificación del tratamiento quirúrgico y sistémico.
En el marco de las nuevas tendencias con respecto al abordaje quirúrgico de la axila, la ecografía axilar con PAAF ecoguiada permite seleccionar con precisión a las pacientes con cáncer mamario que no tienen adenopatías axilares o que tienen un escaso número de adenopatías afectas (menos de 2). Estas pacientes no obtendrían un beneficio adicional con la linfadenectomía.
También el método permite detectar a las pacientes que podrían tener un compromiso importante de la axila (más de 2 adenopatías afectas) y que sí se beneficiarían con la linfadenectomía.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.