La introducción de la cirugía oncoplástica en España constituye un ejemplo de esfuerzo y generosidad, originado en un grupo promotor de cirujanos que supieron transmitir sus conocimientos y, especialmente, consiguieron ilusionar a un colectivo quirúrgico que vio en estos procedimientos una oportunidad para mejorar la calidad de vida de sus pacientes. Aunque el relato de esta historia es subjetivo creo que puede transmitir los desafíos y dificultades de ese momento y los valores que permitieron la difusión del conocimiento.
The introduction of oncoplastic surgery in Spain is an example of effort and generosity originating from a group of surgeons who transmitted their knowledge and excited other surgeons to use these procedures and, in this way, improve the quality of life of their patients. The objective of this article is to show the challenges and difficulties of that moment and the values that allowed the dissemination of knowledge.
La cirugía oncoplástica (CO) constituye un recurso técnico para la mejora en la calidad de la cirugía conservadora de la mama porque disminuye el riesgo de secuelas cosméticas, amplía la indicación de la preservación mamaria y optimiza la irradiación de la mama en mujeres con macromastia. La introducción de estos procedimientos en la práctica quirúrgica se inicia durante la década de los noventa, mediante la combinación de procedimientos de resección oncológica y de recursos estéticos para optimizar el resultado cosmético. Su necesidad surge en un contexto clínico diferente al actual.
Durante los años noventa, la conservación mamaria se instaura como la cirugía de elección en la mujer con cáncer de mama, gracias a los resultados publicados de los ensayos clínicos europeos y americanos1–3. Sin embargo, la extirpación amplia e indiscriminada del tejido mamario, sin remodelación posterior, ocasiona secuelas cosméticas desproporcionadas tras la irradiación que cuestionan la idoneidad y la calidad de la tumorectomía/cuadrantectomía en algunas pacientes. El origen de esta problemática debemos buscarlo en el elevado tamaño de los tumores de esa época (T2 y T3) debido a la ausencia de programas de cribado y a la baja incidencia y eficacia de los tratamientos sistémicos primarios. Por ello, no nos deben llamar la atención las fotografías de las primeras pacientes en quienes se realizaron procedimientos oncoplásticos durante los años 90 o principios de este siglo; los tamaños tumorales que se observan en esas imágenes son un reflejo de la precariedad diagnóstica del momento. La CO permitió una oportunidad conservadora a esas mujeres con un resultado cosmético de alta calidad.
La introducción de la CO en España constituye, en mi opinión, un ejemplo de esfuerzo y generosidad originado por un grupo promotor de cirujanos que supieron transmitir sus conocimientos y, especialmente, consiguieron ilusionar a un colectivo quirúrgico que vio en estos procedimientos una oportunidad para mejorar la calidad de vida de sus pacientes. Aunque el relato de esta historia es subjetivo creo que puede transmitir los desafíos y dificultades de ese momento; y sobre todo los valores que permitieron la difusión del conocimiento.
2001: nuevos horizontes para la cirugía del cáncer de mama en EspañaDurante décadas, la cirugía oncológica de la mama se caracterizó por su sencillez; la mastectomía, la linfadenectomía axilar y la tumorectomía constituyeron el patrimonio técnico durante la última década del siglo XX. Al inicio del siglo XXI, se introducen 3 cambios que contribuirán a una transformación de su contenido, desarrollo y conocimiento. En primer lugar, la cirugía conservadora se consolida como la alternativa ideal para el manejo quirúrgico de la mujer con cáncer de mama. En contra de lo que muchos puedan pensar actualmente, la introducción en España del manejo conservador durante las décadas de los 80 y los 90 fue laboriosa y llena de dificultades para los pioneros de la cirugía conservadora. En esta época, era frecuente la división de los servicios de cirugía y ginecología entre «radicales» y «conservadores», según su aceptación de dicho manejo. En este sentido, la consolidación de la cirugía conservadora en España se vio favorecida por la puesta en marcha de los programas autonómicos para la detección temprana del cáncer de mama durante la década de los 90, porque incrementó el número de las pacientes con cánceres no palpables y de pequeño tamaño que facilitaban la opción conservadora. Los procedimientos oncoplásticos se benefician de este momento «dulce» de la cirugía conservadora porque su orientación inicial fue la mejora de la calidad cosmética de aquellas pacientes en las que se prevé una deformidad. Los principales retos cosméticos en ese momento eran el abordaje de los tumores del polo inferior, en donde la tumorectomía garantizaba la deformidad, y los procesos multifocales que precisaban una remodelación del defecto.
El segundo cambio fue durante el inicio del presente siglo con la introducción de la biopsia del ganglio centinela (BGC) como una alternativa a la linfadenectomía axilar en las mujeres sin afectación ganglionar. Diferentes hospitales españoles iniciaron sus programas de validación de la BGC a finales de la década de los 90, y en 2002 se publicaron las primeras series de validación4,5. Estos grupos nacionales buscaron una alternativa que permitiese la instauración de la BGC en la práctica quirúrgica sin esperar a los resultados de los ensayos clínicos europeos y americanos. La solución a esta problemática fue la organización de una reunión de consenso, auspiciada por la Sección de Patología Mamaria de la AEC, para alcanzar un acuerdo entre diferentes grupos españoles sobre los criterios para la supresión de la LA.
Esta reunión, organizada por Manuel Ramos, se celebró en Salamanca el 5 de octubre de 2001 y en la misma participaron 21 servicios de cirugía general de España. En el documento de consenso6, se acordaron 28 puntos relacionados con la toma de decisiones en la BGC y, al mismo tiempo, permitió un intercambio de información entre los distintos cirujanos dedicados a la cirugía de la mama en España. Este intercambio de información en la reunión de Salamanca, sirvió para definir y consolidar el grupo promotor, que posteriormente desarrollaría el inicio de la CO en nuestro país.
Finalmente, un tercer hecho que modificó la planificación de la cirugía oncológica de la mama durante estos años, fue la introducción de la biopsia por aguja gruesa (BAG) para el diagnóstico histológico del cáncer de mama. Este hecho es a menudo olvidado por los cirujanos y ginecólogos, pero en mi opinión fue un cambio trascendental para la planificación de la cirugía oncológica. La BAG hizo innecesaria la biopsia intraoperatoria para la confirmación de malignidad y para decidir en el quirófano la realización de una mastectomía o una linfadenectomía, a veces sin información previa a la paciente. La BAG disminuyó significativamente las biopsias quirúrgicas con un objetivo diagnóstico que obligaban a una segunda cirugía, incrementando las deformidades y en ocasiones el número de cicatrices. La cirugía oncoplástica se benefició específicamente de este cambio, ya que el diseño del patrón podía realizarse sobre las lesiones originales, muchas veces marcadas con guías metálicas, lo que incrementó su eficacia oncológica y cosmética.
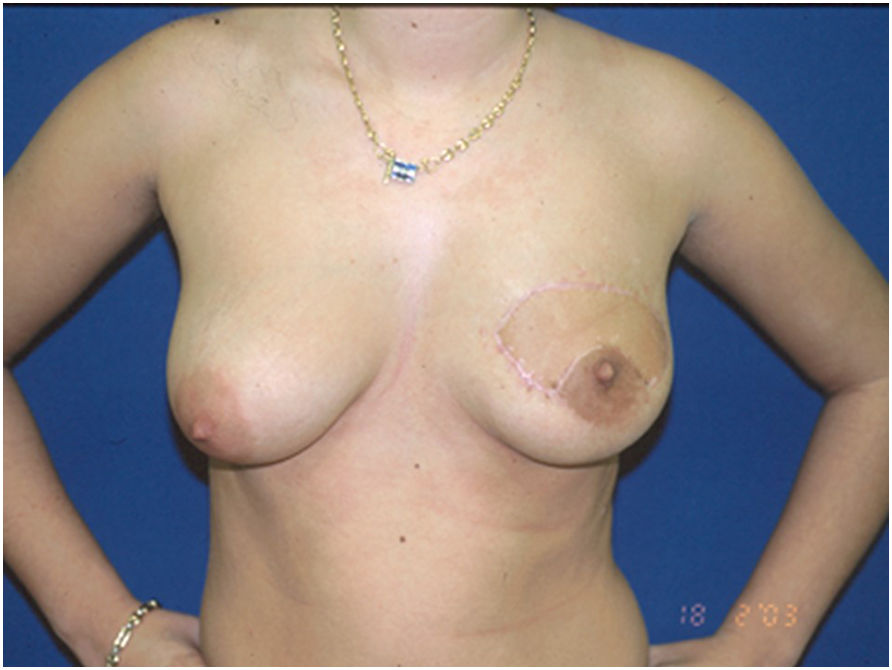
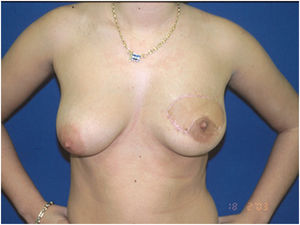
2002-2004: precursores y grupo promotor de la cirugía oncoplásticaEl año 2002 marca el inicio para la visibilidad de la CO en España. La editorial en Cirugía Española: «El cirujano general en el cáncer de mama», firmada por Fernando Hernanz7, propone un papel más amplio, atractivo y exigente del cirujano en la cirugía oncológica de la mama: control local de la enfermedad con reparación cosmética. En esta propuesta «El cirujano general, que trata a pacientes con cáncer de mama, debe formarse en técnicas de reconstrucción y de cirugía reparadora de la mama para poder ofrecer a sus pacientes, además de la resección oncológica del tumor, la conservación de una mama estéticamente aceptable y, en aquellos casos que requieran una mastectomía, la recreación de un remedo de mama que disminuya los efectos psicológicos negativos que padecen las mujeres que pierden un seno, como una necesidad para la mejora del resultado cosmético en las mujeres tratadas con cirugía conservadora». Esta filosofía continúa vigente 20 años después. Fernando Hernanz ha sido uno de los principales precursores de la cirugía oncoplástica en España, inició su actividad oncológica de la mama en el Hospital Marqués de Valdecilla, durante la década de los 90 trabajando conjuntamente con cirugía plástica en la reconstrucción de la mama. Posteriormente, realizó estancias formativas en Milán con Maurizio Nava, para una formación en cirugía reconstructiva con implantes, y en Dusseldorf con el Dr. Werner Audretsch para su formación en técnicas oncoplásticas orientadas a la conservación de la mama. Tras esta formación, inició su experiencia oncoplástica en el Hospital Valdecilla, en donde a partir del año 2002 introdujo diversos procedimientos de remodelación y reconstrucción mamaria con diversas publicaciones en el ámbito nacional8–12 e internacional13–16. En 2003, publicó en Cirugía Española10 la primera fotografía de un procedimiento oncoplástico en España, una remodelación oncoplástica por sustitución mediante el uso de un colgajo de dorsal ancho (fig. 1).
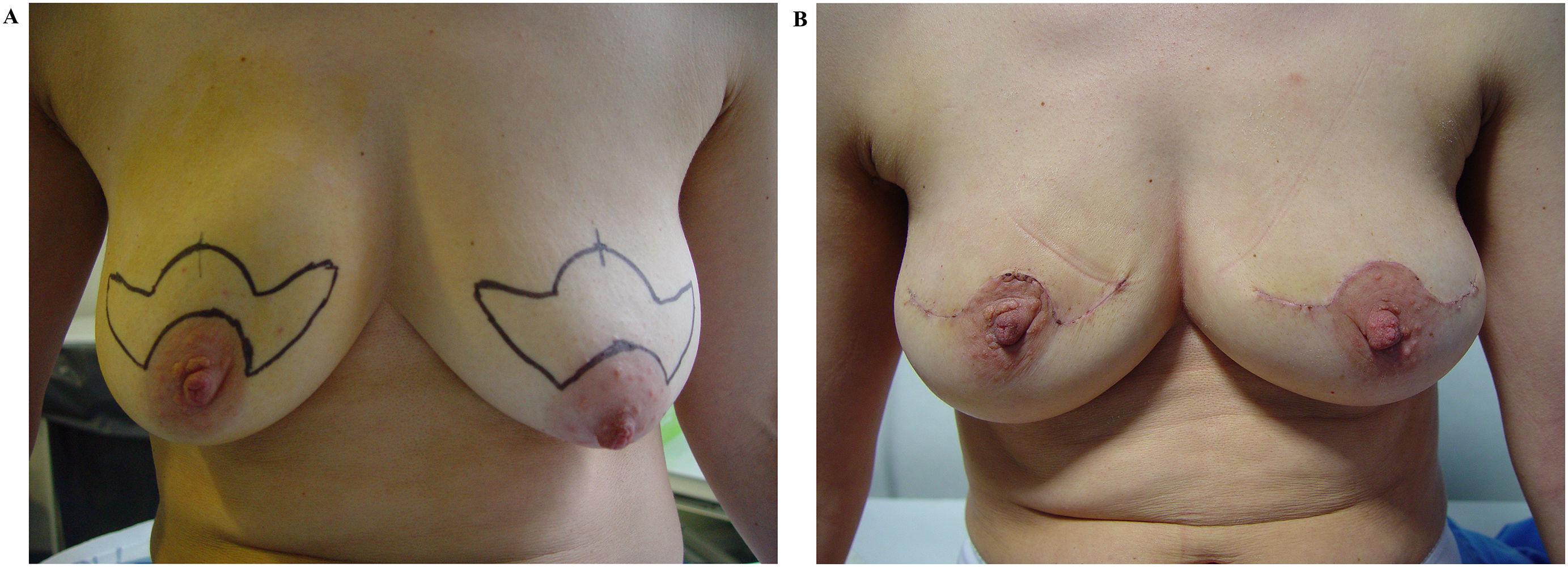
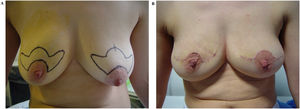
Simultáneamente, en la Unidad de Mama de A Coruña, Benigno Acea, Luis Albaina y Manuel Juaneda iniciaron su experiencia con procedimientos oncoplásticos en cirugía conservadora en 2003. El primer procedimiento oncoplástico de este grupo fue la mamoplastia horizontal (Batwing), y para ello se inspiraron en las fotografías publicadas por Melvin Silverstein en su libro sobre carcinoma ductal in situ (CDis) (fig. 2). En un capítulo dedicado a la cirugía oncoplástica17, Silverstein mostraba el empleo de este patrón para los procesos multifocales asociados al CDis. Durante ese mismo año, se introdujo el patrón vertical con pedículo superior y, posteriormente, en 2004, se inició el uso del pedículo inferior para este patrón tras una estancia en el IEO de Milán con Mario Rietjens. Otros procedimientos oncoplásticos, como el round-block o la mamoplastia lateral, se pusieron en marcha gracias a la iconografía de Werner Audretsch en su capítulo de procedimientos oncoplásticos del libro publicado por Spear18. La experiencia acumulada durante estos 3 primeros años, permitió a esta unidad la publicación en 2005 de la primera serie española de pacientes con procedimientos oncoplásticos19–21.
Además de Santander y A Coruña, Zaragoza fue otro de los lugares pioneros en la cirugía reconstructiva mamaria y oncoplástica de España. Debemos destacar la labor de Miguel Ángel Rodrigo Cucalón, cirujano plástico y cirujano general, quien puso en práctica la técnica de la mastectomía bilateral con la reconstrucción del colgajo de gran dorsal, siendo pionero en nuestro país en la reconstrucción mamaria inmediata y realizando las primeras intervenciones a finales de los años ochenta. En el año 1997, publicó su libro «Amputación reconstrucción inmediata con colgajos miocutáneos en el cáncer de mama» 22,23, describiendo esta técnica quirúrgica. Además, Rodrigo Cucalón perfeccionó técnicas de reducción mamaria (técnica de la pelota) y otras técnicas de mastectomía preservadora de la piel, extendiéndola a otros grupos en toda España.
El Hospital Clínico Universitario de Zaragoza contó con otro pionero de la cirugía mamaria, el Dr. Benedicto Delgado, cirujano del Servicio de Cirugía General, quien durante los años 80 realizó mamoplastias de reducción y mastectomías subcutáneas para tratar tanto procesos malignos como los procesos benignos. Su labor fue seguida por sus residentes, Antonio Güemes y Ramón Sousa, quienes a finales de los 90 publicaron sus primeras experiencias en mastectomía subcutánea24–28 y mamoplastias de reducción23–31. Posteriormente, han ampliado su experiencia al uso de la mastectomía de reducción de riesgo en portadoras de la mutación BRCA32–35 y del colgajo puro de músculo dorsal ancho36.
Al igual que Rodriguez Cucalón, Carlos Vázquez Albadalejo inició en los años 80 en el Instituto Valenciano de Oncología el uso de colgajos miocutáneos para el tratamiento primario del cáncer de mama y para las recaídas locorregionales. Así en 1990, publicó una serie de 68 pacientes en quienes se utilizó un colgajo de dorsal ancho para su tratamiento quirúrgico37,38. Otros hospitales españoles también se centraron en la reconstrucción mamaria inmediata durante los años 90, en un intento de garantizar este procedimiento en centros sin servicio de cirugía plástica. Debemos mencionar aquí la labor de Xavier Rodríguez Alsina en el Hospital de Tarrasa39, Serra Díaz en el Hospital de Alcoy40, Francisco Martínez en Tolosa41, Ricardo Pardo en Ciudad Real42, Benito Ortegón en Jerez y José Torró en Xátiva. Finalmente, Manuel Ramos desarrolló en Salamanca el uso de la mastectomía preservadora de piel asociada a la reconstrucción autóloga con colgajo de dorsal ancho ampliado, siendo el principal impulsor y formador para la planificación de la reconstrucción inmediata, mediante la conservación de elementos anatómicos de la mama43. Todas estas experiencias sirvieron para conformar en 2005, el grupo promotor para el desarrollo y la formación de la cirugía oncoplástica en España.
2005-2009: el Big Bang de la cirugía oncoplásticaLos grupos anteriormente descritos constituyeron experiencias de formación local en la cirugía oncoplástica y reconstructiva de la mama, que en la mayoría de los casos no trascendían de la ciudad o la comunidad autónoma en donde se asentaba dicho equipo. Durante estos años, la formación en estos procedimientos se fundamentaba en estancias con cirujanos de experiencia acreditada, como eran Rodrigo Cucalón en Zaragoza, Carlos Vázquez en Valencia o Juan Manuel Sanromán en Madrid. También, y de forma transitoria, existieron diversos cursos de Cirugía Reconstructiva de la mama, entre ellos los dirigidos por Rodrigo Cucalón, celebrados en Zaragoza entre 2001 y 2003; y el curso de la Sección de Patología Mamaria, cuya primera edición se realizó en San Sebastián durante el año 2002. Debemos recordar aquí, que en esta época escaseaban los recursos formativos en cirugía oncoplástica, pocos libros específicos en esta temática, ausencia de vídeos, escasa iconografía y, por supuesto, ausencia total de acceso formativo en Internet. El primer libro con información específica para la CO fue el publicado por Querci della Rovere44 en 2004 y que sirvió de inspiración para muchos de los cirujanos y ginecólogos que iniciaban su andadura en estas técnicas. Posteriormente, Benigno Acea publicó en 2007 el primer libro en español sobre procedimientos oncoplásticos, «Técnicas oncoplásticas para el manejo quirúrgico del cáncer de mama»45, cuya primera edición fue sufragada por la Fundación del Hospital Juan Canalejo de A Coruña y editado por Elsevier en sus ediciones posteriores. Este libro se confeccionó a partir de los borradores sobre las técnicas quirúrgicas que se entregaron durante la primera edición del Curso de Cirugía Oncoplástica celebrado en 2006 en A Coruña.
Estas dificultades para la formación específica en las nuevas técnicas de la cirugía animaron a ciertos grupos a buscar una nueva fórmula basada en un programa de formación avanzado, con un profesorado de calidad y que fuese una alternativa a las estancias esporádicas. La Sección de Patología Mamaria de la Asociación Española de Cirujanos había conseguido conectar a gran parte de los cirujanos dedicados a la cirugía mamaria en España durante la reunión de consenso de Salamanca en 2001. En sus reuniones nacionales se presentaron los primeros casos de cirugía oncoplástica de la mama. Así en la reunión de Xátiva de 2003, Fernando Herranz presentó una comunicación infográfica con sus primeros casos de remodelación mamaria con colgajo de dorsal ancho. Posteriormente, en 2005 Benigno Acea publicó en Cirugía Española la primera serie de las pacientes tratadas con procedimientos oncoplásticos19 que incrementó el interés por estos procedimientos en la comunidad quirúrgica. En septiembre de ese mismo año, Benigno Acea le propuso a Manuel Ramos, coordinador de la Sección de Patología Mamaria, la organización de un curso sobre cirugía oncoplástica y reconstructiva de la mama. La idea consistía en organizar un programa teórico y práctico sobre estos procedimientos que estuviera avalado por una universidad.
La idea de un aval universitario fue una necesidad que se planteó durante esa época porque muchos cirujanos temían reclamaciones y denuncias por la práctica de procedimientos quirúrgicos que «pertenecían» a otras especialidades. A tal efecto, se ideó un programa con una orientación técnica; es decir, basado en la descripción de cada técnica quirúrgica paso a paso por cirujanos con experiencia en la misma. Además, se pensó en la organización de intervenciones quirúrgicas en vivo, en donde esos mismos cirujanos pudiesen mostrar dichas técnicas. No debemos olvidar que en esta época existía una escasa producción de vídeos en el mercado y YouTube era todavía un proyecto incipiente. Para cubrir estas necesidades logísticas, el curso se organizó durante 2 semanas, de lunes a viernes, la primera semana dedicada a la cirugía oncoplástica y la segunda a la cirugía reconstructiva. Las cirugías en directo se organizaban durante las mañanas y eran retrasmitidas al salón de actos del Hospital Abente y Lago.
La primera edición del curso se organizó como experto universitario en colaboración con la Universidad de A Coruña y las ediciones posteriores se acreditaron en el Ministerio de Sanidad, a través del programa de formación continua. Esta primera edición se inició el 26 de mayo de 2006 y finalizó el 20 de octubre de 2006, y en la misma se formaron sus primeros 30 alumnos (fig. 3). La selección del profesorado se realizó atendiendo a su experiencia en cada procedimiento, de esta forma cada cirujano enseñó al resto aquella técnica que dominaba. Por ello durante la primera promoción se dio la paradoja de que algunos alumnos eran también profesores y ciertos profesores también fueron alumnos. Cada año fue celebrada una edición del curso, hasta la actualidad.
Ello permitió la formación específica de cirujanos y ginecólogos en procedimientos oncoplásticos pero al mismo tiempo, y quizás más importante, la generación de una masa crítica de quirúrgicos con una filosofía oncoplástica y que poco a poco fue llenando las unidades de mama de nuestro país. En mi opinión, el éxito de este Big Bang de la cirugía oncoplástica en España durante estos años, se fundamentó en 2 hechos: la generosidad de unos promotores en transmitir sus conocimientos a los demás y la creación de una masa crítica de cirujanos/ginecólogos que introdujeron estos procedimientos en sus unidades y, al mismo tiempo, formaron a sus residentes en esta nueva filosofía. Este hecho diferencia a España de otros países, europeos y latinoamericanos, en donde la introducción de las técnicas oncoplásticas ha sido fallida; o bien, ha precisado de un mayor tiempo para el cambio de paradigma y para la introducción de los procedimientos. A partir de este momento, año 2006, es cuando los contenidos oncoplásticos aparecen en los congresos de las diferentes sociedades científicas mediante la programación de mesas redondas y cursos precongresos.
2010-2020: negacionismo, inflación y racionalización de la cirugía oncoplásticaLas primeras promociones formadas en procedimientos oncoplásticos iniciaron su aplicación clínica con ilusión, pero en ocasiones tuvieron dificultades para su implantación en las unidades de mama. A partir de los comentarios de muchos compañeros formados en el curso de A Coruña creo que existieron 2 dificultades fundamentales durante la incorporación de los procedimientos oncoplásticos a las unidades de mama. El primero de ellos, fue la negación por parte de otros compañeros o los comentarios de sus jefaturas de que los procedimientos oncoplásticos no eran propios de la cirugía general o de la ginecología. Este fenómeno negacionista no era nuevo en la cirugía de la mama. También ocurrió en los años 90 con la introducción de la cirugía conservadora por parte de aquellos que defendían la mastectomía universal; posteriormente, con la biopsia de ganglio centinela y los defensores de la linfadenectomía, y más reciente con los criterios ACOSOG Z0011. Detrás de este negacionismo están las reticencias al cambio, el miedo a la recaída y la progresión de la enfermedad o la cultura del «No es No».
En el caso de la cirugía oncoplástica la problemática de fondo era que la formación en la remodelación y reconstrucción mamaria no estaba incluida en los programas de formación para los residentes de Cirugía General y Ginecología. Este hecho condicionaba una visión ajena y externa de dichos procedimientos en ambas especialidades que para algunos profesionales se traducía en un sentimiento de culpabilidad por el uso de técnicas «propias» de otra especialidad o directamente como intromisión en la especialidad de cirugía plástica.
Se tuvo que esperar hasta el año 2007, cuando los programas de formación de ambas especialidades, publicados en el BOE establecieron la formación en cirugía oncoplástica y reconstructiva de la mama para los residentes de Cirugía General y Ginecología. Así, los procedimientos oncoplásticos y reconstructivos fueron incorporados en los programas formativos de cirugía general46 y ginecología47 durante los años 2007 y 2009, respectivamente, y publicados en el Boletín Oficial del Estado. Se consolida así la posibilidad y obligación de esta formación en los residentes de ambas especialidades.
La segunda dificultad a la que se enfrentaron las primeras promociones, fue afrontar un incremento del tiempo quirúrgico para la mamoplastia, y especialmente para la simetrización. En ocasiones, esto condujo a situaciones desventajosas para las pacientes como la supresión de la simetrización que claramente empeora la calidad de vida.
La fase de inflación se caracterizó por una sobrevaloración de los procedimientos oncoplásticos respecto a la tumorectomía. En algún momento he tenido la sensación de que la cirugía oncoplástica se consideró por muchos algo diferenciado del resto de la cirugía mamaria cuando en realidad son procedimientos que se sitúan dentro del repertorio de técnicas quirúrgicas para la mama. A este fenómeno contribuyó el uso de la etiqueta «oncoplastia» como reclamo para incrementar el interés de las reuniones científicas y que de alguna manera produjo su diferenciación aparente del resto de la cirugía oncológica. Todo ello pudo contribuir a una sobreindicación de estos procedimientos, lo que se tradujo en la utilización de mamoplastias en situaciones perfectamente tratables mediante una tumorectomía, así como en el abuso de la simetrización. Procedimientos como la mamoplastia lateral o round-block con resecciones limitadas no precisan cirugía de la mama sana en la mayoría de las ocasiones. Todos hemos caído, en mayor o menor medida, en esta sobreindicación y quizás el incremento de las pacientes con respuestas completas a la terapia sistémica nos ha convencido para regresar a la tumorectomía.
A finales de la pasada década, algunos grupos han evaluado su experiencia en el impacto asistencial de los procedimientos oncoplásticos. Si bien al inicio, las publicaciones y las comunicaciones se centraron en las indicaciones y complicaciones postoperatorias en estas pacientes. El paso del tiempo ha permitido una visión más sosegada de la utilidad de estos procedimientos, así como una racionalización en su utilización. Estos estudios se han centrado en 3 ámbitos diferentes: la seguridad oncológica, su impacto en la calidad de vida de las pacientes y la incidencia de secuelas cosméticas. Al igual que la cirugía conservadora tradicional, la cirugía oncoplástica debe ser evaluada en términos de recurrencias locorregionales, y nuevos primarios; y las experiencias de algunos grupos españoles48 han constatado una incidencia similar de recidivas a las reflejadas en los ensayos clínicos que validaron la cirugía conservadora.
Un aspecto especial de esta evaluación se ha realizado en uno de los grupos más sensibles al uso de procedimientos oncoplásticos, la conservación mamaria en condiciones extremas (oncoplastia extrema), demostrando estos mismos grupos una incidencia de recidivas del 10% a 10 años49. En cuanto a la calidad de vida y la satisfacción de las experiencias de los grupos españoles, han identificado a las mujeres con macromastia como las principales beneficiarias de la mamoplastia oncorreductora50. Finalmente, la evaluación de los resultados cosméticos a medio plazo ha constatado que la cirugía oncoplástica no es una garantía absoluta para un buen resultado cosmético y la incidencia de secuelas cosméticas está directamente relacionada con la complejidad técnica (mayor incidencia en cirugía externa) y en la aparición de complicaciones postoperatorias51. Toda esta información generada durante los últimos años, nos ha ayudado a encontrar la verdadera utilidad de estos procedimientos, a identificar a aquellas mujeres que realmente obtendrán un beneficio oncológico extra y una buena satisfacción con su resultado, y garantizar un uso racional de los recursos sanitarios.
2021: en el horizonte de los eventosActualmente, no se dan las condiciones clínicas y epidemiológicas que justificaron el inicio de la CO durante la década de los 90, pero ello no significa que no sea útil en determinados contextos clínicos y que se precise una formación específica por parte de los quirúrgicos de las unidades de mama. Nos encontramos ante un horizonte de eventos, un punto sin retorno, en el cual el diagnóstico temprano y la respuesta patológica completa constituirán nuestra principal carga asistencial y que, afortunadamente, solo precisarán una mínima resección mamaria desde una incisión de baja visibilidad. Sin embargo, todavía debemos garantizar la conservación mamaria en muchas mujeres premenopáusicas con tumores multifocales en donde la cirugía primaria será el tratamiento de inicio, o las pacientes con respuesta parcial al tratamiento sistémico primario. Es cierto que la mastectomía preservadora con reconstrucción prepectoral compite actualmente con la conservación de la mama, especialmente en mujeres jóvenes con mamas de pequeño volumen, pero nadie puede discutir las ventajas de la mama propia sobre la reconstruida.
Después de 20 años de desarrollo de la CO en España, mis conclusiones podrían resumirse en lo siguiente. Creo que la cirugía oncoplástica ha enriquecido el patrimonio técnico de la cirugía oncológica de la mama, y ello ha contribuido a una dignificación de la enfermedad y la cirugía de la mama, que la sitúa al mismo nivel de otras subespecialidades de la cirugía general y de la ginecología. También, creo que la CO ha democratizado el uso de los procedimientos técnicos, especialmente para las mamoplastias y las simetrizaciones. Creo que en la actualidad ningún ginecólogo tiene que justificar a nadie la realización de una mamoplastia de reducción ni tampoco ninguna cirujana debe explicar por qué realiza una simetrización en una mama sana. Finalmente, en España nos hemos beneficiado de la generosidad de una generación de cirujanos generales que ha enseñado lo que sabía, lo bueno y lo malo, y que ilusionó a otros muchos a mejorar la calidad de vida de sus pacientes. Me siento plenamente orgulloso de haber aprendido de ellos.
FinanciaciónEste artículo no ha recibido financiación pública ni privada.
Consideraciones éticasEl presente manuscrito, «Historia de la cirugía oncoplástica en España», constituye un artículo de revisión histórica y por ello no presenta responsabilidades éticas al no realizarse estudios sobre los pacientes, aunque se ha obtenido el consentimiento informado para publicar las imágenes.
Conflicto de interesesEl autor declara que no tienen ningún tipo de conflicto de interés.