Analizar la asociación entre la densidad mamográfica, la invasión linfovascular, la adenosis microglandular y el estado ganglionar de los tumores triples negativos (TN) con la recidiva tumoral y la supervivencia libre de enfermedad. Estudiar si la perfusión tumoral en las RM de estadificación se correlaciona con la recidiva tumoral, la supervivencia libre de enfermedad o los valores de restricción a la difusión. Analizar si la administración de quimioterapia neoadyuvante (QTN) o el tipo de tratamiento quirúrgico (cirugía conservadora o mastectomía) se asocian a un peor pronóstico.
Pacientes y métodosEstudio retrospectivo de las mamografías y de las RM pretratamiento de 122 pacientes con tumores TN entre los años 2007 y 2014. Se valoró la densidad mamaria en estudios mamográficos realizados en el momento del diagnóstico. El estado ganglionar se analizó en muestras de biopsia o quirúrgicas, mientras que la invasión linfovascular y la adenosis microglandular se estudió únicamente en muestras quirúrgicas.
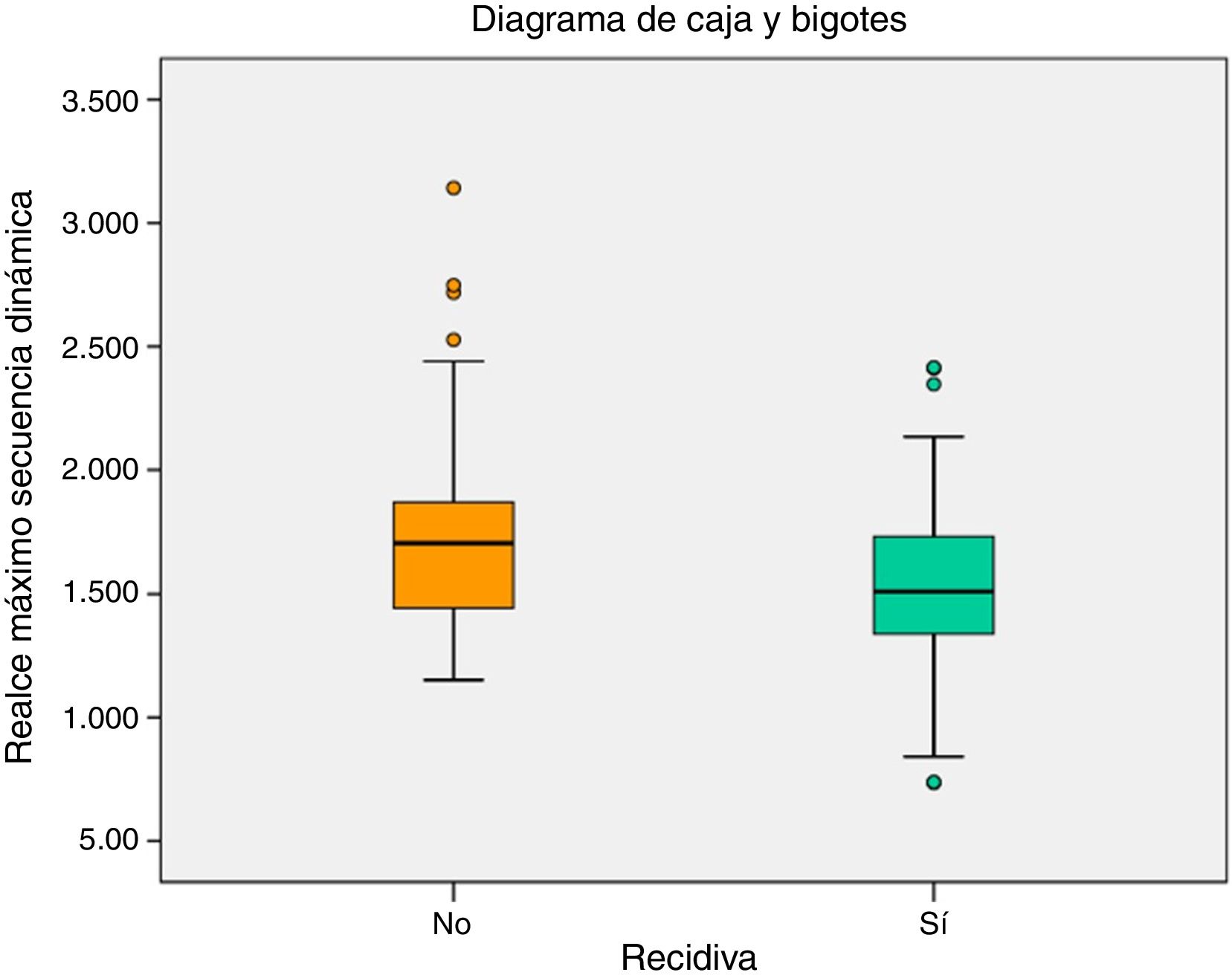
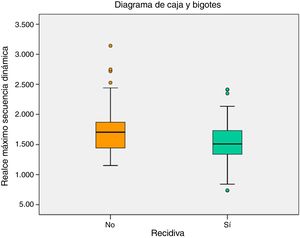
ResultadosLa densidad mamográfica y los factores anatomo-patológicos no se asociaron con la recidiva tumoral. Los valores de realce máximo en la secuencia dinámica eran más altos en las pacientes sin recidiva tumoral (p=0,028), sin demostrar relación con la restricción a la difusión.
ConclusionesLos tumores con valores más altos de realce interno en RM de estadificación presentan un menor índice de recidivas. No se demostró correlación entre los valores de realce interno tumoral y de restricción a la difusión. Y no se observó asociación pronóstica con el resto de factores radio-patológicos.
To analyse the association between breast density, lymphovascular invasion, microglandular adenosis and the axillary node status of triple-negative tumours (TN) with tumour recurrence and disease-free survival. To study whether tumour perfusion in MRI staging correlates with tumour recurrence, disease-free survival or diffusion restriction. To analyse whether the administration of neoadjuvant chemotherapy (NC) or the type of surgical treatment (breast-conserving surgery or mastectomy) are associated with a worse prognosis.
Patients and methodsA retrospective study of mammograms and staging MRIs was performed from 2007 to 2014, including 122 women with TN breast cancer. Breast density was assessed in mammographic studies performed at the time of diagnosis. Lymph node status was analysed in biopsy or surgical specimens, whereas lymphovascular invasion and microglandular adenosis were studied only in surgical specimens.
ResultsBreast density and histopathological factors were not associated with tumour recurrence. The maximum enhancement values in the dynamic sequence were higher in patients without tumour recurrence (P=.028), without demonstrating a relationship with diffusion restriction.
ConclusionsTumours with higher values of internal enhancement showed less tumour recurrence. There was no correlation between the values of internal tumour enhancement and diffusion restriction. No prognostic association was observed with the remaining radiopathological factors.
El cáncer de mama (CM) triple negativo (TN) se caracteriza por la ausencia de expresión de receptores hormonales ni del receptor 2 de crecimiento epidérmico humano (HER2). Los tumores TN asocian un comportamiento más agresivo y peor pronóstico respecto a otros subtipos tumorales1-3. En nuestro anterior trabajo4, analizamos diferentes factores radiológicos e histológicos para determinar la relación entre la recidiva tumoral y la supervivencia libre de enfermedad. Sin embargo, no analizamos la densidad mamaria u otros factores, como el estado ganglionar, la invasión linfovascular o la adenosis microglandular, que pueden asociar un peor pronóstico5-15. Los objetivos de nuestro estudio son analizar los factores radiológicos (densidad mamográfica) y anatomo-patológicos (invasión linfovascular, estado ganglionar, adenosis microglandular) de los tumores TN y determinar si se correlacionan con la recidiva tumoral y una menor supervivencia libre de enfermedad. Así mismo, valorar si la perfusión tumoral (valores máximos de realce tumoral, time to peak [TTP] y las curvas funcionales) de los estudios de RM de estadificación se correlacionan con un peor pronóstico. Determinar si la perfusión tumoral y los valores de restricción a la difusión (en RM de estadificación) se relacionan entre sí. Finalmente, estudiar si los factores terapéuticos (quimioterapia neoadyuvante [QTN] y tipo de cirugía) se correlacionan con la recidiva tumoral y una menor supervivencia libre de enfermedad.
Pacientes y métodosSe han revisado retrospectivamente todas las RM de mama realizadas en nuestro centro desde el año 2007 hasta el 2014 recopilando un total de 122 mujeres con CM TN. En nuestro centro, a todas las pacientes con diagnóstico de tumor TN se les solicita una RM de mama para su estadificación por la alta agresividad de este subtipo tumoral. Es un estudio retrospectivo y para la elaboración del presente trabajo no fue necesaria la aprobación del comité de ética.
Los criterios de inclusión fueron los siguientes: pacientes con mamografía en 2 proyecciones, realizadas en el momento del diagnóstico; RM de estadificación de CM TN, y subtipo molecular TN confirmado por inmunohistoquímica. Los criterios de exclusión fueron: RM no valorable por problemas técnicos (artefactos, claustrofobia, etc.); RM de control posterior a la quimioterapia neoadyuvante (QTN), sin estudio de RM pretratamiento; no valoración de HER2.
Todos los estudios de RM, se realizaron en el equipo RM Signa® HD de 1,5T (GE Healthcare, Milwaukee, EE. UU.), gradiente Echo Speed Plus 33/120 y antena de superficie HD Breast de 8 canales. El protocolo utilizado incluyó las siguientes secuencias: FSE axial potenciada en T2 (TR: 4,64; TE: 90,9; ET: 13; grosor de corte: 2mm; FOV: 32×32; matriz: 320×224), secuencia potenciada en difusión SE-EPI, en planos axiales, con factores b=0 y b=600 (TR: 8.000; TE: 61,3; grosor de corte: 5mm; FOV: 34×34; matriz: 64×128) y estudio dinámico FSPGR T1 3D (TR: 5; TE: 2,4; grosor de corte: 2mm; FOV: 34×34; matriz: 320×224), antes y, 1, 2, 3, 4, 5 y 6 min después de la administración por vía intravenosa de contraste paramagnético, 0,15mmol/kg de Gd-DTPA a 3ml/s seguido de bolo de suero salino de 20ml. En el posprocesado se valoraron las imágenes de sustracción y el estudio dinámico para realizar análisis morfológico y funcional del realce tumoral y obtener curvas funcionales. Se estudiaron los mapas de coeficientes de difusión aparente (CDA) en los estudios de RM de estadificación y se calcularon los porcentajes de restricción a la difusión.
Factores valorados en mamografía y resonancia magnética de estadificaciónRetrospectivamente, se revisaron las imágenes mamográficas realizadas en el momento del diagnóstico de CM en formato digital o analógico. La densidad mamaria se clasificó en 4 tipos según el sistema BI-RADS (Breast Imaging Report and Data System) propuesta por el American College of Radiology (ACR)16: a) predominio graso; b) tejido fibroglandular disperso; c) heterogéneamente densa, y d) muy densa. Se analizó si la densidad mamaria asociaba un mayor índice de recidivas o una menor supervivencia libre de enfermedad.
En RM de estadificación se analizaron algunos factores ya reseñados en nuestro anterior trabajo4, como los valores cuantitativos máximos de intensidad de señal de la secuencia dinámica, medidos mediante la colocación de varias region of interest (ROI) en las distintas fases del estudio dinámico y la determinación del TTP (realce máximo al 1.er, 2.°, 3.er, 4.°, 5.° o al 6.° min de la secuencia). También se han estudiado las curvas de captación (1: progresiva; 2: meseta; 3: lavado) y los porcentajes de restricción a la difusión mediante la medición de los CDA. Se estudió la correlación de cada uno de estos factores de perfusión con la recidiva tumoral, la supervivencia libre de enfermedad y con los valores de restricción a la difusión.
Factores valorados en Anatomía PatológicaEn colaboración con el Servicio de Anatomía Patológica, estudiamos la presencia de adenopatías tumorales demostradas mediante biopsia en pacientes no intervenidas o en muestras posquirúrgicas (biopsia del ganglio centinela o linfadenectomía) en pacientes intervenidas, independientemente de si recibieron o no QTN. Se valoró si existía invasión linfovascular o adenosis microglandular en las piezas posquirúrgicas. Finalmente, se estudió la relación de estos factores con la recidiva o la supervivencia libre de enfermedad.
Factores terapéuticos (quimioterapia neoadyuvante y cirugía)Se analizó si las pacientes que recibieron QTN asociaban un mayor índice de recidivas o una menor supervivencia libre de enfermedad.
En las pacientes que fueron intervenidas, se incluyó el tipo de cirugía realizada: conservadora con radioterapia adyuvante o mastectomía con o sin radioterapia adyuvante, con la finalidad de valorar su influencia en la recidiva o la supervivencia libre de enfermedad.
SeguimientoTodas las pacientes fueron seguidas hasta la fecha de su fallecimiento o la fecha final de seguimiento (1 agosto del 2016), determinando las curvas de supervivencia, el tiempo libre de enfermedad y el número y tipo de recidiva (local, ganglionar, visceral, ósea, cerebral y varias).
Análisis estadísticoEl análisis estadístico fue elaborado con el programa IBM-SPSS, Statistics 22.0. La relación entre las distintas variables y la existencia o no de recidiva se analizó mediante el test de la chi al cuadrado en variables categóricas y mediante test de comparación de medias (t de Student, ANOVA) o de medianas (no paramétrico) para variables cuantitativas. El análisis de supervivencia se realizó mediante el método actuarial y la comparación de curvas de supervivencia mediante el test de log-rank del análisis de Kaplan-Meier. Los intervalos de confianza utilizados eran del 95% y un valor de p inferior a 0,05 era considerado significativo.
ResultadosLa muestra estuvo constituida por un total de 122 mujeres, de entre 22 y 87 años (media 56,1±13,4). Los principales resultados se exponen en las tablas 1 y 2. La densidad mamográfica más frecuente fue la tipo b, seguida de la tipo c, sin encontrar relación entre el patrón mamográfico y un peor pronóstico.
Resultados del estudio radiológico y anatomo-patológico
| Factores valorados en mamografía, RM y AP | |
|---|---|
| Densidad mamográfica | a: 23 (18,9%); b: 65 (53,3%); c: 34 (27,9%); d: 0 |
| Intensidad de realce tumoral | Media: 1651,25 |
| Time to peak4 | 1.er min: 39 (32,2%); 2.°: 45 (37,2%); 3.er: 12 (9,9%); 4.°: 14 (11,6%); 5.°: 4 (3,3%); 6.°: 7 (5,8%) |
| Curvas funcionales4 | 1: 6 (5%); 2: 71 (58,7%) y 3: 44 (36,4%) |
| Porcentaje de restricción a la difusión4 | Media: 32,9±16,2% |
| Adenopatías tumorales | Positivas: 47 (38,5%); negativas: 71 (58,2%) |
| Invasión linfovascular | Positiva: 81 (66,4%); negativa: 41 (33,6%) |
| Adenosis microglandular | 0 pacientes |
AP: anatomía patológica; RM: resonancia magnética.
Resultados en función de la administración de quimioterapia neoadyuvante
| Tratamiento (QTN y cirugía) y recidiva tumoral | |
|---|---|
| QTN | Sí: 73 (59,8%); no: 49 (40,2%) |
| Tipo de cirugía | CC: 79 (65%); MT: 35 (29%); no intervenidas: 8 (6%) |
| Tipo de cirugía en pacientes con y sin QTN | QTN: CC en 49 (67,1%); MT en 19 (26%) y 5 pacientes (6,8%) no intervenidas No QTN: CC en 30 (61,2%) y MT en 16 (32,7%) y 3 pacientes no intervenidas (6,1%) |
| Recidiva global | Sí: 42 (34,4%); no: 80 (65,6%) |
| Recidiva en grupos con y sin QTN | QTN: no recidiva 48 (65,8%); recidiva 25 (34,2%) No QTN: no recidiva 32 (65,3%); recidiva 17 (34,7%) |
| Tipo de recidiva | Local: 15 (12,3%); visceral única: 11 (9%); varios órganos: 8 (6,6%); ósea: 6 (4,9%) y cerebral: 2 (1,6%) |
| Tiempo de seguimiento | < 5 años: 28 pacientes (23%) sin recidiva; 41 pacientes (33,6%) con recidiva > 5 años: 52 (42,6%) sin recidiva; 1 paciente (0,8%) con recidiva |
CC: cirugía conservadora; MT: mastectomía; QTN: quimioterapia neoadyuvante.
En la RM de estadificación, los valores medios de realce máximo en la secuencia dinámica (fig. 1) fueron 1.529,6 y 1.715,9 en los grupos con y sin recidiva tumoral, respectivamente, resultando esta diferencia estadísticamente significativa (media de 186,4 más de realce en las pacientes sin recidiva, p=0,028). Los valores de máxima intensidad de realce no se correlacionaron con la restricción a la difusión.
Cuarenta y ocho (39%) pacientes presentaron adenopatías histológicamente positivas y no se pudo conocer el resultado en 3 pacientes debido a que a 2 de ellas no se les realizó biopsia del ganglio centinela ni fueron intervenidas quirúrgicamente, y por antecedente de linfadenectomía previa en otra paciente. La invasión linfovascular se observó en 81 (66%) pacientes y no se identificó adenosis microglandular en ninguna de las muestras postoperatorias de las pacientes con o sin recidiva tumoral. No se demostró relación entre los factores anatomo-patológicos y la recidiva tumoral.
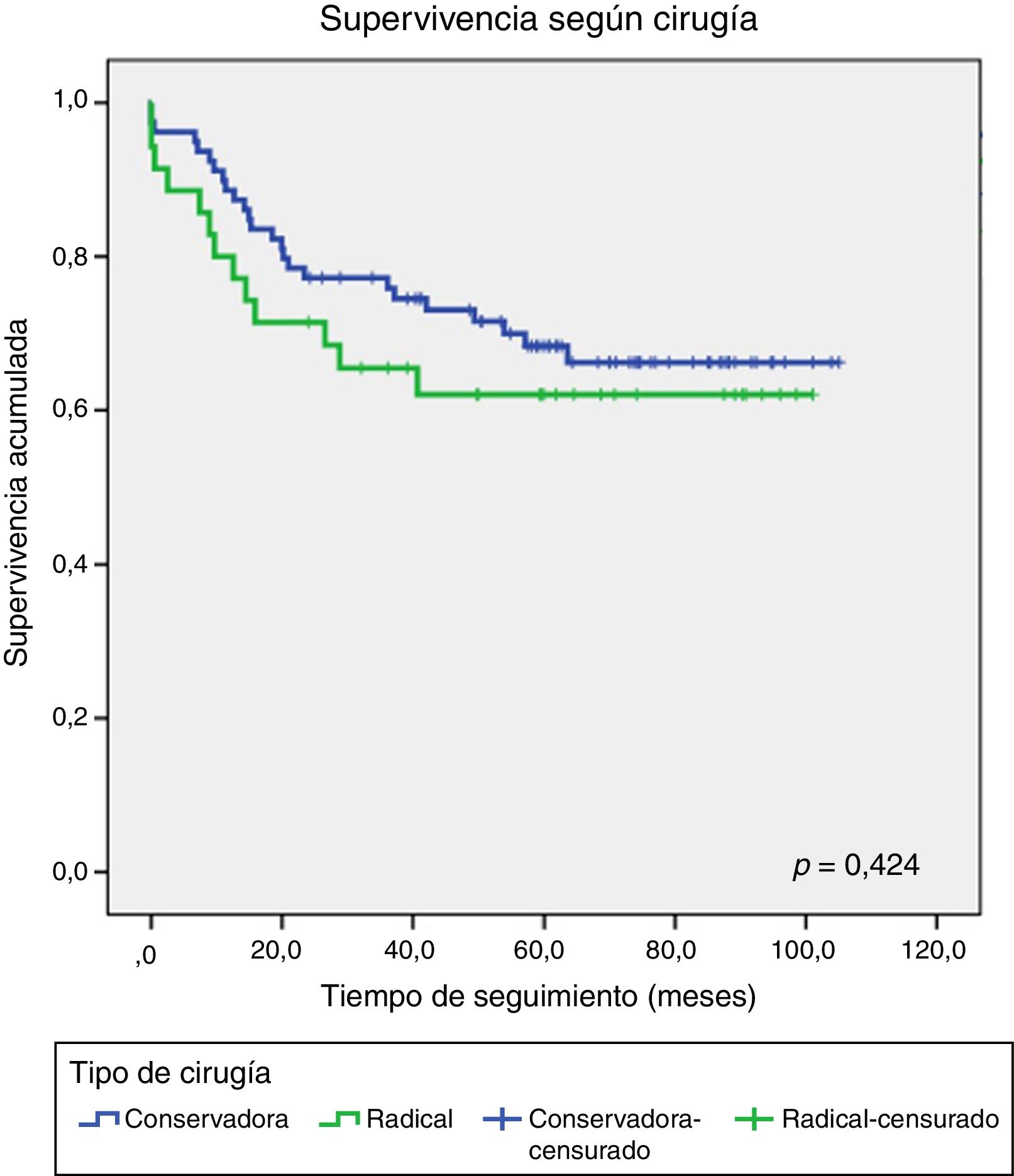
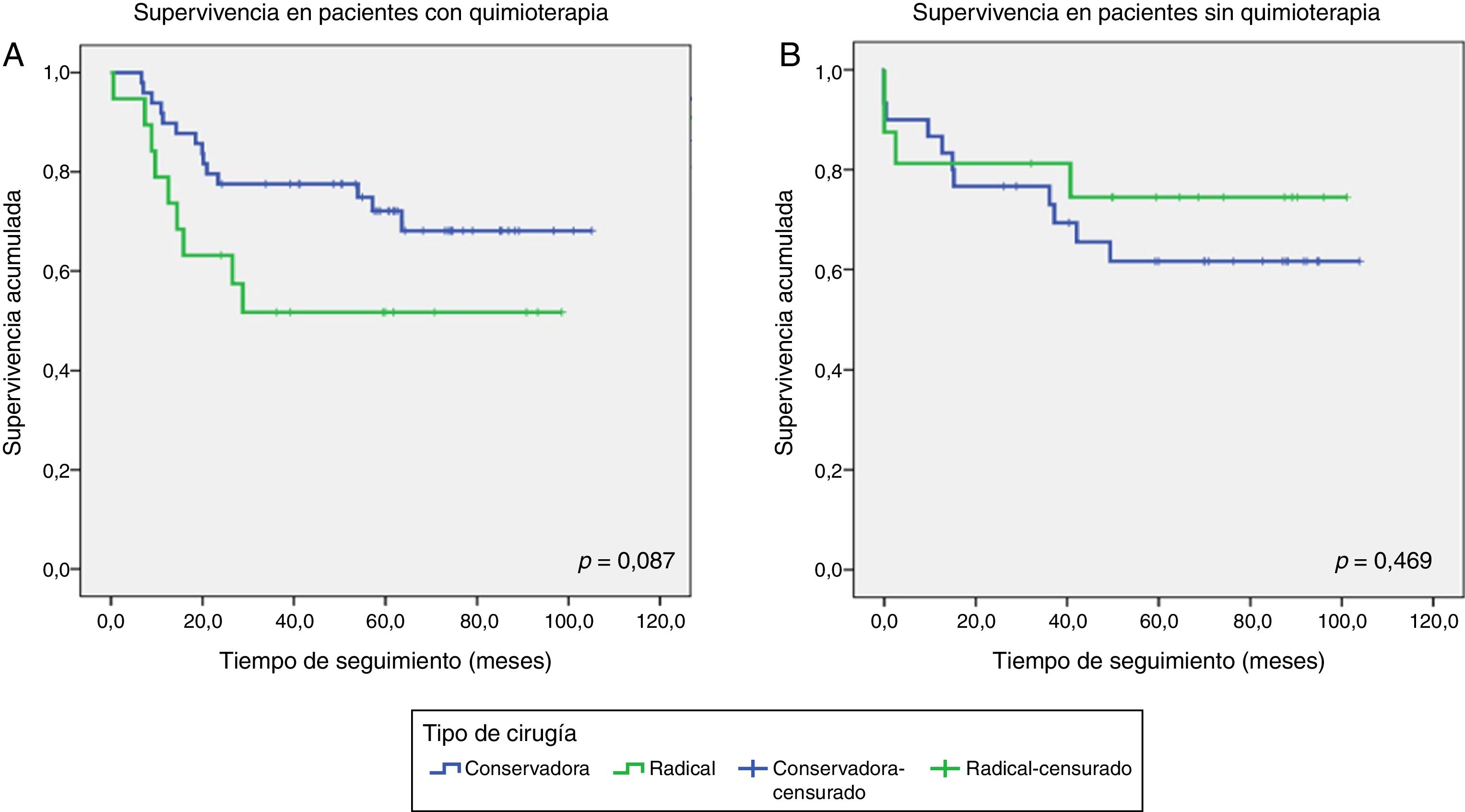
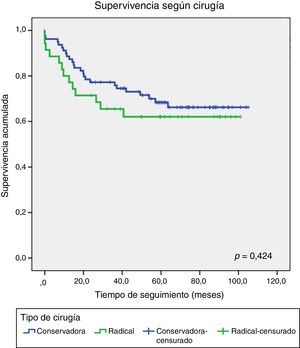
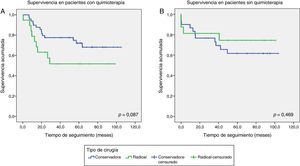
Setenta y tres pacientes (59,8%) recibieron una media de 6 ciclos de QTN con esquemas de carboplatino-docetaxel o carboplatino-docetaxel y 5-fluorouracilo, epirubicina y ciclofosfamida (FEC). No se demostró relación pronóstica entre las pacientes tratadas o no con QTN. Se realizó cirugía conservadora en 79 (65%), mastectomía a 35 (29%) y 8 pacientes (6%) no fueron intervenidas por su CM metastásico (fig. 2). De las 73 pacientes que recibieron QTN, 49 (67,1%) se intervinieron con cirugía conservadora: 14 pacientes recidivaron (19,2%) y 35 no recidivaron (47,9%). Se realizó mastectomía en 19 pacientes (26%): 9 pacientes recidivaron (12,3%) y 10 no recidivaron (13,7%). Las 5 pacientes restantes recibieron QTN pero no se les realizó cirugía. No se demostraron diferencias significativas entre el tipo de cirugía y la recidiva tumoral en los grupos de pacientes con y sin administración de QTN (figs. 3-4).
Función de supervivencia valorando el tipo de cirugía realizada en los grupos con y sin administración de QTN (gráficas A y B, respectivamente). En la gráfica A, se muestra menor número de recidivas en el grupo de pacientes tratadas con cirugía conservadora, sin significación estadística (p=0,087). En la gráfica B, se observa que en los primeros 3 meses recidivan más pacientes tratadas con mastectomía y posteriormente no recaen más pacientes (p=0,469). En cambio, en las pacientes intervenidas con cirugía conservadora recidivan hasta los 50 meses de seguimiento y a partir de entonces ninguna más.
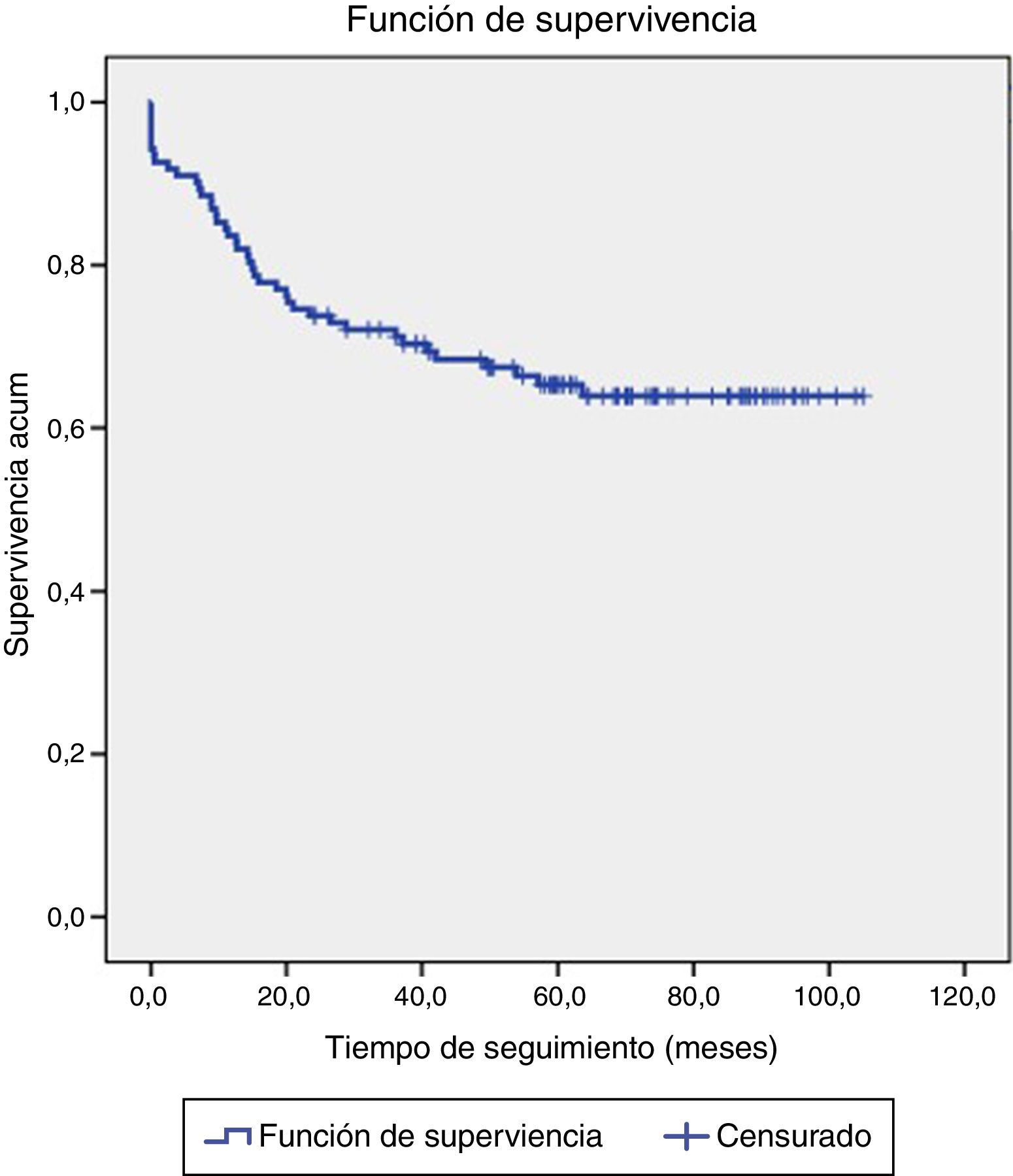
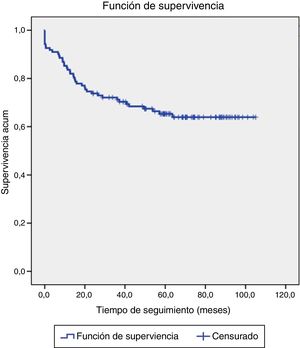
La recidiva tumoral se observó en 42 (34,4%) pacientes, siendo la recidiva local la más frecuente, presente en 15 (12,3%), seguida de la visceral en 11 (9%), varios órganos en 8 (6,6%), ósea en 6 (4,9%) y cerebral en 2 (1,6%). El análisis de supervivencia determinó una media estimada de supervivencia libre de enfermedad de 74 meses (6,2 años) y una probabilidad de supervivencia libre de enfermedad a los 60 meses (5 años) del 65,3%. El seguimiento de 5 o más años se cumplió en 53 pacientes (43,4%), de las que solo una paciente presentó recidiva (1,9%). Sin embargo, 69 pacientes (56,6%) no cumplieron los 5 años de seguimiento. De este grupo, 41 pacientes (59,4%) recidivaron y 28 pacientes no recidivaron (40,6%).
DiscusiónEl CM con alto índice de proliferación celular, alto grado histológico, gran tamaño tumoral y adenopatías positivas se asocia a mayor agresividad tumoral10. Los tumores TN presentan un comportamiento biológico diferente del resto de subtipos inmunohistoquímicos al no observar correlación entre el tamaño tumoral y la afectación regional linfática con un peor pronóstico11. De hecho, a pesar su agresividad, muestran una menor proporción de adenopatías positivas12,13. Al igual que otros autores, no hemos encontrado relación entre estos factores y un mayor índice de recidivas o menor supervivencia.
Se ha descrito recientemente que las pacientes con alta densidad mamográfica tienen un mayor riesgo de recurrencia locorregional y de un segundo tumor primario12,14,15. En nuestro estudio no hemos encontrado asociación significativa entre el patrón mamográfico y la recidiva tumoral.
También se ha determinado que la invasión linfovascular histológica puede ser un factor de riesgo independiente de recidiva tumoral7,11,12,17. Sin embargo, en nuestro estudio, no hemos demostrado relación entre la invasión linfovascular y un peor pronóstico.
La adenosis microglandular es una rara lesión proliferativa mamaria caracterizada por la ausencia de expresión de receptores hormonales HER2 y su positividad para S100. Algunos autores han indicado que podría constituir un precursor no obligatorio de los tumores TN13-15. En nuestro estudio, no hemos identificado adenosis microglandular en las muestras histológicas de tumores TN intervenidos con o sin recidiva tumoral, por lo que consideramos que es un precursor muy poco prevalente y que su presencia no necesariamente implicará un peor pronóstico.
Diferentes trabajos18,19 han valorado parámetros farmacocinéticos en la secuencia dinámica con contraste acerca de la perfusión y el realce peritumoral para determinar la agresividad tumoral y un peor pronóstico. Algunos autores afirman que la valoración del realce con contraste es el método más prometedor para predecir la respuesta completa patológica al tratamiento quimioterápico20,21, mientras que otros concluyen que no existe correlación pronóstica22,23. En nuestro estudio hemos analizado los valores cuantitativos máximos de realce con contraste, el TTP y las curvas funcionales en los estudios de RM pretratamiento. Se demostraron valores de realce tumoral más altos en las pacientes sin recidiva tumoral (p=0,028). Sin embargo, no se estableció relación entre las curvas funcionales o el TTP con la recidiva o la supervivencia libre de enfermedad. Existe controversia sobre la relación entre una mayor restricción a la difusión en los tumores agresivos debido a la necrosis intratumoral24,25. En nuestro anterior estudio4, los valores de CDA no se relacionaron con la recidiva tumoral y en el estudio actual no demostramos correlación con los valores de intensidad de realce.
Actualmente, el tratamiento de elección para el control local sigue siendo quirúrgico, similar al resto de tumores de mama. La cirugía conservadora con radioterapia adyuvante y la mastectomía son los tratamientos disponibles en la actualidad26. Los tumores TN normalmente son lesiones únicas, bien delimitadas, candidatas para cirugía conservadora27. Se ha demostrado en varios trabajos que la cirugía conservadora presenta resultados pronósticos similares a la mastectomía28-30. En nuestro estudio no hemos observado diferencias significativas entre el tipo de cirugía y las recidivas o la supervivencia libre de enfermedad. Tampoco hemos demostrado diferencias en los grupos de pacientes con administración de QTN con el tipo de tratamiento quirúrgico.
Nuestro trabajo, a pesar del número elevado de pacientes, presenta algunas limitaciones. No hemos analizado el realce parenquimatoso adyacente al tumor, considerado por algunos autores como factor predictor independiente de peor pronóstico. Respecto al tiempo de seguimiento, 28 pacientes sin recidiva tumoral no han cumplido los 5 años de seguimiento31,32, periodo de mayor riesgo de recidiva tumoral en los tumores TN.
En conclusión, los tumores con valores más altos de realce interno se correlacionaron con un índice menor de recidivas. Sin embargo, no se demostró correlación entre la densidad mamográfica, la presencia de adenopatías tumorales, invasión linfovascular o adenosis microglandular y la recidiva o la supervivencia libre de enfermedad.
Responsabilidades éticasConfidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.