El síndrome de niño maltratado se define como toda forma de violencia, perjuicio o abuso físico o mental, descuido o trato negligente, mientras el niño se encuentra bajo el cuidado de sus padres, de un tutor o de cualquier otra persona en función de su superioridad física y/o intelectual. En más del 50% de los casos las lesiones se presentan en cabeza, cara y cuello. Es por eso que el odontólogo y especialmente el odontopediatra deben estar preparados para reconocer alguna forma de maltrato o negligencia con base en una historia clínica adecuada y una exploración intencionada ante la sospecha de síndrome de niño maltratado.
ObjetivoConocer los indicadores intraorales y extraorales que le permitan al odontopediatra reconocer los signos y contribuir en el diagnóstico como parte de un equipo multidisciplinario encargado de la atención de estos pacientes.
Caso clínicoPaciente masculino de dos años cinco meses quien acude al Servicio de Urgencias del Instituto Nacional de Pediatría por presentar edema periorbitario, múltiples fracturas en extremidades e indicadores orofaciales que permitieron diagnosticar síndrome de niño maltratado.
ConclusiónConsiderando la frecuencia con que las estructuras orofaciales se ven involucradas en el síndrome de niño maltratado, existe un compromiso médico, ético y legal para que todos los dentistas y específicamente los odontopediatras intervengan en la prevención, detección, diagnóstico y tratamiento de este problema médico social.
Battered child syndrome is defined as all forms of violence, prejudice or physical and mental abuse, carelessness or neglect inflicted on the child while under the care of his parents, tutors or any other person exerting physical and/or intellectual superiority. In over 50% of all cases lesions are found in the head and neck area. For that reason, dentists, especially pediatric dentists, must be aware to recognize all sorts of battering or neglect based on a suitably-taken clinical history, and focused exploration when suspicion of BCS is established.
ObjectiveTo be knowledgeable with battered child syndrome intra- and extra-oral indicators which might allow the pediatric dentist to recognize signs and contribute in the diagnosis as part of a multi-disciplinary team in charge of providing care to this type of patients.
Clinical caseA two year, five month old male patient was brought to the National Pediatrics Institute afflicted with peri-orbital edema, multiple limb fractures and oral-facial indicators which suggested battered child syndrome diagnosis.
ConclusionTaking into consideration the frequency with which oral and facial structures are involved in battered child syndrome cases there is a medical, ethical and legal commitment for all dentists and specifically pediatric dentists, to intervene in prevention, detection, diagnosis and treatment of this medical and social problem.
El fenómeno médico-social que actualmente se denomina «síndrome de niño maltratado» (SNM) tiene cada día mayor impacto mundial.
Ante esta situación y por su creciente efecto en el bienestar del niño, la Organización Mundial de la Salud (OMS) lo ha considerado como un problema de salud pública a nivel mundial.1 No resulta fácil definir con claridad lo que debe entenderse por maltrato infantil, varias organizaciones nacionales e internacionales se han dado a la tarea de definir esta entidad, sin embargo, basándonos en el concepto de la Clínica de Atención Integral al Niño Maltratado (CAINM-INP-UNAM) podemos definir el SNM como «Toda agresión u omisión intencional dentro o fuera del hogar contra un menor, antes o después de nacer y que afecte su integridad biopsicosocial, realizada habitual u ocasionalmente por una persona o institución, en función de su superioridad física y/o intelectual».2
Actualmente se cuenta con información que permite afirmar que el maltrato a los menores ocurre desde que la especie humana se encuentra sobre la faz de la tierra. Por lo tanto, debe entenderse y aceptarse que éste es un fenómeno tan antiguo como la humanidad y no una característica peculiar de una sociedad moderna. Un claro ejemplo de lo anterior es lo que un gran pensador griego como Aristóteles señalaba «Un hijo o un esclavo son propiedad y nada de lo que se hace con la propiedad es injusto». En algunas civilizaciones como la China, el límite para procrear era de tres hijos y para efectuar un control de natalidad, el cuarto hijo era arrojado a los animales salvajes. Por su parte, en Francia, a principios del siglo XIX se desarrolló la costumbre de lastimar y deformar a los niños con la finalidad de dar lástima y pedir limosna. Mientras que en otras partes de Europa, los niños con algún tipo de retraso mental o malformación eran ahogados por creer que eran instrumentos del diablo.3
En nuestro país, algunas etnias prehispánicas como los mazahuas sacrificaban niños y adolescentes con la finalidad de agradecer a una deidad por un beneficio. En algunos códices se encuentran castigos como colocación de púas de maguey, quemaduras de pelo cuando el niño mentía, largas jornadas de trabajo o mantener la cabeza del menor en humo de chiles secos cuando desobedecía.4,5
El reconocimiento del maltrato infantil data de 1875 en la ciudad de Nueva York, cuando después de un caso impactante para la sociedad de maltrato en una niña de nueve años de edad, se promulgó la primera ley en el mundo para prevenir y castigar el abuso a los niños.3
Los reportes en la literatura médica sobre el reconocimiento del maltrato infantil, inician cuando Caffey en el año de 1946, describe el cuadro clínico de seis niños con hematoma subdural y múltiples fracturas de huesos largos, en donde resulta interesante que tres de estos seis menores presentaron traumatismos orofaciales.6,7 En México, Riojas y Manzano, detectaron la existencia de maltrato infantil a través de estudios radiográficos.8 Pero fue hasta el año de 1981, cuando el doctor Jaime Marcovich realmente despertó la conciencia no sólo a médicos que atienden niños, sino a otros profesionistas de áreas afines que se encuentran en contacto con menores.9
La odontología pediátrica como parte de las áreas médicas, quizá sea una de las que menos participación ha tenido en el problema del maltrato infantil, en parte por una falta de interés en el tema, pero principalmente por una falta de información del mismo.6,10 En países considerados de primer mundo como los Estados Unidos o Inglaterra, ha existido la preocupación por describir y documentar los hallazgos del maltrato infantil en el campo de la odontología.
En nuestro país, existe un estudio realizado por Monter, de la Teja y cols., quienes estudiaron 52 niños diagnosticados con SNM en el Servicio de Estomatología del Instituto Nacional de Pediatría y encontraron que el 54% manifestó indicadores en cabeza, cara y cuello.11 Con base en lo anterior, y considerando la frecuencia con que las estructuras orofaciales se ven involucradas en el SNM, existe un compromiso médico, ético y legal para que todos los odontólogos y específicamente los odontopediatras intervengan en la prevención, detección, diagnóstico y tratamiento de este problema médico social.6,10,12
Hoy en día, se ha podido precisar que un menor puede ser víctima de una o diversas formas de maltrato, entre las que se encuentran el abuso sexual, maltrato psicológico, negligencia y maltrato físico con todas sus variedades.13–15
La cavidad bucal y sus estructuras adyacentes son con frecuencia los sitios que más sufren daños en los pacientes con SNM, particularmente por su significado psicológico; el niño habla, llora y come por medio de la boca. De esta manera, se utiliza la violencia para silenciar al niño, dando como resultado indicadores clínicos de abuso y maltrato.6,12,16–19
Los malos tratos y el abandono de los niños no se pueden diagnosticar si el profesionista desconoce los signos y síntomas de esta entidad. Dentro del papel que ejerce el odontopediatra como punto importante en la sospecha del maltrato a los menores, se encuentra el hallazgo de los indicadores clínicos que pueden ser visibles y/o invisibles.10,20,21
La Asociación Dental Americana, desde 1999 señala la obligación ética de los odontólogos de reportar cualquier sospecha de maltrato o negligencia y obliga a reconocer los signos de estas entidades. De esta manera, es labor principalmente del especialista en niños, llevar a cabo una historia clínica completa dirigida a la búsqueda de indicadores clínicos ante la sospecha de síndrome de niño maltratado.10,22 En nuestro país, existe la Norma Oficial Mexicana NOM190-SSA1-1999, Prestación de servicios de salud. Criterios para la atención médica de la violencia familiar, que obliga a todos los prestadores de servicios de salud de los sectores público, social y privado que componen el Sistema Nacional de Salud a establecer los criterios para reconocer el maltrato, prestar la atención médica, promover las acciones de sensibilización, actualización y capacitación para la formación de personal encargado de proporcionar los servicios de salud y la orientación a las y los usuarios que se encuentren involucrados en situaciones de violencia familiar.23
El interrogatorio como parte inicial de la historia clínica, debe enfocarse en conocer los aspectos invisibles del maltrato, es fundamental interrogar sobre antecedentes prenatales y perinatales con la finalidad de saber si el menor fue un niño planeado, atención oportuna a enfermedades propias de la infancia, antecedentes de alcoholismo o drogadicción, acceso a los servicios básicos de vivienda, indagar de una manera sutil datos de disfunción familiar o conyugal o la pérdida súbita del empleo, entre otros.15,24,25
Con frecuencia, la persona responsable de la agresión es la primera que acude en búsqueda de ayuda con la intención de evitar sospechas o por sentimiento de culpa, por lo que puede tornarse agresivo ante el interrogatorio, o bien mencionar que él realizó alguno de los traumatismos pero no los demás, en ocasiones, el niño menciona cómo se golpeó, pero frecuentemente relata la historia que se le ordenó por miedo o lealtad hacia sus padres, por lo que se debe tomar mucha importancia a los comentarios del niño y el padre.12,26 Se ha observado que cuando las preguntas se realizan al niño, el padre se adelanta a las respuestas interrumpiendo la comunicación que el odontopediatra intenta establecer con el niño.
La inspección clínica es un punto muy importante, ya que el odontopediatra y el personal que trabajan con éste, deben encontrarse capacitados para realizar una impresión visual de los niños desde que entran a su consultorio;22,27 algunos de estos pequeños son temerosos, observan constantemente a su alrededor en busca de indicios de peligro, no existen sonrisas espontáneas y generalmente no permiten el contacto visual. No debe pasar por alto la falta de higiene, alteraciones en la marcha, talla baja con respecto a su edad, signos típicos de malnutrición como postura con los hombros hacia delante, abdomen protuberante, cabello delgado, frágil y palidez de tegumentos. Al momento de examinarlo, es posible observar si el niño presenta dificultad para subir al sillón dental o manifiesta dolor al momento de levantarlo.28–30
La exploración física debe realizarse de una forma cuidadosa, dividiendo ésta en un análisis extraoral e intraoral. La primera inicia por el cráneo observando si existen hematomas, exostosis, hundimientos, fracturas, zonas de alopecia, desprendimiento del lóbulo de la oreja, hemorragia conjuntival, laceraciones actuales y cicatrices antiguas o en etapa de reparación. Se deben palpar los ganglios linfáticos, estructuras óseas de la cara y realizar un análisis de la articulación temporomandibular con el objetivo de encontrar limitación a la apertura, dolor, desviaciones y correlacionarlo con algún antecedente traumático.17–19,24,30
Una vez que se concluye el análisis de cabeza y cara, es obligatorio, ante la sospecha de maltrato infantil, revisar algunas partes del cuerpo como brazos, espalda, tórax y piernas con la finalidad de evaluar si existen hematomas, cicatrices, quemaduras o cualquier indicador que sugiera SNM y de preferencia con la presencia de un asistente.29,30
La exploración intraoral debe ser ordenada, iniciando por las estructuras blandas haciendo énfasis en su integridad, equimosis, hematomas, laceraciones en el frenillo labial producido por alimentación forzada con el biberón o utensilios para la alimentación, laceraciones en paladar, quemaduras en mucosa causadas por alimentos extremadamente calientes o sustancias cáusticas, movilidad o forma inadecuada de la lengua.17 Posteriormente, durante la valoración de los tejidos duros (dientes y maxilares) podemos encontrar fracturas de corona y raíz, cambio de coloración en algún órgano dentario que nos hagan pensar en traumatismos anteriores, alta incidencia de caries, pérdida de órganos dentarios sin explicación razonable, asimetrías y fracturas de maxilar o mandíbula tomando en cuenta que las fracturas faciales no son muy frecuentes antes de los cinco años de edad.6,18,19,30–34
En lo que respecta a los indicadores del comportamiento, se deben conocer los diferentes tipos de conducta en los niños maltratados como son el desafío, agresión, depresión, en caso de que el niño externe sus sentimientos lo hacen de manera violenta, sin embargo, el paciente puede mostrarse impredecible, tímido, temeroso, mostrar poca autoestima, ser antisocial y llegar a presentar hábitos orales como succión digital, bruxismo y onicofagia.29
Ninguna persona puede, individualmente, decidir si se trata o no de maltrato infantil. En este sentido, sólo la detección, el tratamiento y la intervención por parte de un equipo multidisciplinario trabajando conjuntamente, proporcionarán en estos niños la mejor valoración y atención particular en cada caso. Con base en lo anterior, el Instituto Nacional de Pediatría y la Universidad Nacional Autónoma de México crearon la Clínica de Atención Integral al Niño Maltratado (CAINM), creada en 1980 por un grupo de especialistas cuya atención interdisciplinaria permite diagnosticar, vigilar y atender los casos de violencia contra niños, niñas y adolescentes. Dentro de este equipo multidisciplinario el odontopediatra juega un papel fundamental en la sospecha y diagnóstico de esta patología, ya que la mayor parte de los indicadores del SNM se encuentran en el área que corresponde a su campo de acción.
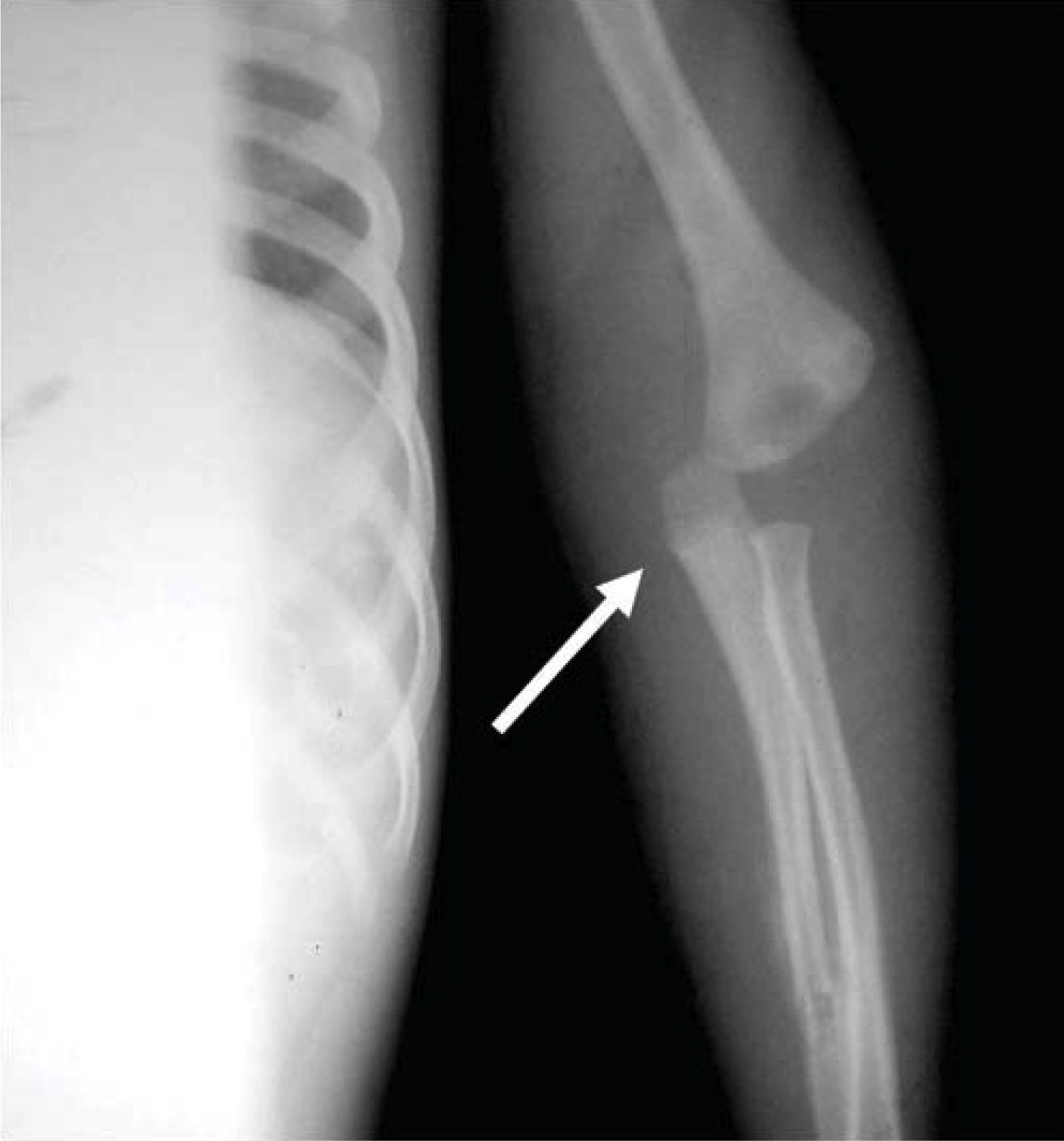
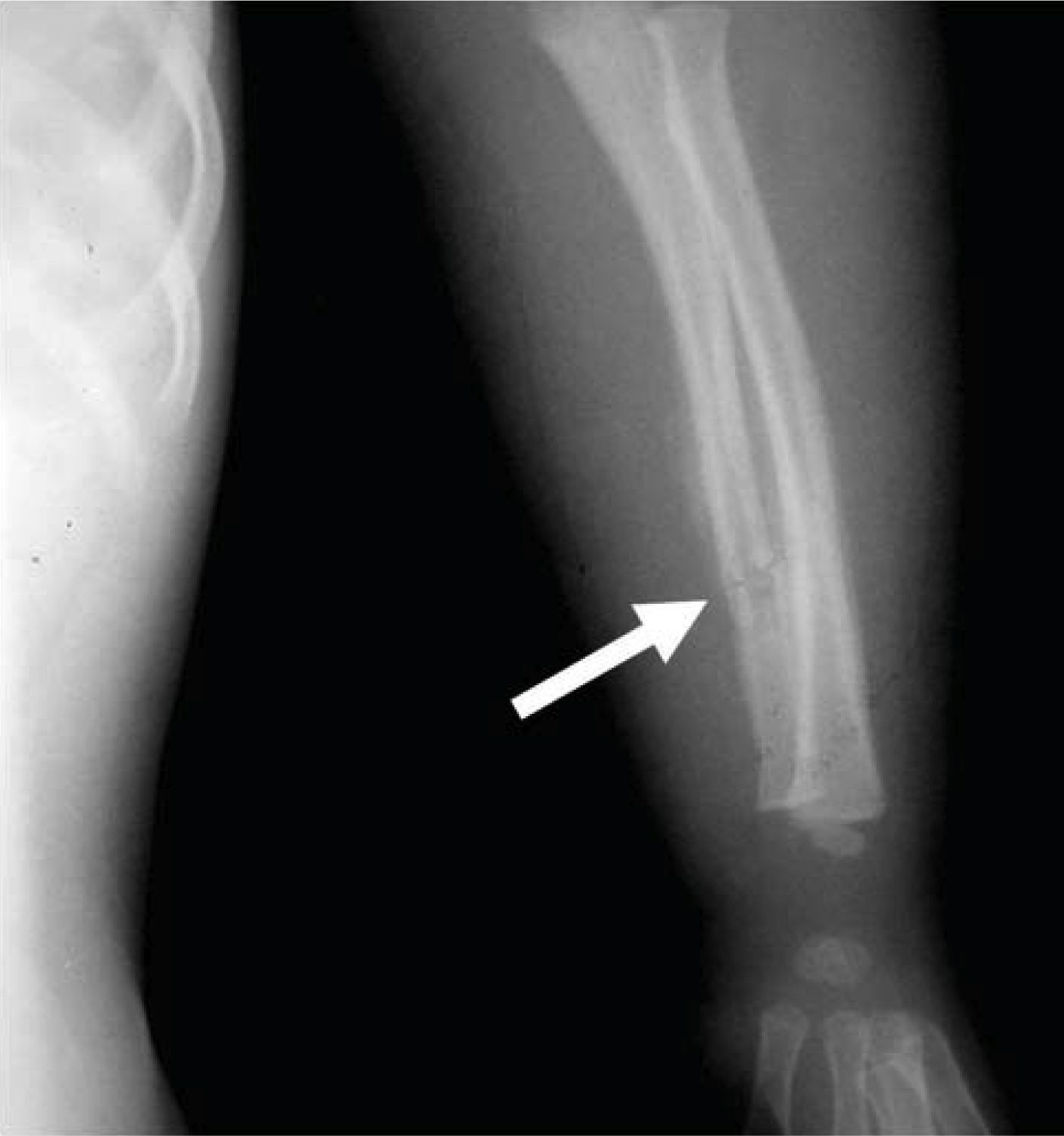
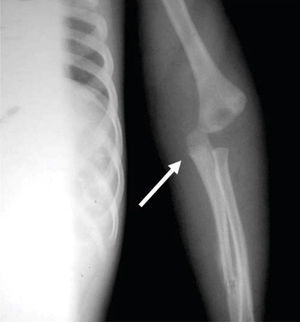
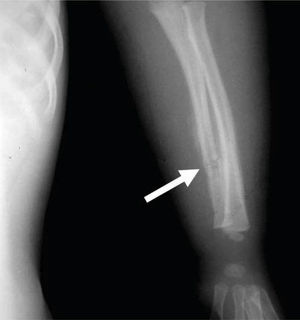
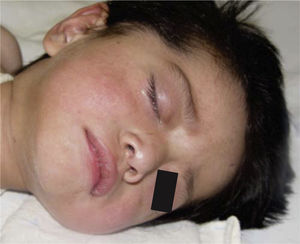
REPORTE DEL CASOPaciente masculino de dos años cinco meses de edad que acudió al Servicio de Urgencias del Instituto Nacional de Pediatría por edema de párpados, aumento de volumen en extremidades y disminución de la movilidad en las mismas. A su ingreso se le diagnosticó infección ocular crónica con nulo tratamiento y múltiples lesiones en extremidades superiores e inferiores que corresponden a luxación de codo izquierdo, fractura de radio izquierdo, doble fractura helicoidal de tibia izquierda y fractura de la quinta costilla izquierda (Figuras 1 y 2).
Debido a las múltiples fracturas y a que la madre no explicó el origen de las mismas de manera lógica y objetiva se decide interconsultar a la Clínica de Atención Integral del Niño Maltratado (CAINM-INP-UNAM), para descartar síndrome de niño maltratado (SNM).
Dentro del equipo médico que conforma CAINM, se interconsulta al Servicio de Estomatología de la misma institución con la finalidad de encontrar indicadores orofaciales que permitan apoyar el diagnóstico de SNM.
Examen clínicoDentro de la exploración clínica y como parte del protocolo establecido en el Servicio de Estomatología para el abordaje de los pacientes con sospecha de maltrato infantil se inicia con el interrogatorio a la madre indagando sobre datos importantes que permitan reunir indicadores para confirmar el diagnóstico.
Durante el interrogatorio la madre refirió ser parte de una familia incompleta ya que se encontraba separada de su pareja, trabajaba y vivía en un cuarto prestado de un estudio fotográfico, su nivel de estudios fue básico y su nivel económico de subsistencia. Cuando se preguntó sobre el origen de las lesiones, la madre niega haberlo lastimado o golpeado, expresando continuamente pensamientos «mágicos de brujería» como causa de las lesiones, buscando atención médica un mes después del inicio del padecimiento por indicación de un brujo al que acudió para solucionar el problema de su hijo.
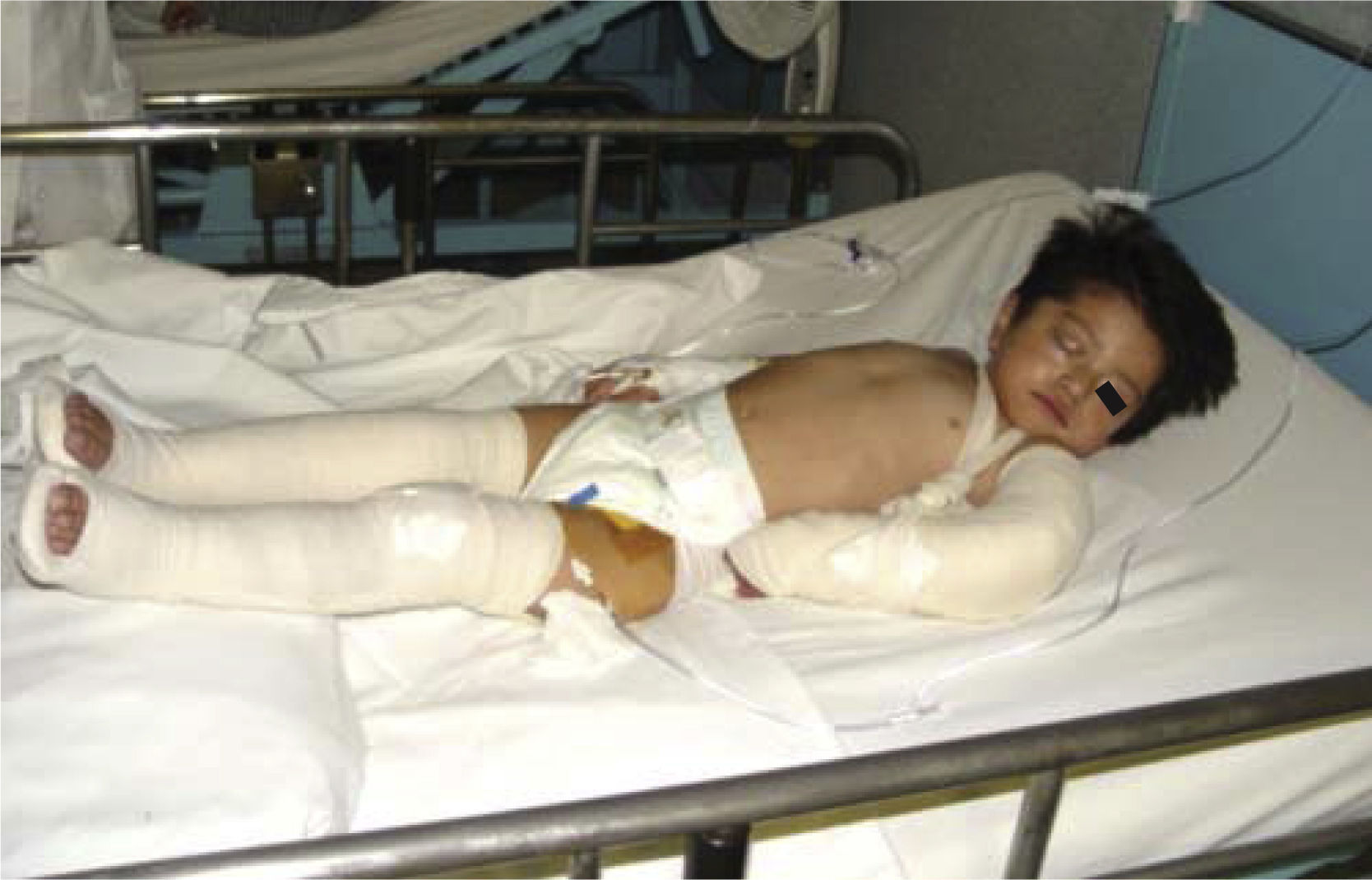
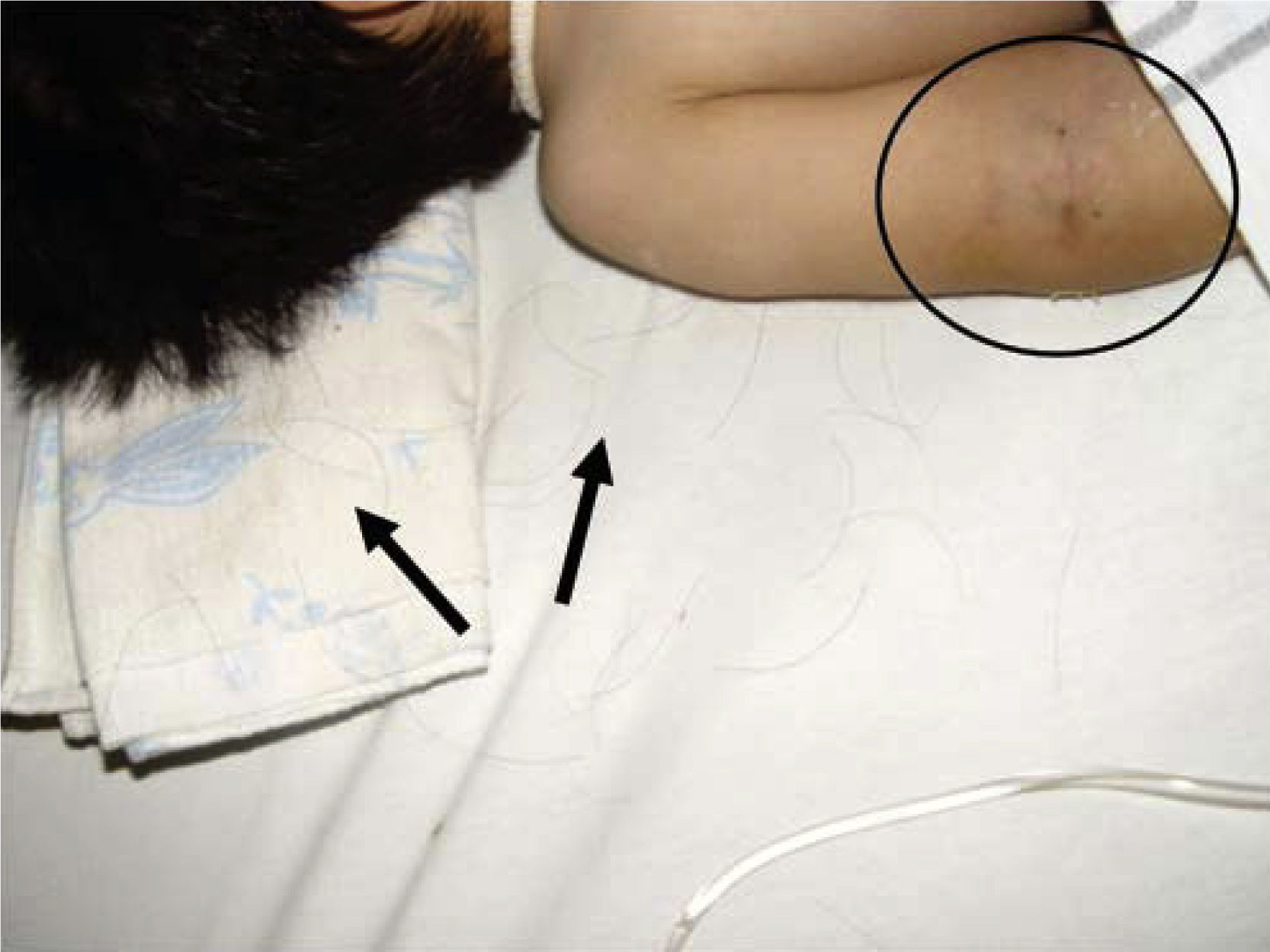
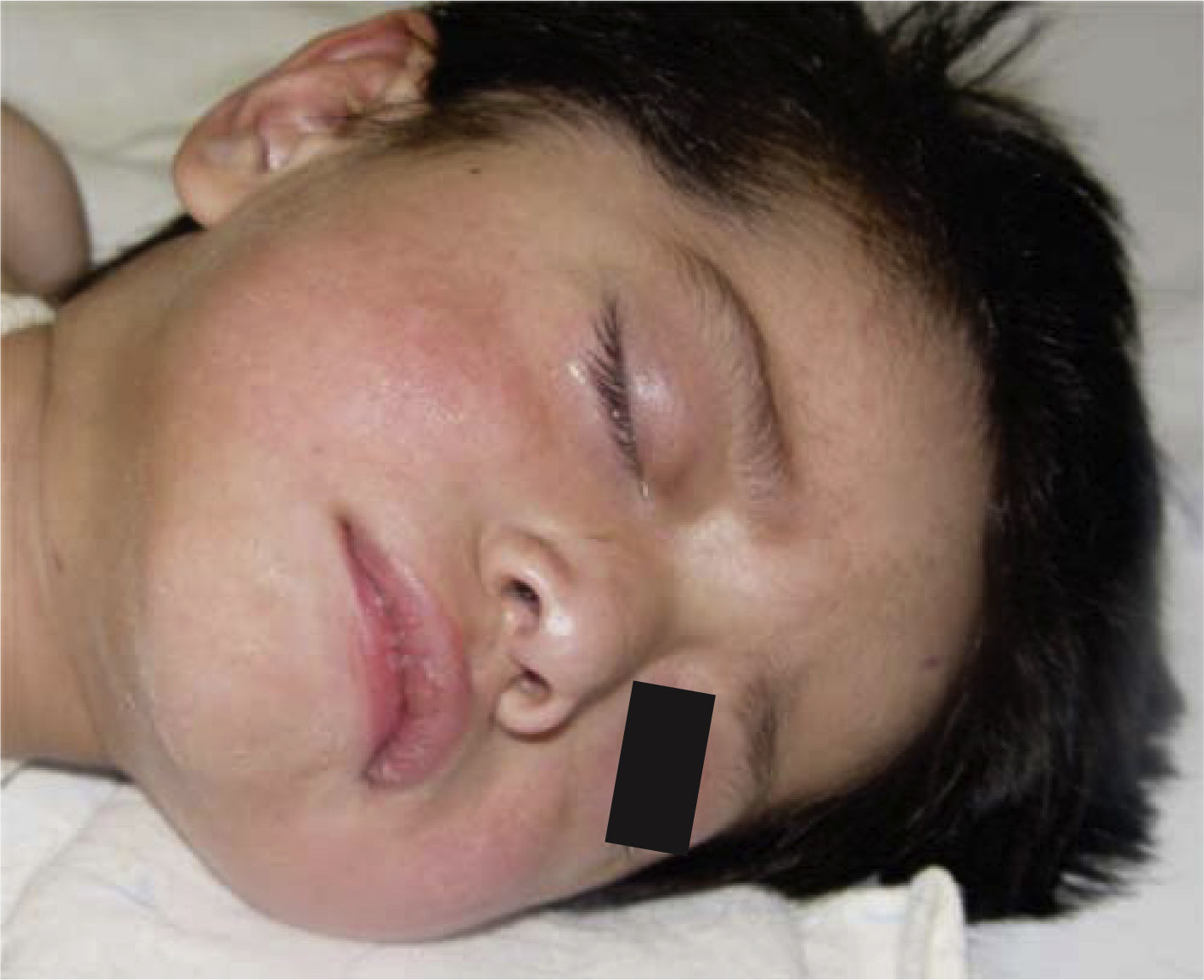
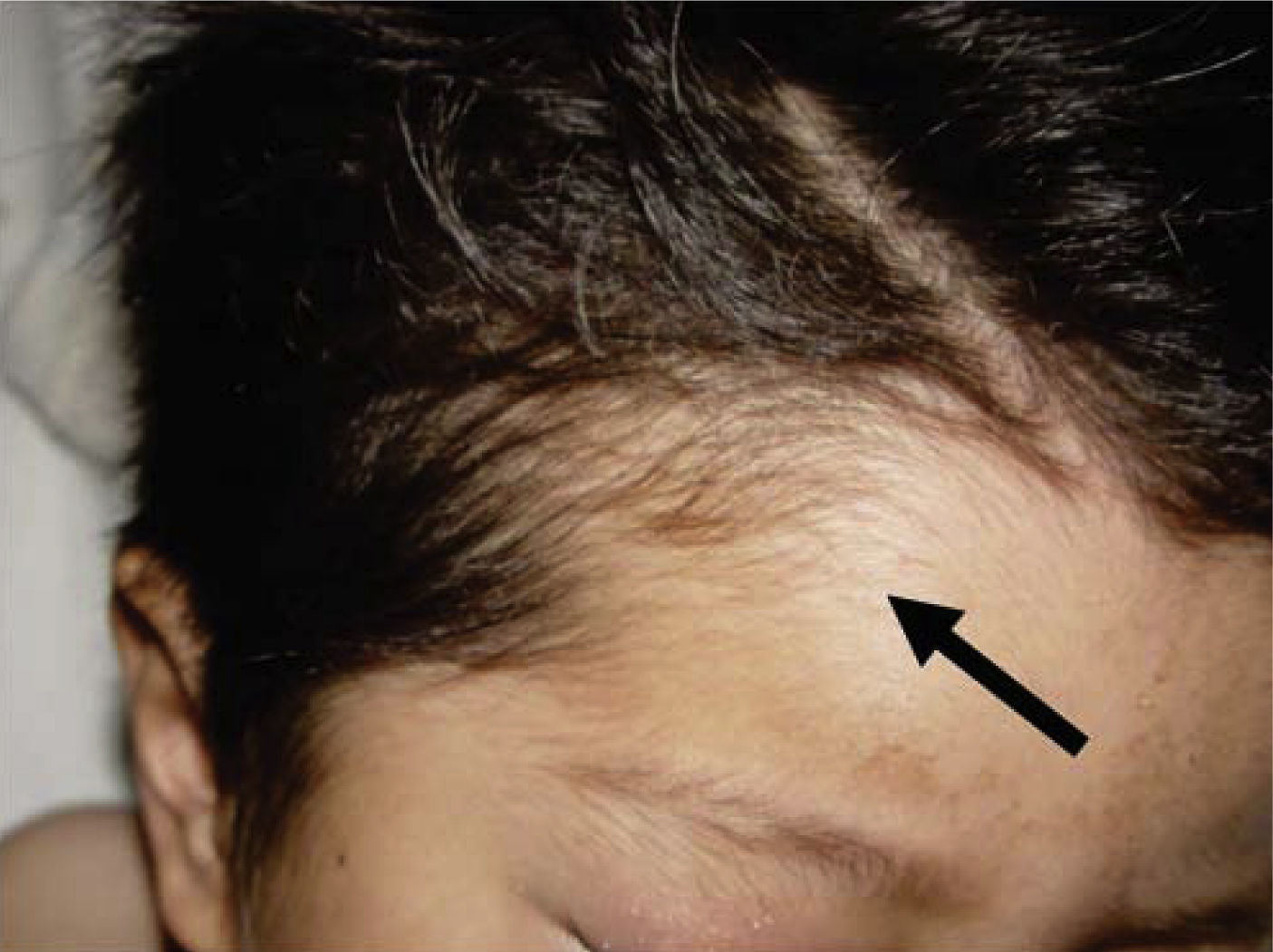
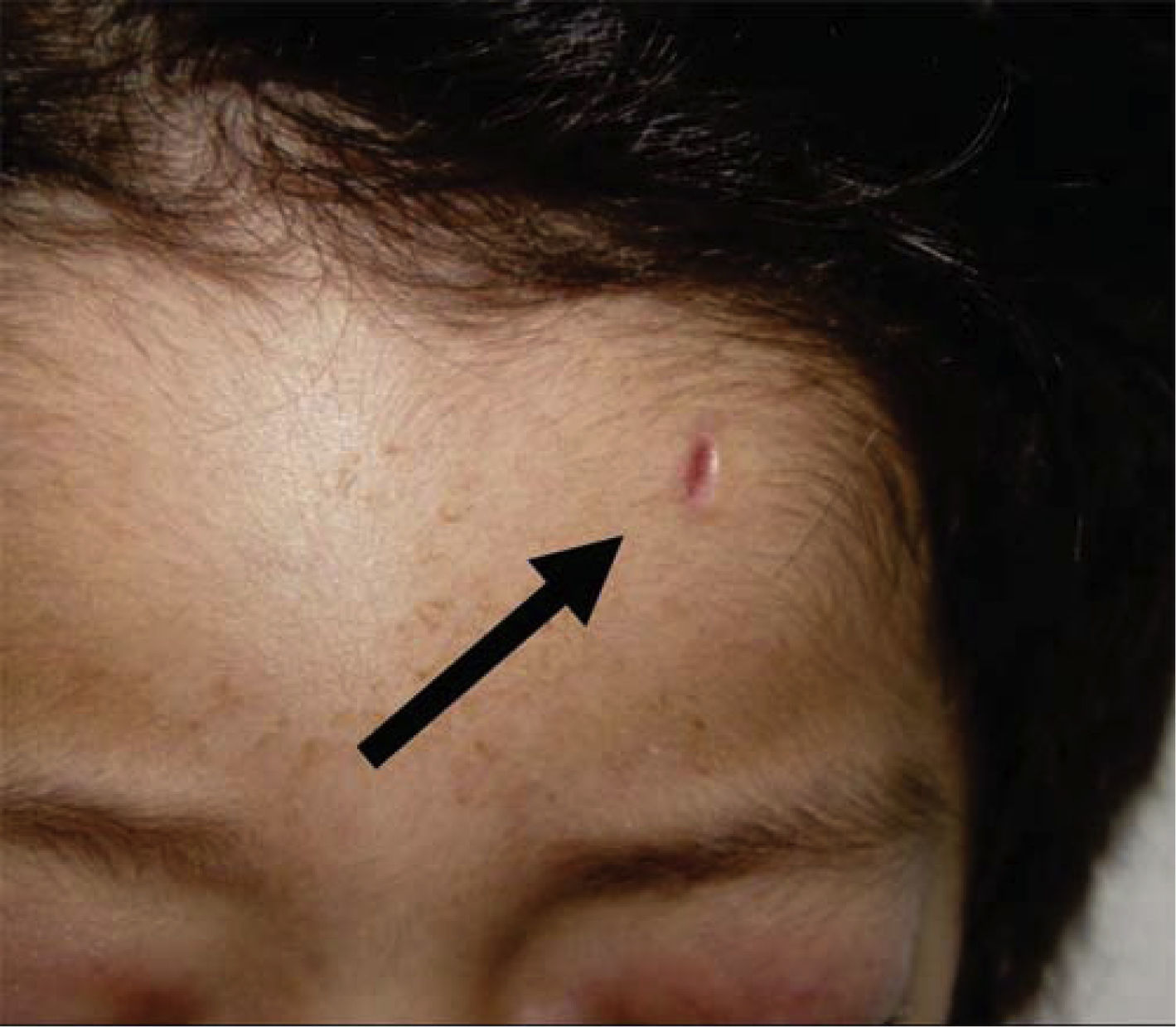
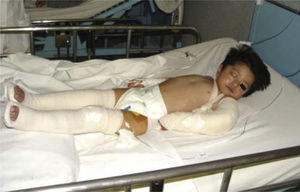
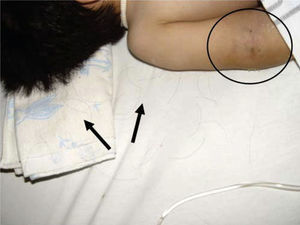
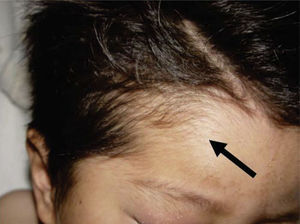
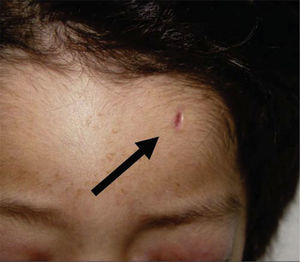
Al momento de llevar a cabo la exploración física se encontró al menor con sueño fisiológico, en posición supina y fijación a base de férula de yeso en las cuatro extremidades (Figura 3), múltiples lesiones en diferentes etapas de cicatrización como huellas de golpes y laceraciones en piel de brazo derecho (Figura 4). En cabeza se observó edema periorbitario, zonas de alopecia probablemente traumática, cicatriz en frente de lado izquierdo y el resto del cabello frágil pudiendo relacionarse con desnutrición (Figuras 5 a 7).
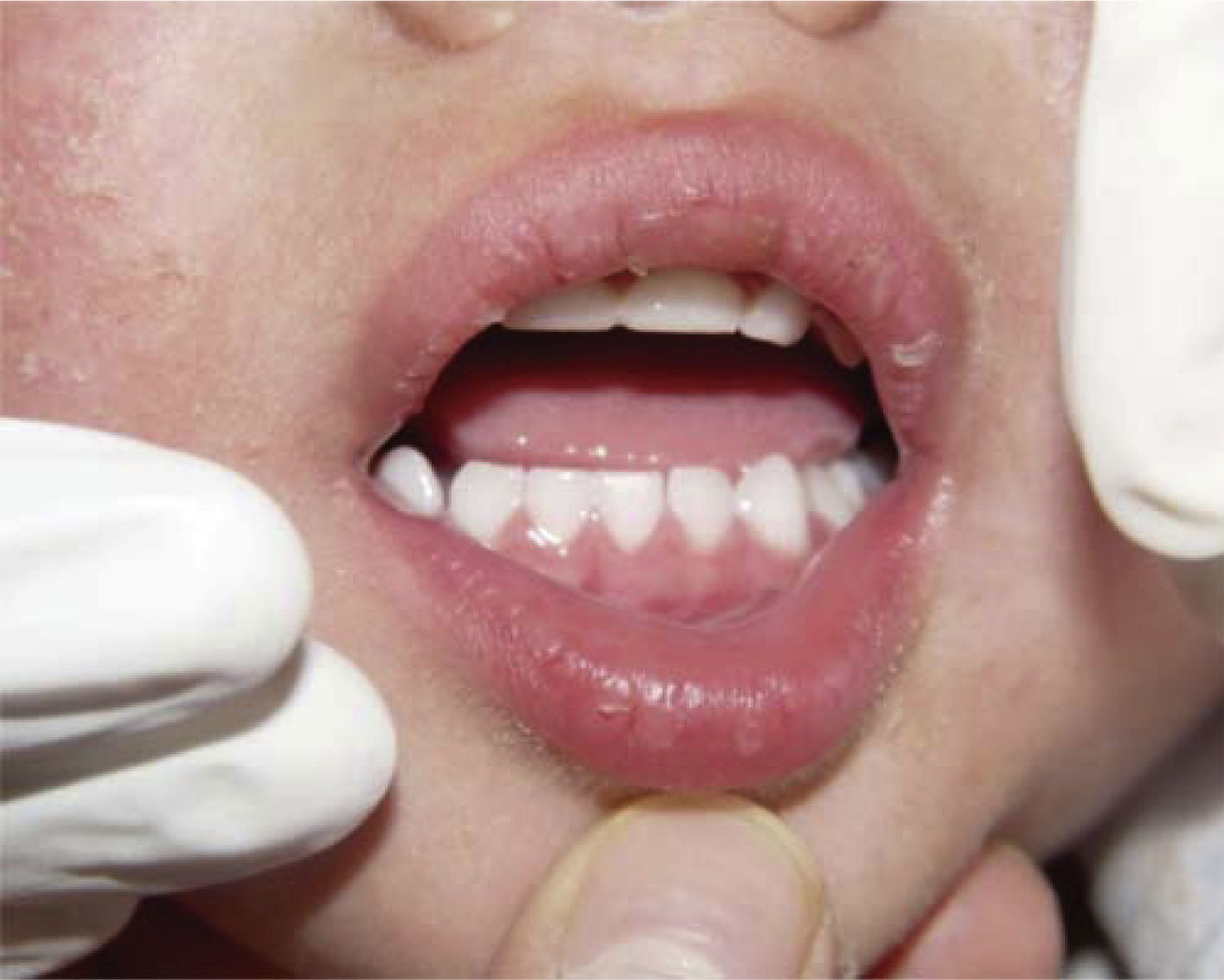
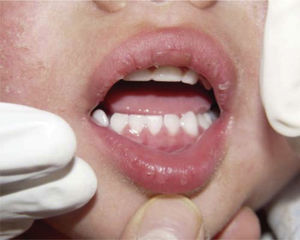
Al momento de llevar a cabo la exploración intraoral el menor manifestó dolor a la apertura bucal. Se observó una limitación a la apertura con una máxima de 17mm y ligera desviación mandibular hacia el lado derecho, por lo que la exploración sólo se llevó a cabo con una lámpara externa logrando visualizar dentición temporal completa, libre de caries y gingivitis localizada en la región anterior (Figura 8).
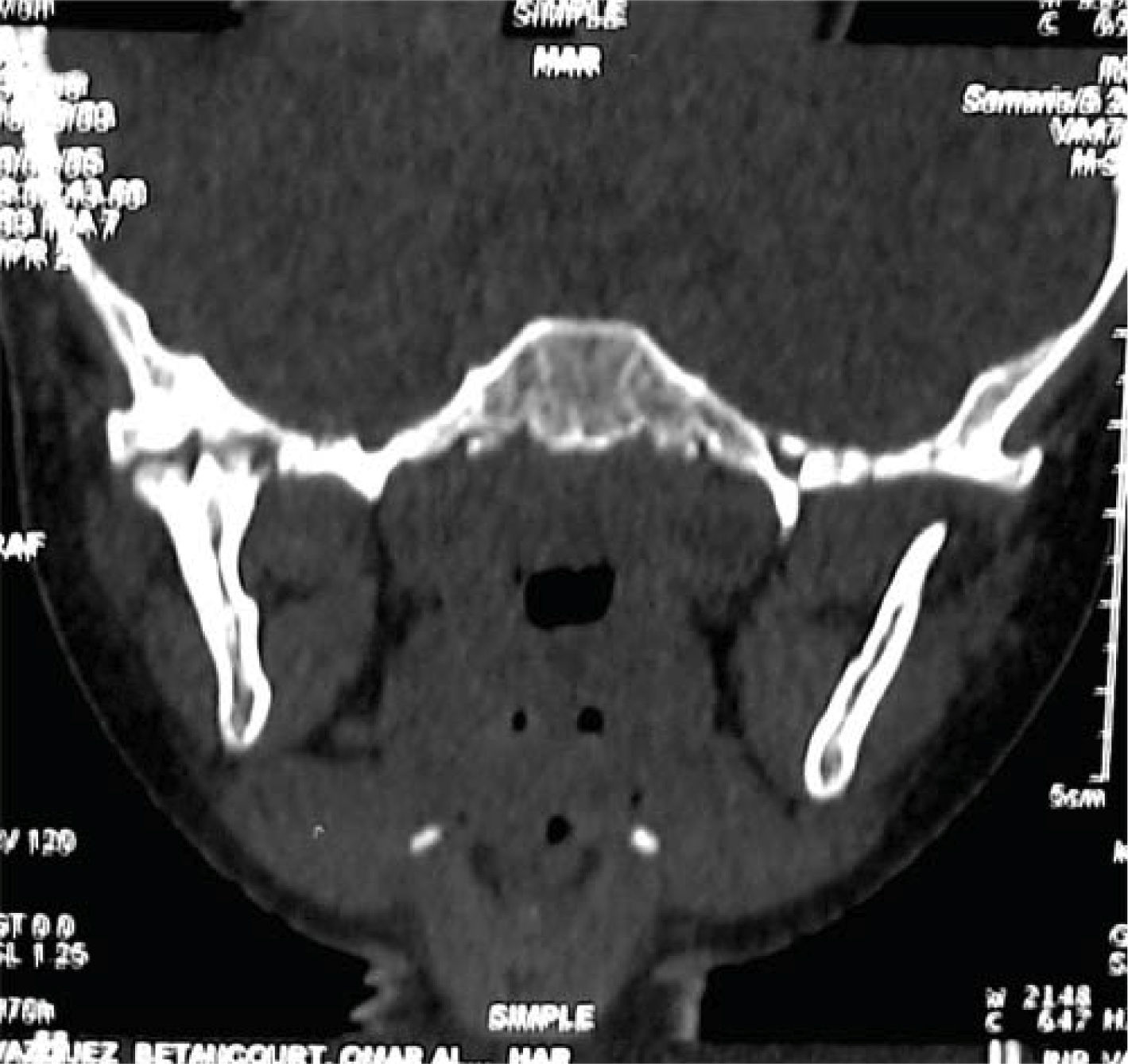
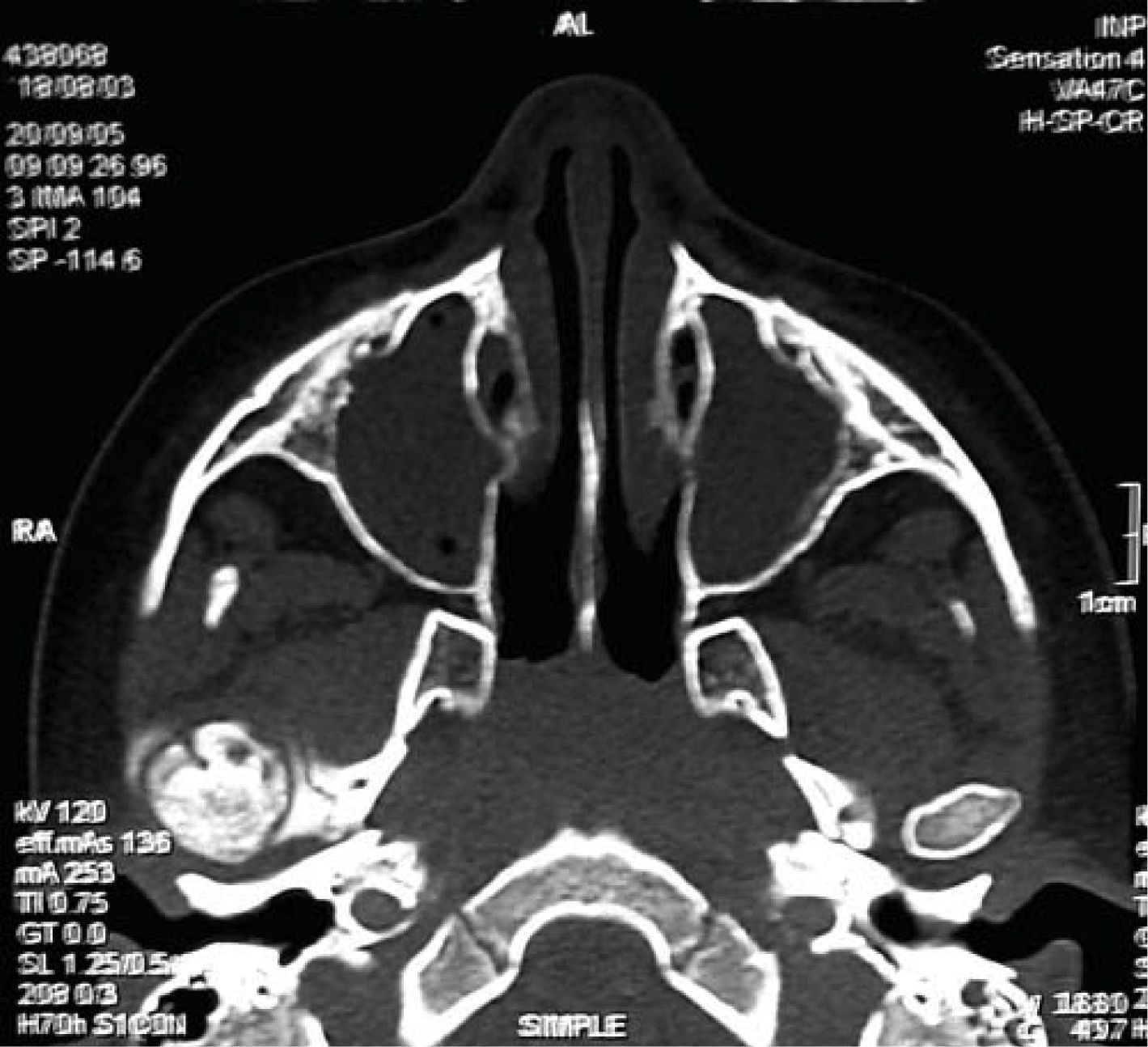
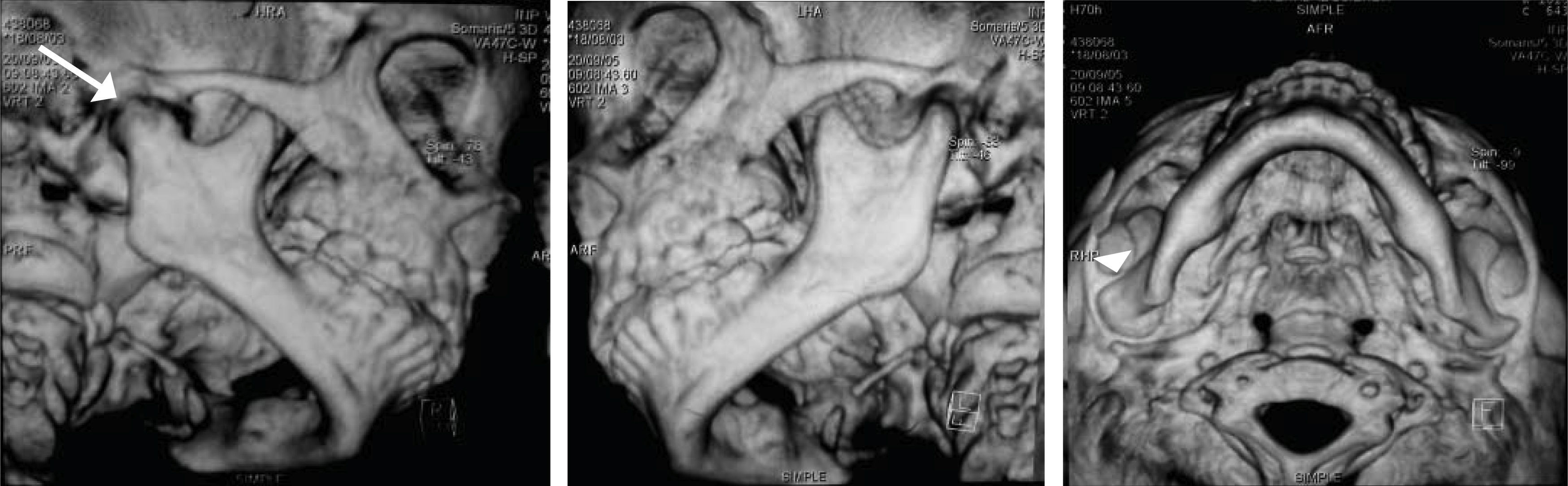
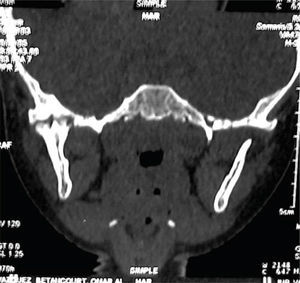
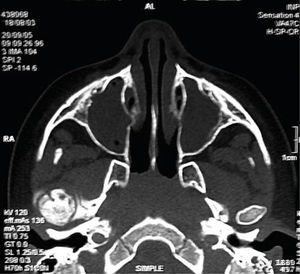
Con base en lo anterior, se sospecha de daño en la articulación temporomandibular (ATM) solicitando una tomografía axial computarizada del macizo facial con cortes coronales, axiales y reconstrucciones tridimensionales de ATM. Observando pérdida de la morfología normal de la ATM derecha con disminución del espacio articular. En el lado izquierdo se observa cóndilo y apófisis coronoides regulares, de morfología normal y espacio articular conservado (Figuras 9 a 11).
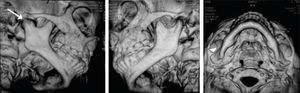
Reconstrucción tridimensional de ATM donde se pueden comparar la morfología de ambas articulaciones observando la franca disminución del espacio articular del lado derecho (flecha blanca) y el engrosamiento de la rama derecha (punta de flecha), así como el acortamiento de la rama mandibular del lado afectado.
Con los datos obtenidos en el examen clínico y los estudios de gabinete es posible confirmar la presencia de indicadores orofaciales correspondientes al síndrome de niño maltratado en su variedad de negligencia y maltrato físico y así mismo, diagnosticar anquilosis temporomandibular intraarticular ósea unilateral derecha secundaria a trauma facial.
Una vez establecido el diagnóstico, se lleva a cabo la atención integral y multidisciplinaria del paciente en el siguiente orden de prioridad:
- 1.
Reducción de fracturas de extremidades por el Servicio de Ortopedia.
- 2.
Ingreso hospitalario para manejo del proceso infeccioso de ambos globos oculares por parte del Servicio de Infectología a base de doble esquema antibiótico (clindamicina y ceftazidima cada ocho horas).
Es importante mencionar que la hospitalización del paciente se lleva a cabo por tres objetivos: a) brindar de inmediato atención médica; b) separar al niño del probable agresor(a), evitando así que siga siendo víctima de maltrato; y c) realizar las investigaciones pertinentes por parte del servicio de trabajo social y así mismo fundamentar los elementos jurídicos del caso.
- 3.
Una vez administrados los medicamentos, no se observa mejoría ni control del proceso infeccioso por lo que se interconsulta al Servicio de Oftalmología quien decide realizar la enucleación bilateral de ambos globos oculares.
- 4.
Una vez recuperado el paciente se canaliza a estomatología para corregir la anquilosis de la ATM derecha, mediante el protocolo de atención establecido por el mismo Servicio de Estomatología.
Los objetivos de dicho protocolo son conseguir una apertura bucal máxima idónea, lograr movilidad y función satisfactorias de la articulación y obtener simetría facial con oclusión armónica. Todo esto se llevó a cabo mediante dos fases que fueron:
- 1.
Liberación de la anquilosis de forma quirúrgica mediante una artroplastia simple sin necesidad de colocar injerto costocondral.
- 2.
Terapia funcional inmediatamente después de la artroplastia.
El tratamiento quirúrgico del paciente se llevó a cabo mediante artroplastia simple con abordaje preauricular descrito por el doctor Dunn logrando la eliminación de la anquilosis, la cual se encontraba de manera parcial permitiendo con esto una apertura bucal de 28mm al momento inmediato de la cirugía.
Terapia funcionalFisioterapia inmediataUna vez que el dolor postoperatorio disminuyó, se le pidió al paciente y con ayuda de un familiar realizar movimientos de apertura y cierre con pinzas o abrebocas tipo Molt durante 20 minutos, cuatro o cinco veces al día, para provocar tensión sobre los ligamentos y los músculos que rodean la cápsula articular. Se utilizó goma de mascar sin azúcar entre cada ejercicio. Todo lo anterior con la finalidad de evitar la disminución de la apertura bucal y reanquilosis.
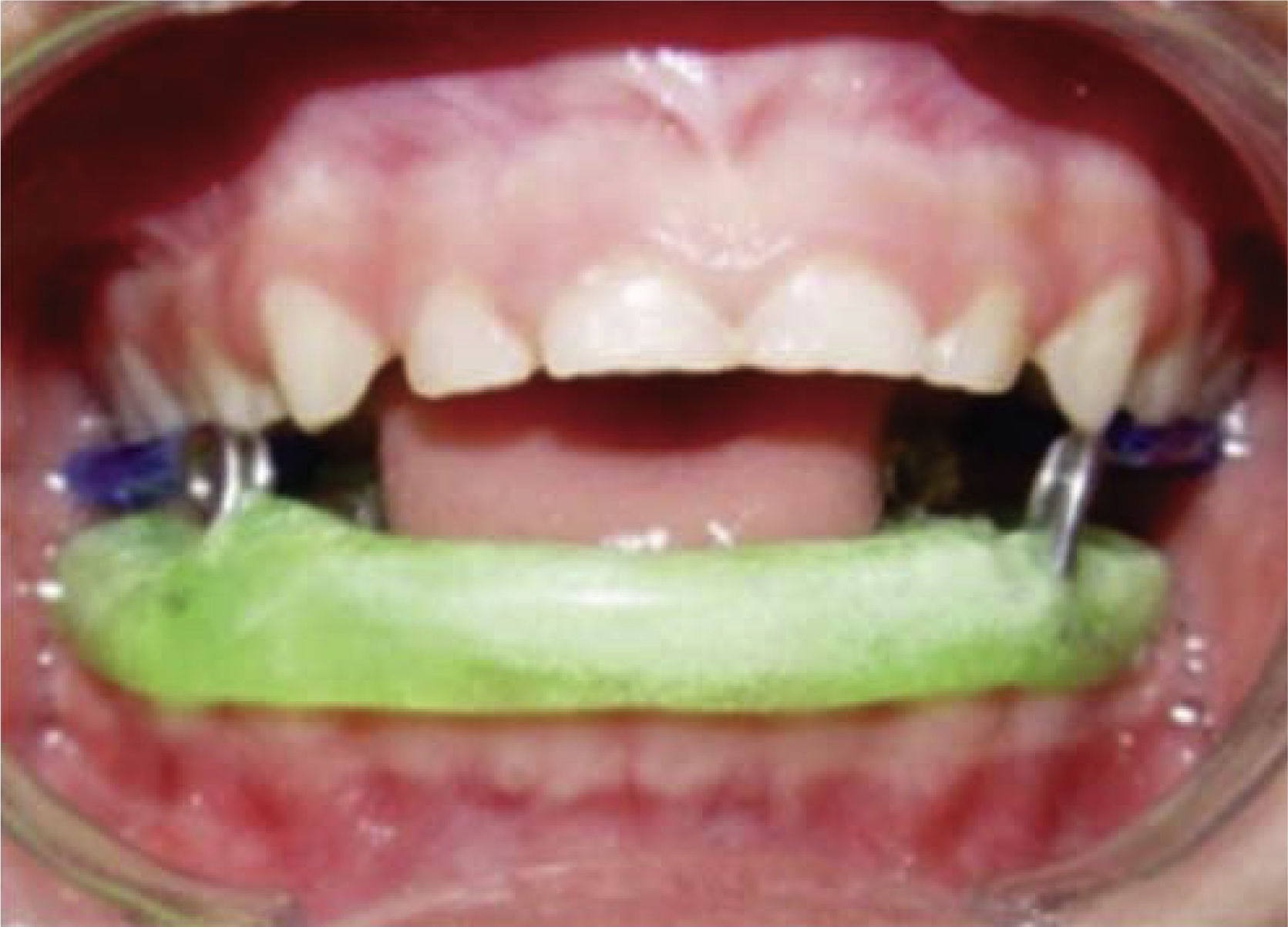
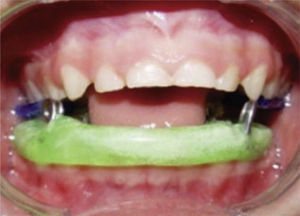
Fisioterapia mediataÉsta se inició una vez terminado el periodo agudo de la cirugía y en conjunto con el Servicio de Salud Mental para brindar apoyo psicológico debido a las circunstancias de maltrato y sobre todo para motivar al menor y familiares para llevar a cabo su rehabilitación física. Por la ausencia de caries, no fue necesario realizar ningún tratamiento de rehabilitación bucal. Sin embargo, se dieron instrucciones sobre los cuidados preventivos de higiene al familiar responsable de la custodia (abuela paterna), ya que la rehabilitación mediata consistió en la confección y colocación de un aparato funcional Spring Bite Woodside (Figura 12) durante 20 minutos cuatro veces al día para que estimule la apertura y cierre, y así favorecer la rotación mandibular y traslación de la ATM.35
DISCUSIÓNEl síndrome de niño maltratado es considerado un problema de salud pública en nuestro país en donde el odontopediatra forma parte fundamental para el diagnóstico de esta entidad. En 1946, Caffey describió seis casos con múltiples fracturas, tres con traumatismo orofacial y dos con abrasiones en piel. Loredo y cols.11 en un estudio de 29 casos reportaron alteraciones en cuero cabelludo en 79%, frente 52% y mandíbula 48%, datos que corresponden a los encontrados en nuestro paciente. Becker y cols. (1978), llevaron a cabo una revisión de 260 casos de niños maltratados que fueron hospitalizados en el Boston Children's Hospital Medical Center, y encontraron un 16% de los pacientes con signos de maltrato en cabeza y cuello y un 49% presentaron específicamente trauma orofacial.36 En nuestro caso, fueron evidentes los indicadores orofaciales y así mismo, las necesidades médicas del paciente obligaron su ingreso a un hospital de tercer nivel para dar una atención inmediata de las secuelas del maltrato físico y negligencia.
Respecto a las características socioeconómicas de los niños maltratados, Loredo Abdalá menciona que dentro de los factores que favorecen el fenómeno de SNM se encuentran la inestabilidad económica, la carencia de los servicios básicos indispensables y la desintegración de las familias.37 En el presente caso, se encontraron todos los condicionantes anteriormente mencionados confirmando así la necesidad de llevar a cabo un interrogatorio intencionado ante la sospecha de maltrato.
Los traumatismos dentales forman parte de las principales manifestaciones en el SNM. Malcez describió 25 casos y encontró el trauma dental en el 32% de los casos, laceraciones orales en el 14% y fracturas mandibulares en el 11%.6 En nuestro caso no existieron traumatismos dentales pero sí daño en la ATM derecha y tomando en cuenta las múltiples fracturas en extremidades no se descarta que la desviación y limitación a la apertura sea una secuela de un antecedente de trauma facial.
Por desgracia, los daños derivados del maltrato físico y negligencia pueden ser irreversibles e incluso ocasionar la muerte del menor. Datos de Estados Unidos precisan que el promedio de muertes oscila en un 48% por maltrato físico y 37% por negligencia. En México, CAINM reporta sólo cinco fallecimientos en 17 años.37 En nuestro paciente, las secuelas encontradas tras el maltrato físico del que fue víctima fueron la enucleación bilateral de ojos como consecuencia de la negligencia en la atención de la infección crónica por parte de la madre y la limitación en la apertura bucal como consecuencia de la anquilosis de la articulación temporomandibular derecha.
En nuestro país, no existen reportes de casos de anquilosis de ATM como secuela de maltrato físico en pacientes diagnosticados con síndrome de niño maltratado. La mayoría de los casos se enfocan a la terapéutica de las anquilosis sin hacer referencia de la sospecha de maltrato físico.
En lo que respecta a la terapia funcional postquirúrgica de la anquilosis temporomandibular, Kimura en su reporte de 52 casos tratados quirúrgicamente por anquilosis de ATM en tres hospitales del IMSS, coincide con el uso de la fisioterapia y aparatos funcionales para evitar la reanquilosis.38 Kaban,39 Behnia40 y otros autores recomiendan fisioterapia vigorosa y aparatos activadores de la apertura bucal, Munro41 y Morey,42 mencionan que la fisioterapia temprana es esencial y se puede iniciar inmediatamente después de la cirugía; consideran que si se inicia la fisioterapia temprana y el espacio entre la base del cráneo y la mandíbula es entre 1.5 y 3cm es posible evitar colocar materiales para reconstrucción condilar. En nuestro paciente fue posible llevar a cabo la artroplastia simple sin necesidad de colocación de injerto alguno para reconstrucción condilar y la fisioterapia inmediata tras la cirugía con buenos resultados.
CONCLUSIONESEl reconocimiento de maltrato infantil requiere el conocimiento de los indicadores extraorales, intraorales visibles e invisibles que permitan contribuir en el diagnóstico de SNM.
El odontopediatra debe realizar una historia clínica completa e intencionada que le permita conocer el entorno del niño con una exploración extraoral detallada para identificar zonas de alopecia, hematomas, cicatrices en diferentes etapas de reparación, así como limitación en la función de extremidades y/o articulaciones.
Así mismo, la articulación temporomandibular como parte del sistema estomatognático debe ser evaluada, con la finalidad de identificar alteraciones en la apertura y cierre que indiquen una probable fractura o anquilosis de la articulación.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/facultadodontologiaunam
Egresado de la Especialidad de Estomatología Pediátrica.