La cirugía laparoscópica por un solo puerto ha sido propuesta como una evolución de la laparoscopía estándar. A nivel mundial su adopción se ha incrementado entre los urólogos desde su introducción.
ObjetivosMostrar nuestra experiencia preliminar en el acceso laparoscópico por puerto único para nefrectomía.
Material y métodosPresentamos nuestra experiencia inicial en cirugía de puerto único, realizando nefrectomía simple y radical. En total, de noviembre de 2010 a agosto de 2012 fueron realizados 10 procedimientos con esta técnica.
ResultadosTodos los procedimientos han sido realizados exitosamente utilizando Gelpoint Advanced Access PlatformTM. La edad promedio fue de 48.2 (rango 29–61) años. Seis mujeres y 4 hombres fueron incluidos. Tiempo quirúrgico promedio 125.5 (rango 110–145) minutos. Sangrado promedio 117 (rango 100–160)mL. Estancia hospitalaria 2.7 (rango 2–3) días. Tamaño de la incisión 4.6 (rango 4–5)cm. El único analgésico administrado en todos los pacientes fue ketorolaco (90mg diarios).
DiscusiónConceptualmente está la hipótesis de que la reducción en el número de puertos disminuye el dolor, complicaciones de los trocares, tiempo de recuperación y mejores resultados cosméticos.
ConclusionesLa laparoscopía urológica ha permitido realizar intervenciones mayores con pequeñas incisiones. En esfuerzo por abandonar las incisiones se está tratando de realizar cirugías laparoscópicas convencionales “a través del ombligo”, siendo hasta ahora los resultados promisorios.
Single-port laparoscopic surgery has been proposed as a development of standard laparoscopy and since its introduction, urologists worldwide have increasingly adopted it.
AimsTo demonstrate our preliminary experience with single-port laparoscopic access for nephrectomy.
MethodsWe present herein our initial experience in single-port surgery in simple and radical nephrectomy. A total of 10 procedures were performed with this technique within the time frame of November 2010 to August 2012.
ResultsAll the procedures were carried out successfully using the GelPOINT Advanced Access Platform™. Mean age was 48.2 (range: 29–61) years and 6 of the patients were women and 4 were men. Mean surgery duration was 125.5 (range: 110–145) min, mean blood loss was 117 (range: 100–160)mL, hospital stay was 2.7 (range: 2–3) days, and incision size was 4.6 (range: 4–5)cm. Ketorolac was the only analgesic administered (90mg daily).
DiscussionThe conceptual hypothesis is that fewer ports reduce pain, trocar-related complications, and recovery time, as well as providing better cosmetic results.
ConclusionsUrologic laparoscopy has made it possible to perform major surgery with small incisions. In an effort to discontinue incisions, conventional laparoscopic surgery “through the umbilicus” is being attempted with promising results so far.
La cirugía por un solo puerto ha sido propuesta como una evolución de la laparoscopía estándar. A nivel mundial su adopción se ha incrementado entre los urólogos desde su introducción. Conceptualmente está la hipótesis de que la reducción en el número de puertos disminuye el dolor, complicaciones de los trocares, tiempo de recuperación y mejores resultados cosméticos. En los últimos años, muchas patologías urológicas han sido tratadas exitosamente usando cirugía de puerto único. Sin embargo, el lugar de la cirugía de puerto único aún permanece por determinarse en el campo de la cirugía de mínima invasión1–3. Algunos estudios comparativos han mostrado que la cirugía de puerto único es por lo menos comparable a los resultados obtenidos con laparoscopía convencional4,5. La mayoría de los casos reportados son procedimientos que se realizaron en el tracto urinario superior. La técnica de puerto único transumbilical es la elegida en la mayoría de los casos; utilizando puertos con instrumental articulado6–9.
Presentamos nuestra experiencia inicial en cirugía laparoscópica de puerto único, realizando nefrectomía simple y radical. En total, de noviembre de 2010 hasta agosto de 2012 fueron realizados 10 procedimientos con esta técnica.
Material y métodosSe realizaron 10 procedimientos en total: 2 nefrectomías radicales (T2N0M0), 2 nefrectomías simples por enfermedad poliquística, una nefrectomía simple con el diagnóstico de exclusión renal secundaria a una pieloplastía fallida, 5 nefrectomías por exclusión renal secundaria a litiasis. Todos los casos fueron evaluados con urotomografía (UroTAC) simple y contrastada, sólo 5 casos se completaron con gammagrama renal. El diagnóstico preoperatorio, el tiempo quirúrgico, el sangrado, el resultado de patología, el tamaño de la herida quirúrgica y las complicaciones, fueron registrados. A todos los pacientes se les administró el mismo esquema de analgésicos.
La técnica empleada fue la siguiente:
- –
Posición del paciente: posterior a anestesia general y bloqueo peridural, decúbito lateral (de flanco), con flexión de la mesa y protección de puntos de apoyo, sujeción del paciente a la mesa y colocación de sonda Foley transuretral. La cicatriz umbilical colocada sobre el punto de máxima deflexión de la mesa operatoria.
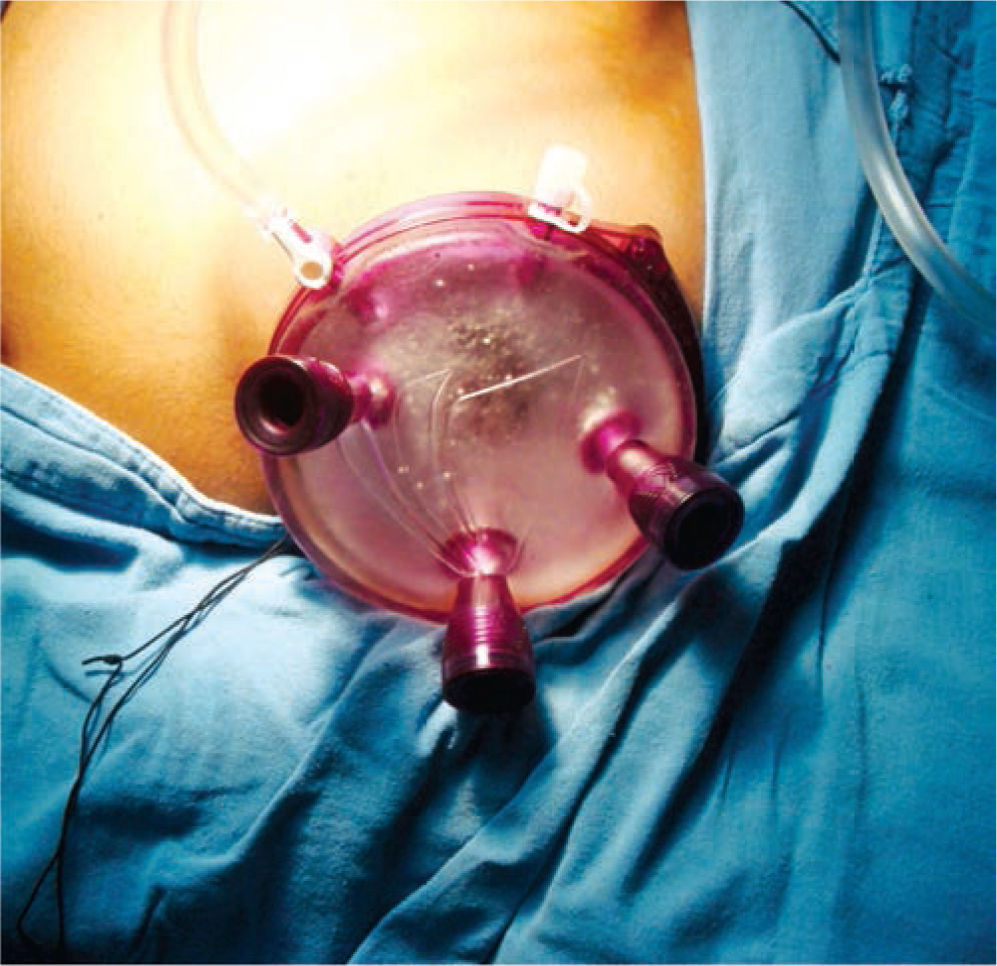
En todos los casos usamos Advanced Access Platform Gelpoint SystemTM de Applied Medical, colocando solamente 3 trocares. El instrumental de cirugía laparoscópica estándar, grapas de 10mm y Hem-o–lok®, instrumental de 3mm para puerto accesorio. Lente estándar o convencional de 10mm 30 grados.
- –
Acceso: posterior a colocar el paciente en la posición mencionada, la mesa se gira lateralmente 45 grados para exponer la cicatriz umbilical y realizar una mini-laparotomía de 45cm supra e infraumbilical, colocando en este sitio el anillo interno y por fuera el anillo externo (Alexis Wound RetractorTM), posterior a tensar ambos anillos sobre la pared abdominal se colocan los trocares a usar en el dispositivo de gel, mismo que es asegurado al anillo externo (fig. 1). El neumoperitoneo es llevado a 12mmHg y 6L por minuto.
- –
Exposición del riñón: posterior a realizar laparoscopía exploratoria, se procede a incidir la fascia de Toldt desde los vasos ilíacos hasta el ángulo esplénico o hepático según sea el caso. La tracción y movilización medial del colon expone la fascia de Gerota, además ayuda a la identificación del psoas. La retracción del hígado puede ser algunas veces necesaria, utilizamos instrumental de 3mm para este fin.
- –
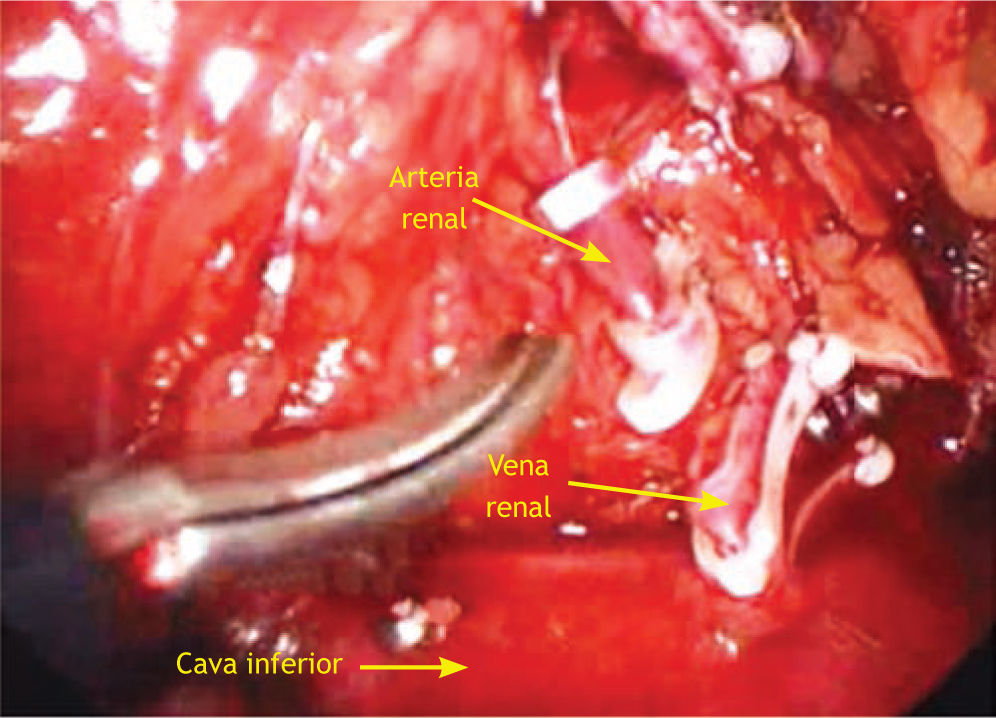
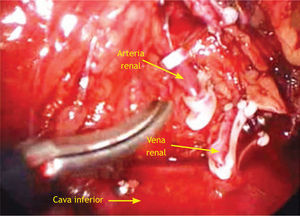
Movilización del uréter: generalmente nosotros localizamos la porción medial del uréter en la grasa retroperitoneal adyacente al psoas. Posteriormen te, identificamos la vena gonadal y de ahí la vena renal. Movilizamos uréter y la porción terminal de la fascia de Gerota para lograr una exposición adecuada del pedículo renal. Cuando procedemos a realizar una cirugía radical posterior a identificar la venal gonadal, la clipamos y procedemos a cortarla logrando una mejor exposición o acceso de la vena lumbar y de la arteria renal, identificamos completamente vena renal y afluentes, grapando estas últimas, la arteria renal es identificada y asegurada con Hem-o-lok®, posteriormente la vena renal. En cirugía radical clipamos también la vena adrenal (fig. 2). El espécimen es extraído generalmente en una bolsa de glicina con jareta, la cual se introduce quitando la plataforma de acceso. Se verifica la hemostasia colocándose el drenaje, generalmente Penrose.
Figura 2.Visión laparoscópica de una nefrectomía simple derecha. Se observa vena renal ya seccionada, previa colocación de 2 Hem-o-lok® proximales, arteria renal a punto de ser seccionada. Los instrumentos laparoscópicos están cruzados. La tijera laparoscópica está siendo manejada con la mano diestra del cirujano; la mano siniestra, utiliza una pinza Grasper para rechazar cefálicamente el hígado.
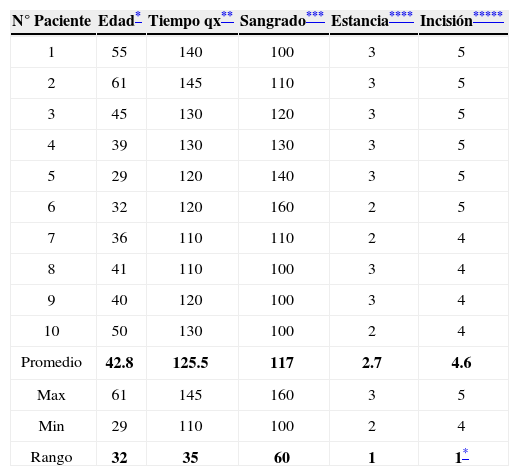
Todos los procedimientos han sido realizados exitosamente sin conversión a laparoscopía estándar o cirugía abierta. Nosotros sólo tenemos experiencia con GelPoint Advanced Access PlatformTM, e instrumental convencional (fig. 1). Con respecto al instrumental articulado, es costoso y aumentaría los precios globales de este procedimiento quirúrgico. En 2 casos hemos colocado un trocar de 3mm y en un caso un trocar de 5mm accesorio, con la finalidad de realizar contra tracción. En total, 6 nefrectomías izquierdas y 4 nefrectomías derechas hemos realizado. Seis pacientes mujeres y 4 pacientes hombres. En nefrectomías radicales, 2 proce dimientos izquierdos han sido llevados a cabo con una estadificación T1b. La localización de ambos tumores fue central, el reporte histopatológico final fueron carcinoma de células renales, con Furhman 2 y 3, márgenes quirúrgicos negativos. Con respecto a las nefrectomías simple, 5 pacientes tenían el antecedente de litiasis, 2 con enfermedad poliquística y un paciente con pieloplastia fallida. La edad promedio fue de 42.8 (rango 29–61) años. El tiempo quirúrgico fue de 125.5 (rango 110–145) minutos; sangrado de 117 (rango 100–160)mL. La estancia hospitalaria promedio de 2.7 (rango 2–3) días. La incisión tamaño promedio: 4.6 (rango 4–5)cm (tabla 1).
Se muestran los resultados por paciente del procedimiento quirúrgico
| N° Paciente | Edad* | Tiempo qx** | Sangrado*** | Estancia**** | Incisión***** |
|---|---|---|---|---|---|
| 1 | 55 | 140 | 100 | 3 | 5 |
| 2 | 61 | 145 | 110 | 3 | 5 |
| 3 | 45 | 130 | 120 | 3 | 5 |
| 4 | 39 | 130 | 130 | 3 | 5 |
| 5 | 29 | 120 | 140 | 3 | 5 |
| 6 | 32 | 120 | 160 | 2 | 5 |
| 7 | 36 | 110 | 110 | 2 | 4 |
| 8 | 41 | 110 | 100 | 3 | 4 |
| 9 | 40 | 120 | 100 | 3 | 4 |
| 10 | 50 | 130 | 100 | 2 | 4 |
| Promedio | 42.8 | 125.5 | 117 | 2.7 | 4.6 |
| Max | 61 | 145 | 160 | 3 | 5 |
| Min | 29 | 110 | 100 | 2 | 4 |
| Rango | 32 | 35 | 60 | 1 | 1* |
La laparoscopía urológica ha permitido realizar intervenciones mayores con pequeñas incisiones. En un esfuerzo por abandonar las incisiones se están tratando de realizar cirugías laparoscópicas convencionales “a través del ombligo”. Lo anterior es sometido actualmente a una crítica extensa. La cirugía de puerto único para nefrectomía, pieloplastia y nefrectomía de donante, ya son procedimientos estandarizados en el campo de la cirugía de puerto único9. La introducción de un instrumental articulado, elimina la necesidad de triangulación, sin embargo nosotros hemos visto que esto no es relevante, ya que al trabajar con los instrumentos convencionales de manera cruzada (se atraviesan en el punto de entrada a la cavidad abdominal), se elimina el problema de la triangulación; además, aprovechamos la rigidez y fuerza que brinda el instrumental convencional (para la disección), sin aumentar costos. En lo particular, preferimos el uso de un lente convencional de 10mm, 30cm y 30 grados. Se ha reportado el uso de un puerto extra hasta en un 23 % de los casos. En dos terceras partes de los casos se han usado puertos de 5 y 12mm. Nosotros hemos usado puertos accesorios en 3 casos, coincidiendo con lo reportado en la literatura. Hasta una quinta parte de los casos han sido reportados como conversión a laparoscopía convencional, incluso a cirugía abierta. A nivel mundial 2 series se han publicado por centros experimentados; en el 2009, mostrando resultados no menos inferiores a la laparoscopía convencional así como menor dolor postoperatorio y mejor resultado cosmético6,7. Posterior a realizar laparoscopía estándar es necesario dominar el trabajar con instrumentos cruzados, la pérdida de la triangulación y una visión en línea. En algunas ocasiones, como ya se comentó es necesario utilizar un puerto accesorio, para realizar contra tracción, exposición de estructuras o bien suturar. La tecnología Da Vinci no está exenta del abordaje con puerto único. Kaouk reportó la primera serie con puerto único utilizando el sistema Da Vinci en el 20088. Los instrumentos articulados vencen el problema de la triangulación, sin embargo, la fuerza de tracción y separación es un hecho que limita muchas veces la disección. Todos los casos sometidos a nefrectomía por puerto único tuvieron un índice de masa corporal (IMC) menor de 32. Hemos realizado cirugía de puerto en pacientes con IMC de 33, sin ningún problema técnico hasta ahora. Algo importante es el tiempo quirúrgico que hemos tenido 125 (rango 110–145) minutos. Comparado con laparoscopía convencional, creemos que es aceptable. Sin embargo, es nuestra experiencia preliminar con curva de aprendizaje. El dolor postoperatorio en todos los casos sólo fue manejado con 90mg diarios de ketorolaco, no requiriéndose ningún otro analgésico.
ConclusionesLa cirugía renal de puerto único es segura y reproducible. Los criterios de selección de pacientes para este procedimiento son quizá el paso más importante para un resultado exitoso.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
FinanciamientoNo se recibió patrocinio para llevar a cabo este artículo.