El carcinoma de células escamosas es una entidad que ocupa el 2-5% de los tumores urogenitales, siendo por tanto poco frecuente, sin embargo en instituciones como la nuestra y por un alto volumen de pacientes y centro de referencia, se logra tener entre 5-7 casos por año. Dentro del tratamiento de estas lesiones se encuentra la linfadenectomía inguinal, la cual en la actualidad es realizada con mayor frecuencia con mínima invasión. Presentamos el caso de un paciente con carcinoma epidermoide de pene al que se le realizó linfadenectomía inguinal superficial y profunda con cirugía robot asistida.
ObjetivoDescribir la técnica quirúrgica para linfadenectomía inguinal robot asistida en cáncer de pene.
Presentación del casoHombre de 73 años con padecimiento con un año y 6 meses de evolución con aumento de volumen a nivel del glande; previa toma de biopsia se le realizó penectomía radical con uretrostomía perineal con resultado histopatológico de carcinoma epidermoide bien diferenciado verrucoso que infiltra el cuerpo esponjoso y la uretra (T3, N0, M0, G1); se realizó linfadenectomía inguinal robot asistida a las 4 semanas.
ConclusionesLa linfadenectomía inguinal robot asistida es una técnica factible en centros en los que se cuente con dicha tecnología, logrando disminuir la morbilidad, el sangrado y la estancia hospitalaria, sin embargo tiene como desventaja el costo del procedimiento.
Squamous cell carcinoma is a rare tumor, making up from 2 to 5% of the urogenital tumors. However, because our hospital is a referral center that manages large numbers of patients, approximately 5-7 cases are seen per year. Inguinal lymph node dissection is one of the treatments for these lesions and is being performed more frequently as a minimally invasive procedure.
ObjectiveOur aim was to describe the surgical technique for robotic-assisted inguinal lymphadenectomy in cancer of the penis. We present herein the case of a 73-year-old man with symptom progression of one year and 6 months and increased volume at the level of the glans penis. A biopsy was taken, after which he underwent radical penectomy with perineal urethrostomy. The histopathologic study reported well differentiated verrucous squamous cell carcinoma that invaded the corpus spongiosum and the urethra (T3N0M0G1). Four weeks later he underwent robotic-assisted inguinal lymphadenectomy of the superficial and deep lymph nodes.
ConclusionsRobotic-assisted inguinal lymphadenectomy, aside from its high cost, is a feasible technique when carried out in specialized centers that reduces morbidity, blood loss, and hospital stay.
El cáncer de pene es una neoplasia rara, con una estimación de 1,570 casos en EE. UU. en 20121. Representa el 0.4% de los cánceres en EE. UU. y menos del 1% a nivel mundial, con una incidencia de 0.1-0.9 nuevos casos por 100,000 hombres por año. La diseminación es predecible a los ganglios linfáticos inguinales, únicamente el 1-2% de los pacientes presentarán metástasis distantes2,3. Los primeros ganglios de drenaje se encuentran en la región inguinal, los ganglios secundarios en la región pélvica, y son parte del tratamiento del cáncer de pene bajo diferentes indicaciones4,5.
La resección radical de las metástasis inguinales del cáncer de pene es el estándar de tratamiento y ofrece un excelente control de la enfermedad regional siendo un tratamiento potencialmente curativo para el carcinoma de pene, sin embargo se ha adaptado esta técnica a la cirugía de mínima invasión por lo que la linfadenectomía inguinal abierta se ha infrautilizado debido a la alta incidencia de morbilidad que se sitúa en el 50-90%6,7. Algunas de estas morbilidades incluyen el linfedema, necrosis de la piel, linfocele, dehiscencia de herida e infección8.
En pacientes con ganglios no palpables llevados a linfadenectomía profiláctica, la enfermedad micrometastásica se presenta en el 20-25%, mientras que el 50-80% de los ganglios palpables albergan metástasis9.
Para reducir la morbilidad de la linfadenectomía abierta radical sin comprometer los resultados oncológicos, se describió la técnica de linfadenectomía inguinal videoendoscópica descrita inicialmente por Bishoff en 2003 y realizada por Tobias-Machado en 20057,10–13.
Hasta la fecha, se han reportado menos de 200 casos de linfadenectomía inguinal endoscópica para el cáncer de pene en la literatura y se describió por Sotelo et al. en 2013 de manera robot asistida y por Kharadjian et al. en 2014; ahora nosotros presentamos la linfadenectomía inguinal robot asistida como una técnica factible14,15.
ObjetivoDescribir la técnica quirúrgica para linfadenectomía inguinal robot asistida en el cáncer de pene.
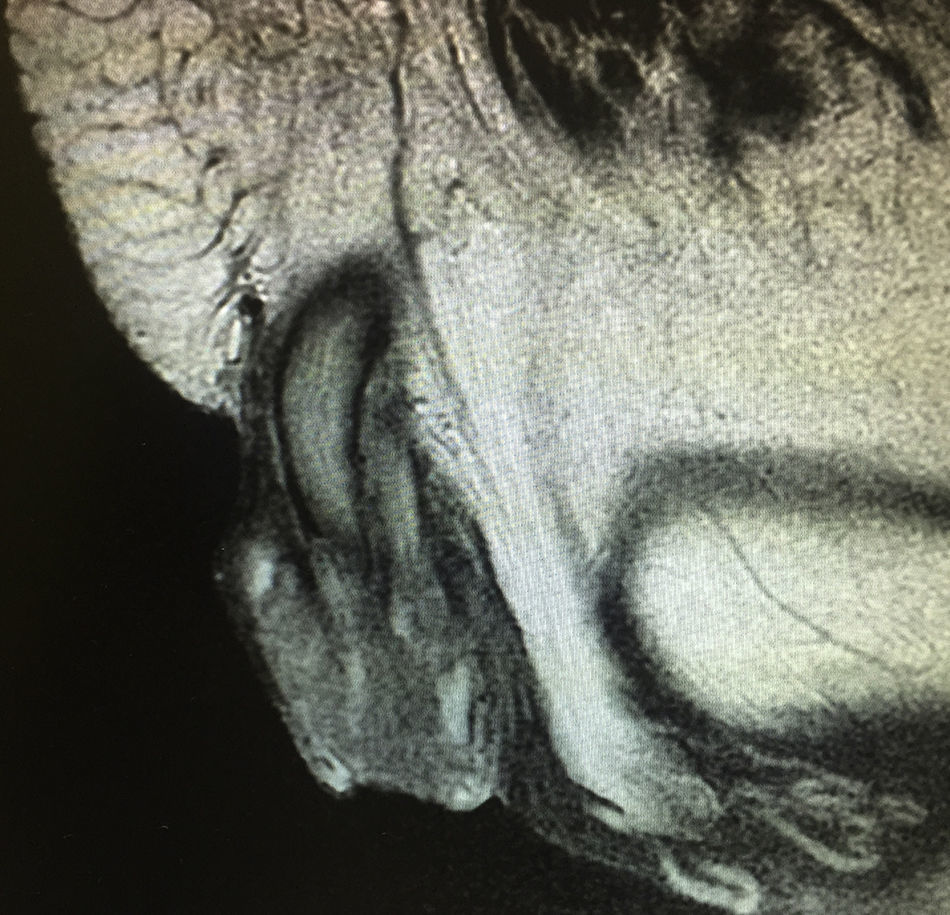
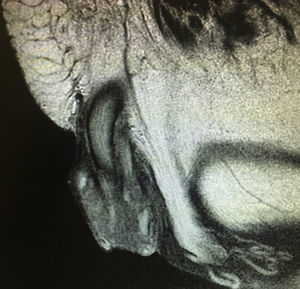
Presentación del casoHombre de 73 años de edad, referido de su domicilio a la consulta de admisión continua originario y residente del Estado de México con antecedentes de importancia tabaquismo ocasional, etilismo social, además diabetes mellitus 2 de 8 años de evolución en tratamiento médico con metformina de 850mg, vía oral/24h con mal cumplimiento del tratamiento. Inició su cuadro hace un año y 6 meses aproximadamente, presentando aumento de volumen progresivo del glande y secreción purulenta; acudió a múltiples facultativos quienes iniciaron tratamientos antimicrobianos analgésicos sin mejoría; tuvo múltiples episodios de sangrado a nivel de cara lateral del pene, los cuales remiten espontáneamente, sin embargo y por persistencia del sangrado, agregándose astenia, adinamia, vértigo y fatiga, fue internado. A la exploración física dirigida se identifica palidez de tegumentos +++, el área genital con la presencia de tumoración de pene, glande con secreción fétida. No se palpan ganglios en la región inguinal. Se le realizó biopsia dirigida debajo del glande de la zona fétida purulenta y esclerosa con reporte de carcinoma epidermoide bien diferenciado, de tipo verrucoso; se protocolizó con tomografía y resonancia magnética pélvica (fig. 1). Se programa para realizarle penectomía radical con uretrostomía perineal con resultado histopatológico de carcinoma epidermoide bien diferenciado de tipo verrucoso de 6cm de diámetro mayor localizado en glande que infiltra cuerpo esponjoso y uretra peneana, invasión linfática y vascular presente, lecho quirúrgico sin evidencia de células neoplásicas, liquen plano extenso en piel de prepucio y cambios citopáticos asociados a infección por virus del papiloma humano. Se estadifica según la TNMG(AJCC2010*) como (T3,N0,M0,G1). Se decidió realizar linfadenectomía inguinal robot asistida superficial y profunda, sin complicaciones transoperatorias; curso con evolución satisfactoria siendo egresado al día siguiente con la presencia de los drenovak que se retiran al día número 10 en consulta externa.
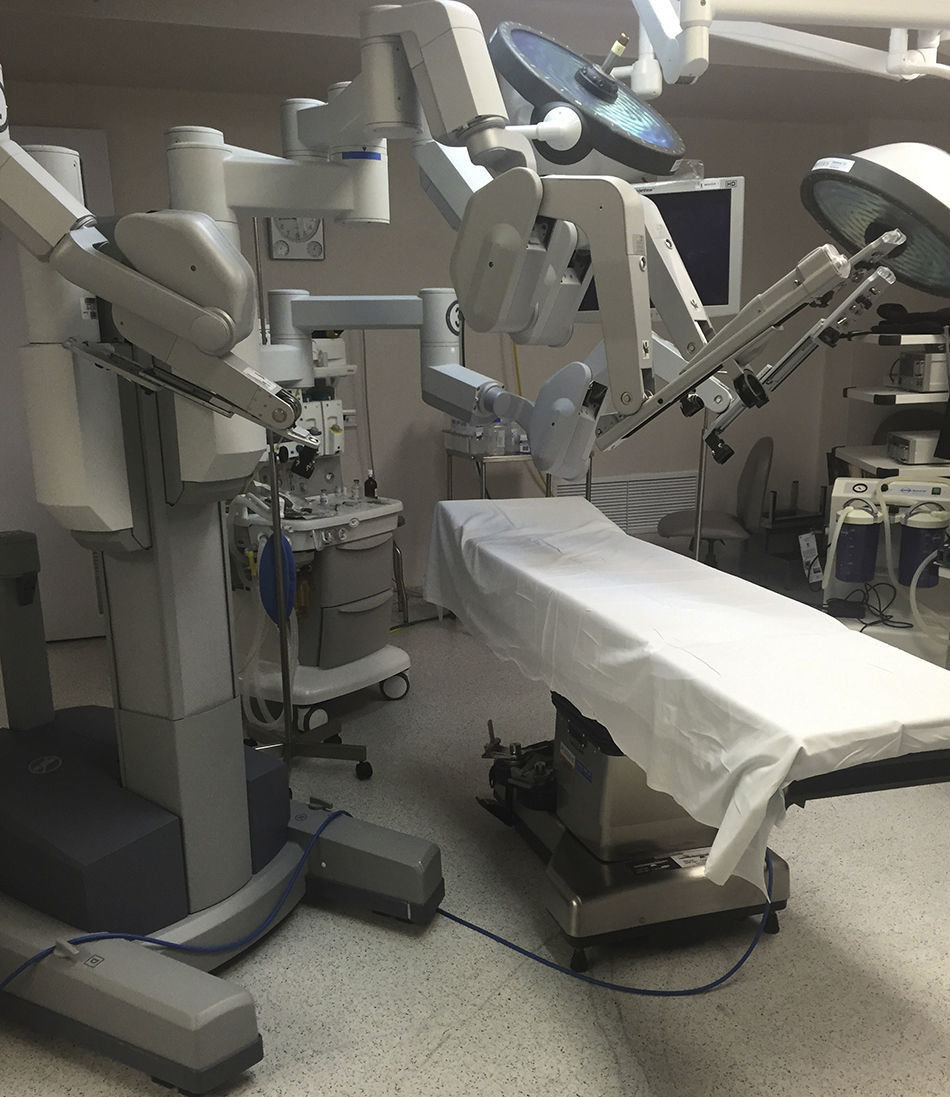
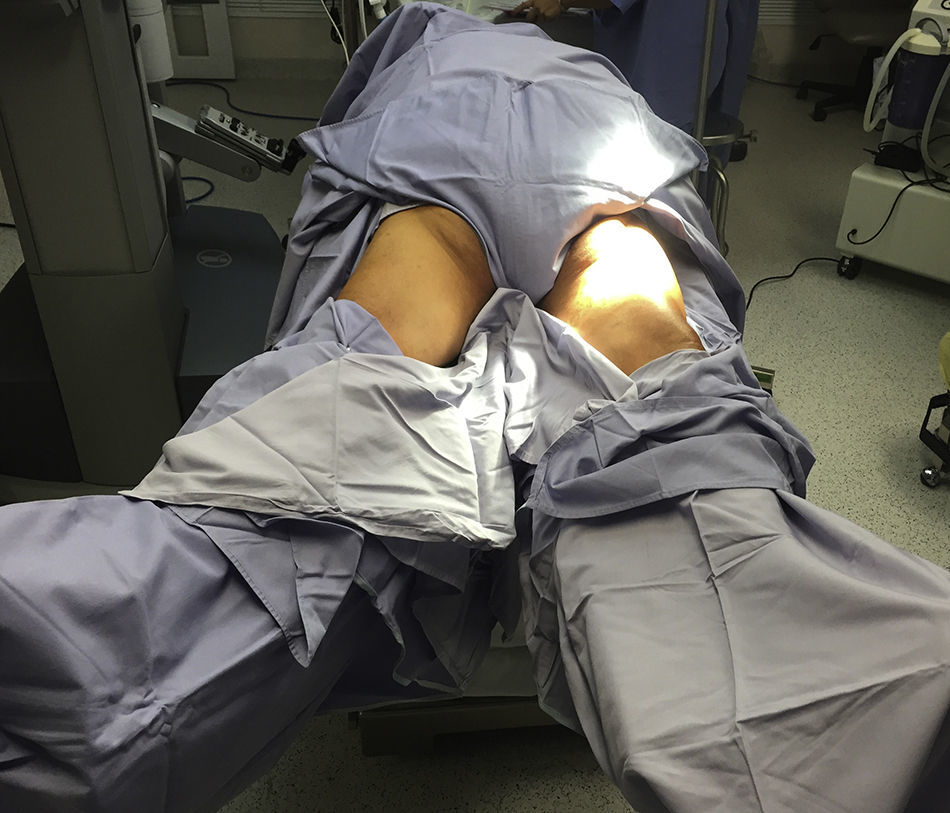
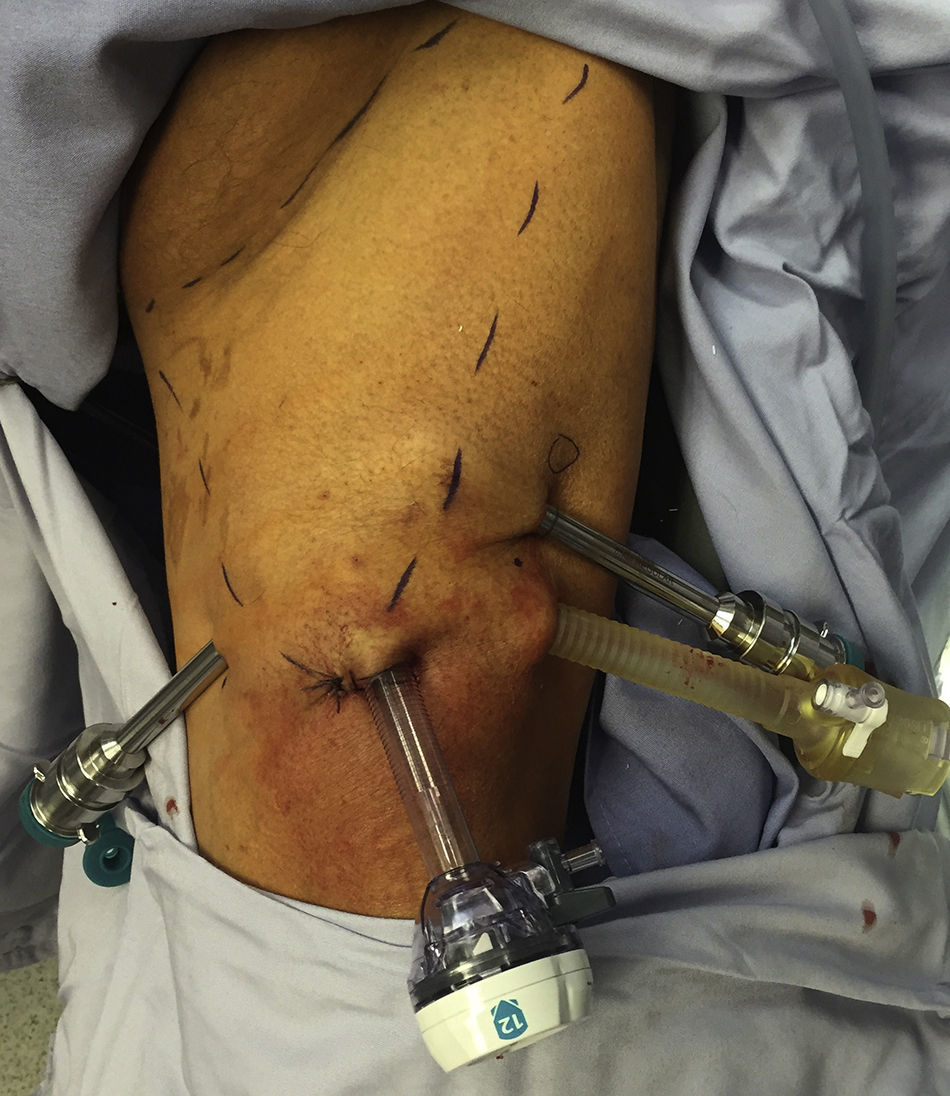
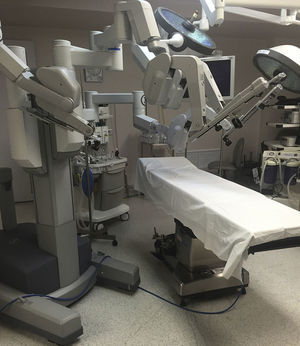
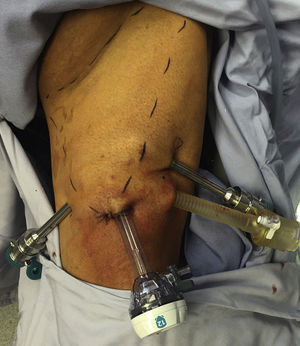
Descripción del procedimiento: Inicialmente se definió la posición de la mesa de operar así como la posición del sistema quirúrgico da Vinci del lado derecho del paciente sin reposicionamiento. Se realizó un segundo docking al momento de cambiar la extremidad y un giro en la dirección del sistema da Vinci (carro de brazos) en 45 grados aproximadamente (fig. 2). El paciente se coloca en posición de decúbito dorsal con abducción de ambos muslos (fig. 3), definiendo la zona del triángulo femoral; se realiza incisión en su vértice de aproximadamente 3cm, con tijera de Metzenbaum y posteriormente bajo disección digital se diseca el plano lateral del músculo aductor largo y del músculo sartorio y se coloca puerto de robot (8mm), el interno más cercano al vértice del triángulo femoral y el derecho 1cm más alto (inverso en la miembro pélvico derecho). Se forma un triángulo entre el trocar de 12mm de la incisión inicial y el trocar de robot de la cara externa de la pierna izquierda; este puerto se utilizará para enviar clips y aspiración a la pierna (fig. 4). Se cierra con vicril del 1 el puerto de la óptica y se inicia insuflación con C02 a 10mmHg. Una vez realizado lo anterior se avanza el sistema quirúrgico da Vinci y se realiza el docking del mismo. Se utilizó una pinza robótica fenestrada bipolar en la mano izquierda y una tijera robótica monopolar derecha.
Se realizó la linfadenectomía bajo los principios de la técnica abierta y con adaptación de la técnica VEIL (Video Endoscopic Inguinal Lymphadenectomy); se preservaron ambas venas safenas y se colocaron algunos clips metálicos de 10mm en algunas afluentes del cayado de la safena. El tiempo quirúrgico fue de 230min con 50ml de sangrado.
DiscusiónCarter et al.11 realizó 19 disecciones endoscópicas inguinales, con un promedio de 11 ganglios por lado, tiempo quirúrgico de 177.5 (132-400)min, un día de estancia hospitalaria (1-12días), y 25 días de duración del drenaje (8-101días). La complicación mayor en los pacientes incluyó un reingreso para drenaje, neumomediastino sin secuelas y celulitis superficial.
Zhou et al.13 realizó 11 linfadenectomías endoscópicas en 7 pacientes. El total de ganglios fue 135 con un promedio de 12.3. El drenaje promedio fue 50.8 (5-130)ml/día. La estancia hospitalaria fue 10.8días (7-15días). Hubo 2 casos de complicaciones menores, un seroma de 50mL en la pierna izquierda. Otro presentó linfocele de 180ml en su extremidad izquierda.
La linfadenectomía temprana probó ser un factor pronóstico independiente para la supervivencia específica de la enfermedad (supervivencia de 3 años del 84% comparada con el 35% del grupo de linfadenectomía tardía)9. Además, los pacientes con cáncer de pene manejados con linfadenectomía extensiva (más de 8 ganglios), tuvieron una supervivencia global mayor a 5 años cuando se compararon con los pacientes manejados con linfadenectomía menos extensa.
ConclusionesA pesar de las ventajas de la linfadenectomía extensiva y temprana, la linfadenectomía abierta inguinal, y de hecho la linfadenectomía en general, se mantiene como un procedimiento poco utilizado, probablemente por la morbilidad asociada al mismo. Incluso en centros donde la linfadenectomía se realiza de manera rutinaria, hay una tasa sustancial de complicaciones. El abordaje laparoscópico a la región inguinal ofrece el potencial de resecar todos los ganglios inguinales con riesgo de enfermedad mientras se minimizan las complicaciones. La cirugía de mínima invasión disminuye los posibles efectos adversos más que con la cirugía convencional.
La linfadenectomía inguinal robot asistida representa la evolución de un procedimiento oncológico quirúrgico clave en el carcinoma de pene; describimos nuestra experiencia inicial con asistencia robótica con la desventaja del costo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo se recibió patrocinio de ningún tipo para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.