Describir la orquidopexia vía escrotal como procedimiento quirúrgico alternativo en el manejo de criptorquidia en pacientes con parálisis cerebral.
Material y métodosDe agosto de 2012 a julio de 2013 se intervinieron quirúrgicamente 28 pacientes varones con parálisis cerebral, con diagnóstico de criptorquidia; la operación se realizó efectuando incisión transversa unilateral o bilateral en escroto de acuerdo a cada caso. El testículo afectado fue fijado con un punto a dartos y otro punto de fijación del testículo hacia un botón externo.
ResultadosSe efectuaron 42 procedimientos en total, y todos los testículos operados se encuentran actualmente en escroto, incluso los pacientes con criptorquidia recidivante.
ConclusionesEl procedimiento alternativo descrito en este reporte realiza exploración a través del escroto con las siguientes ventajas: solamente se efectúa una incisión, el testículo afectado puede ser disecado junto con el cordón espermático, es factible cerrar el conducto peritoneovaginal permeable, se utiliza menos cantidad de anestésico, el tiempo quirúrgico es menor y también el costo.
To describe orchidopexy via the scrotum as an alternative surgical procedure in the management of cryptorchidism in patients with cerebral palsy.
Material and methodsWithin the time frame of August 2012 and July 2013, 28 patients with cerebral palsy diagnosed with cryptorchidism were operated on. The surgical procedure was carried out through a unilateral or bilateral transverse scrotal incision, depending on the case. The affected testis was fixed to the dartos with a suture and kept in position with an external fixation button.
ResultsA total of 42 procedures were performed and all the testes operated on are currently in the scrotum, including the cases of patients with recurring cryptorchidism.
ConclusionsThe alternative procedure described in this report carried out exploration through the scrotum with the following advantages: a single incision is made, the affected testis can be dissected together with the spermatic cord, it is feasible to close the patent processus vaginalis, less anesthesia is used, surgery duration is shorter, and the cost is lower.
La criptorquidia de define como ausencia de al menos un testículo en escroto, afecta aproximadamente hasta a un 9% de los recién nacidos a término y hasta a un 1.5% de los varones al año de edad; otros autores mencionan que la frecuencia de testículo no descendido hacia los 3 meses de vida extrauterina es aproximadamente del 1-2%. Existe un segundo grupo de pacientes con testículo no descendido adquirido que se presenta entre los 5 a 10 años de vida; en este grupo se menciona deficiente elongación del cordón espermático, y esta patología se asocia con cáncer testicular, infertilidad y problemas psicológicos1,2. En el Centro de Rehabilitación Infantil Teletón (CRIT) de la ciudad de Puebla estudiamos a pacientes con discapacidad neuromusculoesquelética. Pacientes con criptorquidia son detectados en la evaluación inicial efectuada en la clínica integral, donde varios especialistas intervienen y evalúan a los pacientes en forma conjunta, y el paciente es enviado a la consulta del subespecialista correspondiente en caso necesario. El servicio de Urología Pediátrica es un área de interconsulta donde se evalúan pacientes con problemas genitourinarios; dentro de estas patologías están los varones con criptorquidia, quienes una vez diagnosticados son presentados en el comité quirúrgico del CRIT Puebla y, de ser autorizados, son programados para la intervención quirúrgica. El objetivo general de esta presentación es describir una técnica quirúrgica alternativa para realizar descenso testicular en pacientes con criptorquidia unilateral, bilateral o recidivante que padecen parálisis cerebral. Debido a que en los pacientes con parálisis cerebral se ha implicado daño en el eje hipotálamo-hipófisis-gonadal como causa de descenso testicular alterado, con espasticidad del músculo cremáster secundaria y retracción testicular subsecuente, la técnica quirúrgica empleada permite el acceso a través del escroto para el descenso testicular y puede considerarse como un procedimiento quirúrgico alternativo para tratar a estos pacientes3–6.
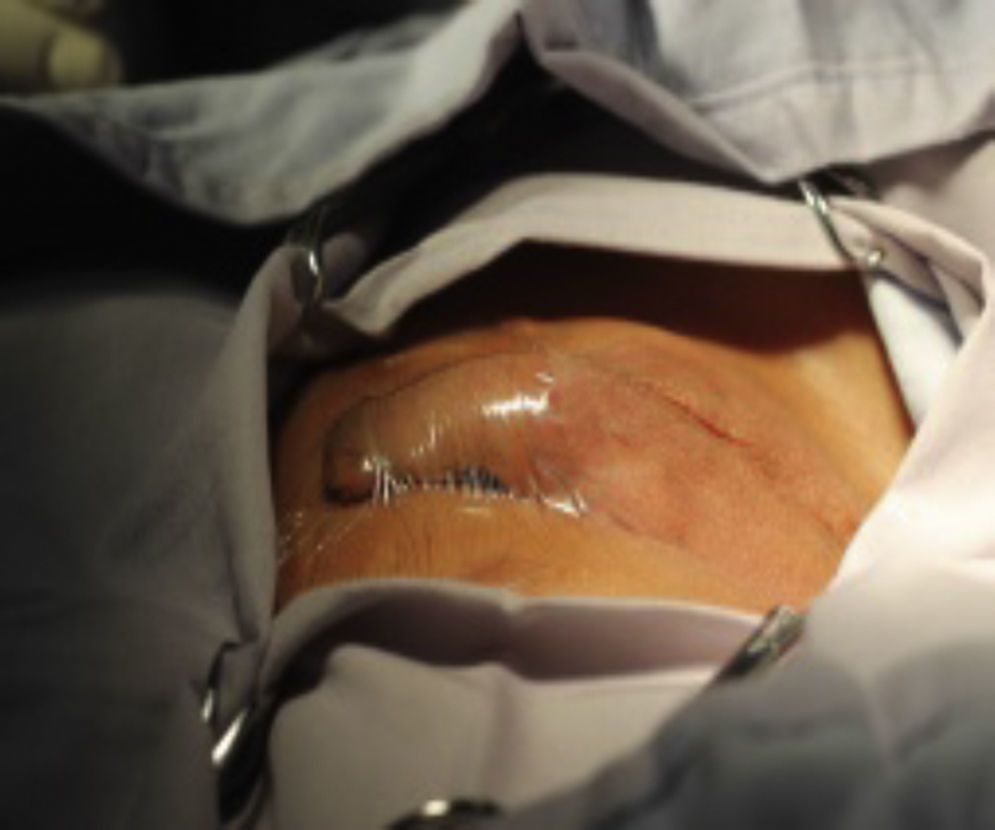
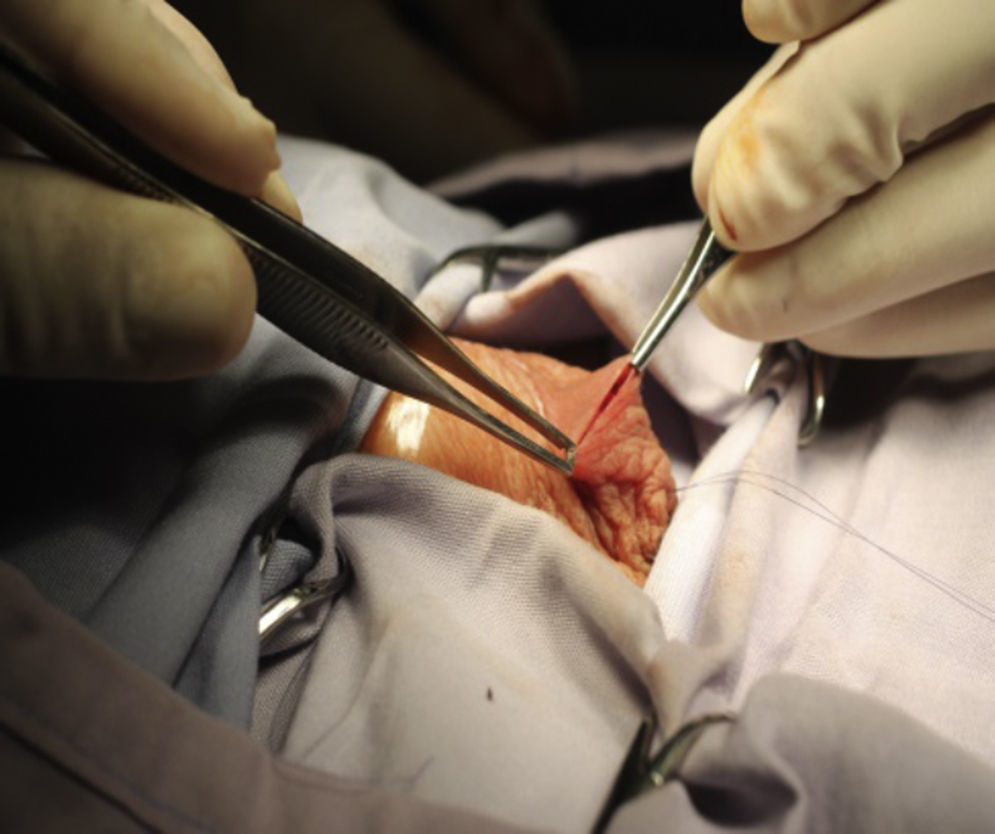
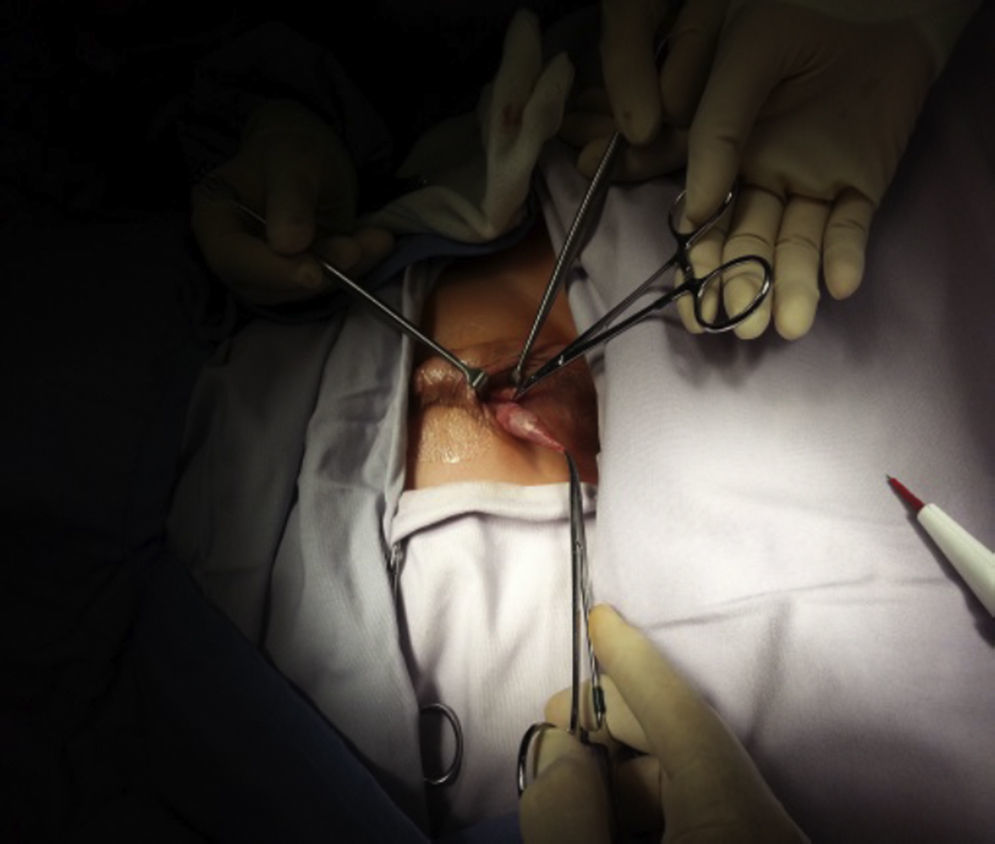
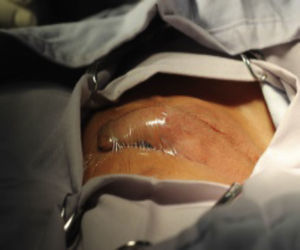
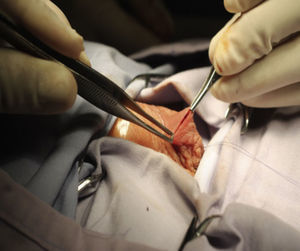
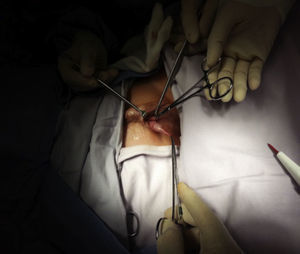
Materiales y métodosSe trata de un estudio retrospectivo, descriptivo y observacional. Se incluyeron 28 pacientes, con diagnóstico de criptorquidia unilateral o bilateral y parálisis cerebral. Las variables incluidas fueron: parálisis cerebral, criptorquidia unilateral, criptorquidia bilateral, criptorquidia recidivante, edad, lugar de residencia, tiempo operatorio, presencia o ausencia de infección postoperatoria y técnica quirúrgica vía escrotal. El comité de ética en investigación del CRIT Puebla dictaminó como aprobado este protocolo de investigación. El responsable legal del paciente firmó el consentimiento informado, recibió información detallada del procedimiento, además se entregó tríptico informativo acerca del procedimiento quirúrgico, a todos los pacientes se les solicitó biometría hemática completa y tiempos de coagulación completos, todos tuvieron valoración preanestésica. El procedimiento fue ambulatorio, la técnica anestésica empleada fue bloqueo peridural caudal, se realizó aseo quirúrgico abdominal y genital con clorhexedina mediante un dispositivo cerrado y estéril, se aplicó preoperatoriamente ceftriaxona por vía intravenosa cuya dosis fue calculada según los kilos de peso de cada paciente a 100mg/kg en dosis única; se aisló el pene colocando tegaderm sobre él para evitar manipularlo durante el procedimiento quirúrgico (fig. 1), y la operación se realizó efectuando incisión transversa en escroto unilateral o bilateral de acuerdo a cada caso (fig. 2); se efectuó apertura de dartos, el testículo fue desprendido del gubernaculum testis, y tanto el testículo como el cordón espermático se liberaron de tejido laxo circundante (fig. 3). Disecando hacia el anillo inguinal interno, se efectuó hemostasia minuciosa, en todos los casos se abrió el conducto peritoneo vaginal (solamente en 3 procedimientos se encontró permeabilidad de este conducto el cual fue cerrado con monocryl 5 ceros), el testículo fue fijado con un punto a dartos con monocryl 5 ceros y otro punto de fijación del testículo hacia un botón externo (fig. 4). Se cerró por planos, se aplicó Dermabond (2-octil cianoacrilato) sobre la herida escrotal ya cerrada, se aplicó tintura de benjuí alrededor de la herida escrotal como fijador y se colocó tegaderm como protector de la herida y varias gasas sobre el tegaderm para que funcionaran como barrera contra la orina. El material de sutura empleado para cerrar el escroto fue material absorbible, el cual desapareció en varias semanas. Todos los pacientes recibieron antibiótico y analgésico vía oral para manejo postoperatorio. Los pacientes permanecieron en al área de recuperación durante 4h antes de ser egresados; se decidió dejarlos este tiempo debido a que algunos de ellos recibían tratamiento anticonvulsivante y tenían mal manejo de secreciones broncopulmonares. Todos los pacientes fueron evaluados postoperatoriamente a los 4, 8 y 15días. El botón se retiró a las 2semanas.
ResultadosDe agosto de 2012 a julio de 2012 se intervinieron quirúrgicamente a 28 pacientes con diagnóstico de criptorquidia y parálisis cerebral; las edades en el momento de la operación estaban comprendidas entre los 3 años y 3 meses a los 18 años y 7 meses, la edad promedio en el momento de la operación fue de 10años. De estos pacientes, 14 tuvieron criptorquidia bilateral y los otros 14 unilateral; de los pacientes con criptorquidia unilateral 7 fueron derechas y 7 izquierdas, y del total de pacientes, 2 tuvieron criptorquidia izquierda recidivante; se efectuaron 42 procedimientos en total. Veinticinco pacientes eran provenientes del estado de Puebla, 2 del estado de Veracruz y uno del estado de Tlaxcala. Todos los testículos operados se encuentran actualmente en escroto, incluso los pacientes con criptorquidia recidivante. El seguimiento actualmente va de un mes a un año y 3 meses, ningún paciente desarrollo infección en el sitio quirúrgico. El tiempo promedio que duró la operación para orquidopexia derecha fue de 36min, para la orquidopexia izquierda 42min y para la orquidopexia bilateral 68min. Ningún paciente desarrolló complicación transoperatoria ni postoperatoria. La cicatriz quirúrgica escrotal se confunde con pliegues escrotales, y en los pacientes con seguimiento más antiguo, la cicatriz no es fácilmente visible.
DiscusiónEl descenso testicular consta de 2 etapas, la primera que va de la 8 a la 15 semana de gestación es llamada fase transabdominal la cual es controlada por el desarrollo del gubernaculum testis y regresión del ligamento craneal; la segunda que va de la 25 a la 35 semana de gestación es llamada fase inguinoescrotal, durante la cual el gubernaculum migra de la región inguinal al escroto2. En testículos no descendidos, el desarrollo de células germinales esta alterado, lo cual subsecuentemente produce baja calidad del esperma después de la pubertad. La temperatura de un testículo localizado en escroto es 4¿C centígrados más baja que la temperatura corporal, por lo tanto a temperatura más elevada ocasiona alteración en la producción hormonal, altera su fisiología y el desarrollo de células germinales, con la infertilidad subsecuente y riesgo de malignidad; por lo tanto, se recomienda efectuar tratamiento quirúrgico antes de que sucedan estos cambios, la edad aconsejada para efectuar el procedimiento quirúrgico es a partir de los 6meses de vida7,8. Los pacientes deben ser referidos para evaluación inicial a partir de los 6meses de edad si se detectó algún testículo no descendido, deben ser estudiados por el cirujano pediatra o urólogo pediatra, quién decidirá si es candidato a operarse; el tratamiento quirúrgico es preferido sobre el tratamiento hormonal, este último puede dañar la futura espermatogénesis; en caso de tratarse de testículo retráctil, el paciente debe ser evaluado anualmente ante la posibilidad de necesitar tratamiento quirúrgico8. Tradicionalmente la orquidopexia es un procedimiento quirúrgico que se efectúa realizando incisión inguinal, con apertura y disección del área inguinal involucrada, extracción del testículo, liberación de tejido laxo circundante y apertura de conducto peritoneo vaginal en búsqueda de permeabilidad y cierre del defecto en caso necesario, además de otra incisión escrotal para fijar el testículo9,10. El procedimiento alternativo descrito en este reporte efectúa exploración a través de una sola incisión escrotal con las siguientes ventajas: solamente se efectúa una incisión, el testículo afectado puede ser disecado junto con el cordón espermático, efectuando las mismas maniobras para descenderlo, incluso es factible cerrar el conducto peritoneovaginal permeable, se utiliza menos cantidad de anestésico, el tiempo quirúrgico es menor, igual que el costo, y deja mejor aspecto cosmético; a través de esta vía es factible corregir quirúrgicamente hernia inguinal, hidrocele comunicante, torsión testicular, torsión de hidátide testicular, y efectuar biopsia testicular y extirpación de tumor testicular; esto concuerda con la literatura revisada11–13. En caso de criptorquidia recidivante el procedimiento vía escrotal evita disección de tejido fibroso inguinal y posible daño vascular al testículo afectado14,15.
ConclusionesEl tratamiento quirúrgico de pacientes con parálisis cerebral y criptorquidia unilateral, bilateral o recidivante es factible realizarlo a través del escroto, con los beneficios ya citados; es una vía accesible, a través de la cual los varones con este padecimiento pueden ser tratados16. Es importante la exploración física cuando el paciente esté anestesiado para poder manipular más fácilmente el testículo afectado; si se puede llevar manualmente el testículo afectado por lo menos a la parte supraescrotal, el descenso testicular a través de esta vía es posible17. Como se mencionó previamente, en los pacientes con parálisis cerebral la espasticidad del músculo cremáster produce retracción testicular subsecuente, y la técnica descrita puede considerarse un procedimiento quirúrgico alternativo para tratar a estos pacientes, pues la disección testicular es más sencilla, ya que al liberar el testículo y cordón espermático del músculo cremáster fácilmente logramos el descenso del testículo afectado. Los pacientes descritos en este estudio operados a través del escroto para descenso testicular tuvieron los beneficios descritos en publicaciones previas, por lo que ante esta evidencia consideramos que la vía escrotal es de gran utilidad en pacientes con parálisis cerebral y criptorquidia.
Responsabilidades éticas
FinanciaciónEl autor no recibió patrocinio para llevar a cabo este artículo.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.