El involucro de la vejiga en las hernias inguinales no es una situación rara, ocurre hasta en un 4% de todas los casos. Sin embargo, la herniación inguinoescrotal extensa de la vejiga es muy rara. Los hallazgos radiográficos de la hernia inguinoescrotal vesical fueron primero descritos por Levine en 1951, y se refirieron como cistocele escrotal. Presentamos el caso de un paciente masculino de 65 años con cistocele escrotal, resuelto exitosamente mediante laparoscopía.
Bladder involvement in inguinal hernias is not an uncommon event; it occurs in up to 4% of all inguinal hernias. However, inguinal bladder herniation extending into the scrotum is very rare. Radiographic findings of inguinoscrotal bladder hernia were first described by Levine in 1951 and were referred to as scrotal cystocele. We present the case of a 65-year-old man with scrotal cystocele that was successfully resolved through laparoscopy.
¿ INTRODUCCIÓN
El involucro de la vejiga en las hernias inguinales no es una situación rara, ocurriendo hasta en un 4% de todos los casos. Sin embargo, la herniación inguinoescrotal extensa de la vejiga es muy rara. Los hallazgos radiográficos de la hernia inguinoescrotal vesical fueron primero descritos por Levine en 1951, y se refirieron como cistocele escrotal.1 Los hombres con síntomas y antecedentes de corrección quirúrgica de hernia inguinal, tienen un alto riesgo de hernia vesical. Típicamente, los pacientes con cistocele escrotal presentan aumento del volumen del escroto "vaciamiento en dos etapas" y en ocasiones, retención aguda de orina. El tratamiento de esta patología es la corrección quirúrgica. Las hernias inguinoescrotales no tratadas pueden estar asociadas a infarto vesical o a retención aguda de orina, que incluso podrían poner en riesgo la función renal.2,3
¿ PRESENTACIÓN DEL CASO
Paciente masculino de 65 años de edad, que ingresó al Servicio de Urgencias por presentar hematuria macroscópica de dos días de evolución, acompañado de síntomas de almacenamiento vesical, disuria y tenesmo vesical. A la exploración física se identificó una hernia inguinoescrotal no reductible izquierda, de aproximada mente 15 cm. Se colocó sonda foley transuretral 20Fr de tres vías, observándose un aumento del flujo urinario al ejercer presión sobre el saco herniario. El examen general de orina mostró abundantes eritrocitos, bacterias y leucocitos en gran cantidad. El ultrasonido renovesicoprostático identificó ambos riñones normales, vejiga pobremente distendida con mala visualización y contenido líquido en saco herniario.
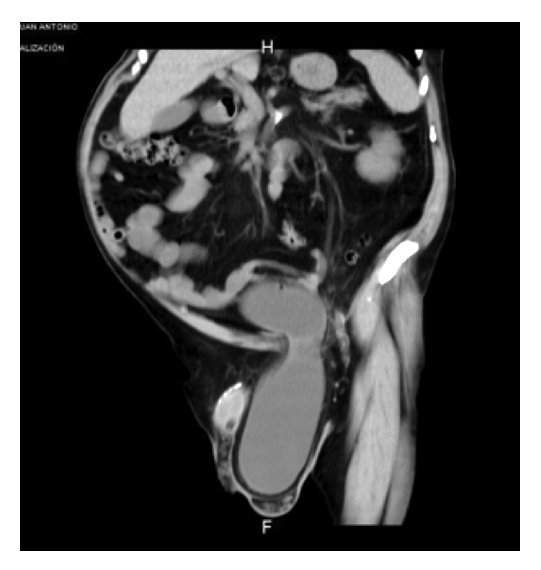
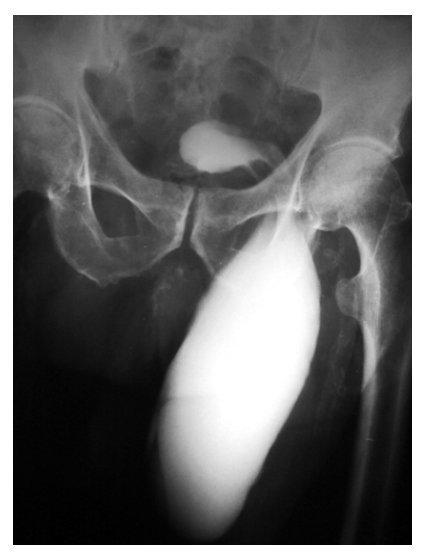
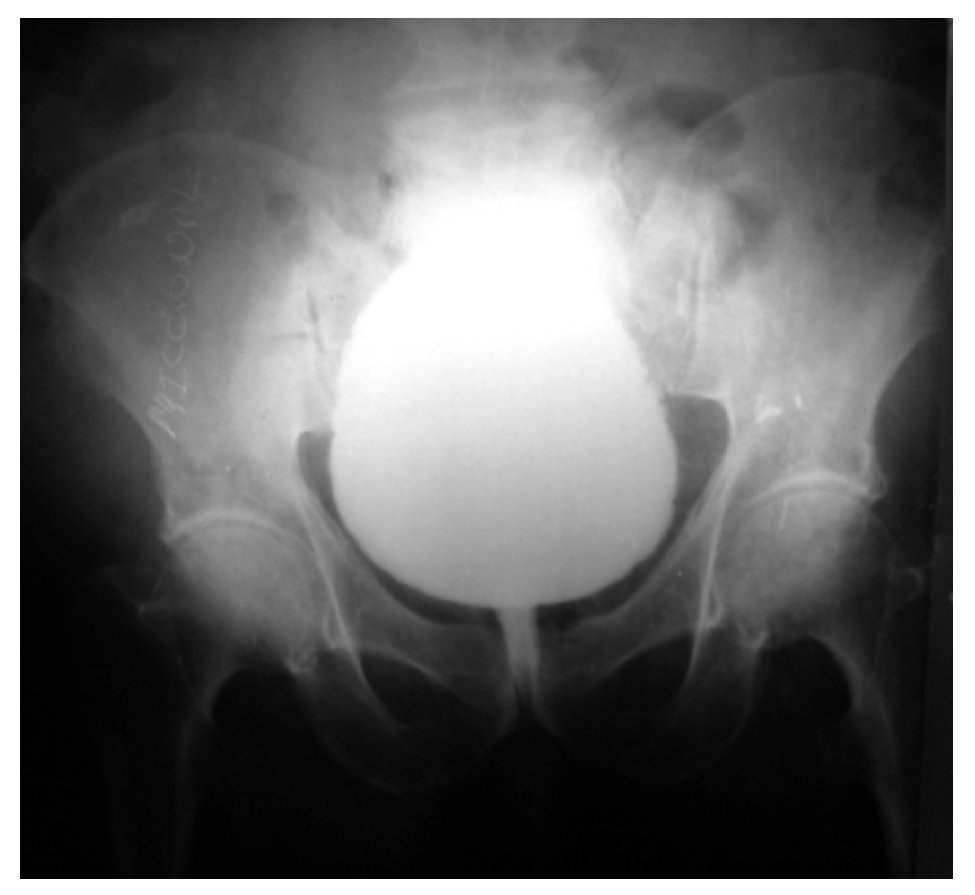
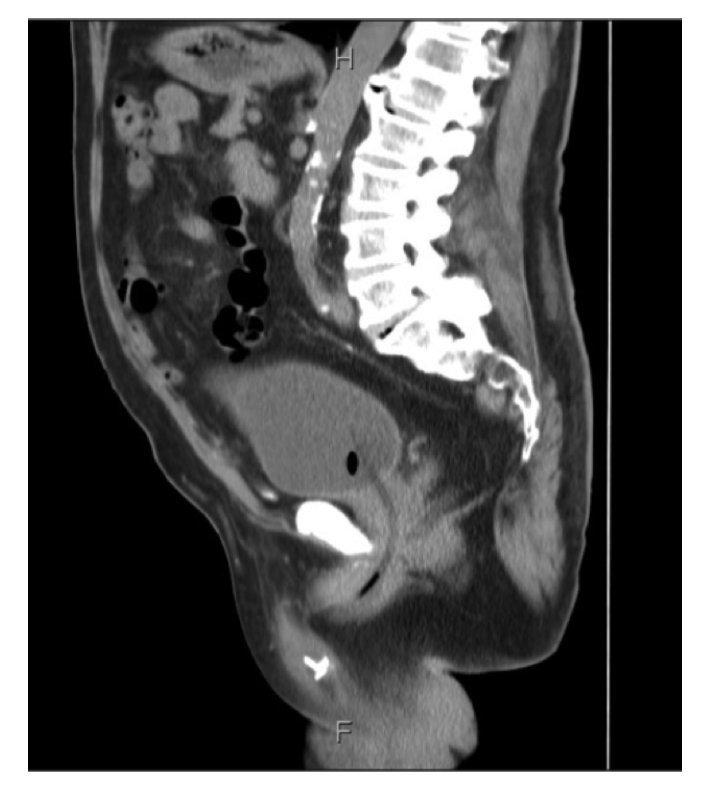
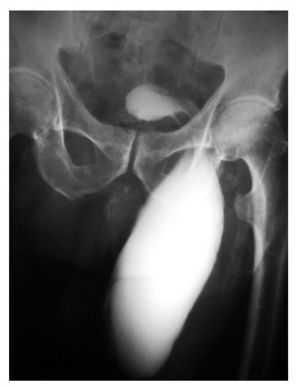
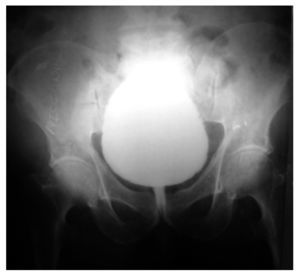
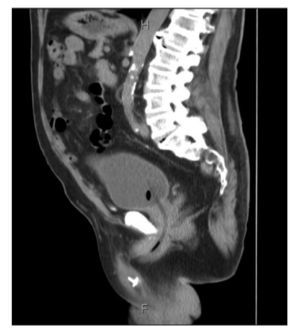
Se tomó una tomografía computada (TAC) como protocolo de estudio para hematuria, observándose hernia inguinoescrotal izquierda contendiendo parte de vejiga, así como sonda foley bien colocada (Figura 1). Por este motivo, se realizó un cistouretrograma que mostró parte de la vejiga saculada por abajo del pubis, correspondiendo al lugar del saco herniario (Figura 2).
Figura 1.Tomografía axial computada abdominopélvica, donde se muestra el cistocele escrotal.
Figura 2.Cistograma miccional fase de llenado, donde se demuestra herniación vesical a escroto.
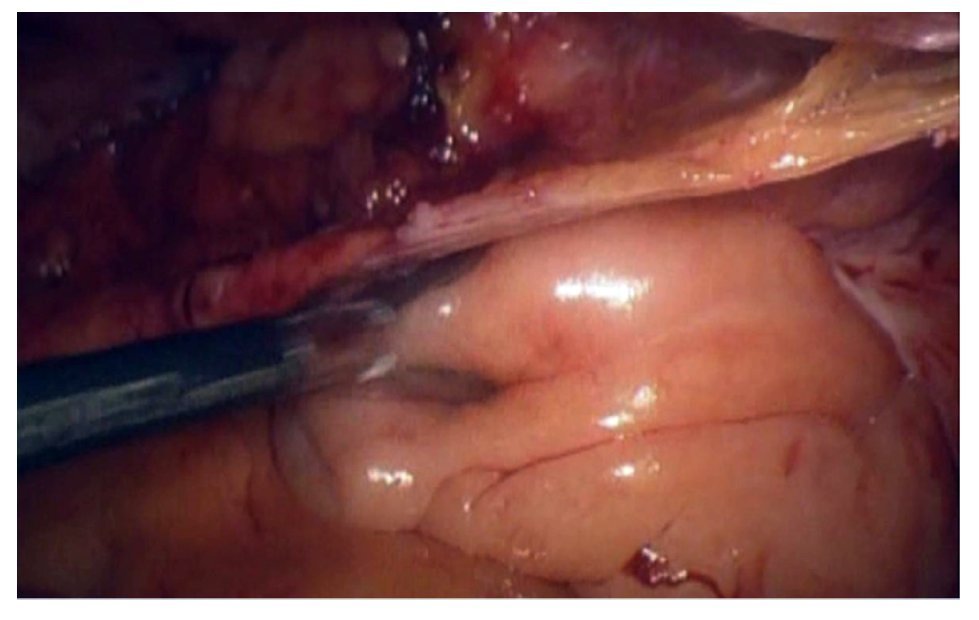
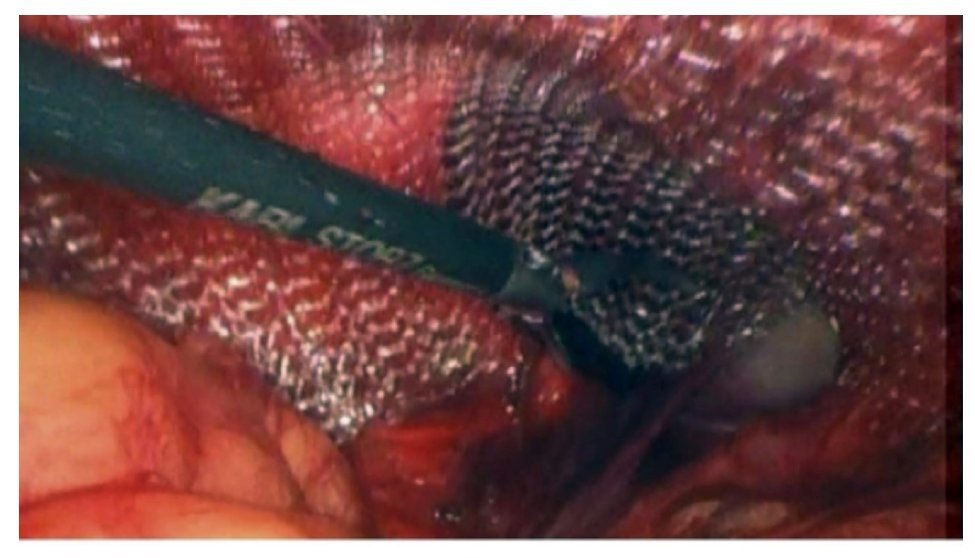
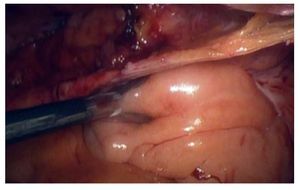
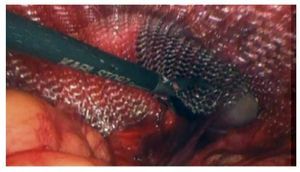
Se realizó reparación laparoscópica transperitoneal y corrección del defecto herniario. Posterior a la anestesia general, se colocó al paciente en trendelenburg forzado, se colocaron cuatro puertos laparoscópicos. El primero supraumbilical de 10 mm para la cámara usándose lente de 30°, el segundo pararectal izquierdo a 3 cm de la cresta ilíaca y un tercero entre estos dos de 5 mm, el cuarto puerto también de 5 mm, se colocó pararectal derecho, la disposición fue en diamante. La pneumoinsuflación fue de 15 mmHg a 2 L/min. La vejiga no fue visualizada en su posición normal, porque estaba totalmente prolapsada a través del anillo inguinal interno (Figura 3). El peritoneo fue incidido en forma de U invertida, tomando como punto de referencia el anillo inguinal interno y el ligamento umbilical medio. Después de una prologada disección preperitoneal, así como tracción medial de la cúpula vesical, la vejiga fue reposicionada en el espacio retropúbico. Se identificó el cordón espermático, mismo que no fue manipulado. Se colocó una malla de polipropileno preperitoneal, la cual fue fijada con prolene 2-0 al anillo inguinal profundo y ligamento de Cooper, posteriormente se peritonealizó la malla (Figura 4). La recuperación posoperatoria fue hacia la mejoría, siendo egresado al segundo día de posoperatorio, con un gasto por el drenaje menor a 25 cc. Permaneció con sonda foley transuretral por cinco días, a su retiro presentó micciones espontáneas. Actualmente, bajo tratamiento médico con tamsulosina y en seguimiento, con medición de orina residual en ecografía de 20 cc. El resultado de la cirugía posterior al reposicionamiento vesical y aplicación de malla fue exitoso (Figuras 5 y 6).
Figura 3. Visión laparoscópica del momento de la reducción de la vejiga prolapsada.
Figura 4.Colocación de malla y fijación de la misma.
Figura 5. Cistograma miccional fase miccional, donde se observa la vejiga ya en su topografía normal.
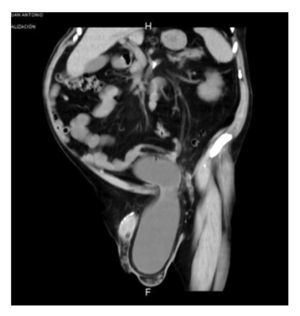
Figura 6. Tomografía computada abdominopélvica posterior a la cirugía.
¿ DISCUSIÓN
La mayoría de los pacientes con hernia inguinal tienen una debilidad del canal inguinal, en su pared posterior. La pared inguinal posterior está compuesta de la condensación de la fascia transversalis, cubierta con extensiones aponeuróticas del arco aponeurótico del abdominus transversus. El tejido condensado fibrocolagenoso y las extensiones aponeuróticas proveen soporte mecánico a la pared inguinal posterior, para resistir la presión intraabdominal y sus cambios. La fuerza de la condensación aponeurótica está directamente relacionada, al número de fibras aponeuróticas que contiene. Consecuentemente, si estas extensiones aponeuróticas están ausentes, la fascia transversalis sola no puede resistir los aumentos de la presión intraabdominal por largos periodos, dando lugar a la herniación. Por lo tanto, la intervención quirúrgica va encaminada hacia remplazar estos elementos con material sintético, y de esta forma pueda resistir los aumentos de la presión intraabdominal.4,5
Está reportado que del 1% al 4%, las hernias inguinales involucran la vejiga. En pacientes masculinos, la hernia vesical generalmente ocurre en el canal inguinal, mientras que en pacientes femeninos generalmente ocurre en el anillo femoral.6 La mayoría de los casos ocurre en el lado derecho y son hernias del tipo directo. Muchos de estos casos son encontrados de forma incidental, durante la reparación de una hernia. Las hernias inguinoescrotales de gran tamaño que involucran vejiga son siempre asociadas con síntomas de vaciamiento y reducción en el tamaño de la masa herniaria, después del vaciamiento y micción en dos etapas, esto es un dato clínico importante para el diagnóstico.
En el examen físico, la hernia vesical se puede con fundir con intestino herniado, epiplón herniado, hidrocele, espermatocele o cualquier otra patología de la región inguinal. Aunque no se ha dilucidado bien, algunas de las posibles etiologías están relacionados a obstrucción del tracto de salida urinario (crecimiento prostático, prostatitis, estenosis de uretra, entre otras).7
Pocos son los reportes que existen sobre esta patología, y aún más escasos los reportes sobre el tratamiento laparoscópico del cistocele inguinoescrotal.8
¿ CONCLUSIONES
La reparación laparoscópica de esta patología resulta ser reproducible, con resultados aceptables.
Correspondencia: Dr. José Antonio Zapata-González.
Arístides 640. Col. Cumbres Tercer Sector. C.P. 64610. Monterrey N.L., México.
Teléfono: 8300 3922.
Correo electrónico:drantoniozapata@hotmail.com