¿ INTRODUCCIÓN
Las primeras intervenciones quirúrgicas urológicas en las que se usó un cianoacrilato fueron experimentales y se realizaron en 1970, cuando Aivazian, Kiparisov y Poliakova reportaron la efectividad del mismo como adhesivo tisular en cirugía renal.1 Desde entonces se han realizado varios estudios que reportan la efectividad de los cianoacrilatos en la cirugía urológica.2-6
De las lesiones vesicales, 60% son intraperitoneales, 30% extraperitoneales y 10% mixtas.7 Las lesiones extraperitoneales pueden ser tratadas en forma conservadora con la colocación de una sonda transuretral permanente, lo que resuelve hasta 85% de esos casos.8
El tratamiento convencional de la perforación vesical intraperitoneal consiste en realizar una laparotomía exploradora (o abordaje laparoscópico) para reparar la lesión, suturando la vejiga con material absorbible, lavado peritoneal y drenaje vesical permanente.9
Este estudio se realizó para buscar una técnica alternativa a la sutura de la perforación vesical. Deseamos determinar si 2-cianoacrilato de n-butilo (Tisuacryl®) es útil y seguro en la reparación de esta lesión, por lo que creamos un modelo en perros para comparar ambas técnicas. Como antecedentes, ubicamos dos trabajos publicados similares a este.3,5
Utilizamos este adhesivo debido a que fue donado al Laboratorio de Adiestramiento e Investigación Quirúrgica de la Escuela Médico Militar por el Centro de Biomateriales (BIOMAT) de la Universidad de la Habana, República de Cuba.
¿ MATERIAL Y MÉTODOS
Se trata de un estudio experimental. Todos los procedimientos se realizaron de acuerdo con los lineamientos descritos en la NOM-062-ZOO-1999: Especificaciones técnicas para la producción, cuidado y uso de los animales de laboratorio. Se solicitó y se obtuvo la autorización del Comité interno para el cuidado y uso de animales de laboratorio, dependiente del Comité de Ética de la Escuela Médico Militar, para realizar este estudio.
El adhesivo utilizado en este trabajo (Tysuacryl®, 2-cianoacrilato de n-butilo, violeta de genciana como colorante y estabilizadores de la polimerización) fue donado a los autores por la Universidad de La Habana. Las suturas, fármacos, material de curación, soluciones y alimentos utilizados en este trabajo fueron adquiridos por los autores con recursos propios, en diversos comercios establecidos.
El estudio se realizó, de acuerdo con un muestreo de conveniencia, en 30 perros adultos mestizos, vivos, de cualquier sexo, con peso entre 12 kg y 25 kg; edad de 2 a 5 años, de aspecto saludable y sometidos a desparasitación y vacunación, obtenidos del bioterio del Laboratorio de Adiestramiento e Investigación Quirúrgica de la Escuela Médico Militar.10
Se dividió al universo de estudio en dos grupos de 15 sujetos cada uno, elegidos por sorteo. Al grupo experimental se le realizó perforación vesical y reparación con 2-cianoacrilato de N-butilo; al grupo control, se le realizó perforación vesical y reparación con sutura interrumpida en dos planos utilizando catgut crómico calibre 3-0.
El estudio comenzó con un período de veintiún días de observación en cautiverio, luego del cual a cada sujeto de ambos grupos, se le realizó laparotomía por incisión en línea media (primer tiempo quirúrgico) bajo anestesia general (ketamina y pentobarbital sódico), intubación orotraqueal y ventilación mecánica, drenaje urinario transuretral con sonda de Foley; disección por planos hasta exponer la vejiga; hidratación intravenosa con 500 mL de solución Hartmann con objeto de obtener el llenado vesical con orina y la ulterior colocación de dos puntos de referencia ("riendas") en el domo de la vejiga, a 5 cm de distancia entre sí.
A cada sujeto del grupo experimental se le realizó una incisión de tres centímetros de longitud, en sentido horizontal, con bisturí, en el domo de la vejiga, hasta ver expuesta la mucosa vesical y observar fuga de orina; se realizó hemostasia con electrocauterio; se afrontó manualmente la incisión y se le reparó mediante aplicación del adhesivo tisular 2-cianoacrilato de n-butilo, hasta que polimerizó. Se corroboró la impermeabilidad del cierre, llenando la vejiga urinaria con solución salina isotónica a través de la sonda de Foley; se devolvió la vejiga a la cavidad peritoneal; se cerró el abdomen por planos y se retiró la sonda de Foley.
A cada sujeto del grupo control se le realizó una incisión de tres centímetros de longitud, en sentido horizontal, con bisturí, en el domo de la vejiga, hasta ver expuesta la mucosa vesical y observar fuga de orina; hemostasia con electrocauterio; se reparó la incisión en dos planos mediante sutura interrumpida con catgut crómico calibre 3-0; se comprobó la impermeabilidad del cierre llenando la vejiga urinaria con solución salina isotónica a través de la sonda de Foley; se devolvió la vejiga a la cavidad peritoneal; se cerró el abdomen por planos y se quitó la sonda de Foley.
Todos los sujetos fueron sometidos a ayuno durante ocho horas preoperatorias y doce horas posoperatorias. Luego de la intervención quirúrgica, a cada sujeto se le administró el analgésico meglumine de flumixín, a razón de 1 mg por kg de peso por vía intramuscular cada 24 horas durante los primeros tres días posoperatorios; amoxicilina, 22 mg por kg de peso, por vía intramuscular cada doce horas durante los primeros cinco días posoperatorios, así como nitrofurazona crema a 2%, en el sitio de cierre de la piel durante los primeros diez días posoperatorios.
Durante veintiún días de posoperatorio, se vigiló a los sujetos, observando diariamente su estado general, comportamiento y hábitos de alimentación, defecación y micción. Durante los períodos de observación pre y posoperatoria, se alimentó a los sujetos con croquetas comerciales, con un aporte calórico de 70 a 75 kilocalorías/kg/día.
Luego de veintiún días, cada sujeto fue sometido a una segunda intervención quirúrgica bajo anestesia general (ketamina y pentobarbital sódico, intubación orotraqueal y ventilación mecánica), para resecar la vejiga urinaria completa.
Luego de obtener cada pieza, durante la segunda intervención quirúrgica se sacrificó a cada sujeto mediante sobredosis de anestesia. Las piezas quirúrgicas fueron fijadas en formol a 10% cada una por separado, rotuladas y enviadas al departamento de Patología del Hospital Central Militar para procesarlas, obteniéndose dos cortes por cada pieza, del sitio de incisión y reparación; los cortes se tiñeron, uno con la técnica de hematoxilina y eosina, y otro con la técnica de Masson, y fueron analizados con un microscopio óptico OLYMPUS BX50 por un patólogo.
Se analizaron las siguientes variables:
1. Peso
2. Signos vitales (frecuencia cardíaca, frecuencia respiratoria y temperatura)
3. Tiempo quirúrgico (minutos): desde el momento de incidir la piel hasta el momento de finalizar la sutura dérmica.
4. Inflamación: conteo de las células inflamatorias (polimorfonucleares y monomorfonucleares)
5. Fibrosis (fibras de colágeno en el sitio de la cicatriz).
6. Hemorragia: conteo de eritrocitos extravasados
7. Células gigantes: conteo
Se compararon los resultados obtenidos con la sutura y con el 2-cianoacrilato de n-butilo, para buscar diferencias estadísticamente significativas entre los dos grupos.
¿RESULTADOS
En las instalaciones del Laboratorio de Adiestramiento e Investigación Quirúrgica de la Escuela Médico Militar, se realizó la técnica quirúrgica descrita previamente a un total de treinta sujetos que cumplieron los criterios de inclusión: quince del grupo control y quince del grupo experimental.
Se realizó un seguimiento posoperatorio de veintiún días, revisando diariamente el estado general y el comportamiento y los hábitos de alimentación, defecación y micción de los sujetos: no se observaron cambios que hicieran sospechar alguna complicación quirúrgica. No se documentó caso alguno de hematuria macroscópica y no hubo casos de infección, seroma, absceso ni de dehiscencia de la herida.
Todos los sujetos sobrevivieron desde el primer día del período de observación hasta el día de su sacrificio. Se midieron peso, frecuencia cardiaca, frecuencia respiratoria y temperatura de cada sujeto en los períodos preoperatorio y posoperatorio inmediatos y en los días uno, dos, tres, 14 y 21 del período posoperatorio. Se tomó como referencia el registro preoperatorio y se comparó éste con todos los demás registros mediante la prueba de comparación múltiple de Tukey. Todos los registros fueron normales y no se encontró diferencia estadísticamente significativa (p = 0.05) al comparar los registros de estas variables en cada sujeto.
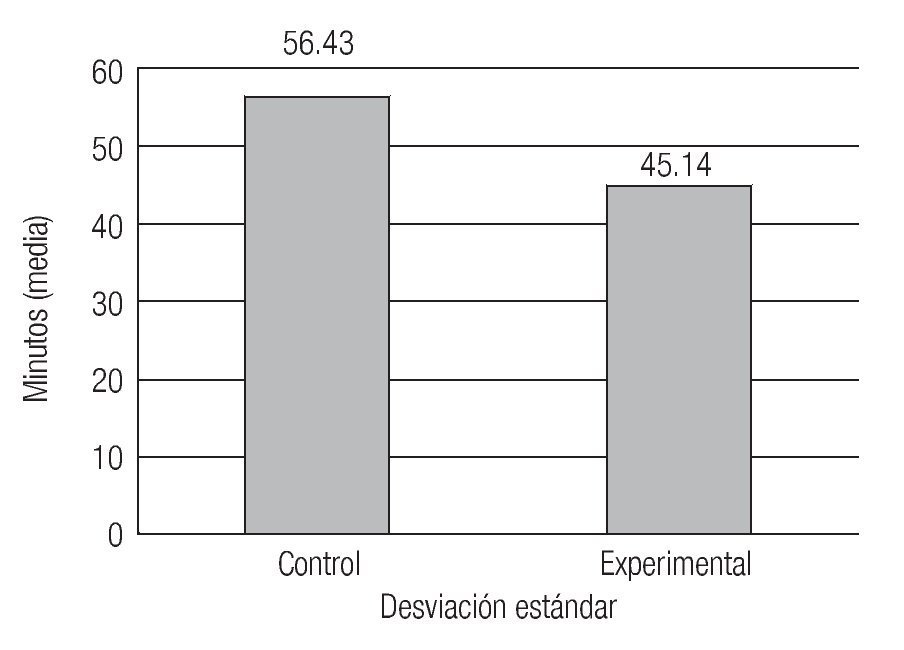
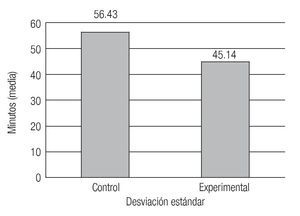
Se utilizó un cronómetro para medir el tiempo empleado en realizar cada intervención (primer tiempo quirúrgico). Todas las intervenciones fueron realizadas por el mismo cirujano. Al comparar los tiempos con la prueba t pareada (n = 15), se evidenció: valor mínimo de 40 minutos en el grupo control (con sutura) y 33 minutos en el grupo experimental (con 2-cianoacrilato de n-butilo); valor máximo de de 65 minutos en el grupo control y de 58 minutos en el grupo experimental; media de 56.43 minutos en el control y de 45.14 minutos en el experimental; desviación estándar (DS) de 20.43 en el control y de 15.84 en el experimental. Se evidenció diferencia estadísticamente significativa entre ambos grupos (p = 0.0001). El tiempo quirúrgico fue menor en el grupo experimental (Imagen 1).
Imagen 1. Comparación del tiempo quirúrgico.
No se encontró caso alguno de dehiscencia de la reparación de la incisión vesical, ni en el grupo control ni en el grupo experimental. Se obtuvo un total de treinta muestras y se procesó un total de sesenta laminillas, con las tinciones de hematoxilina y eosina y tinción de Masson para cada muestra.
Hallazgos microscópicos
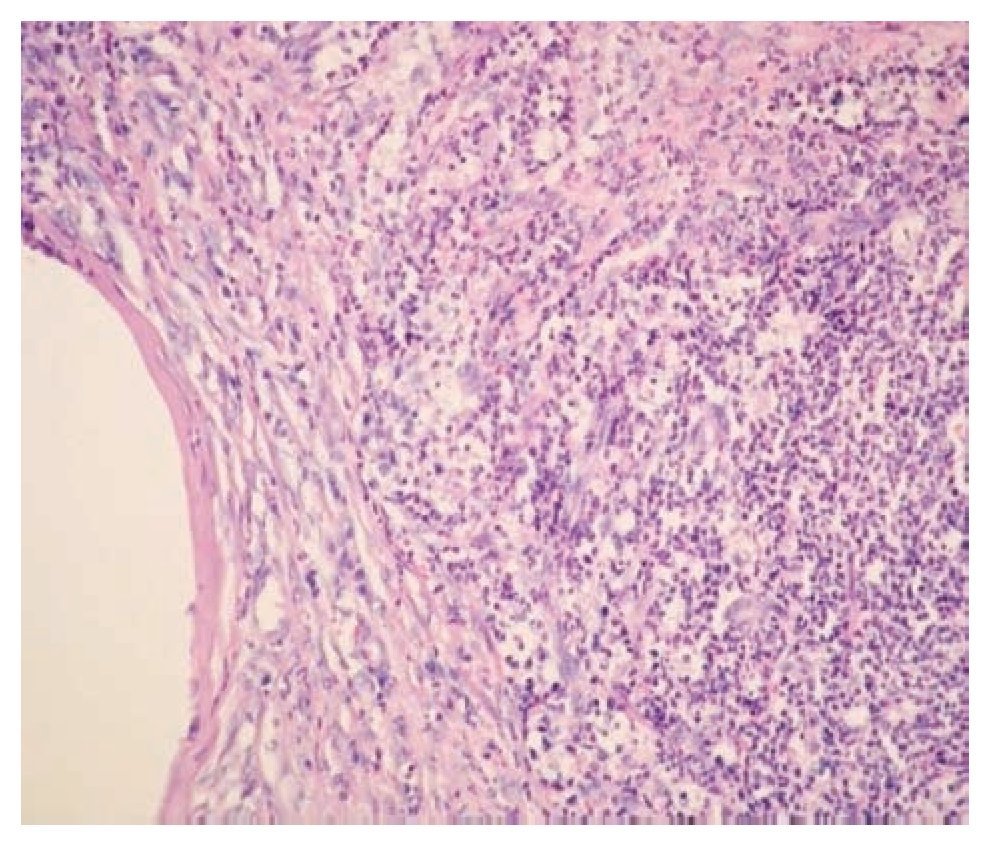
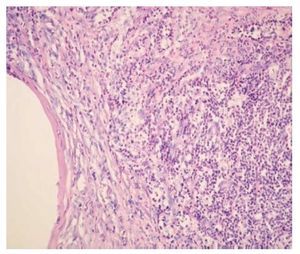
Células polimorfonucleares: Se comparó el conteo celular entre ambos grupos mediante la prueba de Mann Whitney, encontrándose (n = 15): valor mínimo de 13% en el grupo control (con sutura) y de 4% en el grupo experimental (con 2-cianoacrilato de n-butilo); valor máximo de 20% en el grupo control y de 12% en el grupo experimental; media de 18% en el control y de 10% en el experimental; y DS de 8.43 en el control y de 4.19 en el experimental. Se encontró diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos infiltrado de células polimorfonucleares en el grupo experimental (Imagen 2).
Imagen 2. Microfotografía en la que se observa defecto ocasionado por sutura, rodeado de células polimorfonucleares y monomorfonucleares. Sujeto del grupo control. Tinción hematoxilina y eosina, 10X.
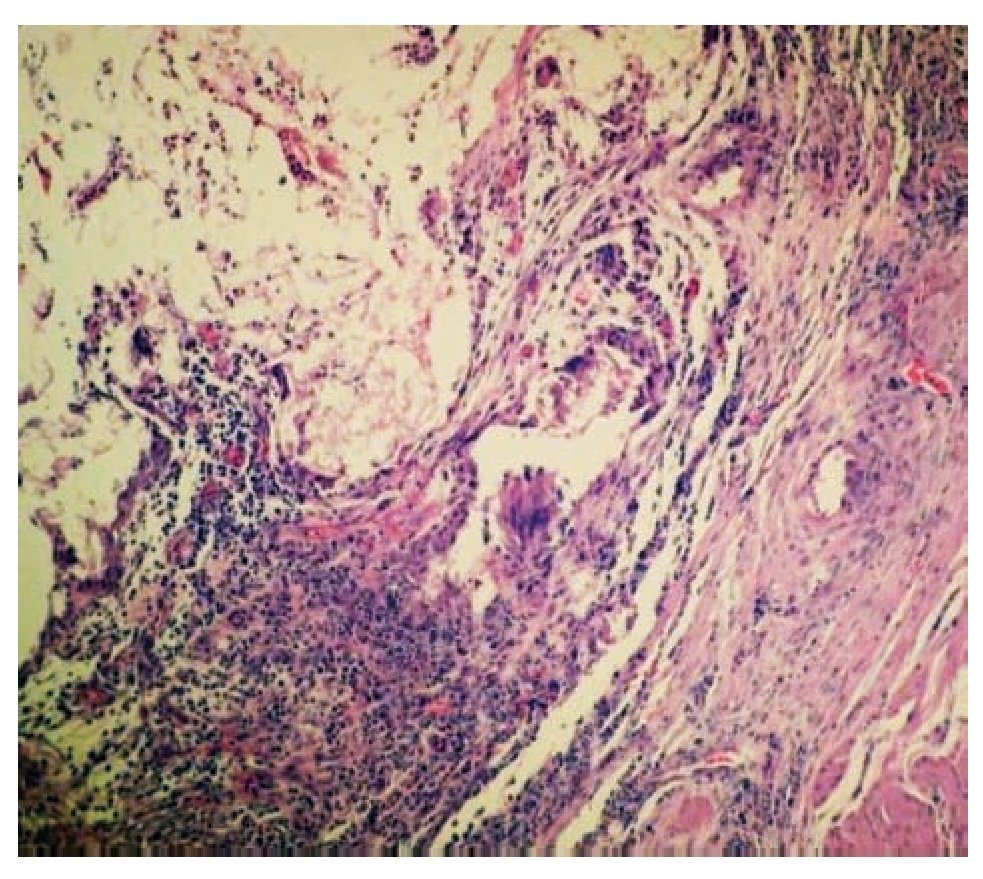
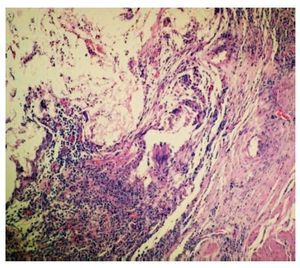
Linfocitos: Se comparó conteo celular entre ambos grupos mediante la prueba de Mann Whitney, encontrán-dose (n = 15): valor mínimo de 59% en el grupo control y de 36% en el grupo experimental; valor máximo de 70% en el grupo control y de 42% en el grupo experimental; media de 68% en el control y de 40% en el experimental; y DS de 31.8 en el control y 18.76 en el experimental. Se encontró diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos infiltrado linfocitario en el grupo experimental (Imagen 3).
Imagen 3. Microfotografía en la que se observa células inflamatorias y restos del adhesivo adoptando formas caprichosas. Sujeto del grupo experimental. Tinción hematoxilina y eosina, 5X.
Células plasmáticas: Se comparó el conteo celular entre ambos grupos mediante la prueba de Mann Whitney, encontrándose (n = 15): valor mínimo de 23% en el grupo control (con sutura) y de 13% en el grupo experimental (con 2 cianoacrilato de n-butilo); valor máximo de 27% en el grupo control y de 18% en el grupo experimental; media de 24.30 % en el control y de 16.33% en el experimental; DS de 9.18 en el control y de 7.82 en el experimental. Se encontró diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos infiltrado de células plasmáticas en el grupo experimental.
Macrófagos. Se comparó el conteo celular entre ambos grupos con la prueba de Mann Whitney, encontrándose (n = 15): valor mínimo de 5% en el grupo control y de 3% en el grupo experimental; valor máximo de 8% en el grupo control y de 5% en el grupo experimental; media de 6.7% en el control y de 4.8% en el experimental; DS de 2.85 en el control y de 1.97 en el experimental. Se evidenció diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos infiltrado de macrófagos en el grupo experimental.
Fibrosis. Se comparó la fibrosis entre ambos grupos con la prueba t no pareada, encontrándose (n = 15): valor mínimo de 30% en el grupo control y 20% en el grupo experimental; valor máximo de 50% en el grupo control y de 30% en el grupo experimental; media de 45.43% en el control y de 23.77% en el experimental; DS de 11.87 en el control y de 7.21 en el experimental. Se encontró diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos fibrosis en el grupo experimental.
Hemorragia. Se comparó el conteo de eritrocitos extravasados entre ambos grupos con la prueba t no pareada, encontrándose (n = 15): valor mínimo de 9% en el grupo control y de 0% en el grupo experimental; valor máximo de 32% en el grupo control y de 8% en el grupo experimental; media de 28.33% en el control y de 7% en el experimental; DS de 7.61 en el control y de 2.16 en el experimental. Se encontró diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos hemorragia en el grupo experimental.
Células gigantes. Se comparó el conteo celular entre ambos grupos mediante la prueba de Mann Whitney, encontrándose (n = 15): valor mínimo de 3% en el grupo control y de 2% en el grupo experimental; valor máximo de 5% en el grupo control y de 4% en el grupo experimental; media de 3.9% en el control y de 2.3% en el experimental; DS de 1.48 en el experimental y de 1.19 en el control. Se encontró diferencia estadísticamente significativa entre ambos grupos (p = 0.0001): hubo menos infiltrado de células gigantes en el grupo control.
¿DISCUSIÓN
Las lesiones vesicales pueden producirse por traumatismos cerrados o por traumatismos penetrantes.11 Es más común la rotura vesical por traumatismo cerrado y su causa más frecuente son los accidentes de tráfico.7 Los traumatismos penetrantes habitualmente se deben a lesión por objetos punzocortantes12 o por proyectiles de arma de fuego.13 La perforación de la vejiga debida a trauma es más frecuente en hombres.14 La iatrogénica es más frecuente en mujeres debido a que la mayoría de las mismas ocurren durante procedimientos ginecológicos.15,16
Los traumatismos vesicales cerrados se clasifican en: contusión, estallido y perforación.17 La contusión vesical se caracteriza por la aparición de equimosis, hematoma submucoso e inclusive desgarro de la mucosa. Son las lesiones más frecuentes18 y generalmente evolucionan de forma espontánea hacia la curación completa, sin secuelas, mediante la colocación de una sonda vesical durante siete u ocho días. El estallido vesical por sobre distensión es típico de traumatismos o caídas accidentales en pacientes ebrios, con la vejiga urinaria llena.19,20 La perforación vesical puede ser: extraperitoneal, intraperitoneal o mixta.7
Las lesiones extraperitoneales pueden ser tratadas en forma conservadora con la colocación de una sonda transuretral durante 10 días y esto es suficiente hasta en 85% de los casos. En cambio, todas las lesiones intraperitoneales deben ser exploradas quirúrgicamente.8
La perforación vesical intraperitoneal ocurre en una vejiga distendida completamente, por un incremento súbito de la presión intravesical en un traumatismo abdominal contuso, lo cual resulta en un daño en la porción más débil, que es el domo vesical.21
Hay lesiones de la vejiga muy pequeñas causadas por las agujas de Veres, por la inserción de puertos durante procedimientos laparoscópicos o por procedimientos de suspensión del cuello de la vejiga, los que a veces pueden manejarse de forma conservadora con drenaje permanente con una sonda vesical.22
El diagnóstico de la perforación vesical se sospecha por el cuadro clínico.7 La confirmación diagnóstica de perforación vesical se obtiene con la uretrocistografía (con sensibilidad de 85% a 100%) que sólo se realizará si se ha descartado rotura uretral. En las perforaciones extraperitoneales se observa fuga del contraste, confinado a la pelvis. En las intraperitoneales, el medio de contraste se ve de manera difusa en la cavidad peritoneal y puede acumularse en los corredores parietocólicos o en el espacio subdiafragmático. La urografía intravenosa tiene una sensibilidad de 15% en el diagnóstico de perforaciones vesicales. La TC sola tiene poco valor diagnóstico, pero al realizarla con cistografía proporciona información del tamaño y localización de la rotura.23,24
Durante la exploración quirúrgica, la perforación de la vejiga se puede confirmar mediante irrigación de la vejiga a través de un catéter uretral y observando la fuga de líquido. Los defectos de la vejiga pueden repararse con dos capas de sutura absorbible, luego de lo cual la vejiga se llena nuevamente para verificar si existe o no fuga. La recuperación de los casos no complicados generalmente es la regla.22
Los adhesivos tisulares son sustancias que polimerizan en contacto con los tejidos, con lo que ofrecen resistencia a su separación. Un adhesivo tisular ideal debe tener como características fortaleza, biocompatibilidad, seguridad y biodegradabilidad. Los dos principales grupos de adhesivos tisulares disponibles para uso clínico son los derivados del cianoacrilato y los sellantes de fibrina, además de algunos compuestos semisintéticos.25,26
Los derivados del cianoacrilato son adhesivos poderosos; forman una barrera impermeable tras su polimerización, y tienen poder bacteriostático.27 Fueron introducidos al uso en medicina a mediados del siglo pasado, pero se encontró que presentaban gran toxicidad al entrar en contacto con tejidos vivos, además de que esta toxicidad era inversamente proporcional a la longitud de su cadena lateral. Desde entonces, hasta la fecha se han desarrollado diferentes compuestos derivados de aquellos originales. Los más usados son el cianoacrilato de n-butilo y el cianoacrilato de n-octilo. Ambos han sido probados en muchos usos médicos, pero formalmente sólo se han aprobado para heridas en piel y emboloterapia. De esos dos, el segundo ha mostrado tener un mayor poder adhesivo y menos reactividad tisular; sin embargo, el cianoacrilato de n-butilo ha sido útil en varias aplicaciones.26,28-31
El Tisuacryl® es un compuesto con la base de 2-cianoacrilato de n-butilo, desarrollado en Cuba, mismo que ha sido probado para distintos usos en medicina, encontrándose resultados favorables en muchos de ellos.32
En este estudio, para buscar indicios de alguna complicación quirúrgica, comparamos los registros de peso en los períodos preoperatorio y posoperatorio y no encontramos diferencia estadísticamente significativa. Sin embargo, observamos una tendencia a la ganancia de peso durante los días previos a la segunda intervención quirúrgica, similar en ambos grupos, lo que atribuimos a la alimentación controlada y al sedentarismo.
Con el mismo objetivo se midieron y compararon los signos vitales (frecuencia cardiaca, frecuencia respiratoria y temperatura), los cuales se mantuvieron sin evidencia de diferencia estadísticamente significativa.
La función vesical se vigiló mediante la observación de los hábitos de micción de cada sujeto: no se observó alteración alguna. Los hábitos alimentarios y defecatorios de todos los sujetos de los dos grupos fueron normales luego de 24 horas de la primera laparotomía y hasta la segunda operación. Aunque no fueron variables previstas, no hubo casos de dehiscencia, seroma, absceso o infección en la herida.
Originalmente este trabajo se diseñó de una manera distinta a la que se describe. La primera diferencia consistió en que en el original se previó colocar a cada sujeto una sonda de drenaje urinario transuretral permanente durante diez días posoperatorios. Sin embargo, todos los sujetos se quitaron la sonda en un plazo máximo de 24 horas luego de recuperarse de la anestesia, por lo que se cambió el diseño y ya no se les colocó sonda. Pensamos que el adhesivo no resistiría la tensión de la vejiga llena, pero no fue así: lo pudimos comprobar transitoriamente en el período transoperatorio del primer tiempo quirúrgico, al llenar la vejiga urinaria con solución salina mediante una sonda transuretral para comprobar la impermeabilidad del cierre. La segunda diferencia consistió en que en el estudio original se previó resecar únicamente la zona del domo de la vejiga en la que se había efectuado el corte y la reparación; sin embargo, en los sujetos del grupo experimental que llegaron a la segunda intervención quirúrgica se observó la vejiga urinaria sin cicatriz macroscópica alguna y en varios casos no se tomó la pieza quirúrgica del sitio correcto, lo que se supo durante la observación con microscopio. Entonces se decidió resecar la vejiga completa.
Con base en el registro de los tiempos quirúrgicos, coincidimos con Orozco-Razón,33 Piñeros-Fernández,34 y Maw,35 quienes comunicaron que los tiempos quirúrgicos son menores con el uso del adhesivo que con suturas, pues con éstas se requiere de más maniobras. La disminución del tiempo quirúrgico es uno de los principios de la cirugía de control de daños,36 aplicable en este trabajo en el caso de la perforación vesical por trauma; la cirugía de control de daños se debe realizar mediante una correcta evaluación de cada caso, llevando a cabo técnicas quirúrgicas sencillas y en el menor tiempo posible, con el fin de estabilizar a un paciente traumatizado; el beneficio de la disminución del tiempo quirúrgico también se puede aplicar en los casos de cirugía urgente por perforación de otra etiología. Cañizares y colaboradores,37 aseguran que se requiere de experiencia para usar este adhesivo; sin embargo en este estudio comprobamos que a pesar de una experiencia limitada, los tiempos quirúrgicos fueron menores en el grupo experimental. Es opinión personal de los autores que la técnica de reparación es más sencilla con el adhesivo.
El hallazgo más importante en este estudio fue que tanto el adhesivo tisular como las suturas mostraron la misma utilidad y seguridad para reparar la lesión vesical que se ocasionó en este modelo, ya que no se encontró caso alguno de dehiscencia de las reparaciones. El objetivo de este trabajo consistió en comparar ambas técnicas, las cuales dieron idénticos resultados en ese aspecto.
La ausencia cicatriz macroscópica con el uso del 2-cianoacrilato de n-butilo coincide con la mayoría de los reportes publicados con respecto al beneficio estético; sin embargo, ya que esta observación no tiene lugar al reparar una víscera, extrapolamos este resultado al beneficio funcional que implica una pared vesical casi indemne después de recuperarse del procedimiento. En el grupo experimental, la cicatriz macroscópica fue prácticamente inexistente, dejando la pared de la vejiga sin evidencia de daño.
En el estudio histológico se evidenció que en el grupo control hubo mayor reacción inflamatoria, que la atribuimos a que uno de los cuerpos extraños (material de sutura catgut crómico calibre 3-0) es un material orgánico; quizá esta sea la razón por la que el infiltrado inflamatorio fue mayor en el grupo control que en el experimental. También se encontraron más eritrocitos extravasados en el grupo control; probablemente debido al trauma de los tejidos con las agujas de la sutura.
El hallazgo de células gigantes en las muestras de tejido del grupo experimental concuerda con lo reportado por Pelissier,38 quien asegura que contienen residuos del cianoacrilato. Sin embargo, a pesar de la presencia de éstas, encontramos menor reacción inflamatoria en el grupo experimental.
Hasta el momento de realizar este trabajo, encontramos dos trabajos publicados de estudios similares a este, en los que Marcovich y colaboradores,3 así como Seifman y colaboradores,5 repararon una cistostomía en cerdos (ocho sujetos en un estudio y cuatro en el otro) con 2-octil cianoacrilato. La diferencia principal entre los resultados de estos estudios y los que reportamos en éste, consiste en que en los hallazgos histopatológicos esos autores no encontraron diferencias entre el adhesivo y las suturas: ambas técnicas ocasionaron los mismos cambios inflamatorios.
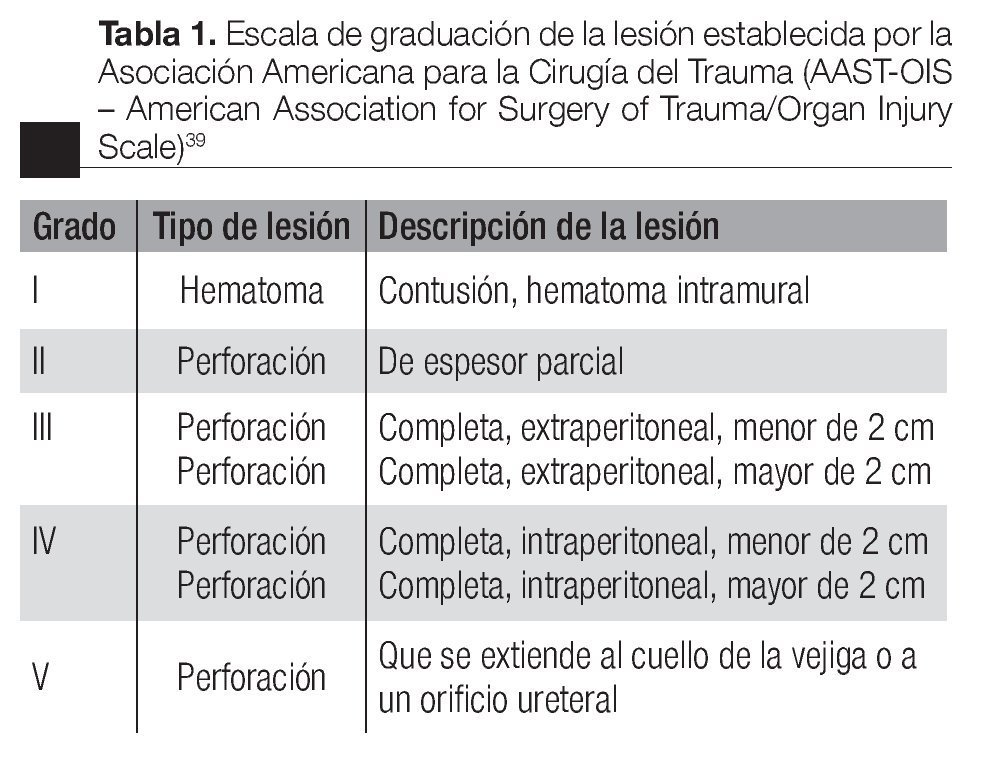
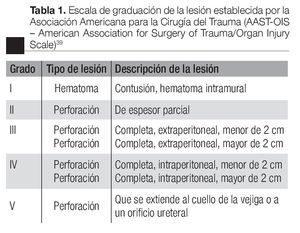
Las lesiones de la vejiga se clasifican, de acuerdo con la escala de graduación de la lesión establecida por la Asociación Americana para la Cirugía del Trauma (AAST-OIS -American Association for Surgery of Trauma/ Organ Injury Scale).39 Con respecto al grado de lesión, en este trabajo buscamos reproducir una lesión grado III AAST-OIS (Tabla 1).
Además, el Penetrating Abdominal Trauma Index asigna un factor de riesgo de 1 a 5 para cada órgano intrabdominal. Este número se multiplica por un segundo factor, basado en la gravedad de la lesión. La suma de todas las calificaciones será el Abdominal Trauma Index (ATI), que se correlaciona con la aparición de complicaciones como sepsis abdominal, abscesos, fístulas, infección de heridas, etc. El ATI es muy útil para prever complicaciones en pacientes traumatizados y sometidos a laparotomía, pero no incluye otros factores, como edad y lesiones asociadas. Los pacientes con una calificación del ATI mayor de 25 tienen mayor posibilidad (mayor de 50%), de desarrollar complicaciones sépticas.40
La evaluación de nuestros modelos experimentales por medio de esta calificación arrojó un resultado de dos (obtenido al anotar los datos del modelo experimental en la página electrónica http://www.medalreg. com/qhc/medal/ch29/29_11/29-11-ver9.php3#result), con lo que resultó que este modelo reprodujo un trauma abdominal penetrante leve, cuya probabilidad de desarrollar complicaciones sépticas es baja.
En este trabajo se intentó reproducir una perforación traumática de la vejiga con un objeto cortante. Pensamos que la técnica experimental descrita quizá se puede usar también en perforaciones de otra etiología. En este trabajo no se consideró comparar los costos de ambas técnicas. Sin embargo, sabemos que el costo del adhesivo es mucho mayor que el de las suturas, ya que en México el costo de cada ámpula de Tisuacryl® en el momento de realizar esta investigación era de $5 000.00 pesos mexicanos.
Este trabajo puede servir de base para realizar más investigaciones: para averiguar la utilidad de otros cianoacrilatos, para comparar este adhesivo con otros cianoacrilatos o con otras suturas (pues aunque en este estudio usamos catgut crómico, también se puede usar otros materiales para reparar perforaciones vesicales), para evaluar los cambios histopatológicos en el largo plazo y para evaluar si los beneficios superan el inconveniente del precio.
¿CONCLUSIONES
En este estudio:
1. El adhesivo tisular 2-cianoacrilato de n-butilo fue igual de útil y seguro que la sutura interrumpida con catgut crómico 3-0 para reparar una perforación vesical.
2. La reparación de la perforación de la vejiga urinaria fue más rápida con el adhesivo tisular 2-cianoacrilato de n-butilo.
3. El adhesivo tisular 2-cianoacrilato de n-butilo ocasionó menos cambios inflamatorios histopatológicos en la reparación de la perforación de la vejiga urinaria.
Este estudio se realizó en el Laboratorio de Adiestramiento e Investigación Quirúrgica de la, Escuela Médico Militar Lomas de Sotelo, México D.F. con el apoyo del Centro de Biomateriales (BIOMAT) de la Universidad de la Habana, República de Cuba.
Correspondencia:
Dr. Filiberto Dávila Serapio.
Boulevard Manuel Ávila Camacho y Cerrada de Palomas, sin número. Lomas de Sotelo, Delegación Miguel Hidalgo. CP 11650, México, D. F.
Teléfono 01-55-55407728, extensión 173.
Correo electrónico:thebossdavila@yahoo.com.mx