Las alteraciones dentomaxilofaciales propician una desarmonía en el maxilar y la mandíbula, distorsionando la estética facial y la función masticatoria. A medida que las intervenciones y osteotomías fueron siendo más complejas se hizo cada vez más evidente la necesidad de la colaboración del ortodoncista con el cirujano maxilofacial. Se presenta en este artículo el diagnóstico y tratamiento durante 1 año 8 meses de un paciente de 18 años con maloclusión esquelética clase III, mordida cruzada anterior y posterior uniteral, proinclinación dental superior y retroinclinación inferior, y crecimiento vertical. Se opta por un tratamiento quirúrgico-ortodóncico, el cual se divide en tres fases: Primera fase prequirúrgica con la colocación de aparatología sistema Roth 0.022×0.028 y secuencia de arcos, segunda fase quirúrgica realizando cirugía triple, Le Fort I maxilar de avance, con cirugía segmentaria del lado izquierdo y osteotomía vertical de las ramas mandibulares para reposición de la mandíbula. Se logró conseguir una buena armonía facial gracias a la mejora de la relación esqueletal y dental. Pero sobre todo, se consiguió mejorar la regulación neuromuscular y la función del sistema estomatognático.
ConclusiónLos resultados satisfactorios en tratamientos combinados de ortodoncia y cirugía ortognática dependen de un buen diagnóstico, plan de tratamiento de la deformidad dentofacial y de una buena integración de los conocimientos entre los profesionales implicado en el tratamiento.
Dentofacial anomalies cause disharmony in the maxilla and the mandible with consequences in facial esthetics and masticatory function. As surgeries and osteotomies became more complex the need for cooperation between the orthodontist and the maxillofacial surgeon became more evident. A case report of a 1 year and 8 months treatment time of an 18-year-old patient, with skeletal class III malocclusion, anterior crossbite and posterior unilateral crossbite, upper incisor proclination and lower incisor retroclination, and vertical growth is hereby presented. A treatment plan was set out with surgical-orthodontic treatment which is divided in three phases: first presurgical phase with 0.022×0.028 Roth system and arch sequence, second surgical phase performing a triple surgery: Le Fort I for maxillary advancement, with segmental surgery on the left side and vertical osteotomy of the mandibular ramus for mandible repositioning. A good facial harmony and improvement of the skeletal and dental relationship were obtained but most importantly, neuromuscular regulation improvement and stomatognathic function.
ConclusionThe satisfactory results in combined orthodontic and orthognathic surgery treatments depend on a good diagnosis and treatment plan of the dentofacial deformity, as well as on good knowledge integration between the professionals involved in the case.
Las anomalías en la posición, tamaño y forma de los huesos de la cara, especialmente de los huesos maxilares, suelen aparecer en la edad infantil, lo que se conoce como trastornos del crecimiento y se van acentuando en la adolescencia hasta estabilizarse al acabar el periodo de crecimiento. Aunque este tipo de alteraciones tienen una base genética importante, suelen ser problemas del crecimiento, hay factores funcionales que pueden potenciarlas como chuparse el dedo o el uso prolongado del chupón, dos hábitos que favorecen una mala posición de los dientes más que provocar discrepancias esqueléticas.1 Dentro de estas anomalías el prognatismo mandibular es la alteración más frecuente, seguida por el retrognatismo mandibular, la hipoplasia maxilar y el laterognatismo mandibular. Todas estas alteraciones propician una desarmmonía en el maxilar y la mandíbula, distorsionando la estética facial y la función masticatoria.2
En este tipo de pacientes, la cirugía no es sustituto para la ortodoncia, sino que se debe coordinar adecuadamente con la misma para poder conseguir resultados globales aceptables. Los espectaculares adelantos de los últimos años han permitido combinar estos tratamientos para corregir muchos problemas graves intratables hace tan sólo unos años. La cirugía ortognática es una práctica cada vez más extendida debido a sus implicaciones tanto estéticas como funcionales. A medida que las intervenciones y osteotomías fueron siendo más complejas, se hizo cada vez más evidente la necesidad de la colaboración del ortodoncista con el cirujano maxilofacial.
El tratamiento quirúrgico del prognatismo mandibular inició a comienzos de este siglo. Edward Angle, al hablar de un paciente que se había sometido a este tipo de tratamiento, explicaba cómo se podían haber mejorado los resultados si se hubiesen empleado aparatos ortodóncicos y férulas oclusales.3
La cirugía ortognática, tal como la conocemos hoy en día, fue desarrollada a mediados del siglo XX, fundamentalmente por los trabajos de la escuela germánica y, especialmente, por los doctores Trauner y Obwegeser. La indicación inicial de estos procedimientos era la corrección de alteraciones dentofaciales moderadas y severas, siendo el restablecimiento de una oclusión adecuada el objetivo fundamental.4 La osteotomía de desdoblamiento sagital de rama iniciada por los doctores Trauner y Obwegeser, marcó el comienzo de una nueva era para la cirugía ortognática.5 En esta técnica se utilizaba la vía íntraoral, obviando la necesidad de realizar una incisión cutánea potencialmente desfigurante.
El desdoblamiento sagital representaba además un método biológicamente adecuado para elongar o acortar el maxilar inferior con los mismos cortes óseos, lo que permitía tratar la deficiencia o el exceso mandibulares. Durante los años sesenta, los cirujanos estadounidenses empezaron a utilizar y a modificar técnicas de cirugía maxilar, desarrolladas en Europa, y tras un decenio de rápida progresión en la cirugía maxilar se llegó al desarrollo de la técnica de fractura horizontal de LeFort I por parte de Bell,6 Epker y Wolford,7 que permitía recolocar el maxilar superior en los tres planos espaciales.
En los años ochenta, los avances en la cirugía oral y maxilofacial permitieron la recolocación de uno o ambos maxilares, el desplazamiento del mentón en los tres planos espaciales y la recolocación quirúrgica de los segmentos dentoalveolares según las necesidades.7 En los años noventa, disminuyeron considerablemente las molestias de los pacientes gracias a la fijación rígida interna, que hizo innecesaria la inmovilización de los maxilares, y al mejor conocimiento de los patrones típicos de cambios postquirúrgicos, que permitió obtener unos resultados quirúrgicos más estables y predecibles.
Entre las últimas novedades que han revolucionado la cirugía ortognática en España, cabe destacar el uso de miniplacas con las que una vez hecho el corte del hueso se vuelve a unir con un material reabsorbi-ble que desaparece con el tiempo, y sustituyen a las antiguas placas de titanio que permanecían en los tejidos.1,8
Cuando un paciente es seleccionado para recibir tratamiento ortodóntico quirúrgico ante una desarmonía dentofacial, es conveniente saber que el paciente debe cumplir con ciertas reglas para poder ser intervenido quirúrgicamente las cuales son:
- a)
Estado ideal de salud bucal completo.
- b)
No retenciones dentarias.
- c)
Coordinación de arcadas.
- d)
Alineación dentaria.
- e)
Líneas medias respetadas.
- f)
Angulación dental anterior ideal de acuerdo a sus bases óseas.
- g)
Curva de Spee lo más plano posible.
- h)
Tripodismo oclusal (ortodoncia prequirúrgica 75%).
- i)
Arcos pesados cuatro semanas antes de la cirugía.
- j)
Aparatología ortodóncica propia para la cirugía ortognática (no brackets, no brackets de porcelana, arco ligado con alambre, Balls hooks soldados).9
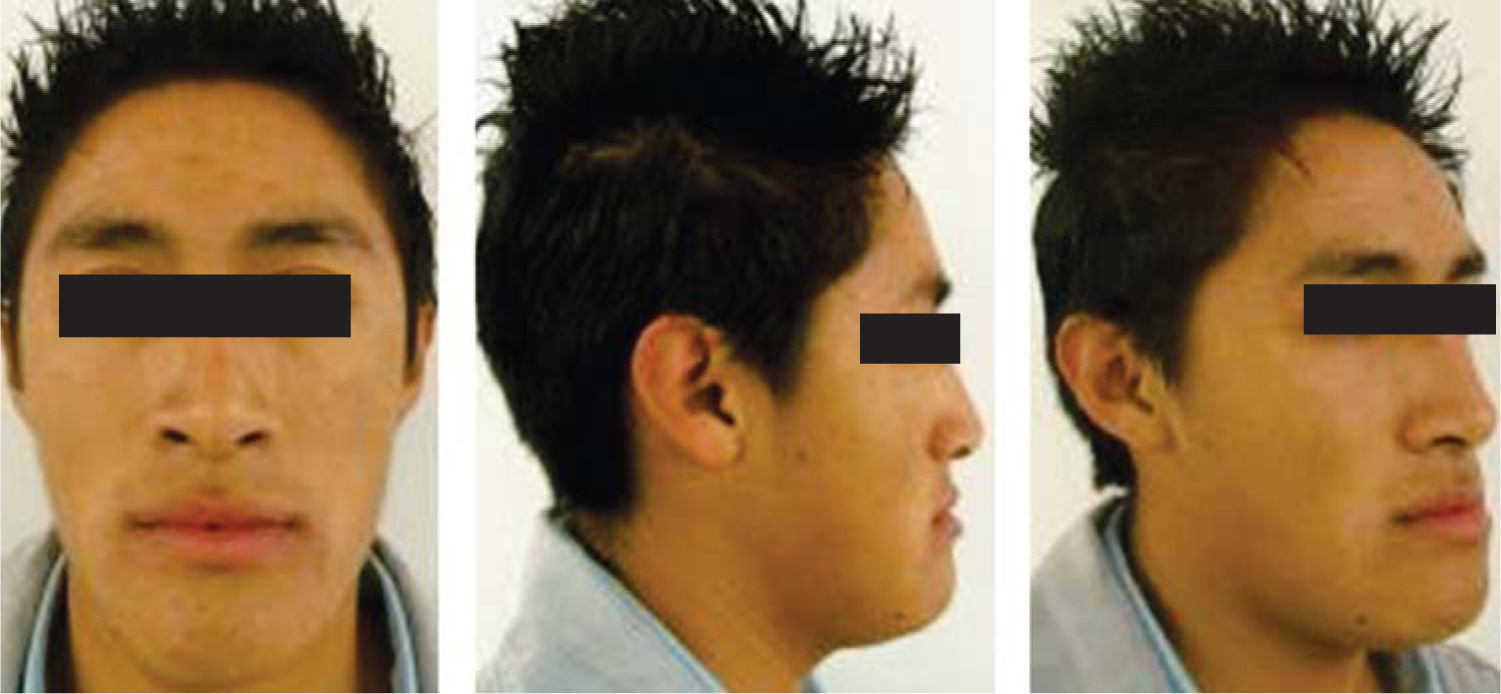
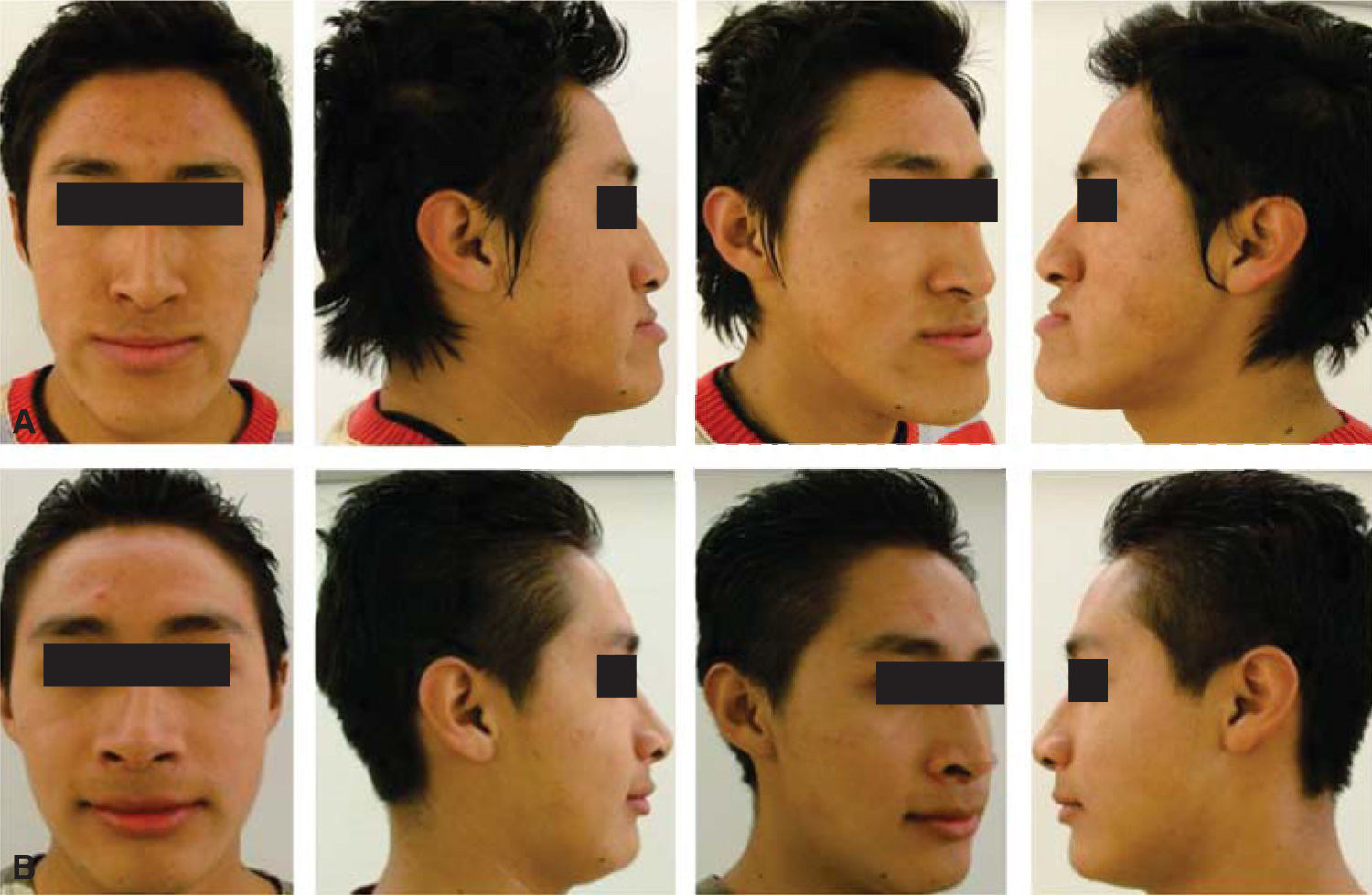
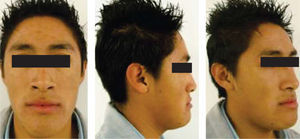
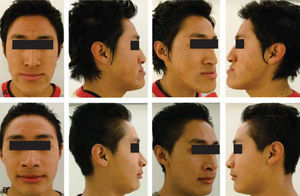
Paciente masculino de 17 años de edad, con importante discrepancia maxilo-mandibular generada por un prognatismo mandibular, con una mordida cruzada unilateral izquierda así como un perfil cóncavo derecho e izquierdo (Figura 1).
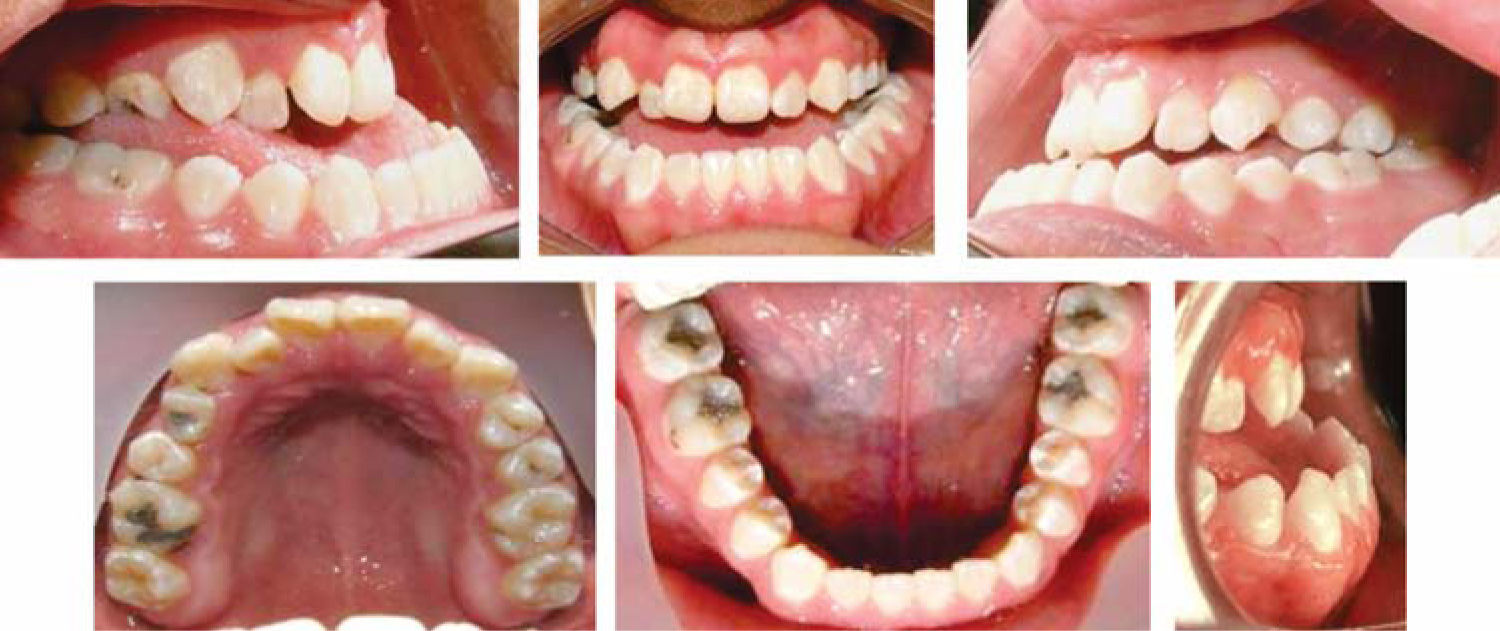
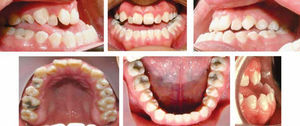
La oclusión se encuentra totalmente alterada ya que presenta mordida cruzada anterior, deficiente guía anterior clase III canina derecha e izquierda y clase III molar bilateral, ligero apiñamiento superior e inferior y líneas medias desviadas. Cefalométricamente es una clase III esqueletal por prognatismo mandibular, los ejes axiales de los dientes anteriores se encuentran proinclinados y los dientes inferiores retroclinados tiene un tipo de crecimiento vertical (Figura 2).
Con base en las características clínicas, cefalométricas, faciales, dentales, y funcionales, se decide que el procedimiento de elección para lograr objetivos ideales es un tratamiento ortodóntico-quirurgico,10 con utilización de aparatología fija sistema Roth 0.022×0.028, con bandas en primeros y segundos molares superiores e inferiores. Los datos del análisis cefalométricos y de los modelos reflejan que no es necesario la extracción de alguna pieza dental para eliminar el apiñamiento.11 El tratamiento ortodóncico-quirúrgico se divide en tres fases:
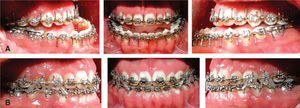
Primera fase prequirúrgicaSe realizó un VTO y un TPQ, posteriormente se colocó la aparatología fija para llevar acabo la nivelación y alineación inicial, movimientos de segundo y tercer orden para ilegar a la consolidación prequirúrgica para reafirmar la manifestación del sistema mismo para de esta manera expresar la prescripción del sistema teniendo como objetivo principal la eliminación del apiñamiento y colocar de manera adecuada los ejes axiales de todas las piezas dentales sin importar sus relaciones intermaxiales.12
La secuencia de arcos en el sistema Roth es: Arco 0.014 NiTi, Arco 0.016 NiTi, Arco 0.016×0.022 NiTi, Arco 0.016×0.022 acero, Arco 0.017×0.025 NiTi, Arco 0.017×0.025 acero, Arco 0.019×0.025 NiTi y Arco 0.019×0.025 acero con ganchos quirúrgicos.
Este último arco deberá estar colocado por lo menos una semana para poder tomar impresiones superiores e inferiores, las cuales servirán para hacer la cirugía de modelos ésta se realizará posterior a la realización de la predicción quirúrgica y debe realizarse en conjunto el ortodoncista y el cirujano maxilofacial para llegar a un plan eficaz y adecuado al paciente.
Se realizará la cirugía de modelos conforme a los dictados de nuestro plan de tratamiento. Comprobare mos que los resultados son los apetecidos. Se confeccionan dos férulas quirúrgicas la intermedia y la final, para las intervenciones sobre ambos maxilares. Éstas son férulas de acrílico transparente que serán utilizadas para conseguir una correcta relación intermaxilar durante el acto quirúrgico.
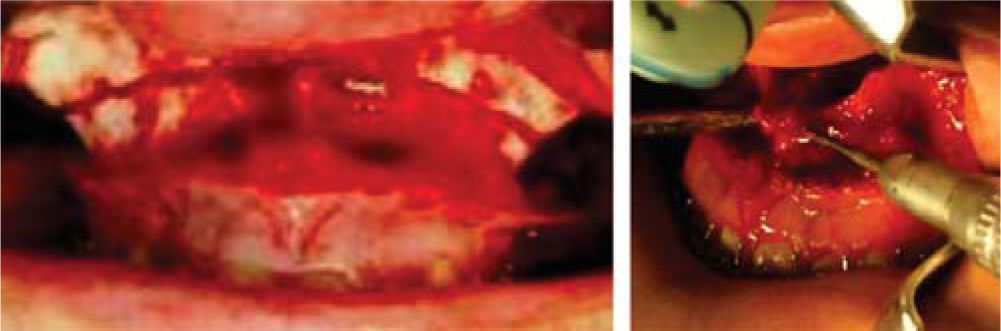
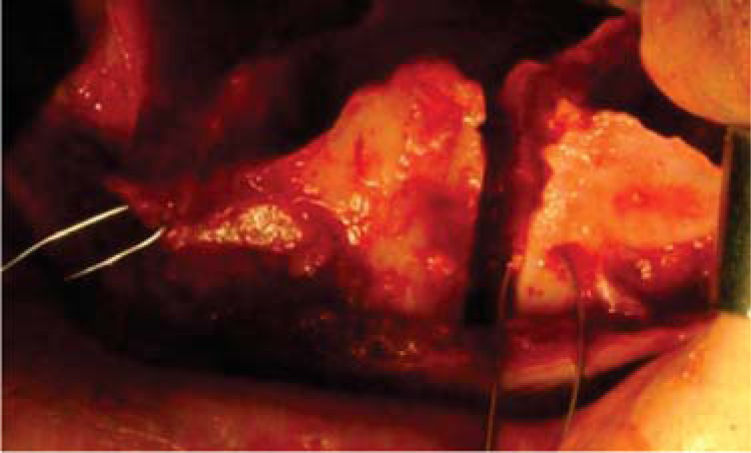
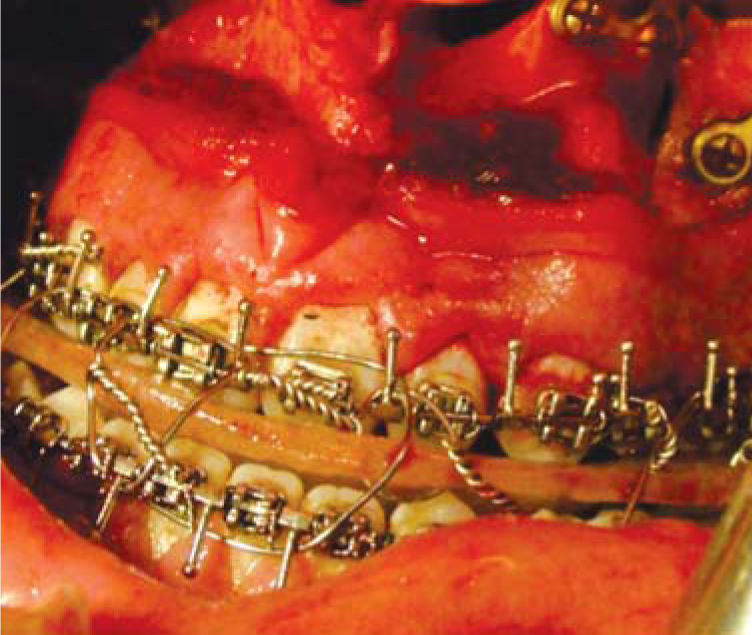
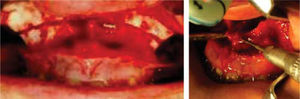
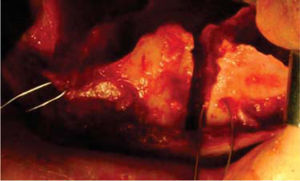
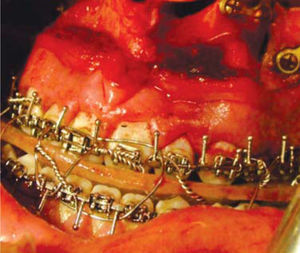
Fase quirúrgicaCon base en los análisis anteriores se tomó la decisión de hacer una cirugía triple, Le Fort I maxilar (Figura 3) con una cirugía segmentaría del lado izquierdo, osteotomía vertical de las ramas para la reposición mandibular (Figura 4).
En una cirugía bimaxilar convencional, precisaremos una férula intermedia: se utiliza en mitad de la intervención, para conseguir una correcta posición del maxilar superior en el espacio con respecto a la situación originaria de la mandíbula (Figura 5) y la férula final: coloca la mandíbula en la posición deseada con respecto al maxilar ya modificado y fijado con placas de osteosíntesis.13,14
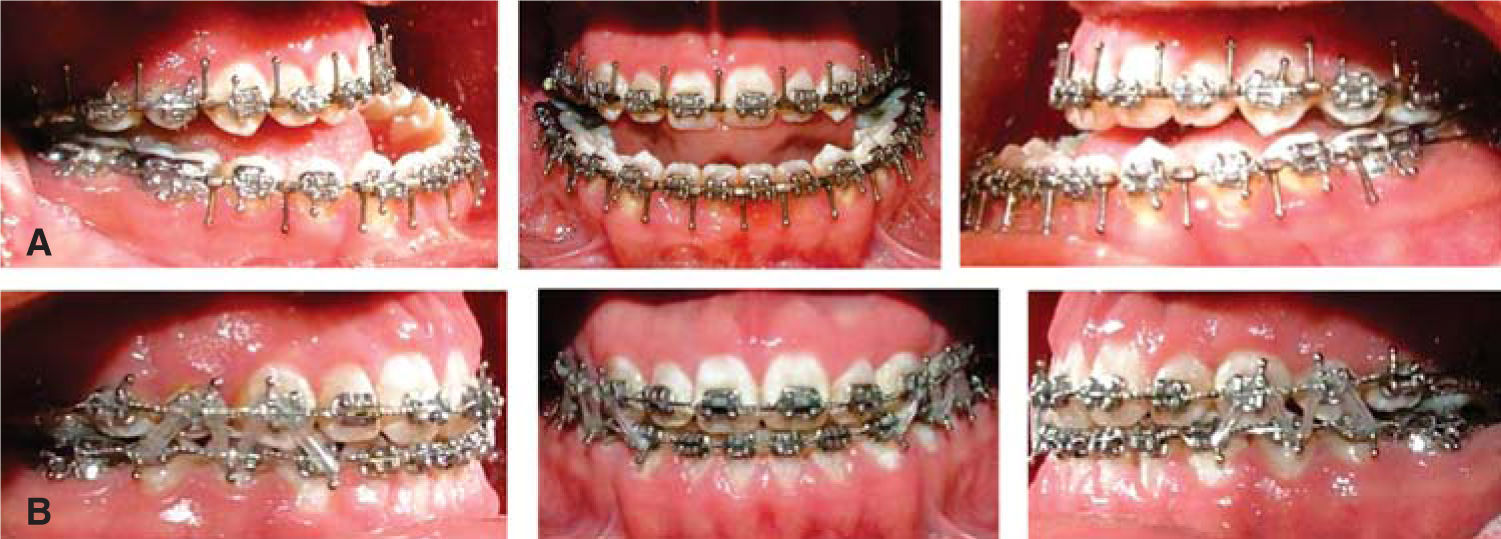
Segunda fase postquirúrgicaEl seguimiento postquirúrgico es de seis semanas en convalecencia con ferulización intermaxilar debido al tipo de cirugía mandibular, posteriormente, se retiran los arcos quirúrgicos y se inicia una renivelación para lo cual se colocan arcos 0.016×0.022 NiTi al paciente se le indican elásticos en M, posteriormente se colocan arcos 0.019×0.025 NiTi superior e inferior durante tres semanas, en la fase de consolidación se colocan arcos 0.019×0.025 acero durante cinco semanas para, de esta manera, expresar por completa la prescripción del sistema.15,16 El asentamiento oclusal se realiza con arco Brided 0.019×0.025.
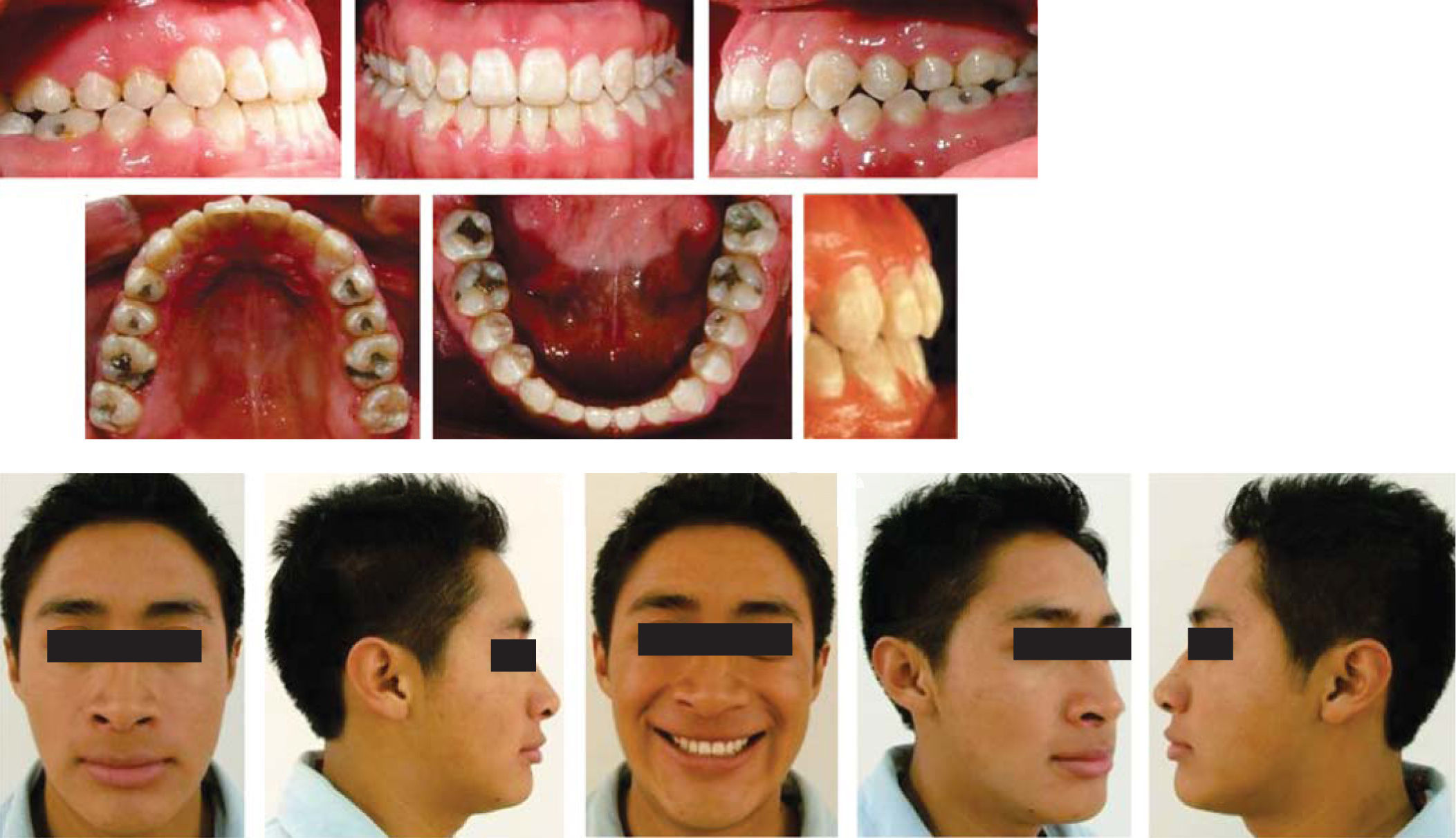
ResultadosFacialmente se logró conseguir una buena armonía facial gracias a la mejora de la relación esqueletal y dental. Por el avance del maxilar se corrigió la depresión existente en el tercio medio, con la retroposición mandibular se logró disminuir el tercio inferior al igual que conseguir un perfil recto y armónico (Figura 6). Pero sobre todo se consiguió mejorar la regulación neuromúscular y la función del sistema estomatognático.17,18
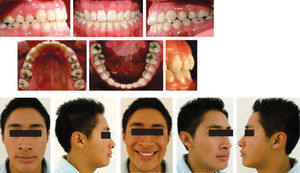
Dentalmente, se consiguió una excelente oclusión, se logró obtener una clase I molar derecha e izquierda así como una clase I canina bilateral, al igual que una adecuada sobremordida horizontal y vertical (Figura 7). Con la cirugía segmentaria del maxilar, se logró corregir al 100% la mordida cruzada unilateral izquierda consiguiendo de esta manera una adecuada oclusión posterior (Figura 8).
Cambios cefalométricos. Se obtuvieron cambios favorables de una clase III, se consiguió llegar a la norma y conseguir una adecuada ubicación de las estructuras óseas (Cuadro I).19,20
DiscusiónSe resalta en este trabajo la necesidad de evaluar multidisciplinariamente al paciente como un factor fundamental en la realización del diagnóstico, ya que el tratamiento es multidisciplinario, pero todas las es-pecialidades intervienen con la misma fuerza y rigor científico así lo afirman Pereda y cols.1
Recio y cols.,13,14 refieren que el diagnóstico precoz llevaría a una terapia funcional-ortopédica que orientase el crecimiento óseo facial de una forma adecuada. El diagnóstico más tardío condiciona la toma de decisiones por parte del ortodoncista, y sobre todo por parte del paciente, sobre si se va a realizar un «camuflaje» ortodóncico o una corrección de las bases esqueléticas para conseguir una adecuada colocación dentaria. Según se elija la primera o la segunda opción, los movimientos dentarios a realizar desde el primer momento serán en sentidos opuestos.
Todavía hay muchos autores que plantean esperar el completo desarrollo corporal para la realización de la cirugía pues generalmente se realizaba hasta la edad de 14 o 15 años, cuando el mayor crecimiento vertical se ha detenido; sin embargo, Wassmund y cols2,4 demostraron que el procedimiento podría ser llevado a cabo a la edad de 10 a 14 años, ya que en un estudio de este grupo de edad se obtuvieron resultados estéticos satisfactorios con oclusión dental y esquelético estables. Rodríguez y Soto, al igual que Pereda y cols1,21 recomiendan que la edad decisiva de la operación lo determina el momento en que el paciente identifica su problema y la afectación psíquica y emocional que él refiera, cuando el trastorno funcional es una limitante para la masticación o deglución, cuando aparezcan dolores articulares y musculares, etc.
Tal como lo refieren Gregoret y Trujillo9 es de suma importancia cumplir al 100% los requisitos ortodóncicos prequirúrgicos para obtener resultados óptimos en la cirugía.
De la misma forma, no se debe descartar ninguna técnica quirúrgica por vieja que sea, ya que siempre habrá un paciente portador de alguna deformidad, la cual deberá ser tratada por algunas de estas técnicas y en este servicio se tiene como aval la aplicación de diferentes técnicas alternativas como preparación o tratamiento trans o postquirúrgico en estos pacientes.
ConclusionesLos resultados satisfactorios en tratamientos combinados de ortodoncia y cirugía ortognática dependen de un buen diagnóstico y plan de tratamiento de la deformidad dentofacial, y de una buena integración de los conocimientos entre los profesionales implicado en el tratamiento.
Una buena coordinación entre el cirujano maxilofacial y el ortodoncista es imprescindible para obtener un resultado óptimo en el tratamiento de los pacientes que precisan cirugía ortognática. El cirujano maxilo-facial debe entender el plan de tratamiento desde el punto de vista ortodóntico y el ortodoncista debe ser capaz de identificar los objetivos del tratamiento ortodóntico pre-quirúrgico y conocer las limitaciones de la cirugía ortognática.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia