La reabsorción radicular es una complicación que se puede presentar en el tratamiento ortodóncico en diversos grados. Asimismo, en pacientes cuyo desarrollo radicular es interrumpido por diferentes causas puede observarse un acortmiento radicular. Fue admitida una paciente femenina de 9 años de edad después de un tratamiento interceptivo de 3 años de duración, que presentó características clínicas de mordida abierta anterior. En la valoración radiográfica se observó un acortamiento considerable de los cuatro incisivos superiores. Se tomó la decisión de no colocar aparatología fija de forma inicial y abordar el problema con una terapia muscular funcional. Después de evaluar la permeabilidad de las vías aéreas superiores, se colocó una trampa de lengua y mediante ejercicios peribucales se consiguió cerrar la mordida tras un mes de citas de control. Al guiar el crecimiento esquelético y modificar el comportamiento muscular del paciente se reduce la posibilidad de recidiva.
Root resorption is a complication of orthodontic treatment that may occur in various degrees of severity. However, considerable root resorption can also be appreciated in patients where root development has been interrupted by different circumstances during the orthodontic treatment. A 9-year-old female patient was admitted after being in a treatment with fixed appliances for 3 years. She presented clinical features of anterior open bite and the radiographic evaluation showed important root resorption of the four maxillary incisors. It was decided to use a more conservative approach instead of fixed appliances during the initial phase of treatment and a myofunctional therapy was chosen. Assessment of the upper airways was performed before placing a tongue crib accompanied by exercises of the orbicularis oris muscle complex, after one month of follow-up appointments, bite closure was obtained. Chances of relapse are reduced with appropriate growth guidance and changes in the muscular behavior of young patients.
El acortamiento radicular, un tipo específico de reabsorción radicular externa, es una complicación del tratamiento ortodóncico que ocurre en grados leves, en la mayoría de las ocasiones, en pacientes sometidos a movimientos ortodóncicos importantes. Es poco común, sin embargo, que tal reabsorción sea lo suficientemente severa para crear un problema clínico. Actualmente, no se ha reportado en la literatura la pérdida espontánea de un órgano dentario debida a la reabsorción radicular por iatrogenia.
La reabsorción radicular apical externa es la pérdida de estructura radicular involucrando la región apical a tal grado que puede ser detectada por medio de radiografías dentoalveolares. La reabsorción puede ser fisiológica, como la que se produce en la exfoliación de los dientes temporales, o patológica cuando afecta los dientes permanentes. Se puede definir como un mecanismo de defensa mediante el cual el organismo responde a un estímulo externo o interno y tiene lugar en los tejidos duros.1 La reabsorción radicular externa es probablemente la secuela más común del tratamiento ortodóncico, debido a que las fuerzas empleadas sobre los dientes en un periodo corto de tiempo puede producir reabsorción.2
La reabsorción radicular asociada con el tratamiento de ortodoncia es más evidente en los pacientes a quienes se les aplican fuerzas pesadas, de larga duración y en direcciones desfavorables, o cuando el diente no es capaz de resistir las fuerzas normales debido a un deterioro del sistema del apoyo, por factores como la presión de los dientes adyacentes, la inflamación periodontal, las inflamaciones periapicales, la implantación o reimplantación de los dientes, el trauma oclusal severo, el trauma dentoalveolar con avulsión parcial o total, tumores y quistes, trastornos endocrinos y metabólicos o factores idiopáticos.3,4 Asimismo, la severidad y el tipo de maloclusión son factores importantes que deben tomarse en cuenta, ya que se ha observado que las sobremordidas horizontales aumentadas y las mordidas abiertas tienen mayor riesgo de reabsorción radicular.5,6
La ortodoncia clásica se compone de aparatología fija para la solución de maloclusiones dentales, pero en ocasiones es más favorable el uso de fuerzas funcionales en lugar de mecánicas más fuertes. Las fuerzas continuas y pesadas producen mayor reabsorción radicular por la fricción que generan y la incapacidad del ligamento periodontal de recuperarse.4
AntecedentesA inicios del siglo pasado, la comunidad ortodóncica se ha consternado por el daño radicular que puede ocurrir a causa del movimiento ortodóncico.1 Esta condición es más aparente en sujetos donde las fuerzas aplicadas sobre el diente son fuertes y de duración extensa, llevándolo a direcciones desfavorables o haciéndolo incapaz de soportar fuerzas normales debido al debilitamiento de su sistema de soporte. Se sitúan en la superficie externa de la raíz y pueden observarse en los tercios cervical, medio y apical.3,4
Existe controversia en los reportes de investigación clínica y de laboratorio sobre la reabsorción radicular respecto a la incidencia y la cantidad de reabsorción radicular apical externa. La media de reabsorción radicular varía de 0.2mm a 2.93mm, mientras que la pre-valencia de reabsorción radiográficamente detectable varía de 0 a 100%.7–9 Tales controversias pueden ser atribuidas a las diferencias considerables en el tipo de dientes estudiados, tamaños de muestras, duración del seguimiento, tipo de movimiento dental, métodos de medición y características de los pacientes.1
La etiología de la reabsorción radicular tiene dos fases: un estímulo y una reestimulación. En la primera fase, el estímulo afecta los tejidos no mineralizados, como el precemento o el tejido cementoide que cubren la superficie radicular externa. Este estímulo puede ser de tipo mecánico (por trauma dental o tratamiento ortodóncico) o químico (por procedimiento de blanqueamiento dental con concentraciones altas de peróxido de hidrógeno).2
El tejido mineralizado expuesto es colonizado por células multinucleadas, las cuales inician el proceso de reabsorción, sin embargo, si no hay una estimulación futura de las células de reabsorción, el proceso finalizará espontáneamente. La reparación con cemento ocurrirá a las dos o tres semanas, si la superficie afectada no involucra una gran área. Si la superficie afectada es amplia, las células tienen la capacidad de invadir la raíz antes que los cementoblastos colonicen la superficie y generen la anquilosis. En la segunda fase, la continuación del proceso de reabsorción es dependiente de una estimulación continua o reestimulación de las células odontoclásticas por infección o presión.2
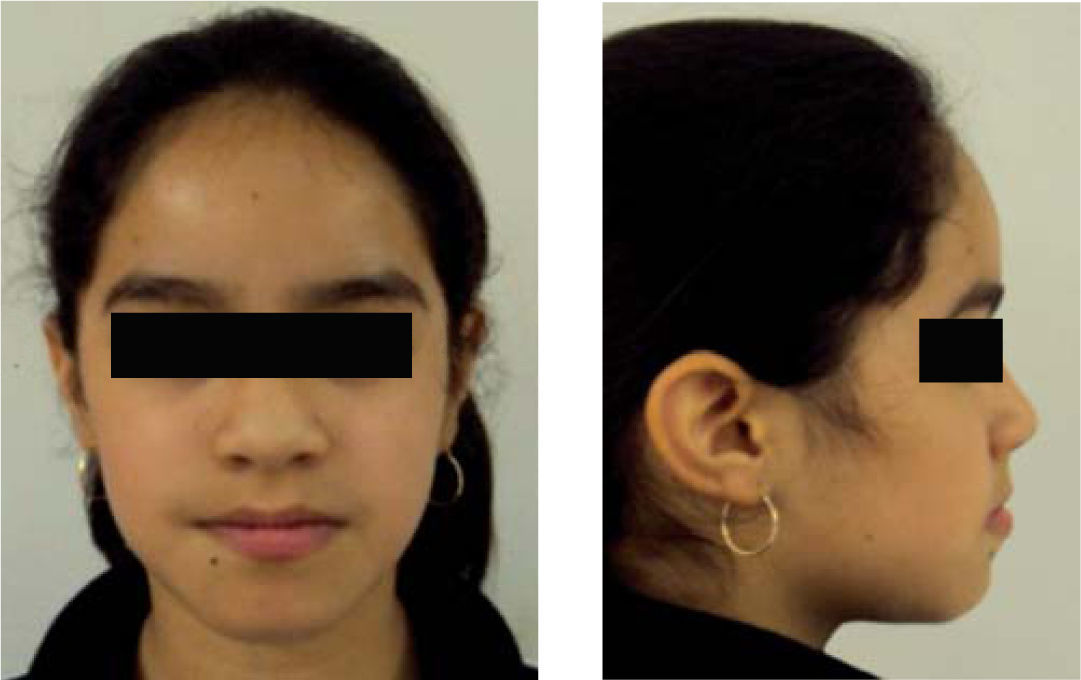
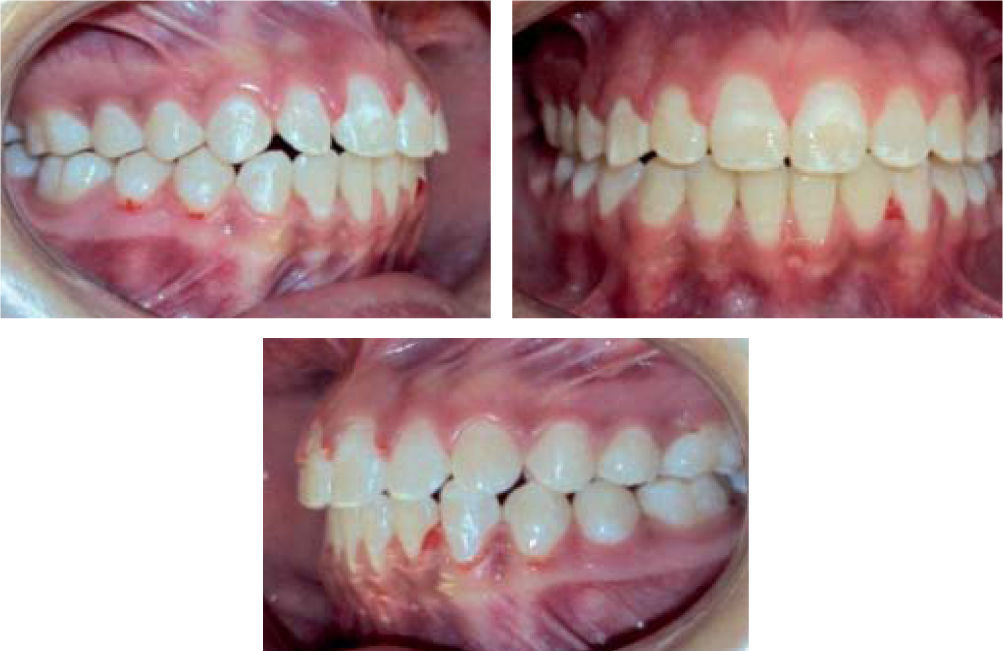
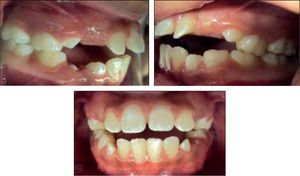
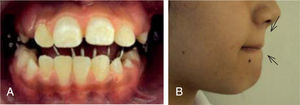
Presentación del casoPaciente femenina de 9 años de edad ingresa al Departamento de Ortodoncia de la División de Estudios de Posgrado e Investigación de la Facultad de Odontología de la Universidad Nacional Autónoma de México. En el interrogatorio, la madre explica que recibió tratamiento ortodóncico previo con duración de 3 años para corrección de mordida abierta anterior. Su motivo de consulta principal es debido a la recidiva de la mordida abierta después de cuatro meses de haber sido dada de alta. En la exploración clínica se observó un perfil convexo, hipertonicidad del mentón, presencia de mordida abierta anterior y deglución atípica acompañada por un hábito de respiración bucal.
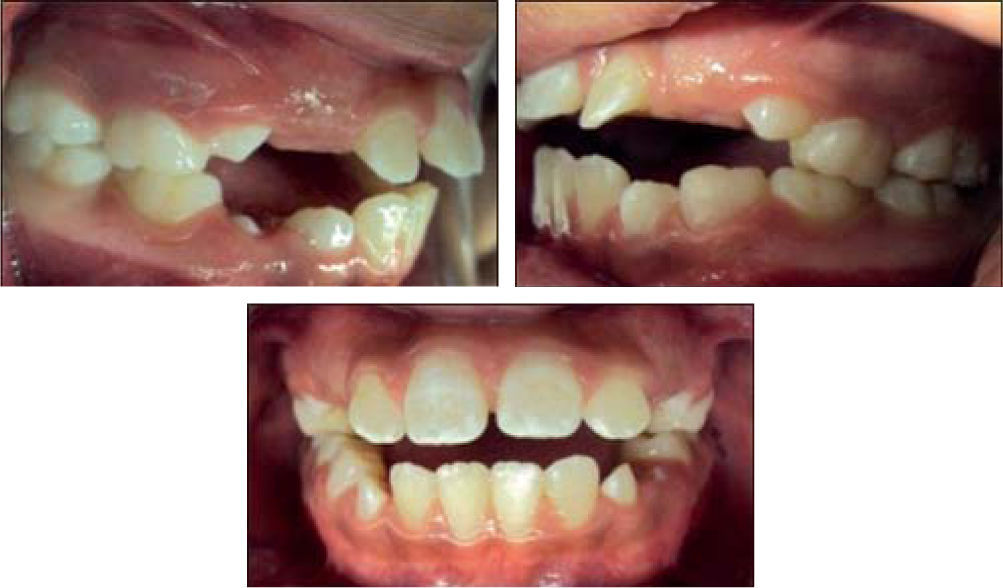
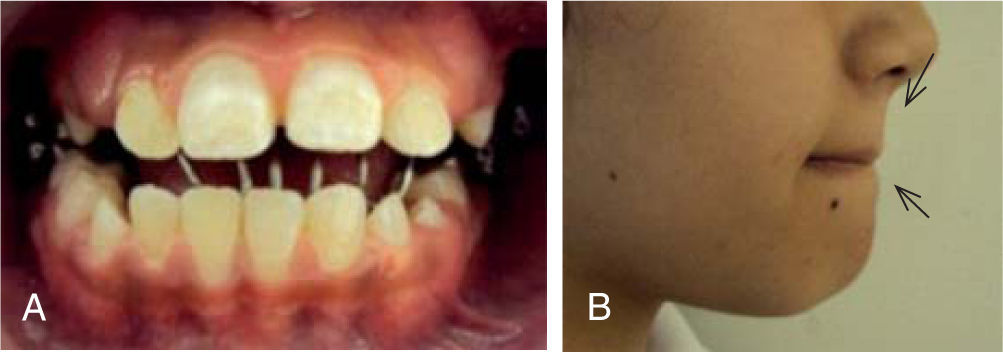
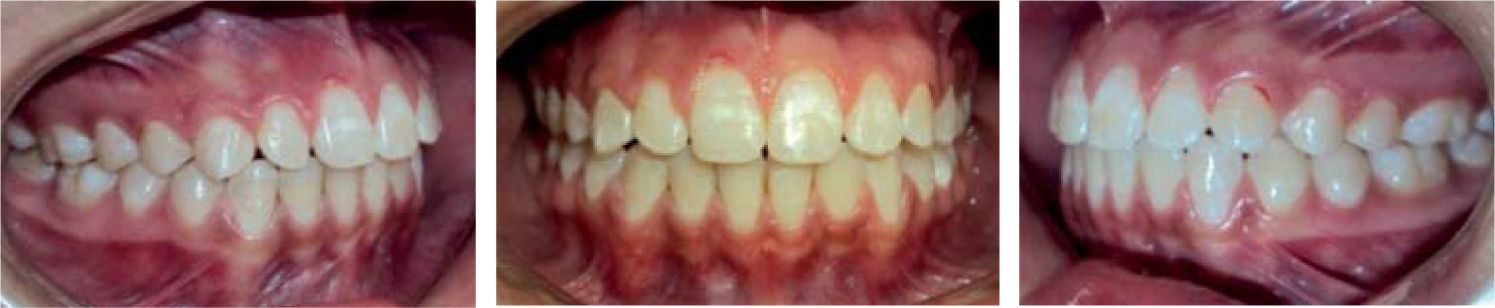
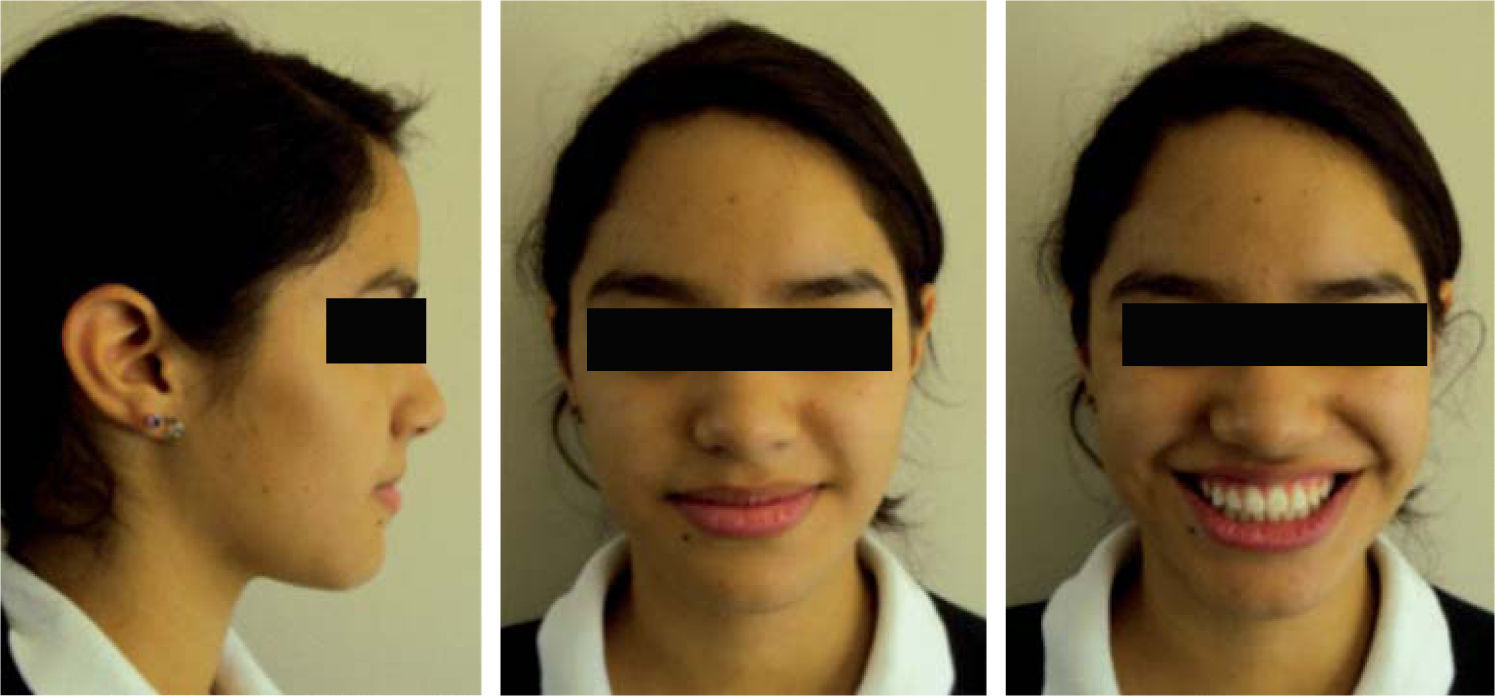
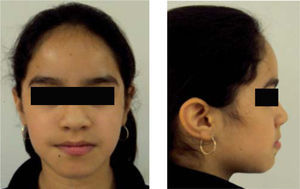
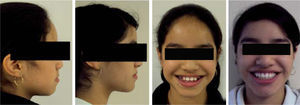
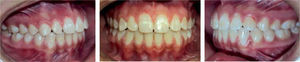
Estudios inicialesSe tomaron registros fotográficos extra e intraorales (Figuras 1y2), así como modelos de estudio en yeso. Clínicamente se observó una mordida abierta anterior en etapa de dentición mixta. Durante la exploración, se observó una deglución atípica en la paciente, combinada con un hábito de respiración bucal. El tercio facial inferior se mostró aumentado y se notó una hipertonicidad del mentón al pedir que consiguiera un cierre labial.
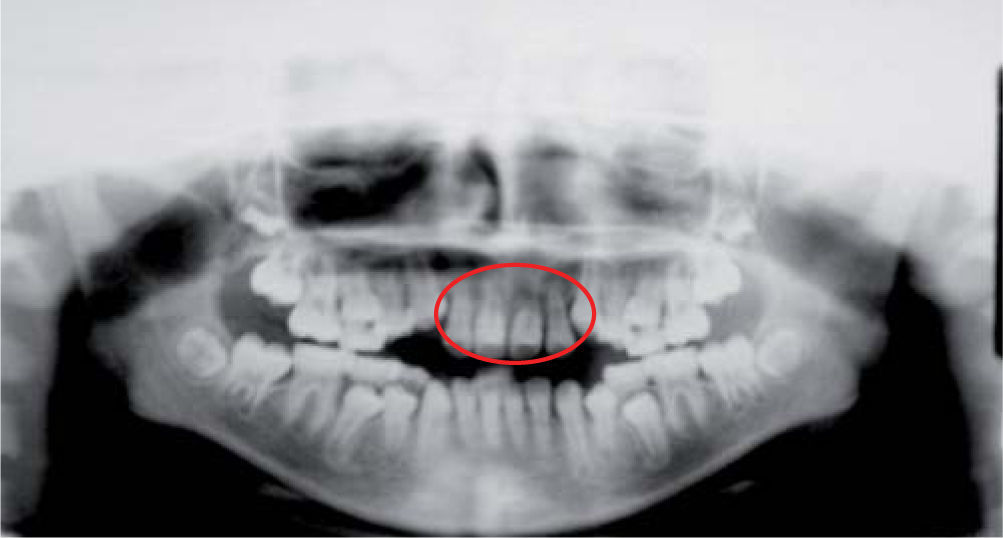
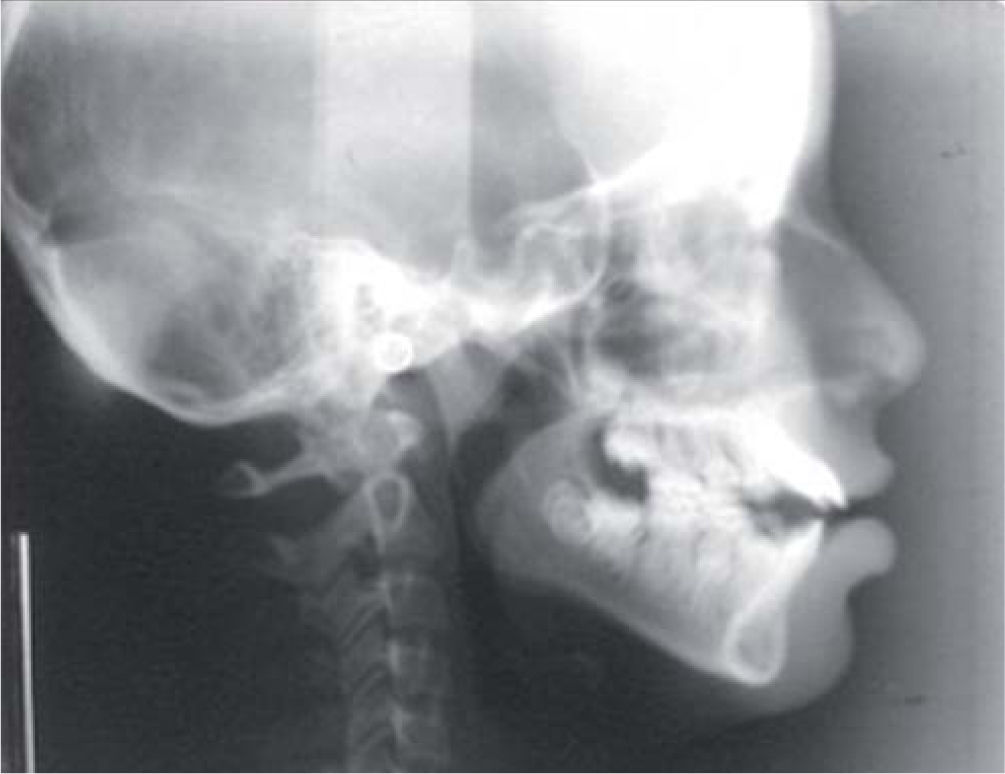
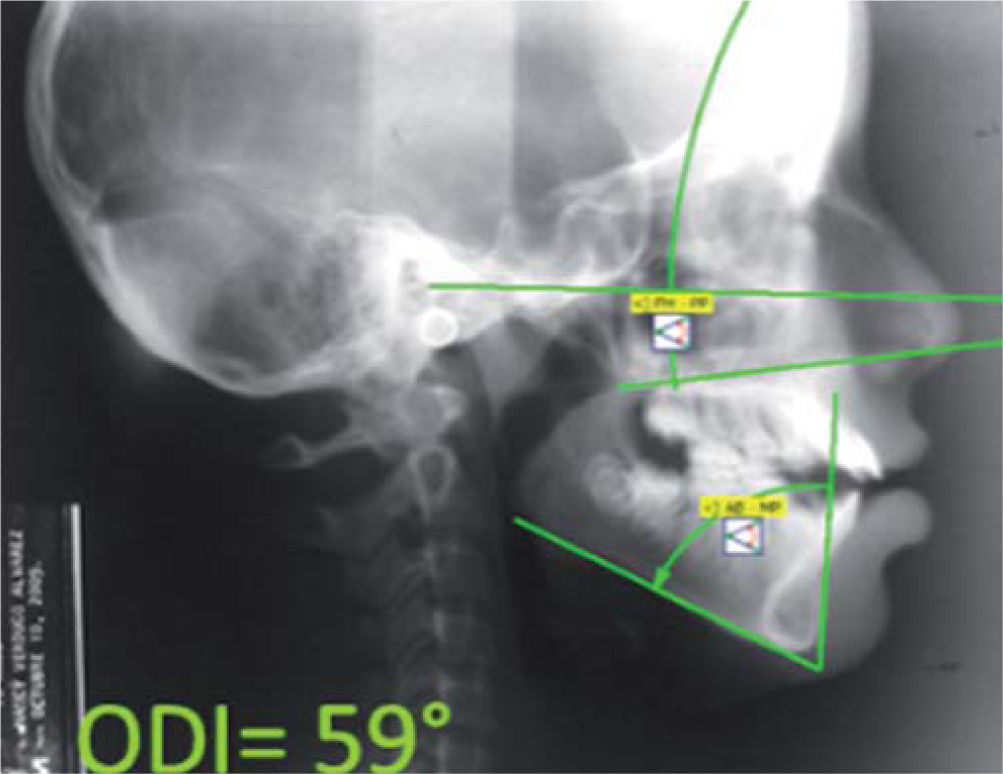
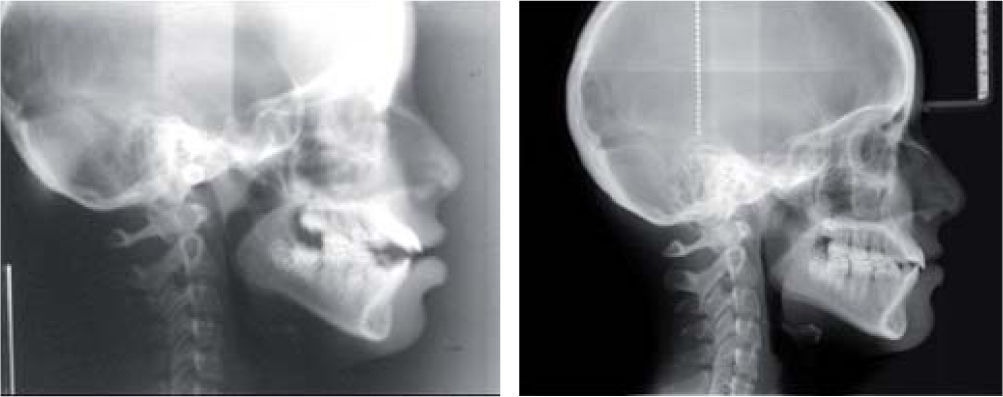
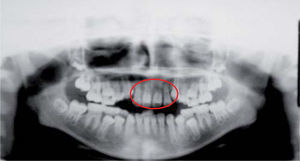
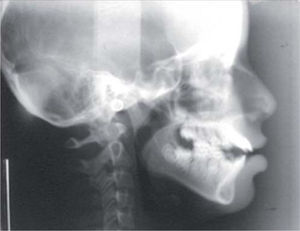
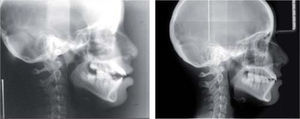
A la evaluación radiográfica se apreció un acortamiento radicular importante de los incisivos superiores dejando una proporción corona-raíz de 1:2 (Figura 3). En la proyección lateral de cráneo se cmprueba la sospecha de incompetencia labial y se observan vías aéreas estrechas, por lo que se realizó interconsulta con el otorrinolaringólogo a nivel particular y se descartó obstrucción de vías aéreas superiores (Figura 4).
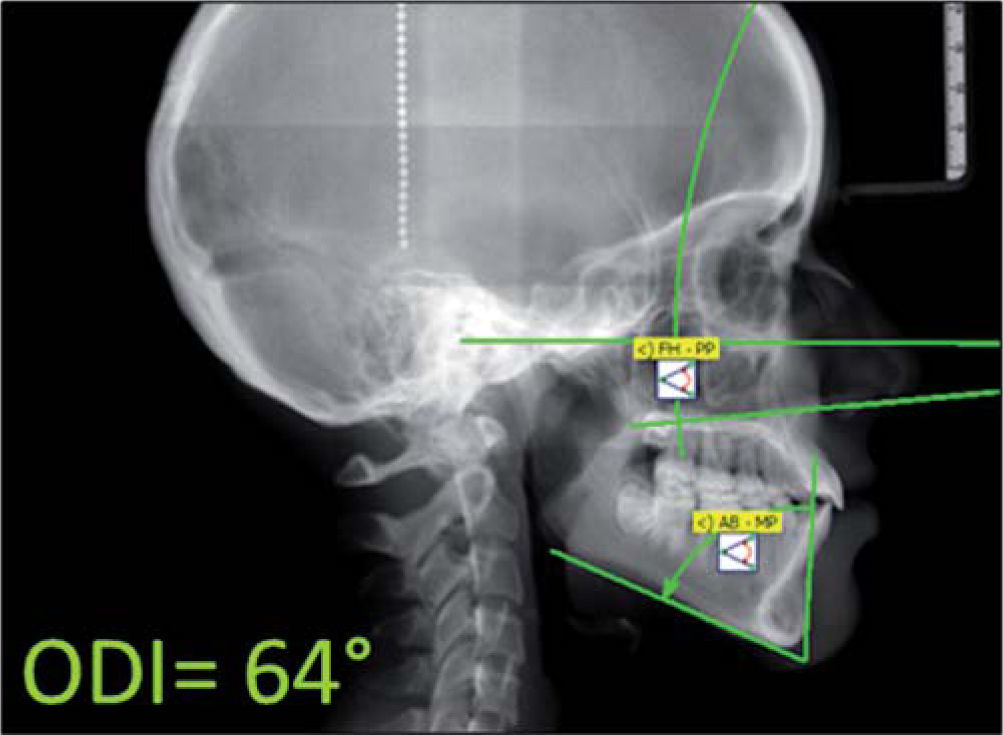
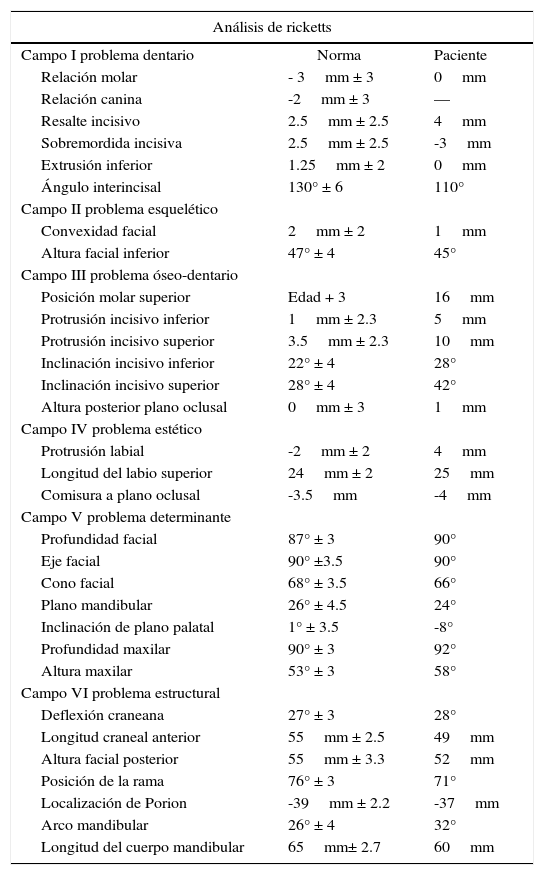
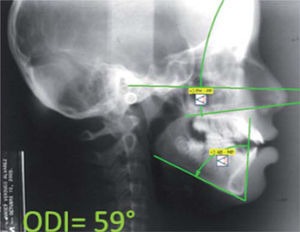
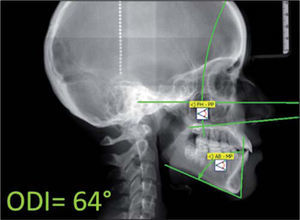
Se diagnosticó a la paciente con una relación clase I esquelética con mordida abierta anterior por hiperdivergencia mandibular y proinclinación incisiva severa después de realizar el análisis cefalométrico de Ricketts (Cuadro I). Para complementar el estudio, se optó por medir el indicador de profundidad de sobremordida u overbite depth indicator (ODI) específico para diagnóstico de mordida abierta. Éste fue propuesto por el Dr. Kim,10 y es obtenido de la diferencia entre el ángulo del plano mandibular –plano AB y el ángulo del plano de Frankfurt y plano palatal– teniendo como norma 74.5° ± 6. El ODI de la paciente demostró una tendencia a presentar mordida abierta, al tener un valor negativo respecto a la norma de 59 grados (Figura 5).
Análisis cefalométrico de Ricketts.
| Análisis de ricketts | ||
|---|---|---|
| Campo I problema dentario | Norma | Paciente |
| Relación molar | - 3mm ± 3 | 0mm |
| Relación canina | -2mm ± 3 | — |
| Resalte incisivo | 2.5mm ± 2.5 | 4mm |
| Sobremordida incisiva | 2.5mm ± 2.5 | -3mm |
| Extrusión inferior | 1.25mm ± 2 | 0mm |
| Ángulo interincisal | 130° ± 6 | 110° |
| Campo II problema esquelético | ||
| Convexidad facial | 2mm ± 2 | 1mm |
| Altura facial inferior | 47° ± 4 | 45° |
| Campo III problema óseo-dentario | ||
| Posición molar superior | Edad + 3 | 16mm |
| Protrusión incisivo inferior | 1mm ± 2.3 | 5mm |
| Protrusión incisivo superior | 3.5mm ± 2.3 | 10mm |
| Inclinación incisivo inferior | 22° ± 4 | 28° |
| Inclinación incisivo superior | 28° ± 4 | 42° |
| Altura posterior plano oclusal | 0mm ± 3 | 1mm |
| Campo IV problema estético | ||
| Protrusión labial | -2mm ± 2 | 4mm |
| Longitud del labio superior | 24mm ± 2 | 25mm |
| Comisura a plano oclusal | -3.5mm | -4mm |
| Campo V problema determinante | ||
| Profundidad facial | 87° ± 3 | 90° |
| Eje facial | 90° ±3.5 | 90° |
| Cono facial | 68° ± 3.5 | 66° |
| Plano mandibular | 26° ± 4.5 | 24° |
| Inclinación de plano palatal | 1° ± 3.5 | -8° |
| Profundidad maxilar | 90° ± 3 | 92° |
| Altura maxilar | 53° ± 3 | 58° |
| Campo VI problema estructural | ||
| Deflexión craneana | 27° ± 3 | 28° |
| Longitud craneal anterior | 55mm ± 2.5 | 49mm |
| Altura facial posterior | 55mm ± 3.3 | 52mm |
| Posición de la rama | 76° ± 3 | 71° |
| Localización de Porion | -39mm ± 2.2 | -37mm |
| Arco mandibular | 26° ± 4 | 32° |
| Longitud del cuerpo mandibular | 65mm± 2.7 | 60mm |
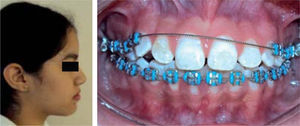
Se colocó una rejilla lingual elaborada de acero inoxidable en la arcada superior como recordatorio para la corrección de la deglución atípica. Se recomendaron ejercicioss de los músculos orbiculares bucales presionando el segmento anterior de las arcadas dentales para la corrección de la mordida abierta anterior, así como del hábito de respiración bucal (Figura 6). Fueron programadas revisiones mensuales de control para evaluar cambios tanto dentales como de la postura labial.
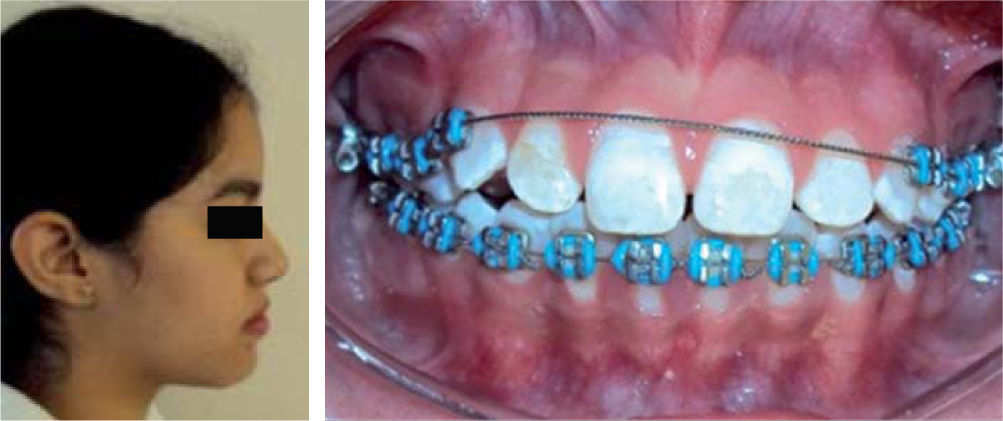
Tras el primer mes de tratamiento se observó el completo cierre de la mordida anterior y se optó por posponer lo más posible la colocación de aparatología fija en la arcada superior hasta tener una estabilidad dental de los dientes anteriores superiores. El tercio facial inferior se vio disminuido después de conseguirse el cierre de la mordida anterior. Al conseguir el cierre de la mordida, se colocó aparatología Edgewise slot 0.018 en la arcada inferior para comenzar alineamiento dental. Una vez erupcionados los caninos permanentes superiores, se prosiguió a colocar aparatología en la arcada superior sin incluir a los cuatro incisivos superiores, utilizando un arco Twist Flex 0.135 (Figura 7).
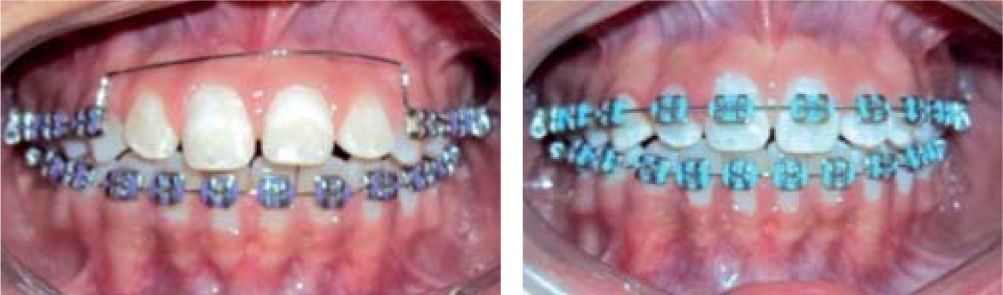
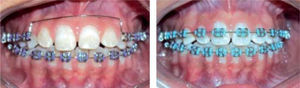
Una vez obtenida una alineación de los caninos superiores, se realizó un arco de acero .016 tipo Utility en el segmento anterior. Tres meses después se decidió colocar aparatología en los incisivos superiores colocando un arco Twist flex .135 previamente conformado (Figura 8).
Durante todo el tratamiento, se continuaron los ejercicios miofuncionales y se realizó un control radiográfico periódico de los incisivos centrales superiores para valoración de cualquier modificación de su anatomía radicular. Una vez que se notó una estabilidad dental, se decidió colocar un arco 0.016 × 0.016 de acero con un doblez de torque negativo sobre los incisivos superiores (Figura 9).
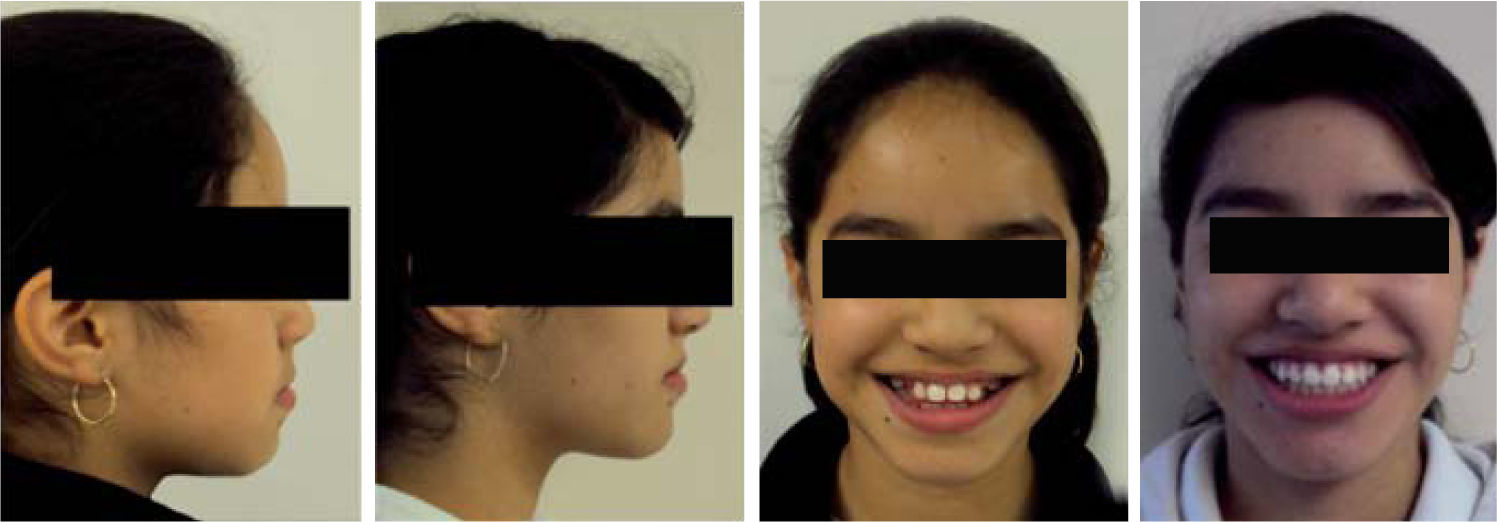
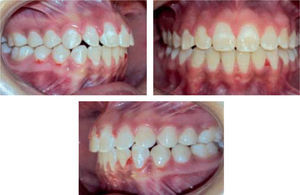
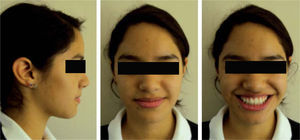
Se mantuvo la mordida durante las citas siguientes y se decidió retirar la aparatología. La retención consistió en la colocación de retenedores circunferenciales con un escudo de acrílico para la porción vestibular de los incisivos tanto superiores como inferiores. La evaluación radiográfica final mostró un cambio significativo en la dirección del crecimiento mandibular, así como en la posición incisiva obtenida tras el tra-tamiento ortodóncico (Figura 10). Asimismo, se realizó un nuevo análisis cefalométrico para comparar los resultados con el estado inicial de la paciente (Cuadro II) en donde se observaron cambios significativos en cuanto a la inclinación y protrusión incisiva y los cambios en tejidos blandos. También se realizó nuevamente el ODI para comparar los cambios esqueléticos sufridos en el tratamiento y se observó un cambio positivo en el valor, acercándose al valor de la norma (Figura 11). De igual forma, estos cambios dentales y esqueléticos se reflejaron en el aspecto facial apreciándose un cambio favorable en el perfil y en la sonrisa de la paciente (Figura 12).
Comparativo del análisis cefalométrico de Ricketts de los datos iniciales y finales de la paciente.
| Norma | Inicio | Final | |
|---|---|---|---|
| Campo I problema dentario | |||
| Relación molar | -3mm ± 3 | 0mm | -2mm |
| Relación canina | -2mm ± 3 | — | -2mm |
| Resalte incisivo | 2.5mm ± 2.5 | 4mm | 3mm |
| Sobremordida incisiva | 2.5mm ± 2.5 | -3mm | 1mm |
| Extrusión inferior | 1.25mm ± 2 | 0mm | 0mm |
| Ángulo interincisal | 130° ± 6 | 110° | 130° |
| Campo II problema esquelético | |||
| Convexidad facial | 2mm ± 2 | 1mm | 1mm |
| Altura facial inferior | 47° ± 4 | 45° | 43° |
| Campo III problema óseo-dentario | |||
| Posición molar superior | Edad + 3 | 16mm | 18mm |
| Protrusión incisivo inferior | 1mm ± 2.3 | 5mm | 4mm |
| Protrusión incisivo superior | 3.5mm ± 2.3 | 10mm | 7mm |
| Inclinación incisivo inferior | 22° ± 4 | 28° | 22° |
| Inclinación incisivo superior | 28° ± 4 | 42° | 27° |
| Altura posterior plano oclusal | 0mm ± 3 | 1mm | 4mm |
| Campo IV problema estético | |||
| Protrusión labial | -2mm ± 2 | 4mm | 0mm |
| Longitud del labio superior | 24mm ± 2 | 25mm | 22mm |
| Comisura a plano oclusal | -3.5mm | -4mm | -3mm |
| Campo V problema determinante | |||
| Profundidad facial | 87° ± 13 | 90° | 90° |
| Eje facial | 90° ±3.5 | 90° | 92° |
| Cono facial | 68° ±3.5 | 66° | 68° |
| Plano mandibular | 26° ±4.5 | 24° | 21° |
| Inclinación de plano palatal | 1° ± 3.5 | -8° | -6° |
| Profundidad maxilar | 90° ± 3 | 92° | 92° |
| Altura maxilar | 53° ± 3 | 58° | 57° |
| Campo VI problema estructural | |||
| Deflexión craneana | 27° ± 3 | 28° | 28° |
| Longitud craneal anterior | 55mm ± 2.5 | 49mm | 54mm |
| Altura facial posterior | 55mm ± 3.3 | 52mm | 57mm |
| Posición de la rama | 76° ± 3 | 71° | 76° |
| Localización de Porion | -39mm ± 2.2 | -37mm | -42mm |
| Arco mandibular | 26° ± 4 | 32° | 37° |
| Longitud del cuerpo mandibular | 65mm ± 2.7 | 60mm | 61mm |
Después de seis meses de haberse finalizado el tratamiento ortodóncico, se realizó una revisión para evaluar el estado oclusal de la paciente, así como el uso de sus retenedores. Se observó una mejora en la interdigitación dental comparada con el estado en el que se encontraba el día en que se retiró la aparatología (Figura 13). Asimismo, se notó un adecuado sellado labial y la ausencia del hábito de deglución atípica que presentaba la paciente al inicio de su tratamiento (Figura 14).
DiscusiónA pesar de que se tiene conocimiento que la mordida abierta tiene un origen multifactorial, el factor muscular es sin duda uno de los más importantes que deben tomarse en cuenta. En este caso en particular, la función muscular tanto del complejo masticatorio como de la lengua se vio afectada resultando en una mordida abierta anterior.
De acuerdo con Lieberman y Gazit,11 uno de los factores para mordida abierta es el comportamiento presentado por la lengua, ya sea de forma pasiva o activa, convirtiéndose por ello en uno de los factores etiológicos de esta maloclusión. La postura lingual al ser modificada, interfiere en la función respiratoria y tiene un papel importante en el desarrollo de una mordida abierta anterior. Estas dos últimas situaciones son una combinación importante que debe ser controlada antes, durante y después del tratamiento ortodóncico.
Los pacientes con deglución atípica utilizan principalmente músculos faciales para realizar succión en lugar de deglución. La especialista en desórdenes de la comunicación, Ann Beard Ehrlich, descubrió que al corregir un patrón de deglución atípica, debe enfocarse en el cambio de hábitos de una forma voluntaria, siendo así más fácil de controlar; se les muestra a los pacientes la forma correcta en que deben utilizarse los músculos de la masticación y, de igual forma, la posición correcta en la que debe colocarse la lengua durante la deglución.12
La terapia miofuncional beneficia al paciente, ya que además de tener un efecto sobre la mordida abierta, se eliminan hábitos anormales que mejoran el tono de los músculos orbiculares que a su vez permiten la competencia labial.13–15 Asimismo se consigue una mejor ventilación nasal, la cual afecta positivamente a la postura muscular y a otras funciones.
Existen diversos tratamientos para la corrección de mordida abierta anterior tales como la intrusión de molares,16 extracción de premolares17 y la cirugía ortognática.18 Los movimientos de intrusión de molares han sido de los más utilizados para la corrección de este tipo de maloclusión. Ante la dificultad de conseguir una intrusión verdadera de molares mediante el uso de biomecánicas tradicionales, hoy en día se cuenta con el uso de micro-implantes con los que se ha demostrado una mayor efectividad para el cierre de la mordida abierta anterior.16,17,19
En otras ocasiones, se suele recurrir a la extracción de primeros y segundos premolares debido a su alta estabilidad en la sobremordida después del tratamiento ortodóncico.17 Sin embargo, los cambios verticales son más notorios en la extracción de segundos pre-molares y, por lo tanto, se ve indicado en casos de patrones de crecimiento hiperdivergentes.20,21
La complejidad de una mordida abierta anterior severa aumenta la dificultad en un tratamiento ortodóncico convencional, por lo que en la gran mayoría de las ocasiones se indica su corrección mediante un abordaje ortodóncico-quirúrgico.21 Una de las grandes ventajas de este tratamiento es su estabilidad a largo plazo y su baja tasa de recidiva.18
ConclusionesDebido a las características clínicas de este caso, se optó por seguir un abordaje más conservador en lugar de usar aparatología fija durante la etapa inicial del tratamiento. A partir de esta decisión, surgió la idea de utilizar una terapéutica miofuncional. Una vez obtenida la corrección de la mordida abierta, se prosiguió con la siguiente etapa del tratamiento colocando aparatología fija convencional.
El tratamiento ortodóncico en etapas tempranas del desarrollo radicular debe ser reconsiderado para evitar un acortamiento de las raíces, especialmente cuando se emplean fuerzas ortodóncicas pesadas. Al guiar el crecimiento esquelético y modificar el comportamiento muscular del paciente, se reduce la posibilidad de recidiva.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia