La epidermólisis bullosa es un síndrome genético dermatológico que se caracteriza por la formación de lesiones ampollosas en la piel y mucosas, la cual puede ser de distintos tipos de acuerdo con el estrato de la epidermis que se encuentre afectado, generando sintomatología diversa. Ésta es una entidad de sumo interés para el área estomatológica, debido a las manifestaciones orales que puede presentar y a la dificultad para su tratamiento. El manejo integral estomatológico de los pacientes con epidermólisis bullosa representa un reto, debido a la dificultad de las técnicas operatorias por el riesgo de lesiones en la mucosa oral, por la microstomía secundaria a la cicatrización de las lesiones ampollosas, por la maloclusión dental frecuente en estos pacientes y por la higiene deficiente que condiciona los procesos cariosos extensos. El estomatólogo pediatra debe realizar un tratamiento integral y transdisciplinario, no sólo restaurador o mutilatorio, con un análisis individual de riesgo y una predicción a futuro para guiar al paciente a un óptimo estado de salud bucal.
Epidermolysis bullosa is a genetic syndrome that consists in the formation of blisters on the skin and oral epithelium in response to mechanical trauma. Epidermolysis bullosa is classified into three major categories, including epidermolysis bullosa simplex, junctional epidermolysis bullosa, and dystrophic epidermolysis bullosa. The dental treatment of patients with epidermolysis bullosa represents a challenge due to the difficulty of operative techniques and the risk of causing blisters in the oral mucosa and also because of the microstomia that results from the cicatrization of injuries in oral epithelium. The pediatric dentist should treat the patient with an integral approach not only by means of restauration or mutilatory treatments, but including an individual risk analysis and prediction for the long term to guide the patient to an excellent status of oral health.
La epidermólisis bullosa (EB) es una genodermatosis que se refiere a un grupo de enfermedades hereditarias, las cuales afectan a los tejidos estratificados como la piel y las mucosas que cursan con la formación de ampollas y vesículas, tras mínimos traumatismos, exposición a altas temperaturas o, de forma espontánea, con afectación variable de otros órganos.1
El defecto estructural radica en los defectos de las proteínas que conforman la unión dermoepidérmica. Éste se asocia con los defectos en el colágeno VII, el cual puede encontrarse ausente o disminuido, ocasionando alteraciones en las fibrillas de anclaje;2 también se asocia con los defectos en la queratina 5 y 14 que afectan la estructura celular de la membrana basal y con las alteraciones de la laminina, que es una porteína estructural componente de los hemidesmosomas.3 No existe un tratamiento específico y su evolución es crónica, lo que provoca en el paciente una limitación progresiva para los movimientos con un sucesivo deterioro de las habilidades y capacidades y un impacto en la calidad de vida; ello amerita el manejo a través de distintas especialidades mediante un abordaje multidisciplinario en conjunto con la familia del paciente.1,3,4
Existen alrededor de 25 subtipos de EB con variaciones en sus características clínicas, histológicas y con variaciones en el modo de herencia. De acuerdo con estos subtipos, la epidermólisis bullosa se clasifica en cuatro grupos de acuerdo con el nivel histológico de afección, éstas son:5
- •
EB epidermolíticas o simples (EBS), el defecto es intraepidérmico, donde se afecta la unión entre los queratinocitos y la membrana basal.
- •
EB de la unión o junturales (EBJ), donde el defecto de unión se localiza en la lámina lúcida de la membrana basal.
- •
EB dermolíticas o distróficas (EBD), donde la afección se localiza a nivel de las fibrillas de anclaje de la lámina basal a la dermis.1,5,6
- •
Síndrome de Kindler que consiste en un tipo mixto de EB con poiquilodermia, que altera la pigmentación en las zonas de lesión.3
En la clasificación en subtipos, además del nivel de afección histológico, se considera el modo de herencia, el cual puede ser de tipo dominante o recesivo.3
Características generalesExiste un amplio espectro de características cutáneas presentes en los pacientes con EB, las cuales pueden variar desde ampollas, úlceras extensas y confluentes, cicatrización extensa, alteraciones en la pigmentación, limitación de la movilidad, alopecia, fusión de pliegues en extremidades y onicodistrofia. Existe además afección a estructuras no cutáneas, tales como la conjuntiva, las mucosas gastrointestinales o el sistema musculoesquelético. En algunos casos existe afección sistémica como la anemia, que en los pacientes con EB es multifactorial, asociada con las limitaciones en la dieta, la mala absorción de nutrientes debido a la cicatrización del tracto gastrointestinal, así como a las pérdidas crónicas de hierro por hemorragias a nivel de la mucosa gástrica. Además, algunos subtipos de EB se relacionan con retraso del crecimiento y talla baja asociada con malnutrición, y a la formación de tejido cicatrizal. En los pacientes con EB distrófica recesiva (EBDR) las lesiones cutáneas o en las mucosas pueden evolucionar a un carcinoma epidermoide, siendo una causa frecuente de mortalidad, con un riesgo de 7.5% a los 20 años de edad y de 67.8% a los 35 años.7–9
Características estomatológicas de la Epidermólisis bullosaAmpollas en la cavidad bucalLas ampollas localizadas en la cavidad bucal son la característica más común en todos los tipos de EB; sin embargo, los hallazgos de los distintos subtipos varían en grado de afección, desde pequeñas vesículas que cicatrizan sin causar alteración, hasta lesiones extensas, confluentes que causan cicatrización progresiva o aberrante con la consecuente deformidad bucal. De acuerdo con el Registro Nacional de Epidermólisis Bullosa (EUA) el 35% de las formas localizadas de EBS y el 59% de las formas generalizadas de EBS cursan con ampollas, las cuales miden menos de un centímetro y tienden a cicatrizar sin dejar cicatriz.1,10,17–19 En la EBJ y EBD dominante las lesiones que afectan la cavidad bucal suelen ser de mayor extensión –mayores a un centímetro– pero cicatrizan de manera adecuada sin provocar retracción severa o cicatrización progresiva.1,9 Las ampollas que se presentan en los pacientes con EBD recesiva (EBDR) son las que se asocian con mayores complicaciones en la cavidad bucal, debido a la extensión y confluencia de las mismas; al cicatrizar, ocasionan bridas extensas que obliteran el vestíbulo bucal, causan anquiloglosia severa y microstomía.
Microstomía y anquiloglosiaLa microstomía es una disminución de la apertura bucal que se debe a la formación de bridas cicatrizales en la mucosa de revestimiento, en la piel de la región labial, principalmente en las comisuras labiales, así como a la obliteración del vestíbulo bucal. El microestoma aparece en el tipo EBDR con mayor frecuencia. La formación de un microestoma en EBU tipo Herlitz también sucede con frecuencia, sin embargo, en este tipo la obliteración del vestíbulo bucal o anquiloglosia no se presentan, y la microstomía se debe a la formación de las lesiones periorales extensas.11–14
Como parte del tratamiento integral de la microstomía debe realizarse primordialmente la prevención, la cual consiste en minimizar el trauma a la mucosa bucal y los tejidos periorales. Están indicados los ejercicios de apertura bucal para estimular la musculatura y limitar la retracción cicatrizal, mejorando la apertura bucal. Dichos ejercicios pueden realizarse de forma voluntaria y sin aditamentos, únicamente llevando la mandíbula a la apertura máxima. Pueden utilizarse también aditamentos auxiliares, como conos plásticos o de goma que se introducen en la cavidad bucal provocando la apertura forzada, utilizando como apoyo únicamente los bordes incisales de los órganos dentarios anteriores.1,14,15 En los casos donde el paciente con EB ya presenta microstomía, los tratamientos estomatológicos restauradores resultarán complicados en la técnica, sin embargo deberán realizarse.16
Anomalías dentariasLa hipoplasia del esmalte se ha asociado con alta frecuencia con la EBU, reportando en estudios la existencia de alteraciones estructurales mediante microscopia electrónica de barrido. (M) Wright describió el hallazgo de la hipoplasia del esmalte en pacientes con EBD, aunque no se presenta de forma constante como en la EBU. Wright también describió el taurodontismo al revisar las radiografías de los pacientes con EBD.1,17–19
Alteraciones del crecimiento y del desarrollo craneofacialLos pacientes con EB presentan retraso generalizado del crecimiento sin que –dentro de la literatura– se haya dilucidado la causa precisa de esto. Se ha asociado con la malnutrición crónica que presentan los pacientes, debido a la malabsorción por alteraciones en la mucosa gástrica, así como por la limitación de la dieta e ingesta adecuada. Otro factor que se ha considerado como predisponente al retraso generalizado del crecimiento es la formación de cicatrices de forma extensa en la piel, en zonas de fricción, extremidades y articulaciones, que deforman y limitan el crecimiento. El retraso del crecimiento es mayor en pacientes con EBD y EBU. Los pacientes con EBS tienen poca afección, y generalmente crecen sin secuelas importantes.17–20
Debido a la formación de bridas cicatrizales intraorales los pacientes con EBD presentan colapso maxilar, apiñamiento dental severo y falta de espacio. Las bridas en carrillos, la obliteración del vestíbulo bucal, la anquiloglosia y microstomía causan alteración de la función muscular con la consecuente alteración del crecimiento craneofacial, así como el desarrollo normal de las arcadas dentarias.
CariesLa caries dental se ha descrito como característica relacionada con la EB; sin embargo, la presencia de las lesiones cariosas es multifactorial y se asocia con los factores de riesgo individuales que no son exclusivos de la enfermedad, así como a los factores asociados directamente con la EB. Los pacientes con EB tienen riesgo predisponente de caries por disminución del flujo salival y alteraciones en la IgA presente en el surco gingival.1,8,21–23
El tratamiento estomatológico deberá basarse en un diagnóstico minucioso y un plan de tratamiento individualizado, con enfoque integral y preventivo. El análisis individual de riesgo de caries puede realizarse mediante índices validados como el CAMBRA (caries management by risk assesment).24 De forma general, existen medidas generales que el estomatólogo deberá considerar para realizar el tratamiento del paciente con EB, las cuales se mencionan en el cuadro I.
Tratamiento estomatológico del paciente con epidermólisis bullosa (EB)
| Tipo de EB | Características clínicas | Características estomatológicas | Manejo estomatológico |
|---|---|---|---|
| Simple |
|
|
|
| De la Unión |
|
|
|
| Distrófica |
|
|
|
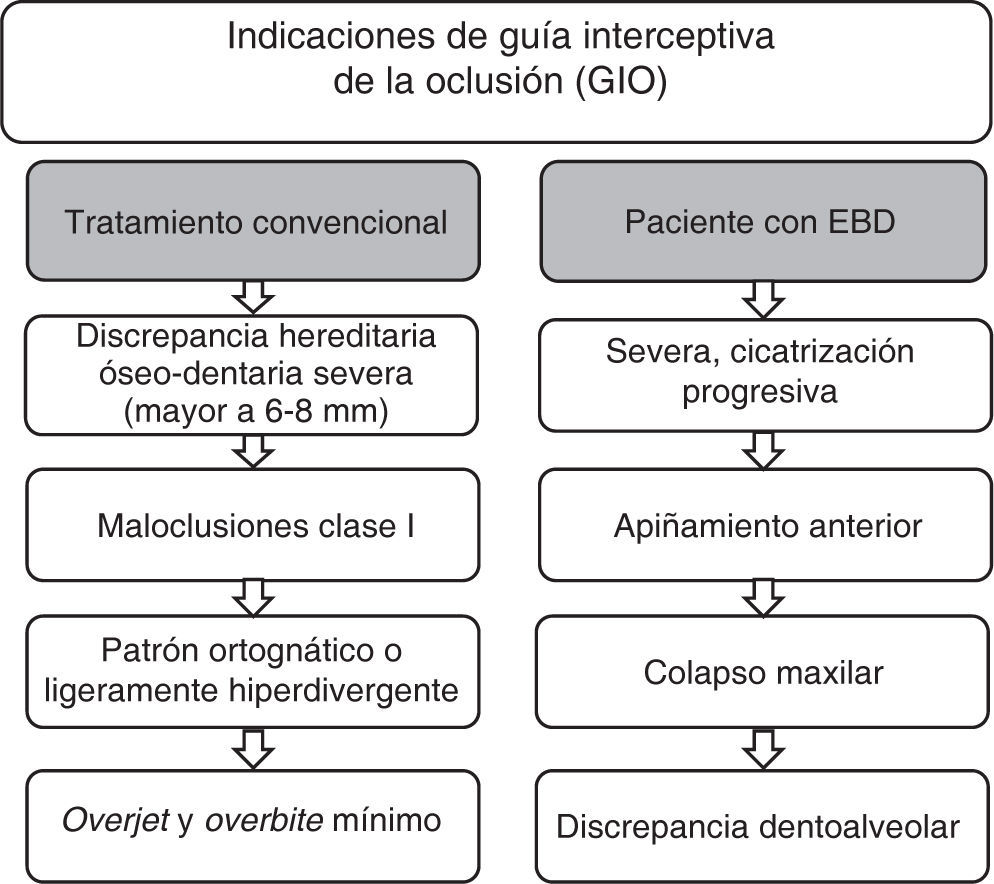
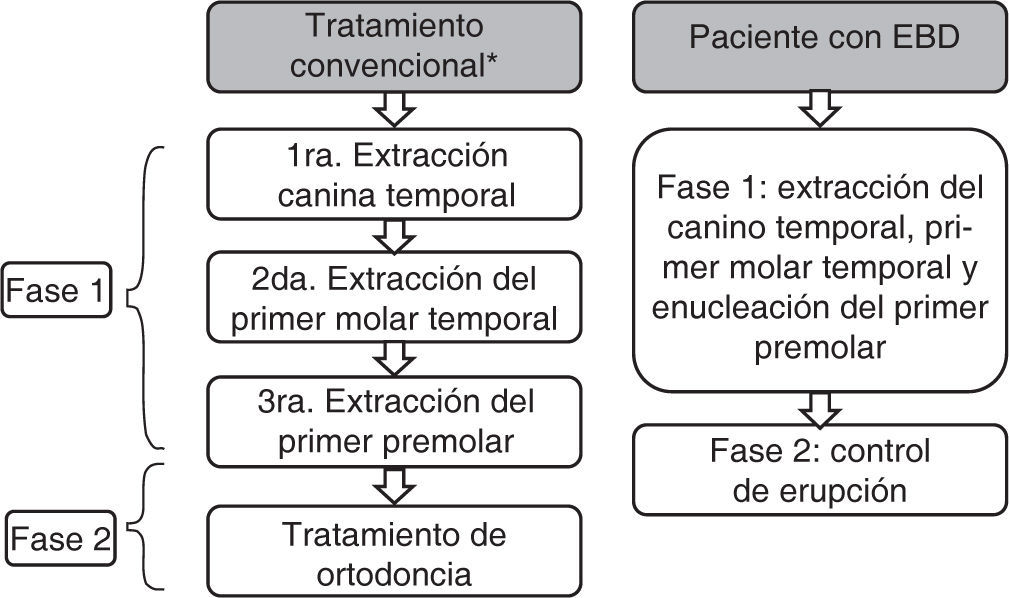
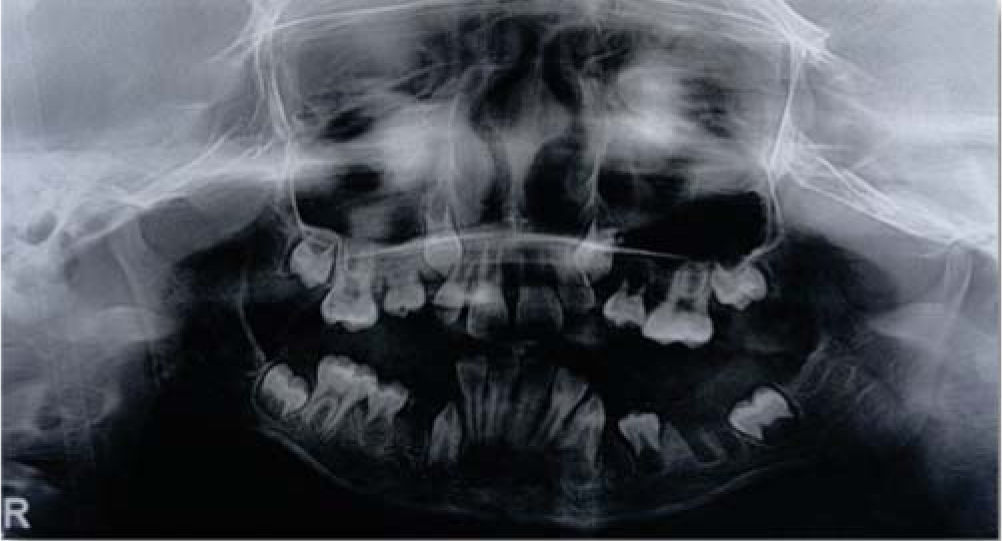
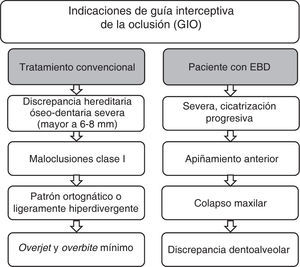
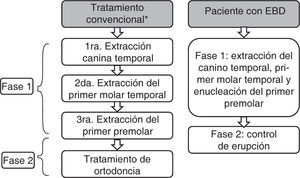
En 1930 Birger Kjellgren acuñó el término «extracción seriada” para definir el tratamiento mediante extracciones cuando existía falta de espacio. Rudolf Hotz en el mismo año propuso el término «Guía de erupción dental mediante extracción», el cual refiere de forma más completa el principio del tratamiento. De acuerdo con Jack Dale, las extracciones como guía de la oclusión constituyen un método válido de tratamiento que debe ser realizado bajo un análisis minucioso del caso, el cual brinda múltiples beneficios. Las indicaciones para considerar las extracciones se mencionan en la figura 1. No existe una secuencia precisa de extracción, ya que varía de acuerdo con el objetivo individual del tratamiento; sin embargo, existe una secuencia frecuente y que se adapta a la mayoría de los tratamientos, la cual consiste en la extracción del canino temporal cuando los dientes no erupcionados tienen menos de la mitad de la formación radicular. Posteriormente se realiza la extracción del primer molar temporal cuando la formación radicular del primer premolar sea mayor de la mitad. Finalmente se realiza la extracción del primer premolar cuando se encuentre erupcionado. En una segunda fase se deberá realizar un tratamiento ortodóntico. En los pacientes con EBD se realizará la intervención en una sesión, en el momento en que los incisivos laterales se encuentren erupcionados y con formación radicular mayor de dos tercios. En cuanto a la edad de tratamiento, se relaciona con la edad dental y ósea, por lo que se deberá individualizar en cada caso (Figura 2).25,
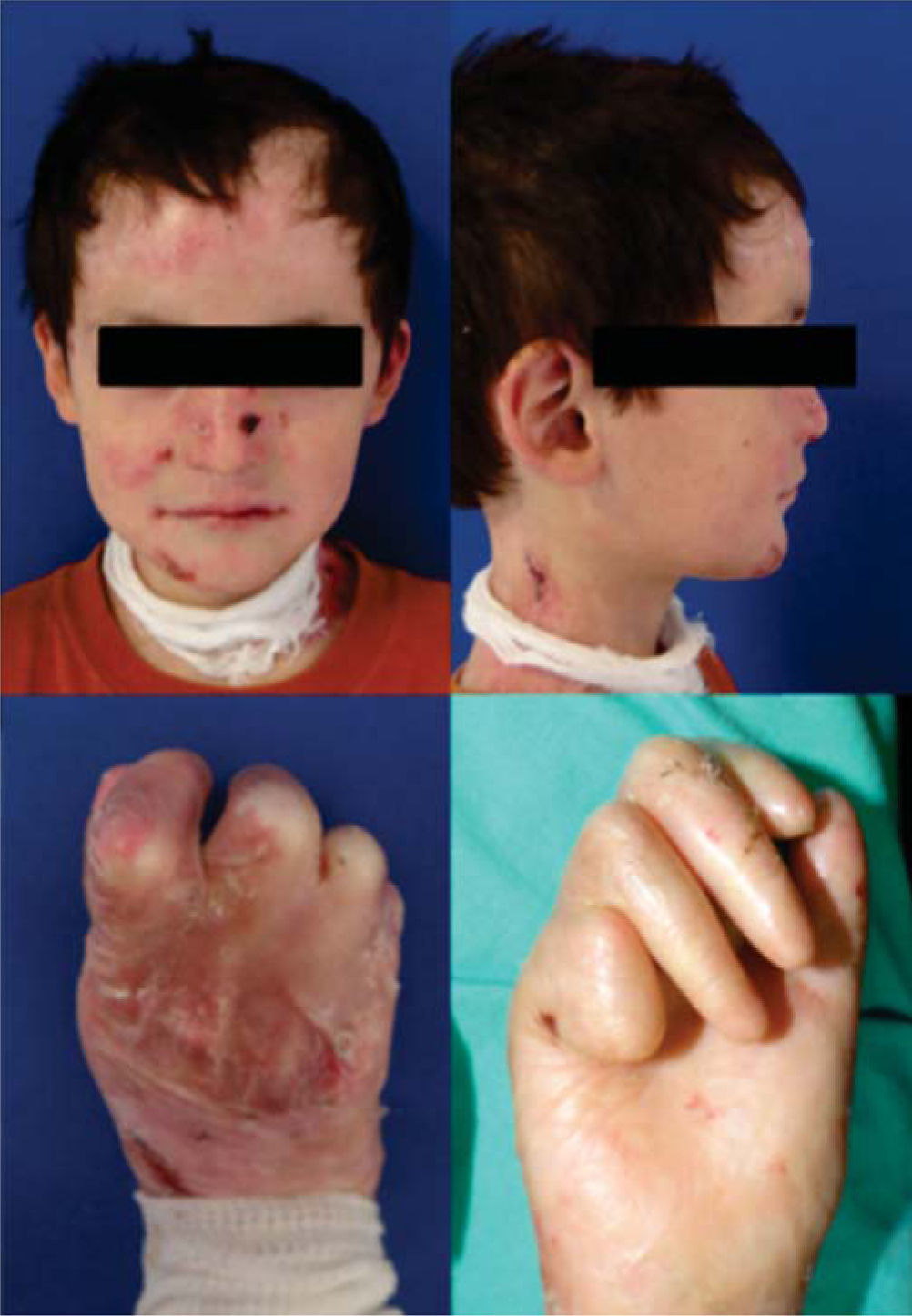
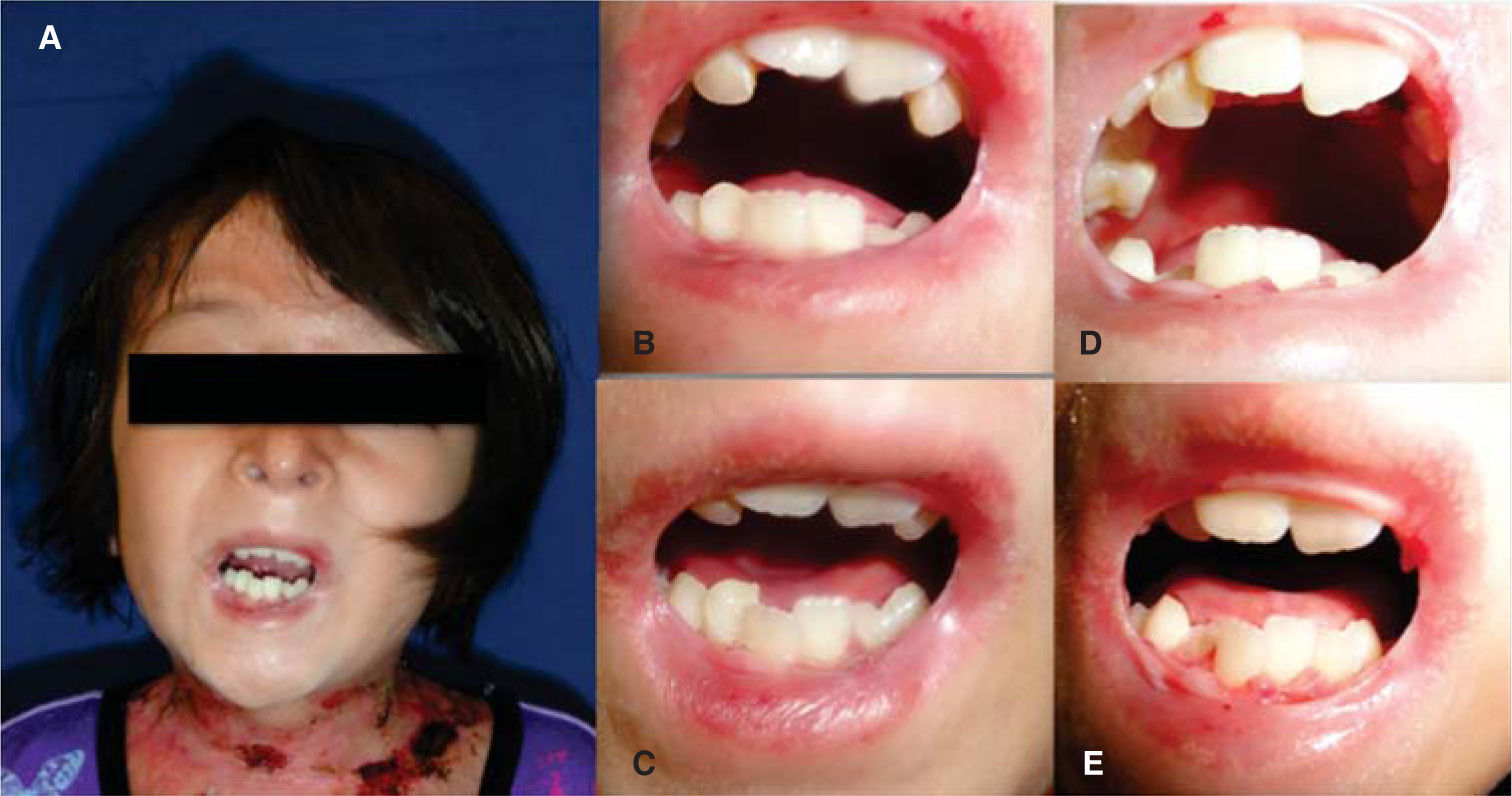
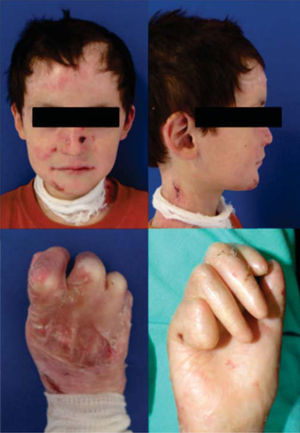
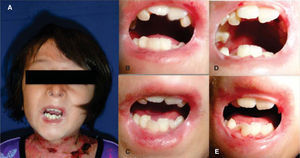
Se trata de un paciente masculino de ocho años de edad con diagnóstico de epidermólisis bullosa distrófica, referido del Servicio de Dermatología para una valoración estomatológica. A la exploración se encuentra el paciente con lesiones múltiples en la piel de la cara, el cuello y las extremidades, correspondientes a ampollas por diagnóstico de base en distintas fases de cicatrización. Se observa tipo facial mesoprosopo, con disminución del tercio medio facial, perfil facial ligeramente convexo, con posición posterior del labio inferior y pogonion blando. Se observa limitación de la apertura bucal con distancia interincisal de dos centímetros (Figura 3).
A la exploración intraoral se observan mucosas con lesiones ampollosas amplias en región del paladar duro en zona de la línea media, úlceras en proceso de cicatrización en región de la mucosa labial inferior y superior, limitación para la movilidad lingual, con cara dorsal de la lengua lisa de color rosa pálido consistente con depapilación por cicatrización y con presencia de ampolla en zona de línea media. Se observan bridas cicatrizales en la mucosa y la piel de la región de comisuras labiales con ampollas presentes en proceso de cicatrización (Figura 4).
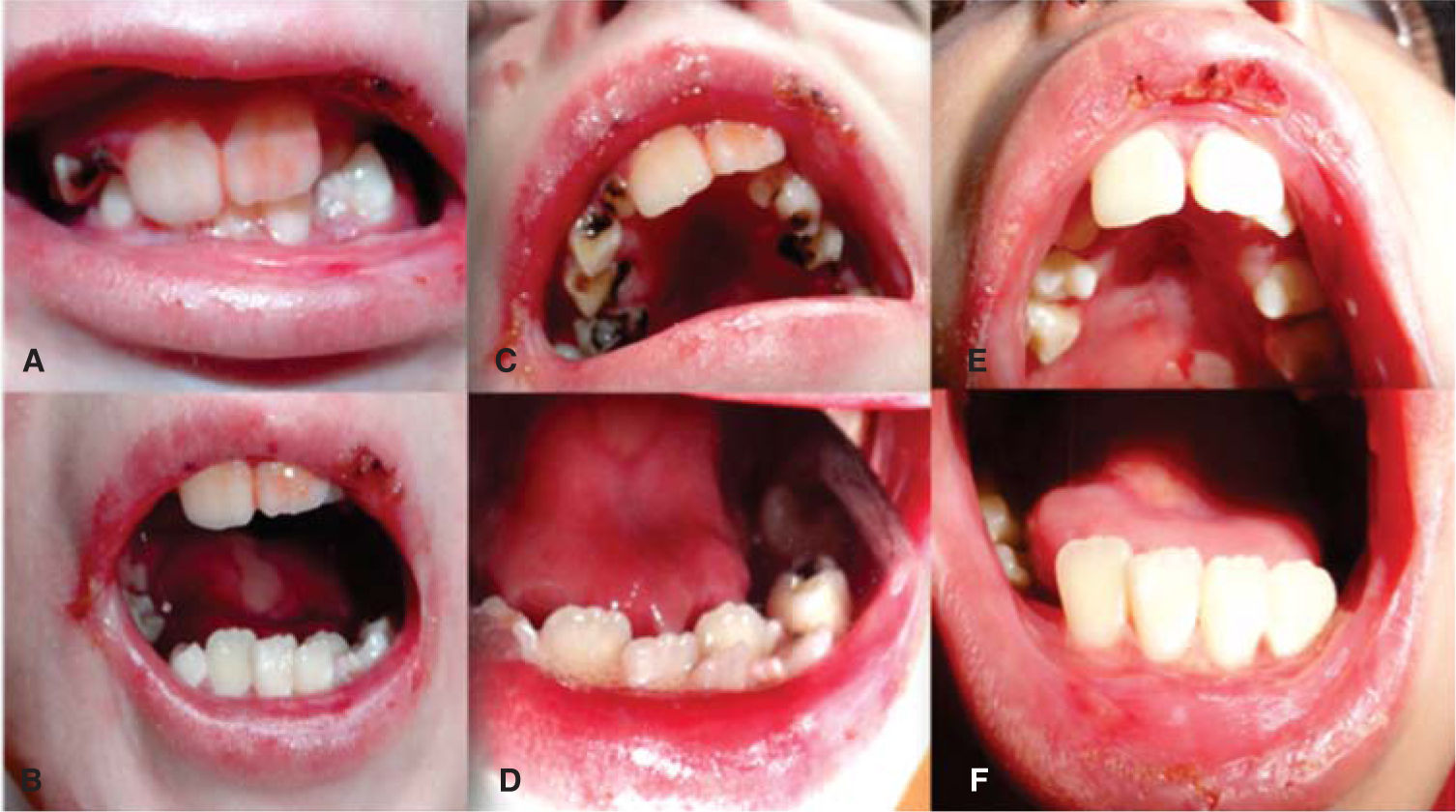
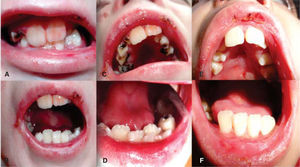
A y B) Fotografías en oclusión y de apertura máxima, C) fotografía intraoral de arcada superior inicial, D) fotografía de arcada inferior en etapa inicial que muestra el apiñamiento severo, E) fotografía de arcada superior posterior al tratamiento con adecuada alineación de la arcada y erupción de los premolares, F) fotografía de arcada inferior posterior al tratamiento con alineación de los incisivos.
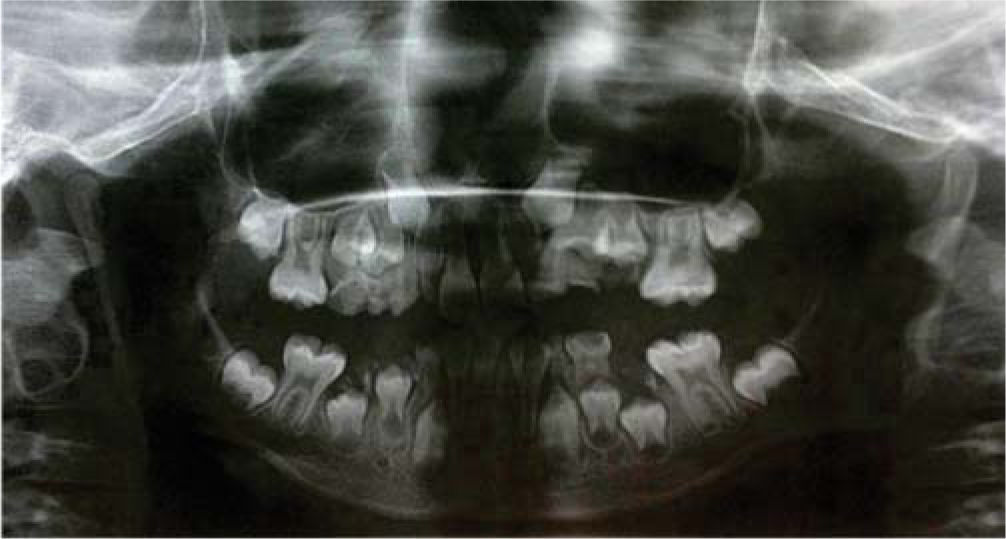
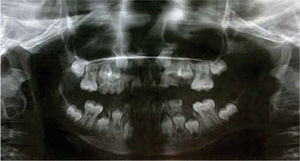
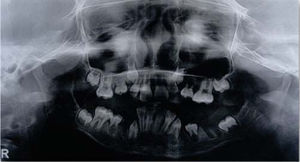
Se observa dentición mixta con presencia de lesiones cariosas extensas en los órganos dentarios: 55, 54, 53, 52, 62, 63, 64, 74, 73 y 83. Se observa ausencia clínica de órganos dentarios 65, 75, 84 y 85. Se observan órganos dentarios 16, 26, 36 y 46 con caries que abarca esmalte y dentina. Órganos dentarios 11 y 21 libres de procesos cariosos y órganos dentarios 32, 31, 41 y 42 con apiñamiento severo, libres de procesos cariosos. Se solicita ortopantomografía donde se observa destrucción amplia de la corona de todos los órganos dentarios de la primera dentición, con vía de erupción de los caninos superiores adecuada; sin embargo, con falta de espacio para su erupción (Figura 5).
Se realizó una valoración individualizada de riesgo mediante el índice CAMBRA, concluyendo que el paciente presenta riesgo elevado de caries, por lo que con base a eso se instaura un programa de prevención, rehabilitación y seguimiento.
Plan de tratamientoPrevenciónSe indicó una técnica de cepillado mediante un cepillo pequeño de cerdas suaves, utilizando pasta fluorada con 1,450ppm. Además de la realización de colutorios a base de solución de agua y bicarbonato tres veces al día. Se realizarán aplicaciones tópicas de fluoruro en barniz cada seis meses y se realizan recomendaciones dietéticas.
Eliminación de focos infecciososEl paciente se programa para la rehabilitación bucal bajo anestesia general debido a limitación de la apertura bucal, extensión del tratamiento, riesgo de lesiones orales y poca cooperación del paciente. Se realiza intubación nasotraqueal mediante fibroscopio por dificultad a la vía aérea. Los pacientes con EB tienen riesgo de estenosis de la vía aérea por maniobra de intubación, por lo que se deberá valorar el riesgobeneficio de forma meticulosa para determinar el plan de tratamiento. El paciente presenta pseudosindactilia, por lo que se solicita valoración por el Servicio de Cirugía Plástica y Reconstructiva, quienes deciden realizar la plastia de la mano afectada en el mismo tiempo quirúrgico.
Se realizan extracciones de órganos dentarios 55, 54, 53, 52, 62, 63, 64, 65, 75, 74, 73, 83, 84 y 85; y restauración a base de resina en órganos dentarios 16, 26, 36 y 46.
Guía interceptiva de la oclusiónSe realiza enucleación de los primeros premolares para favorecer una adecuada erupción de incisivos laterales y caninos permanentes. Debido al diagnóstico del paciente se encuentra contraindicada la utilización de la aparatología ortopédica como mantenedores de espacio, por lo que sólo se realiza la enucleación de órganos dentarios (Figura 6).
Caso clínico No. 2Paciente femenina de siete años de edad con diagnóstico de epidermólisis bullosa distrófica que acude a valoración estomatológica. A la exploración se observa a la paciente con lesiones exulcerativas en la piel del cuello, brazos y nariz, con dificultad para la deambulación. A la exploración intraoral se observan múltiples ampollas en mucosa bucal, en región de paladar duro, carrillos y borde lateral de lengua. Se observa limitación de la apertura bucal por la formación de bridas cicatrizales al interior de la cavidad oral con distancia interincisal menor a un centímetro y anquiloglosia total. Presenta dentición mixta con abundante placa dentobacteriana y eritema generalizado de mucosa masticatoria. Se observa movilidad de 2mm de los órganos dentarios 52 y 62 con caries de esmalte y dentina (Figura 7).
Plan de tratamientoPrevenciónEn la fase inicial se realizó capacitación en la técnica de higiene mediante cepillo manual de cabeza pequeña con cerdas suaves y cortas, y se utilizó colutorio a base de gluconato de clorhexidina como auxiliar. Se observó una mejoría en la higiene y condición del tejido periodontal.
RehabilitaciónSe utilizó técnica restauradora atraumática en los incisivos laterales temporales superiores, restaurando con ionómero de vidrio modificado con resina las zonas interproximales.
Guía de la oclusiónLa paciente presenta apiñamiento dental severo, colapso maxilar y mandibular y falta de espacio para la erupción de los órganos dentarios permanentes. Debido a que la paciente no presentaba caries extensas no fue sometida a anestesia general, y por lo tanto no se realizó la guía interceptiva de la oclusión. Por la característica progresiva de la enfermedad, en citas subsecuentes se observa incremento en el colapso y el apiñamiento, pronosticando dificultad para la erupción de los caninos permanentes y posibilidad de erupción ectópica de los primeros molares permanentes.
ConclusionesDentro de las secuelas a largo plazo de mayor importancia en cavidad bucal en pacientes con epidermólisis bullosa distrófica se encuentran la microstomía, el colapso maxilar y el consecuente apiñamiento dental. Estas alteraciones impiden la adecuada higiene bucal y limitan la adecuada ingesta oral de alimentos, lo cual tiene un impacto directo en la nutrición del paciente, el estado de salud en general y la calidad de vida.
Los tratamientos estomatológicos deben planearse cuidadosamente de forma individualizada, ya que en algunos casos las técnicas operatorias podrán llevarse a cabo de forma convencional, con aislamiento mediante dique de hule, preparación de cavidades. En otros casos la enfermedad puede presentar condiciones bucales que compliquen el tratamiento estomatológico, por la microstomía y la fusión de los vestíbulos bucales, dificultando el aislamiento e incluso el acceso de los instrumentos rotatorios al interior de la cavidad bucal. La finalidad de la intervención estomatológica es mejorar siempre la calidad de vida del paciente, eliminar los focos infecciosos y prevenir las alteraciones del sistema estomatognático a largo plazo.
En los casos presentados, el primer paciente al presentar criterios para rehabilitación bucal bajo anestesia general por caries y extensión de lesiones, pudo ser sometido a una guía interceptiva de la oclusión de forma justificada. Además, durante el mismo tiempo quirúrgico otro servicio tratante intervino al paciente, el cual se vio beneficiado al recibir dos tratamientos necesarios. En el segundo caso, la paciente no cumplía con los criterios para realizar la intervención bajo la anestesia general, debido a que la extensión de las lesiones cariosas era mínima. Por lo tanto, no se realizó la extracción de órganos dentarios como guía interceptiva de la oclusión, observándose un deterioro de la condición bucal de la paciente, con apiñamiento severo y progresivo falta de espacio.
El realizar un adecuado diagnóstico y la predicción de maloclusión, en el futuro permite realizar maniobras interceptivas a edad temprana, cuando aún no está presente la microstomía que dificulta el tratamiento estomatológico. El tratamiento mediante guía interceptiva de la oclusión en pacientes con epidermólisis bullosa distrófica permite una mejor calidad de vida, facilita la técnica de higiene y evita complicaciones de caries interproximal y problemas periodontales en un futuro. Es importante realizar un análisis individual, considerando el riesgo-beneficio de la intervención, y valorar en otros tipos de epidermólisis bullosa la aplicación de este protocolo.
Debido al riesgo inherente de estenosis de la vía aérea en pacientes con EB, al realizar la intubación nasotraqueal u orotraqueal, es recomendable la planeación en conjunto con otros servicios que deberán realizar intervenciones quirúrgicas, con la finalidad de minimizar el riesgo; sin embargo, siempre debe evaluarse el riesgo-beneficio individual del paciente.
Este artículo puede ser consultado en versión completa en http://www.medigraphic.com/ortodoncia