Determinar la eficacia y seguridad del uso de adhesivo tisular de fibrina en la queratoplastia penetrante (QPP) comparándola con la técnica estándar.
Material y métodosSe captaron pacientes candidatos a QPP dividiéndolos aleatoriamente en 2 grupos de 10; al primero se le realizó QPP con 8 puntos simples de nailon 10-0, aplicando adhesivo tisular en la herida quirúrgica, y al segundo se le aplicó la técnica estándar usando 16 puntos simples, registrando el tiempo quirúrgico de cada procedimiento. Se midió agudeza visual mejor corregida y astigmatismo queratométrico a los 3 y 6 meses postoperatorios.
ResultadosEl tiempo quirúrgico promedio para el grupo de adhesivo fue 36.1min vs. 55.1 min en el grupo control (p=<0.0001). El astigmatismo queratométrico promedio a los 3m fue −3.69 D para el grupo de adhesivo vs. −4.75D en el grupo de QPP estándar (p=0.245) y −2.88D vs. −3.44D a los 6m (p=0.246). La agudeza visual mejor corregida promedio fue LogMAR 0.37 para el grupo de adhesivo vs. LogMAR 0.39 (p=0.822) a los 3m y LogMAR 0.20 vs. LogMAR 0.25 a los 6m, respectivamente (p=0.334). Ningún paciente presentó complicaciones relacionadas con el procedimiento quirúrgico.
ConclusionesLa QPP con 8 puntos simples y adhesivo tisular parece ser una técnica segura, que requiere menor tiempo quirúrgico y que permite al paciente una recuperación visual más rápida comparada con la técnica estándar.
To determine safety and efficacy of the use of fibrin glue in penetrating keratoplasty (PKP) compared with the standard technique.
Material and methodsCandidates to PKP were captured, dividing them in 2 groups of 10 patients each; in the first group, PKP using 8 nylon 10-0 sutures and fibrin glue was performed, while in the other, standard keratoplasty with 16 sutures was performed, registering surgical time in each case. Best corrected visual acuity and queratometric astigmatism were measured at 3 and 6 months.
ResultsAverage surgical time for the fibrin glue group was 36.1minutes vs. 55.1minutes for the control group (P=<.0001). Average queratometric astigmatism at 3m was −3.69D for the fibrin glue group vs. −4.75D for the standard keratoplasty group (P=.245) and −2.88D vs. −3.44D at 6m (P=.246). Average best corrected visual acuity was LogMAR 0.37 for the fibrin glue group vs. LogMAR 0.39 at 3m (P=.822) and LogMAR 0.20 vs. LogMAR 0.25 at 6m (P=.334). There were no complications related to the surgical procedure in any group.
ConclusionsPKP with 8 sutures and fibrin glue seems to be a safe technique which requires less surgical time and allows for a faster visual recovery compared to the standard technique.
Las técnicas de sutura quirúrgica suelen ser procedimientos que alargan el tiempo quirúrgico, para las cuales los cirujanos se encuentran en busca de una alternativa ideal. Actualmente, ninguna de las suturas disponibles en el mercado cumple con los requisitos de una sutura ideal. Como alternativa a este problema, los adhesivos tisulares se han empleado con mayor frecuencia en los últimos tiempos. El pegamento de fibrina es un derivado sanguíneo absorbible, relativamente fácil de usar y que puede conservarse a temperatura ambiente o refrigerarse. Es un adhesivo que imita las etapas finales de la cascada de coagulación cuando una solución de fibrinógeno es activada por trombina1,2. En los años 40 el pegamento de fibrina fue introducido en la oftalmología para fijar injertos corneales penetrantes en conejos3, y desde entonces se ha utilizado con éxito en cirugía de pterigión4,5, en cirugía de estrabismo, para cierre conjuntival6, en cirugía refractiva para reducir la incidencia de crecimiento epitelial hacia la interfase del colgajo corneal7, en cirugía de glaucoma para cierre conjuntival8 y para el manejo de bulas posquirúrgicas que tienen alguna fugan9. En cirugía de catarata se ha empleado para sellar perforaciones capsulares10, así como para el cierre de la herida quirúrgica11. En cirugía de retina y vítreo se ha empleado para cierre conjuntival en vitrectomía vía pars plana con aguja calibre 20 gauges12, e incluso está reportado su uso para cirugía de agujero macular13. En cirugía corneal se ha utilizado para cierre de úlceras corneales perforadas14,15, queratoplastia lamelar16 y queratoplastia penetrante (QPP) en modelos experimentales donde se comprobó que el adhesivo de fibrina fue mecánicamente más estable que la sutura en la técnica de queratoplastia «top-hat» (injerto y receptor moldeados con láser femtosegundos)17,18.
El objetivo del presente estudio fue determinar la eficacia y seguridad del uso de adhesivo tisular de fibrina en la QPP comparándola con la técnica estándar.
Materiales y métodoLuego de que el protocolo de investigación fuera revisado y aprobado por el comité de ética de nuestro hospital (Hospital General «Dr. Manuel Gea González», Ciudad de México, México), se buscaron pacientes que fueran candidatos a QPP con fines ópticos, excluyendo a aquellos que presenten alteraciones documentadas en polo posterior (retina, nervio óptico) que impidieran adecuada rehabilitación visual. Se dividió a los pacientes en un grupo control (técnica estándar con 16 puntos simples de nailon 10-0) y un grupo experimental (uso de adhesivo tisular [Tissucol©, Baxter International Inc., Deerfield, IL, EE .UU.] y 8 puntos simples de nailon 10-0), incluyendo 10 ojos de 10 pacientes en cada grupo.
En el caso de este último procedimiento, tras haber colocado los 8 puntos simples y haber enterrado los nudos, se aplicó el adhesivo en los espacios entre los puntos utilizando una cánula común para viscoelástico en lugar de la cánula incluida en el kit de Tissucol©; para ello, se levantó ligeramente el botón donador con pinzas 0.12 y se aplicó el adhesivo sobre la interfase, un cuadrante a la vez; posteriormente, se reposicionó el botón y se mantuvo en su sitio durante 15s, valiéndose de las pinzas y la cánula con la que se aplicó el adhesivo. Finalmente, se retiró el excedente de adhesivo de la superficie ocular con la misma pinza, y tras comprobar la estabilidad de la herida, se finalizó el procedimiento de forma estándar, con colocación de antibiótico y esteroide tópico y un parche oclusor.
Antes de llevar a cabo los procedimientos, se le explicó en detalle a cada paciente las técnicas a utilizar, así como los posibles resultados y complicaciones de los mismos; todos los participantes firmaron un consentimiento informado para participar en el estudio. A los pacientes se les tomaron datos generales: edad, sexo, agudeza visual. En cada cirugía, se registró el tiempo quirúrgico desde el inicio hasta el final del procedimiento sin tomar en cuenta los tiempos requeridos para aplicar la anestesia general, intubar y desintubar al paciente. Todas las cirugías fueron realizadas por el mismo cirujano, que en el momento del estudio se encontraba realizando el curso de alta especialidad en córnea y cirugía refractiva.
Se les indicó a los pacientes esquema de tratamiento estandarizado: azatioprina a dosis de 1mg/kg/día vía oral, moxifloxacina 1 gota/4h en el ojo operado durante 7 días, acetato de prednisolona 1 gota/h en el ojo operado el primer día y cada 2h en días subsecuentes, carboximetilcelulosa 1 gota/3h en el ojo operado, ajustando las dosis de acuerdo a la respuesta del injerto.
Se revisó a los pacientes en la lámpara de hendidura el día posquirúrgico, cada semana durante el primer mes, y posteriormente cada 2 semanas durante los siguientes 2 meses. En cada visita se registró la presencia de complicaciones derivadas únicamente del procedimiento quirúrgico (fuga de humor acuoso, datos de infección, etc.), y no complicaciones derivadas de la respuesta inmunológica propia del paciente contra el injerto (flare o celularidad en cámara anterior, edema corneal o defecto epitelial).
Se registró la agudeza visual mediante cartilla ETDRS y astigmatismo queratométrico con queratómetro Bausch & Lomb a los 3 y 6 meses posquirúrgicos en cada paciente. Las mediciones de agudeza visual se convirtieron posteriormente a LogMAR para su análisis estadístico.
Se llevó a cabo un análisis estadístico descriptivo con medidas de tendencia central (media, mediana y moda), con medidas de dispersión (varianza, desviación estándar y rangos). También se realizó análisis estadístico con prueba de Mann-Whitney para comparar grupos independientes. Asimismo se comparó entre ambos grupos la probabilidad de lograr un astigmatismo de 4D o menos a los 3 meses del postoperatorio, mediante razón de momios.
ResultadosLa edad promedio para el grupo de adhesivo tisular fue de 40.7±11.57 años (rango de edad 22-57 años; un 60% masculinos); para el grupo de QPP con técnica convencional la edad promedio fue de 36.6±19.35 años (rango de edad 15-65 años; un 33.3% masculinos).
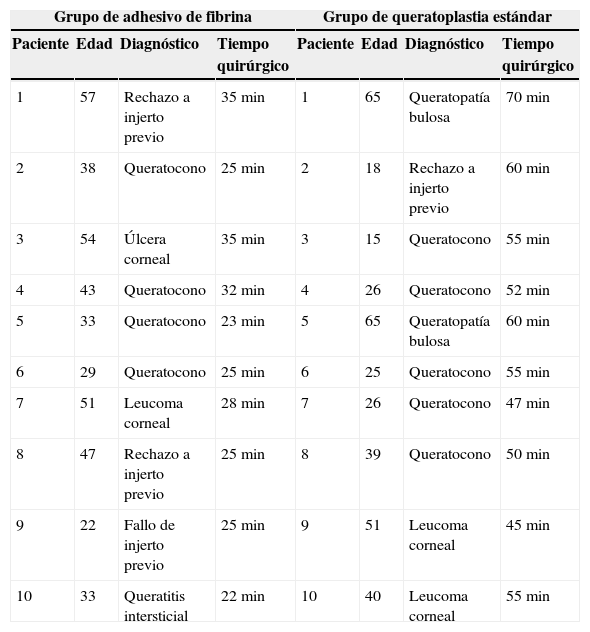
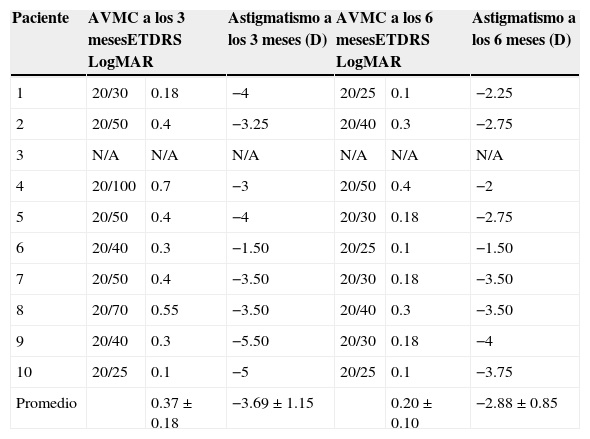
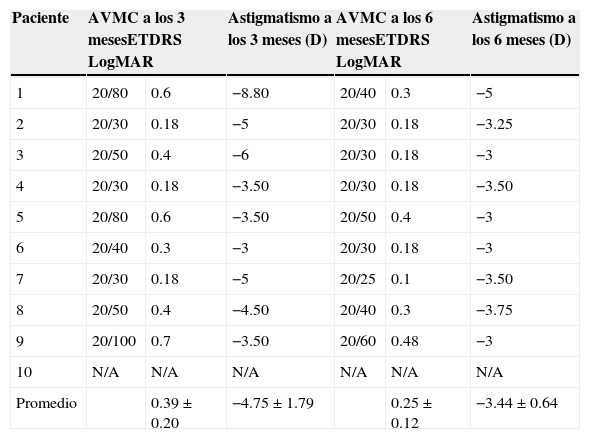
Los diagnósticos prequirúrgicos, y tiempo quirúrgico se muestran en la tabla 1. La agudeza visual mejor corregida (AVMC) y el astigmatismo queratométrico a los 3 y 6meses se muestran en las tablas 2 y 3.
Diagnósticos y tiempo quirúrgico de los pacientes en ambos grupos
| Grupo de adhesivo de fibrina | Grupo de queratoplastia estándar | ||||||
|---|---|---|---|---|---|---|---|
| Paciente | Edad | Diagnóstico | Tiempo quirúrgico | Paciente | Edad | Diagnóstico | Tiempo quirúrgico |
| 1 | 57 | Rechazo a injerto previo | 35min | 1 | 65 | Queratopatía bulosa | 70min |
| 2 | 38 | Queratocono | 25min | 2 | 18 | Rechazo a injerto previo | 60min |
| 3 | 54 | Úlcera corneal | 35min | 3 | 15 | Queratocono | 55min |
| 4 | 43 | Queratocono | 32min | 4 | 26 | Queratocono | 52min |
| 5 | 33 | Queratocono | 23min | 5 | 65 | Queratopatía bulosa | 60min |
| 6 | 29 | Queratocono | 25min | 6 | 25 | Queratocono | 55min |
| 7 | 51 | Leucoma corneal | 28min | 7 | 26 | Queratocono | 47min |
| 8 | 47 | Rechazo a injerto previo | 25min | 8 | 39 | Queratocono | 50min |
| 9 | 22 | Fallo de injerto previo | 25min | 9 | 51 | Leucoma corneal | 45min |
| 10 | 33 | Queratitis intersticial | 22min | 10 | 40 | Leucoma corneal | 55min |
Pacientes con QPP con adhesivo de fibrina y 8 suturas
| Paciente | AVMC a los 3 mesesETDRS LogMAR | Astigmatismo a los 3 meses (D) | AVMC a los 6 mesesETDRS LogMAR | Astigmatismo a los 6 meses (D) | ||
|---|---|---|---|---|---|---|
| 1 | 20/30 | 0.18 | −4 | 20/25 | 0.1 | −2.25 |
| 2 | 20/50 | 0.4 | −3.25 | 20/40 | 0.3 | −2.75 |
| 3 | N/A | N/A | N/A | N/A | N/A | N/A |
| 4 | 20/100 | 0.7 | −3 | 20/50 | 0.4 | −2 |
| 5 | 20/50 | 0.4 | −4 | 20/30 | 0.18 | −2.75 |
| 6 | 20/40 | 0.3 | −1.50 | 20/25 | 0.1 | −1.50 |
| 7 | 20/50 | 0.4 | −3.50 | 20/30 | 0.18 | −3.50 |
| 8 | 20/70 | 0.55 | −3.50 | 20/40 | 0.3 | −3.50 |
| 9 | 20/40 | 0.3 | −5.50 | 20/30 | 0.18 | −4 |
| 10 | 20/25 | 0.1 | −5 | 20/25 | 0.1 | −3.75 |
| Promedio | 0.37±0.18 | −3.69±1.15 | 0.20±0.10 | −2.88±0.85 | ||
Pacientes con QPP estándar con 16 suturas
| Paciente | AVMC a los 3 mesesETDRS LogMAR | Astigmatismo a los 3 meses (D) | AVMC a los 6 mesesETDRS LogMAR | Astigmatismo a los 6 meses (D) | ||
|---|---|---|---|---|---|---|
| 1 | 20/80 | 0.6 | −8.80 | 20/40 | 0.3 | −5 |
| 2 | 20/30 | 0.18 | −5 | 20/30 | 0.18 | −3.25 |
| 3 | 20/50 | 0.4 | −6 | 20/30 | 0.18 | −3 |
| 4 | 20/30 | 0.18 | −3.50 | 20/30 | 0.18 | −3.50 |
| 5 | 20/80 | 0.6 | −3.50 | 20/50 | 0.4 | −3 |
| 6 | 20/40 | 0.3 | −3 | 20/30 | 0.18 | −3 |
| 7 | 20/30 | 0.18 | −5 | 20/25 | 0.1 | −3.50 |
| 8 | 20/50 | 0.4 | −4.50 | 20/40 | 0.3 | −3.75 |
| 9 | 20/100 | 0.7 | −3.50 | 20/60 | 0.48 | −3 |
| 10 | N/A | N/A | N/A | N/A | N/A | N/A |
| Promedio | 0.39±0.20 | −4.75±1.79 | 0.25±0.12 | −3.44±0.64 | ||
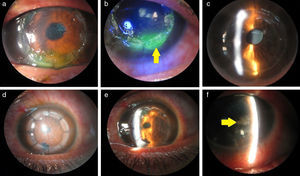
El tiempo quirúrgico promedio para el grupo de adhesivo tisular (fig. 1a-1e) fue significativamente menor comparado con el grupo de técnica convencional (27.5±4.81min vs. 54.9±7.24min, respectivamente; U=0.0, p<0.0001).
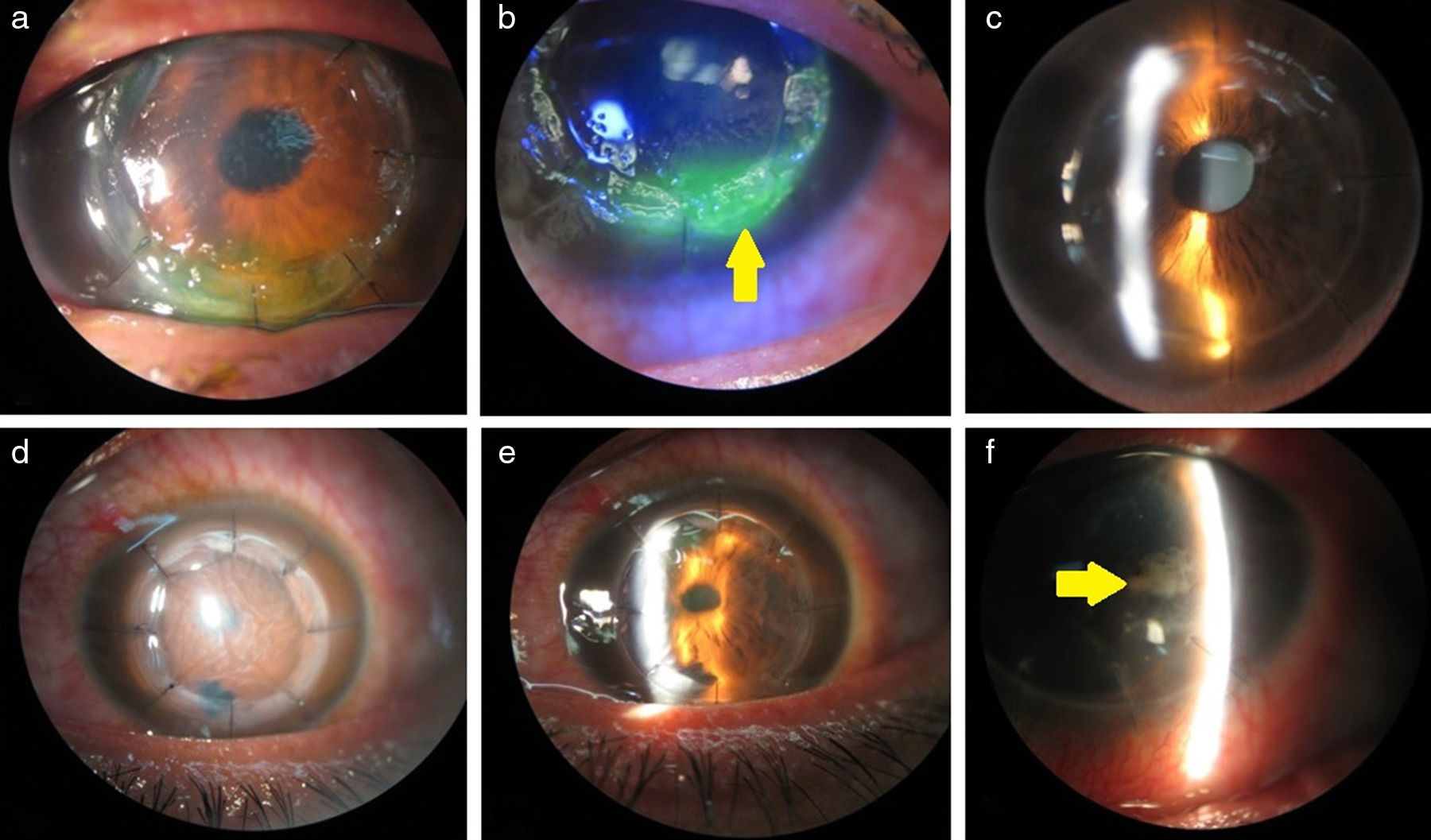
a) y b) Paciente 3 en el primer día posquirúrgico; restos de adhesivo tisular (flecha) sobre el epitelio en la región inferior del botón donador, con tinción con fluoresceína. c) Paciente 3 a los 7 días posquirúrgicos. d) Paciente 5 en el primer día posquirúrgico. e) Paciente 5 a los 7 días posquirúrgicos. f) Paciente 4; restos de adhesivo tisular (flecha) en cámara anterior.
Ninguno de los pacientes en los grupos de estudio presentó complicaciones relacionadas con la cirugía. Sin embargo, se observaron restos de adhesivo tisular en cámara anterior (fig. 1f) de 3 pacientes en el primer día posquirúrgico, los cuales no se vieron en la visita a los 7 días del procedimiento, y no se presentaron complicaciones relacionadas a la presencia de dicho residuo.
En el grupo de pacientes a quienes se les realizó queratoplastia con adhesivo tisular, una paciente intervenida inicialmente por úlcera perforada secundaria a ojo seco presentó queratolisis en el botón corneal secundaria a su padecimiento de base (artritis reumatoide), debiendo ser excluida del estudio; se le realizó un nuevo trasplante, presentando nuevamente queratolisis por lo que se llevó a cabo finalmente colgajo conjuntival total. Por otro lado, en el grupo al que se le realizó queratoplastia con técnica estándar, uno de los pacientes no se presentó a sus consultas posquirúrgicas por lo que debió también ser excluido del estudio. Por esta razón, los datos sobre astigmatismo corneal y AVMC corresponden a 9 pacientes de cada grupo.
El astigmatismo queratométrico promedio fue similar en ambos grupos; a los 3 meses fue de 3.69±1.15D para el grupo de adhesivo tisular vs. 4.75±1.79D para el grupo de queratoplastia estándar (U=27.5, p=0.245). A los 6 meses, el astigmatismo promedio fue de 2.88±0.85D vs. 3.44±0.64D, respectivamente (U=27.5, p=0.246).
Luego de 3 meses de la cirugía, el 63.6% de los pacientes en el grupo de fibrina lograron alcanzar un grado de astigmatismo de −4D o menor, en contraste con el 36.4% del grupo de queratoplastia estándar, pero con una razón de momios no significativa (OR: 4.37, IC 95%: 0.564-33.94).
En lo que respecta a la agudeza visual, esta tampoco difirió significativamente entre los grupos; a los 3 meses del procedimiento la AVMC en el grupo de adhesivo tisular fue de LogMAR 0.37±0.18 vs. LogMAR 0.39±0.20 para el grupo de queratoplastia estándar (U=38.0, p=0.822). A los 6 meses, la AVMC fue de LogMAR 0.20±0.10 vs. LogMAR 0.25±0.12, respectivamente (U=30, p=0.334).
DiscusiónLa eficacia y seguridad del uso de adhesivo tisular de fibrina para la estabilización de heridas corneales en distintos procedimientos quirúrgicos ha sido demostrada previamente en varios estudios. Gupta et al. demostraron en su estudio la seguridad de emplear el adhesivo en injertos corneales de espesor total, al haberlo utilizado en 2 pacientes con lisis corneal estéril de 3-5mm de diámetro a quienes se les colocó un injerto de espesor total utilizando un trépano dermatológico, eliminando la necesidad de suturas, con un defecto adecuadamente sellado al que se le dio soporte tectónico posterior, evitando la necesidad de QPP de urgencia19. Por otro lado, Banitt et al. compararon la efectividad en el cierre de heridas corneales de 3, 4.5 y 6mm entre suturas simples de nailon 10-0, adhesivo tisular de fibrina y cianocrilato en ojos de porcino. Evaluaron la integridad de la herida al elevar la presión intraocular hasta el punto donde se producía fuga de humor acuoso; el adhesivo de fibrina demostró de forma estadísticamente significativa una mayor estabilidad en la herida que el uso de suturas para heridas de 3mm (p<0.0001), y no hubo diferencia significativa entre ambos métodos en cuanto a la estabilidad de heridas de 4.5 y 6mm (p=0.52 y p=0.56, respectivamente)20.
Malta et al. emplearon adhesivo tisular de fibrina en su estudio para optimizar la técnica de queratoplastia asistida con láser femtosegundos utilizando ojos de de banco de ojos. Si bien su objetivo no era comparar la eficacia del adhesivo en cuanto a la estabilidad de la herida, sino la eficacia de distintas técnicas de trepanación manual y asistida con láser femtosegundos, una de las técnicas evaluadas fue el uso de adhesivo de fibrina con 8 puntos separados de nailon 10-0, demostrando una adecuada estabilidad de la herida al aumentar la presión intraocular, y concluyen que el uso de dicho adhesivo puede mejorar la integridad de la herida en las trepanaciones realizadas con láser femtosegundos21. La efectividad del adhesivo tisular de fibrina en QPP fue evaluada por Bahar et al. en un estudio de laboratorio en el que se montaron 20 botones donadores humanos en una cámara anterior artificial, valorando la estabilidad mecánica y el astigmatismo inducido. Los procedimientos quirúrgicos empleados fueron QPP tradicional, QPP tipo «top-hat» asistida por láser femtosegundos y queratoplastia «top-hat» con uso de adhesivo tisular; para los 3 procedimientos se utilizaron 8 y 16 suturas. En ambos casos, la técnica de «top-hat» combinada con adhesivo tisular demostró estadísticamente una mayor estabilidad de la herida comparada con los otros métodos, soportando presiones mayores de 146 y 158mmHg para 8 y 16 suturas respectivamente; el astigmatismo inducido también fue menor que en los otros procedimientos, siendo de 2.5D para la técnica con adhesivo vs. 3.1D para las otras 2 técnicas22.
Sin embargo, el láser femtosegundos es una tecnología cuya disponibilidad en países en vías de desarrollo es relativamente limitada, siendo necesario realizar la mayoría de las QPP que se efectúan al año utilizando la técnica de trepanación manual, como fue el caso de nuestro estudio. Por otro lado, hasta ahora los estudios realizados en los se ha demostrado la efectividad del adhesivo tisular in vivo han sido con técnicas que no implican penetración a cámara anterior, como en el caso de la queratoplastia lamelar; y respecto a la QPP, solo se tienen modelos experimentales animales o empleando cámaras anteriores artificiales, como en el caso del estudio realizado por Bahar et al. Sin embargo, nuestro estudio logró demostrar la seguridad al emplear el adhesivo en QPP in vivo en pacientes humanos, logrando obtener una adecuada estabilidad de la herida sin que se presentasen complicaciones relacionadas con la dehiscencia de la misma tras un seguimiento de 6 meses.
Lo primero que observamos en el presente estudio fue una reducción significativa en el tiempo quirúrgico en el grupo en el que se utilizó adhesivo tisular comparado con el grupo control. Para profundizar un poco más a este respecto, investigamos si el tipo de dolencia estaba relacionado de alguna forma con el tiempo quirúrgico. Dado que ambos grupos contaban con un número similar de pacientes con queratocono (4 en el de adhesivo vs. 5 en el grupo control), dividimos cada grupo de estudio en 2 subgrupos: en el primero se agrupó a los pacientes con queratocono y en el segundo a aquellos con una patología distinta (leucomas, rechazo, úlceras, etc.). Utilizando prueba de t comprobamos que no había diferencia alguna en cuanto al tiempo quirúrgico entre los pacientes operados por queratocono y los operados por una afección distinta. En el grupo de adhesivo se obtuvo un tiempo promedio de 25.5±4.5min en los pacientes con queratocono vs. 28.3±5.5 en los pacientes con otro tipo de dolencia (t=0.852, p=0.419), en tanto que en el grupo control, los promedios fueron 51.8±3.4 vs. 58±9.0, respectivamente (t=1.428, p=0.191).
Kaufman et al. reportaron en 2003 la efectividad del uso de adhesivo tisular en queratoplastia lamelar en 5 pacientes, logrando una adhesión satisfactoria sin emplear suturas, aunque los resultados en cuanto a agudeza visual fueron variables23. Narendran et al. emplearon adhesivo tisular para complementar la técnica de queratoplastia lamelar anterior profunda en un paciente de 21 años con antecedente de cicatrización estromal secundaria a queratitis infecciosa, removiendo las suturas a las 4 semanas posquirúrgicas y logrando una rehabilitación visual aceptable (20/40) a los 6 meses utilizando corrección aérea de −0.25/−3.25×16024. Duarte y Kim también reportan el uso de adhesivo tisular de fibrina en queratoplastia lamelar sin suturas en un paciente a quien se le realizó dicho procedimiento por presentar distrofia nodular de Salzmann y depósitos amiloideos corneales, logrando a los 4 meses posquirúrgicos una agudeza visual mejor corregida de 20/3025. En nuestro estudio, se obtuvo una agudeza visual final sin diferencia significativa en ambos grupos de pacientes, tras retirada selectiva de puntos, ni a los 3 ni a los 6 meses después de la cirugía.
El astigmatismo luego de una QPP es variable. En una serie de 36 pacientes, Hope-Ross et al. obtuvieron un astigmatismo promedio de 6.33±1.38D antes de realizar el ajuste de una sutura única continua26. Raecker et al. analizaron de forma retrospectiva 168 córneas luego de QPP para queratocono y distrofia de Fuchs, obteniendo un cilindro queratométrico promedio de 4.7±2.9D para los pacientes con queratocono, y de 5.6±2.9D para aquellos con distrofia de Fuchs luego de 13 meses de realizada la queratoplastia27. En un grupo de 13 pacientes a quienes se les realizó QPP por patología corneal avascular, Serdarevic et al. obtuvieron un astigmatismo topográfico promedio de 4.89±1.99D luego de un mes del procedimiento28. En otro trabajo, en 6 pacientes con queratoplastias marcadamente excéntricas, van Rij et al. encontraron astigmatismo corneal severo que en promedio era de 10.38±2.91D)29.
Considerando los reportes antes mencionados, en el presente estudio se consideró, arbitrariamente, un astigmatismo de −4D o menos como aceptable para lograr una corrección visual bien tolerada, ya fuera con anteojos aéreos o lentes de contacto. A este respecto, obtuvimos un astigmatismo promedio de 3.69D para el grupo de adhesivo de fibrina vs. 4.75D para el grupo de queratoplastia estándar luego de 3 meses del procedimiento. Estos números cambiaron a 2.88 y 3.44D a los 6 meses, respectivamente. Aun cuando no existe diferencia estadísticamente significativa entre ambos grupos en lo que respecta a los valores a los 3 y 6 meses del postoperatorio, si consideramos a los pacientes que a los 3 meses lograron un nivel aceptable de astigmatismo de 4.00D o menos, el cual puede ser corregido ya sea con lentes de contacto o de armazón y ser bien tolerado por los pacientes, encontramos que el 63.6% de los pacientes en el grupo de adhesivo de fibrina alcanzaron estos niveles, vs. 36.4% de aquellos a quienes se les realizó queratoplastia estándar, teniendo los primeros una razón de momios 4 veces mayor (OR: 4.37, IC 95%: 0.564 -33.94), aunque dado que el intervalo de confianza contiene a la unidad, esta razón de momios no resulta estadísticamente significativa. Cabe mencionar que un paciente en el grupo de adhesivo tisular alcanzó una agudeza visual sin corrección de 20/40 a las 2 semanas posquirúrgicas, con un astigmatismo de −2D, los cuales mejoraron a 20/25 y −1.50D en la visita de los 6 meses; otro paciente en el mismo grupo logró una agudeza visual mejor corregida de 20/25 con corrección aérea bien tolerada con un cilindro de −5D también a las 2 semanas postoperatorias.
Se sabe que una sutura ajustada, o cualquier sutura que se encuentre distorsionando la topografía corneal, puede ser retirada desde las 6 semanas postoperatorias en una queratoplastia bien construida con 16 suturas interrumpidas. Sin embargo, por lo general no se deben retirar suturas adyacentes antes de los 6 meses tras la operación30.
Nosotros observamos que en el grupo de adhesivo tisular fue posible retirar puntos que a la biomicroscopia se mostraban apretados desde las 3 semanas postoperatorias, siendo posible retirar en 2 pacientes los 8 puntos a los 3 meses postoperatorios, debido a que ejercían un estrés excesivo que impedía una adecuada epitelización del botón, sin presentar complicaciones. A 5 de los 10 pacientes se les retiraron uno o más puntos de sutura antes de los 3 meses posquirúrgicos, sin que se presentara dehiscencia de la herida en ninguno de los casos.
Por et al. han demostrado previamente la seguridad de emplear adhesivo tisular de fibrina de forma intraocular, al haberlo inyectado directamente a la cámara anterior para sellar perforaciones corneales de hasta 4mm y efectuar posteriormente queratoplastia lamelar anterior profunda. Observaron, mediante seguimiento con exploración en lámpara de hendidura, que el adhesivo tisular se reabsorbe de la cámara anterior a la segunda semana posquirúrgica; por otro lado, su grupo de pacientes no presentó picos de elevación de la presión intraocular ni casos de uveítis anterior severa, además de no existir evidencia de descompensación corneal, y sin complicaciones en el posquirúrgico31. En nuestro estudio observamos que en los casos de pacientes que presentaron remanentes de adhesivo tisular en cámara anterior estos se habían reabsorbido por completo a la primera semana posquirúrgica, sin presentar los pacientes datos de descompensación endotelial o formación de sinequias anteriores, y sin que esto complicara de ninguna forma el periodo postoperatorio.
Sin embargo, los resultados del presente estudio, aunque optimistas, deben ser interpretados cuidadosamente debido a las debilidades del estudio, especialmente por el reducido tamaño de la muestra. Otra situación a considerar es la disparidad en la edad y los diagnósticos de los pacientes, y sería útil, con una muestra más grande, parear a los pacientes de acuerdo a sexo, edad y diagnóstico para evaluar de mejor manera el desempeño del adhesivo como adyuvante quirúrgico. Por otro lado, el reducido tamaño de la muestra impidió obtener una razón de momios estadísticamente significativa, hablando de aquellos que lograron un astigmatismo de −4D o menos a los 3 meses tras la cirugía, aunque los porcentajes obtenidos en el presente estudio indican que con un mayor número de casos se puede obtener significación estadística en este respecto.
ConclusiónA pesar de que el uso de adhesivo tisular de fibrina en cirugía corneal data desde finales de los años 80, el número de publicaciones relativas a su empleo en cirugía de trasplante corneal es muy limitado. Aunado a esto, la gran mayoría de los reportes existentes se refieren a su empleo en queratoplastia lamelar, y en lo que respecta a la QPP, solo se cuenta con un par de estudios en modelo animal y uno empleando cámaras anteriores artificiales. A nuestro entender, este es el primer estudio realizado en el mundo empleando el adhesivo tisular en humanos a quienes se les realiza QPP.
Aunque el estudio no demostró diferencia significativa entre el astigmatismo posquirúrgico después de retiro selectivo de puntos, ni en la AVMC final entre ambas técnicas, fue posible una retirada mucho más rápida de puntos en los pacientes con adhesivo sin que se presentaran complicaciones.
Concluimos que la QPP con 8 puntos de sutura y adhesivo tisular es aparentemente una técnica segura y eficaz, que permite reducir el tiempo quirúrgico casi en un 50%, independientemente del diagnóstico del paciente, disminuyendo la manipulación del tejido y los riesgos relacionados con la anestesia general prolongada, y con la que pueden obtenerse resultados similares a los de la técnica estándar de QPP con 16 puntos. Sin embargo, se requieren de series con mayor número de pacientes con periodos de seguimiento más largos para valorar mejor la seguridad del procedimiento, así como los tiempos de rehabilitación visual de los pacientes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoLos autores no recibieron apoyo económico de ningún tipo para la realización de este estudio. Las muestras de Tissucol© fueron donadas por Baxter International, Inc., México.
Conflicto de interesesAl momento de la realización de este trabajo, el Dr. Luna pertenecía al Departamento de Oftalmología del Hospital General Dr. Manuel Gea González. Actualmente desempeña su trabajo en el Departamento de Consulta de Oftalmología del Centro de Atención Social Especializada, CASE, y no tiene vínculos con el Hospital General Dr. Manuel Gea González.
En el momento de la realización del artículo, el Dr. Luna se encontraba realizando el curso de alta especialidad en Córnea y Cirugía Refractiva en el Departamento de Oftalmología del Hospital General Dr. Manuel Gea González. Actualmente ya no pertenece a dicho departamento.