El carcinoma epidermoide de conjuntiva es una patología de baja incidencia, pero se considera que es la tumoración maligna de conjuntiva más frecuente. Se caracteriza por presentar una masa gelatinosa con focos de leucoplasia en conjuntiva bulbar interpalpebral cerca del limbo. Las opciones de tratamiento incluyen escisión simple, pudiendo agregar tratamiento adyuvante como crioterapia, radioterapia o quimioterapia tópica. Si la lesión es invasiva se puede considerar realizar enucleación o exenteración. Se presenta el caso de un paciente masculino de 68 años con historial de tumoración ocular derecha y disminución de agudeza visual de 3 años de evolución, en el cual después de valoración clínica complementada con estudios auxiliares se diagnosticó carcinoma epidermoide invasivo de la conjuntiva, por lo que se decide realizar una evisceración modificada con esclerectomía perilímbica subyacente evitando tocar el borde palpebral y tumoral. El estudio patológico confirmó el diagnóstico.
Squamous cell carcinoma of the conjunctiva is a disease of low incidence, but is considered to be the most frequent malignant tumor of conjunctiva. Characterized present a gelatinous mass with foci of leukoplakia in interpalpebral bulbar conjunctiva near the limbus. Treatment options include single excision, adjuvant treatment may add as cryotherapy, topical chemotherapy or radiotherapy. If the lesion is invasive it can be considered to perform enucleation or exenteration. The case of a 68 years old male patient with a history of right ocular tumor and decreased visual acuity 3 years of evolution, in which after clinical assessment supplemented with ancillary studies invasive squamous cell carcinoma of the conjunctiva was diagnosed is presented, so we decided to perform a modified evisceration with underlying perilimbic sclerectomy without touching the lid and tumor edge. Pathological examination confirmed the diagnosis.
El carcinoma epidermoide de la conjuntiva es un tumor maligno de baja incidencia, en general con un rango entre 0.13 y 2.8 casos por 100.000 habitantes, cifra que aumenta en países tropicales. Sin embargo, es la tumoración maligna más frecuente de la conjuntiva1–3. Las incidencias reportadas para las formas invasivas intraorbitarias e intraoculares tienen un rango entre el 2-12%, lo que demuestra el carácter agresivo de este tumor4. Se presenta típicamente en pacientes de la tercera edad y masculinos caucásicos, como una masa «gelatinosa», papilomatosa y nodular a menudo con focos de la leucoplasia, que por lo general ocurre en la zona de la conjuntiva bulbar interpalpebral cercana al limbo, pero a veces puede desarrollarse en la conjuntiva palpebral o forniceal5,6. Se han asociado varios factores de riesgo, tales como la exposición a la radiación ultravioleta crónica, el virus del papiloma humano serotipos 16 y 18, el virus de la inmunodeficiencia humana adquirida, así como también el consumo de tabaco7,8. En las primeras etapas, se limita al epitelio (neoplasia conjuntival intraepitelial), pero con el tiempo puede invadir el estroma (carcinoma de células escamosas invasivo)6,9. El manejo del carcinoma epidermoide de la conjuntiva dependerá del estadio en el momento del diagnóstico10. Las lesiones no invasivas son tratadas de forma conservadora mediante escisión simple, pudiendo agregar tratamiento adyuvante como crioterapia, radioterapia o quimioterapia tópica. Si la lesión es invasiva se consideran la enucleación e incluso la exenteración.
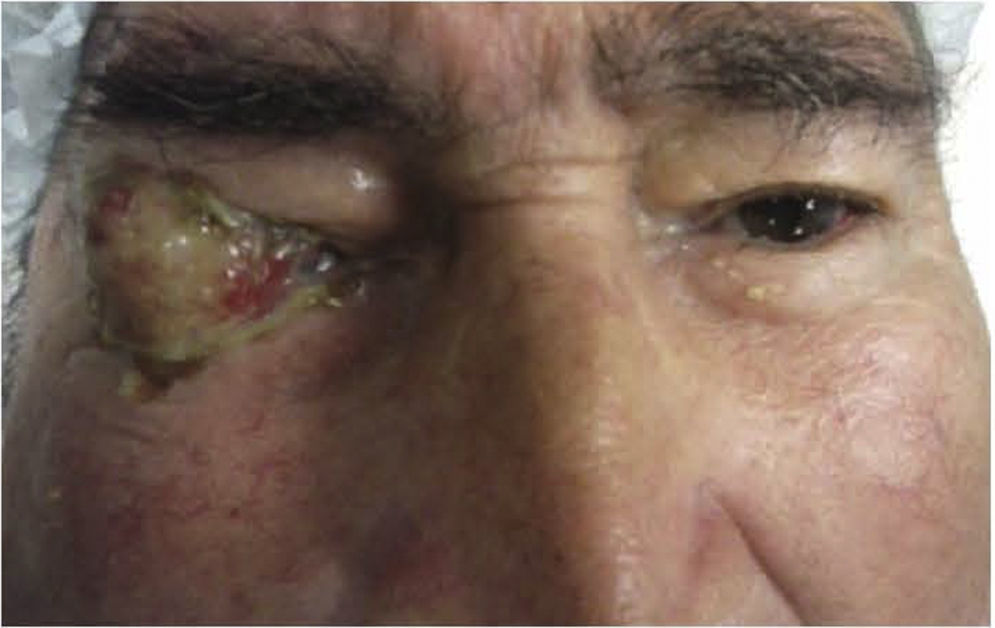
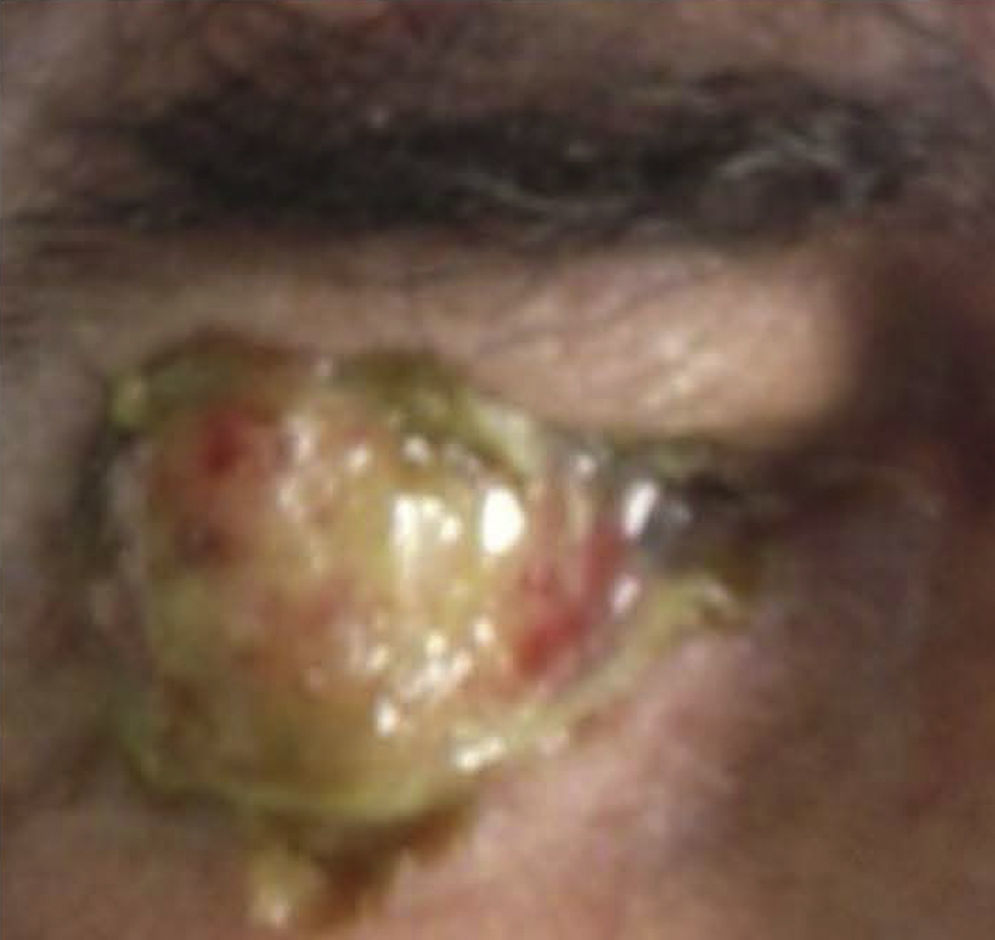
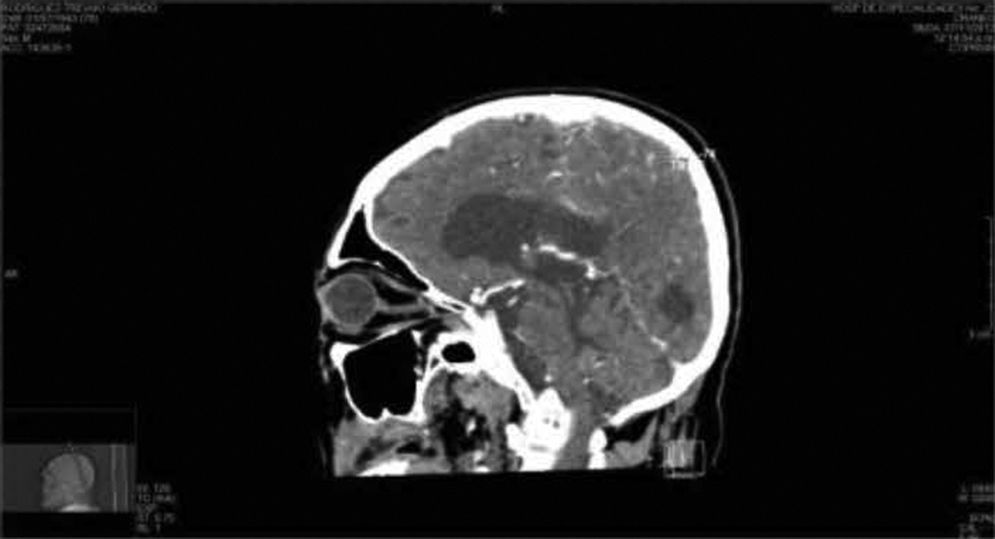
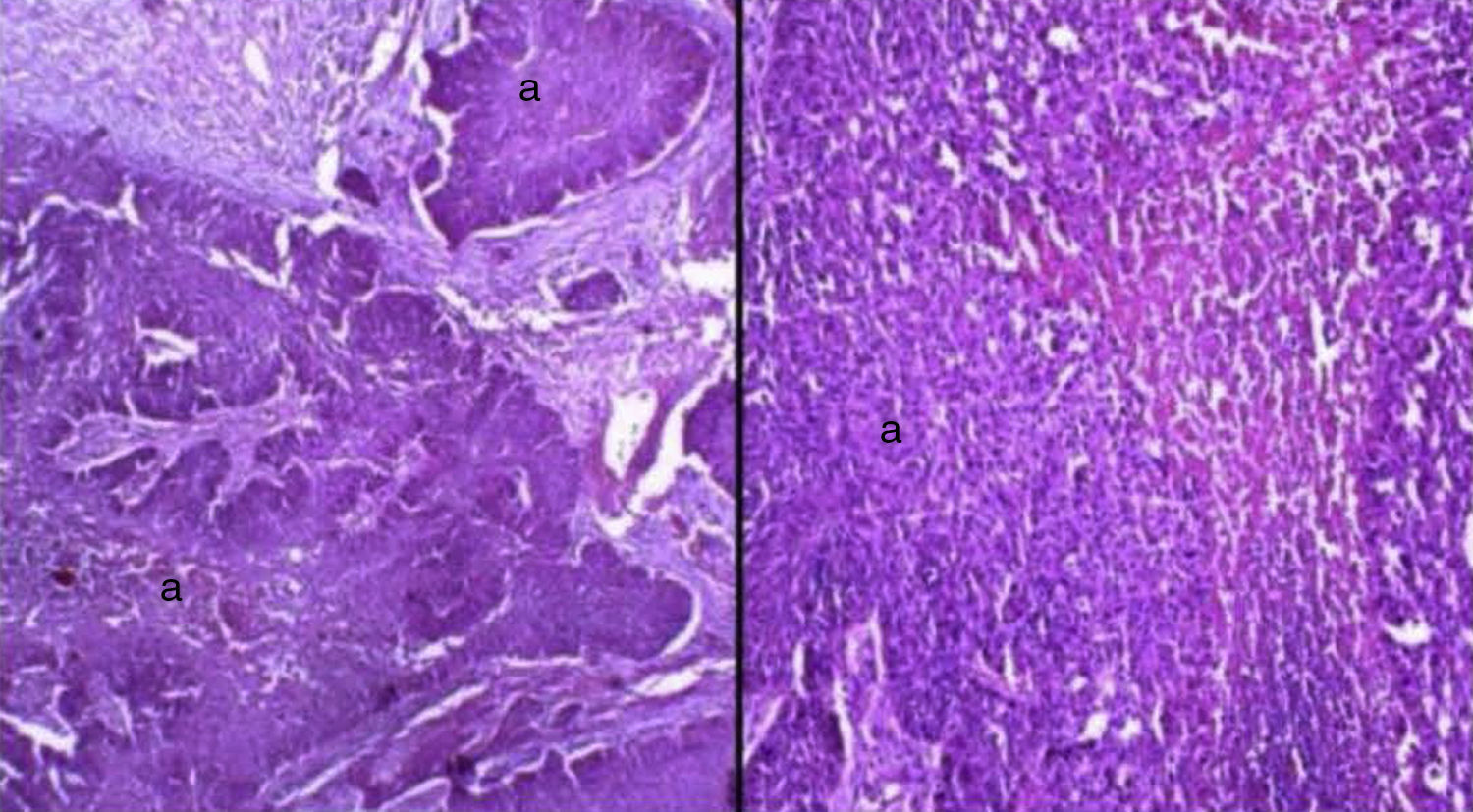
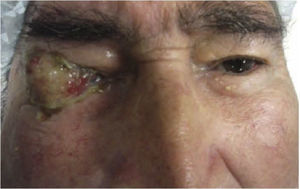
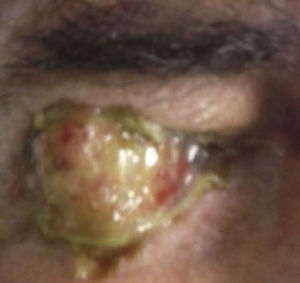
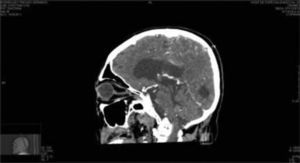
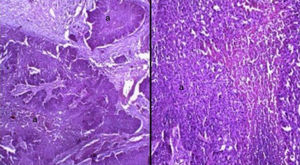
Caso clínicoSe trata de un paciente masculino de 68 años de edad, que ingresó en nuestro servicio por presentar una tumoración friable, amarilla blanquecina sobre conjuntiva y córnea en ojo derecho (OD) (fig. 1) dolorosa a la palpación, acompañada de secreción amarillenta y agudeza visual disminuida; de más de 3 años de evolución, exacerbando su crecimiento los últimos 6 meses, sin valoración oftalmológica previa. Como antecedentes de interés fue diagnosticado de artritis reumatoide hace más de 25 años, tabaquismo positivo con 38 paquetes/año y etilismo social. Fue operado de cirugía de catarata del OD hace 8 años. A la exploración oftalmológica su agudeza visual en el OD únicamente percibía luz y el ojo izquierdo 20/400. Anexos de OD ambos párpados retraídos por la tumoración, pestañas visualmente obstruidas por el tumor sin alteración al desplazarlo. A la biomicroscopia con lámpara de hendidura, el segmento anterior del OD con tumoración conjuntival de gran tamaño, pediculada a partir del sector temporal superior con infiltración perilímbica que recubre la totalidad de la córnea, de apariencia irregular con bordes mal definidos, lobulada, de aspecto gelatinoso, con leucoplaquia superficial y coloración blanco-amarillenta con zonas rosadas, con presencia de secreción amarilla-sanguinolenta (fig. 2). Tarso y fondos de saco libres, el resto de las estructuras del segmento anterior y el fondo de ojo de OD así como la presión intraocular no fueron valorables por la presencia del tumor. La exploración del ojo izquierdo evidenció una catarata rubra, resto sin alteración. Los exámenes de laboratorio de biometría hemática, química sanguínea y pruebas de función hepática fueron normales. La tomografía computarizada contrastada evidenció una masa hiperdensa con captación de medio de contraste proyectada hacia fuera sobre la superficie del globo ocular, sin aparente invasión a estructuras adyacentes y globo ocular (fig. 3). Dadas las características de malignidad y el tamaño de la lesión, se pensó como diagnóstico diferencial en un carcinoma epidermoide conjuntival invasivo a córnea, por lo que se decidió realizar biopsia escisional mediante una peritomía conjuntival 360° a nivel de los fondos de saco incluyendo la fascia de Tenon, evitando tocar el borde palpebral y tumoral. Posteriormente se realizó una técnica de evisceración con esclerectomía perilímbica subyacente, dejando un margen de seguridad de al menos 5mm de la base tumoral con cierre de la herida quirúrgica en preparación para una rehabilitación posterior de la cavidad anoftálmica, con un injerto dermograso y la colocación de una prótesis ocular. El estudio histopatológico fue reportado como carcinoma epidermoide moderadamente diferenciado, queratinizado, queratinizante con invasión superficial estromal y corneal, con bordes quirúrgicos libres de lesión (fig. 4).
Microfotografía teñida con hematoxilina-eosina. Izquierda, muestra neoplasia con patrón en nodos (a) con áreas solidas de aspecto epitelial moderadamente diferenciado con perlas de queratina, que invade estroma con áreas de necrosis central y áreas de reacción desmoplásica. Derecha, ampliación de microfotografía; se observa neoplasia con áreas de necrosis central (áreas rosas) con pleomorfismo celular, citoplasma eosinófilo y núcleo hipercromático.
El carcinoma epidermoide de la conjuntiva es un tumor maligno de baja incidencia, pero con formas invasivas intraorbitarias e intraoculares entre 2-12%, lo que demuestra el carácter agresivo de este tumor4 por lo que se sugiere un manejo con resección del componente conjuntival completo junto con la fascia de Tenon subyacente mediante la técnica de no tocar, incluyendo una lámina delgada de esclera subyacente, junto con el tumor para las lesiones en la región limbar donde la tumoración es adherente al globo9,10. En los casos en los que se sacrifica conjuntiva excesiva, se pueden emplear un injerto de membrana mucosa o injerto de membrana amniótica para la reconstrucción.
Posterior a la resección se pueden utilizar implantes de diferente naturaleza, tales como el poliuretano poroso, polipropilmetileno, silicona, hidroxiapatita, cemento óseo recubiertos por esclera donante o autoinjerto dermograso como alternativas para la conformación de la cavidad orbitaria11. Las ventajas del autoinjerto dermograso12 son la posibilidad de reconstruir grandes defectos de la conjuntiva bulbar y el bajo riesgo de rechazo y transmisión de infecciones entre donante y receptor, ya que la dermis actúa como base para el crecimiento de la conjuntiva sobre su superficie, permitiendo obtener un buen resultado estético y funcional, además de su bajo costo.
ConclusiónEn nuestro caso, se realizó una técnica de peritomía seguida de evisceración modificada mediante esclerectomía perilímbica subyacente y bordes libres, evitando tocar el borde palpebral y tumoral ya que nos permite una adecuada rehabilitación de la cavidad anoftálmica con un injerto dermograso y colocación de una prótesis ocular con menor número de complicaciones y más rápida recuperación incluso con menor uso de recursos, a diferencia de la exenteración que es una cirugía agresiva que incluso pone en riesgo la vida, tiene más larga recuperación, mayor número de complicaciones y una reconstrucción más complicada y costosa. Por ello es una alternativa eficaz en el manejo de carcinomas invasivos de la conjuntiva, que presenten principalmente poca afección intraocular y respeten fondos de saco, ampliando las posibilidades de una reconstrucción de cavidades relacionadas con este tipo de lesiones.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciamientoLos autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.