La tomografía de coherencia óptica (OCT) es hoy en día una herramienta fundamental en la práctica clínica. Es importante para un adecuado diagnóstico y seguimiento del paciente con glaucoma.
ObjetivoDeterminar la mejor correlación del daño campimétrico entre los resultados de distancia mínima al borde y grosor de capa de fibras nerviosas medido por OCT de dominio espectral, en pacientes con glaucoma.
MaterialesSe realizó un estudio prospectivo, comparativo donde se llevaron a cabo 2 estudios: campo visual 24-2 Humphrey, OCT de dominio espectral (Spectralis OCT, Heidelberg Engineering). Se estudió la correlación del análisis del programa de OCT apertura de la membrana de Bruch-basado en el grosor mínimo al borde, grosor de capa de fibras nerviosas con el grado de daño campimétrico según los criterios de Hodapp, Parrish y Anderson del campo visual.
ResultadosSe obtuvieron un total de 111 ojos de 69 pacientes, distribuidos de la siguiente manera: 89 (71.7%) ojos con daño campimétrico, 22 (18%) sin daño campimétrico. La prueba ANOVA indica que sí existe correlación entre los resultados del programa de OCT apertura de la membrana de Bruch-basado en el grosor mínimo al borde y daño campimétrico, siendo estadísticamente significativa en todos los sectores y global. La correlación más fuerte se encuentra en pacientes con daño avanzado. En cuanto al grosor de capa de fibras nerviosas, solo es estadísticamente significativo cuando se compara con el grupo de daño avanzado.
ConclusionesExiste mejor correlación entre el daño campimétrico y los resultados del programa OCT apertura de la membrana de Bruch-basado en el grosor mínimo al borde.
The optical coherence tomography (OCT) is today a fundamental tool in clinical practice. It is important for proper diagnosis and monitoring of patients with glaucoma.
ObjectiveDetermine the best correlation between the results campimetric damage minimum thickness of the edge and nerve fiber layer measured by OCT spectral domain, in patients with glaucoma distance.
MethodsHumphrey 24-2 visual field, OCT spectral domain Spectralis Heidelberg Engineering: a prospective comparative study, which was conducted 2 studies was performed. the correlation analysis program OCT opening of Bruch's membrane-based minimum thickness to the edge, thickness nerve fiber layer with the degree of visual field damage was examined according to the criteria of Hodapp, Parrish, and Anderson visual field.
ResultsWere obtained total of 111 eyes of 69 patients, distributed as follows: 89 (71.7%) eyes with visual field damage, 22 (18%) without visual field damage. The ANOVA test indicates whether there is correlation between the results of OCT opening of Bruch's membrane-based minimum thickness to the edge and visual field damage, being statistically significant in all sectors and global. The strongest correlation is found in patients with advanced damage. As thickness nerve fiber layer is only statistically significant when compared with the group of advanced damage.
ConclusionsThere is better correlation between visual field damage and the results of OCT opening of Bruch's membrane-based minimum thickness to the edge.
El disco óptico (cabeza del nervio óptico) es la región de entrada de los vasos sanguíneos y de las fibras nerviosas a la retina. La región intrapapilar es la zona contenida por dentro del anillo escleral de Elshing, y la región peripapilar la retina inmediatamente circundante por fuera de dicho anillo. El anillo neurorretiniano es el rodete de tejido comprendido entre el anillo escleral de Elshing y el comienzo de la excavación. Representa el conjunto de fibras nerviosas procedentes de la retina, vasos sanguíneos, tejido conectivo y tejido de sostén. La excavación (o copa) constituye la porción papilar libre de fibras nerviosas, y se muestra como un área más pálida que se sitúa por dentro del anillo neurorretiniano. La región peripapilar muestra con cierta frecuencia un grado de atrofia variable, más evidente conforme avanza la edad. Puede haber atrofias en sujetos normales, pero en los pacientes de glaucoma, las atrofias peripapilares denominadas tipo beta (atrofia completa de retina y coroides, que hacen visible la membrana de Bruch) son más frecuentes que en la población normal1.
La membrana de Bruch es la parte más interna de la coroides, se extiende desde el margen del disco óptico a la ora serrata, tiene de 2-4micras de espesor cerca del disco óptico y se adelgaza periféricamente a 1-2micras1,2.
La tomografía de coherencia óptica (OCT) es una técnica diagnóstica no invasiva que proporciona imágenes en profundidad de los tejidos con una resolución de 2-10mm hasta varios milímetros. Esta técnica fue introducida en 1991 por Fujimoto. La OCT3 usa como fuente de luz un diodo superluminiscente.
Se basa en los principios de la interferometría de baja coherencia. La luz de diodo de baja coherencia es dirigida hacia un espejo parcialmente reflectante, a través del cual se generan 2 haces, el de medida y el de referencia. El haz de medida es dirigido directamente hacia el ojo. Así se genera una franja de interferencia que se forma por la combinación del reflejo de la luz del espejo de referencia y del que viene de la muestra.
En la OCT de dominio de tiempo, la profundidad de exploración axial (escáner A) se obtiene mediante el escaneo de la longitud del brazo de referencia, lo que resulta en una franja de interferencia localizada con un margen de amplitud relacionada con la reflectividad de la muestra. La intensidad de la franja adyacente de los escáneres A se combina para formar una imagen bidimensional y así determinar la resolución en profundidad y lateral, respectivamente3,4.
Posteriormente apareció la OCT de dominio espectral; la medición de todos los ecos de luz se lleva a cabo de forma simultánea y no de forma secuencial, lo cual proporciona una mejora de la velocidad en torno a 100 veces respecto a la OCT de dominio del tiempo. LA OCT de dominio espectral tiene una velocidad de adquisición de imagen de entre 18,000-50,000 escáneres A por segundo con un máximo de 300,000 en función de la intensidad de la señal, frente a los 400 escáneres A por segundo de la OCT de dominio del tiempo5.
Hubo modificaciones en el software de los equipos; mediante la creación de datos que pueden utilizarse para aplicar diferentes medidas. Se publicó recientemente el Glaucoma Module Premium Edition (GMPE) (Heidelberg) que permite la evaluación de los parámetros de la cabeza del nervio óptico, muy útiles para el diagnóstico y seguimiento de los pacientes con glaucoma, incluyendo el análisis del grosor de la capa de fibras nerviosas6.
La resolución de los dispositivos ha mejorado, lo que resulta en una mejor segmentación de las capas de la retina y estos avances permiten la identificación y la segmentación de las capas individuales, tales como la capa de células ganglionares en la región de la mácula, y el reconocimiento de puntos de referencia anatómicos tales como la apertura de la membrana de Bruch (BMO). La identificación de la BMO proporciona una medición más consistente de tamaño y el borde del área del disco óptico6.
Un importante cambio que mejoró el uso de los parámetros de la cabeza del nervio óptico como una herramienta de diagnóstico, instituido con los dispositivos de Cirrus y Spectralis OCT, es el uso de la BMO para definir la frontera del margen de disco óptico, que luego sirve como una estructura de referencia para otras mediciones. La BMO es clínicamente invisible pero puede ser identificada con precisión mediante OCT6.
La membrana limitante interna es el límite anterior del tejido neurorretiniano y una estructura que la OCT también es capaz de identificar adecuadamente. La distancia mínima desde BMO a la membrana limitante interna se utiliza para definir la cantidad de tejido reborde alrededor de la circunferencia del nervio. Por lo tanto, BMO-grosor mínimo del anillo (BMO-MRW) es una representación geométrica y anatómica precisa de la anchura del anillo neurorretiniano en cada punto sobre el nervio6. Debemos tener en cuenta que en un solo ojo la orientación del tejido de reborde varía alrededor de la cabeza del nervio óptico y también varía de un ojo al otro7.
El borde de la membrana de Bruch representa la apertura por la cual los axones de las células ganglionares de la retina salen. Esta apertura anatómica denominada BMO es una verdadera frontera de los tejidos neurales y esta es una estructura que se identifica de manera adecuada en la OCT y permite realizar mediciones del anillo neurorretiniano7.
Debido a la orientación variable del anillo neurorretiniano con la BMO, Che y Povaza propusieron por primera vez que la distancia mínima de BMO a la membrana limitante interna representa la medida más geométricamente exacta de la anchura del anillo neurorretiniano7.
Recientemente se demostró que BMO-MRW mejoran de forma significativa la capacidad de detectar la neuropatía óptica glaucomatosa en comparación con la tomografía láser confocal de barrido8.
Chauhan et al. examinaron la capacidad de BMO-MRW del OCT Spectralis de diferenciar ojos sanos de ojos glaucomatosos e informaron que el valor global de BMO-MRW ofrece el mejor rendimiento diagnóstico8.
ObjetivoDeterminar cuál es el parámetro de OCT para el glaucoma que tiene mejor correlación con los hallazgos campimétricos realizados con el campo visual blanco-blanco Humphrey en pacientes con glaucoma según criterios de Hodapp, Parrish y Anderson.
MétodosDiseño del estudioProspectivo: A los pacientes que acudieron al Hospital «Nuestra Señora de la Luz» IAP se les solicitó campo visual 24-2 Humphrey y una OCT de dominio espectral, durante un periodo comprendido de abril de 2015 a diciembre de 2015.
Comparativo: Se estudiaron 2 poblaciones: pacientes con enfermedad y pacientes sanos.
Transversal: Se realizó el estudio en un punto determinado del tiempo.
Diseño metodológico del estudio: Se utilizó la prueba de ANOVA.
MuestraTodos los pacientes nuevos y subsecuentes que acudan a consulta al departamento de Glaucoma del Hospital «Nuestra Señora de la Luz» IAP, durante un periodo comprendido de abril de 2015 a septiembre de 2015; con diagnósticos de sospechosos de glaucoma, hipertensos oculares, glaucoma leve, moderado y severo.
En el grupo de sanos se incluyeron a individuos previamente evaluados que no tuvieran ninguna alteración ni antecedente oftalmológico de glaucoma.
Se dividieron en los siguientes grupos:
- 1.
Pacientes sanos, sin glaucoma
- 2.
Glaucoma campimétrico leve
- 3.
Glaucoma campimétrico moderado
- 4.
Glaucoma campimétrico severo
- •
Pacientes que acepten ingresar a protocolo de estudio y se les practiquen los estudios.
- •
Pacientes que tengan posibilidad de realizarse los estudios solicitados y acudan a consulta durante el tiempo de estudio.
- •
Pacientes masculinos y femeninos dentro de un grupo etario comprendido de 40 años a 85 años.
- •
Pacientes que hayan sido diagnosticados con glaucoma de ángulo abierto (secundario a seudoexfoliación, pigmentario o primario de ángulo abierto).
- •
Pacientes que hayan sido diagnosticados con glaucoma de ángulo cerrado (primario y secundario).
- •
Pacientes sanos masculinos y femeninos dentro de un grupo etario comprendido de 40 años a 85 años.
- •
Pacientes con campos visuales sin ninguna alteración campimétrica detectable.
- •
Pacientes con presión intraocular menor a 21mmHg.
- •
Pacientes que tengan estudios no confiables o incompletos.
- •
Pacientes que no accedan a ingresar al protocolo de estudio.
- •
Pacientes con alguna enfermedad retiniana que impida la realización adecuada de los exámenes.
- •
Pacientes con opacidad de medios que no permitan realizar estudios confiables.
- •
Pacientes con agudeza visual menor a 20/200 (no podrán realizar campo visual).
- •
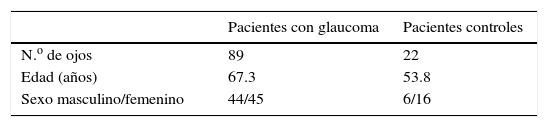
Se obtuvieron un total de 111 ojos de 69 pacientes, distribuidos de la siguiente manera según daño campimétrico: 89 (71.7%) ojos con daño campimétrico y 22 (18%) sin criterios de daño.
- •
En cuanto a los pacientes con daño campimétrico: daño leve el 40% (n=36), daño moderado el 20.2% (n=18) y daño avanzado el 39% (n=35). Respecto a la distribución por género fue de la siguiente manera: femenino 61 ojos (73%) y masculino 50 ojos (27%). (Datos demográficos en tabla 1).
- •
El promedio de edad para los grupos de estudio fue 67.3 años para pacientes con criterio de daño, y de 53.8 para pacientes sin criterio ni factores de riesgo.
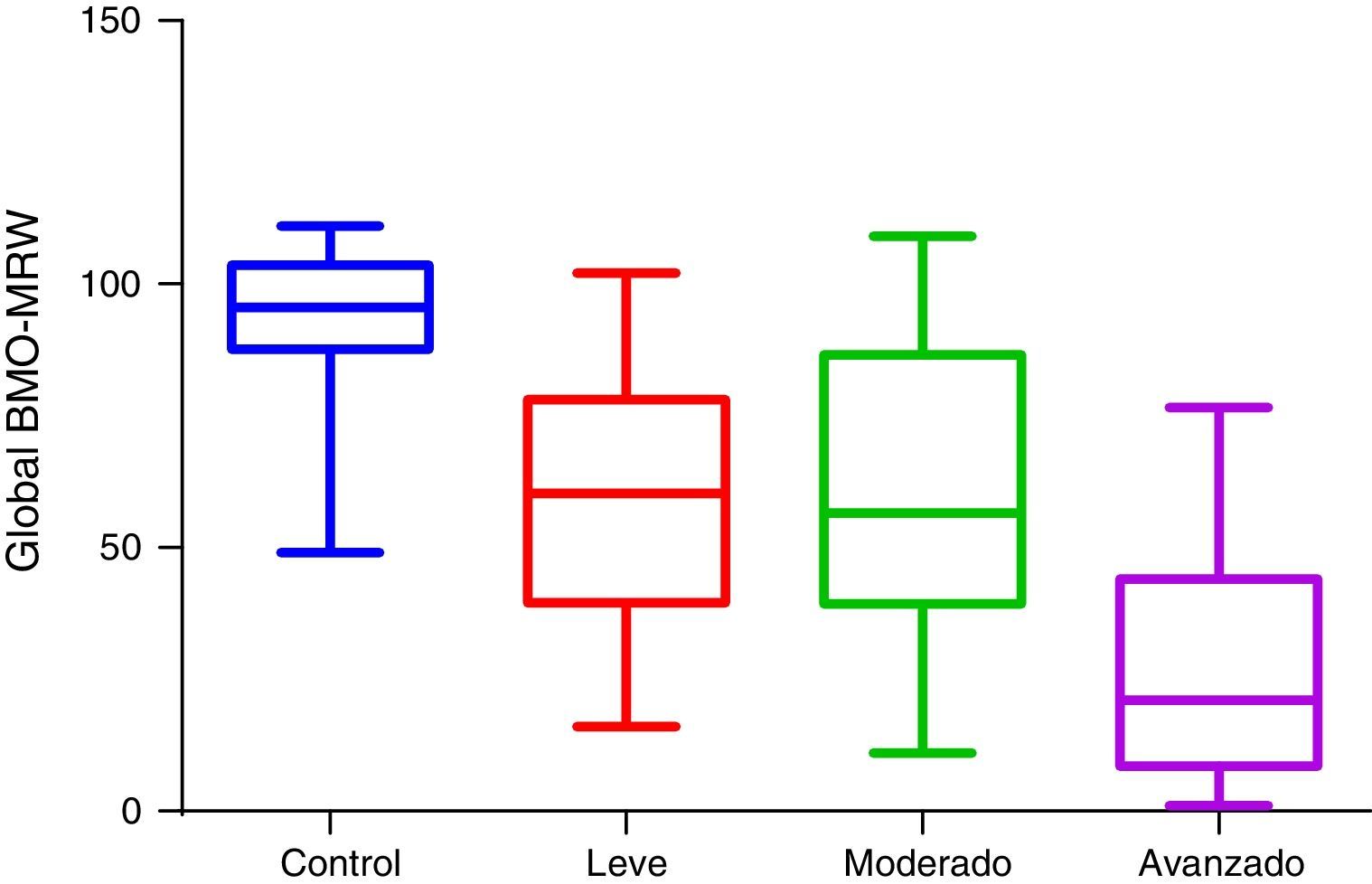
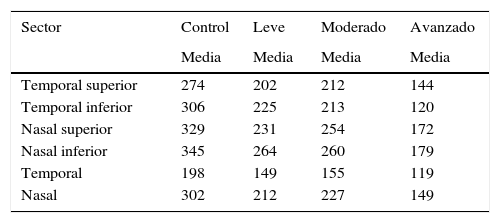
En cuanto a los resultados del promedio de distancia mínima al borde según daño campimétrico por sector y global (tabla 2):
Para pacientes del grupo control, global 281micras, temporal superior 274, temporal inferior 306, nasal superior 329, nasal inferior 345, temporal 198, nasal 302.
Para daño leve global 205micras, temporal superior 203, temporal inferior 225, nasal superior 231, nasal inferior 264, temporal 149, nasal 212. Para daño moderado global 212micras, temporal superior 212, temporal inferior 213, nasal superior 254, nasal inferior 260, temporal 155, nasal 227. Para daño avanzado global 143micras, temporal superior 144, temporal inferior 120, nasal superior 172, nasal inferior 179, temporal 119, nasal 149.
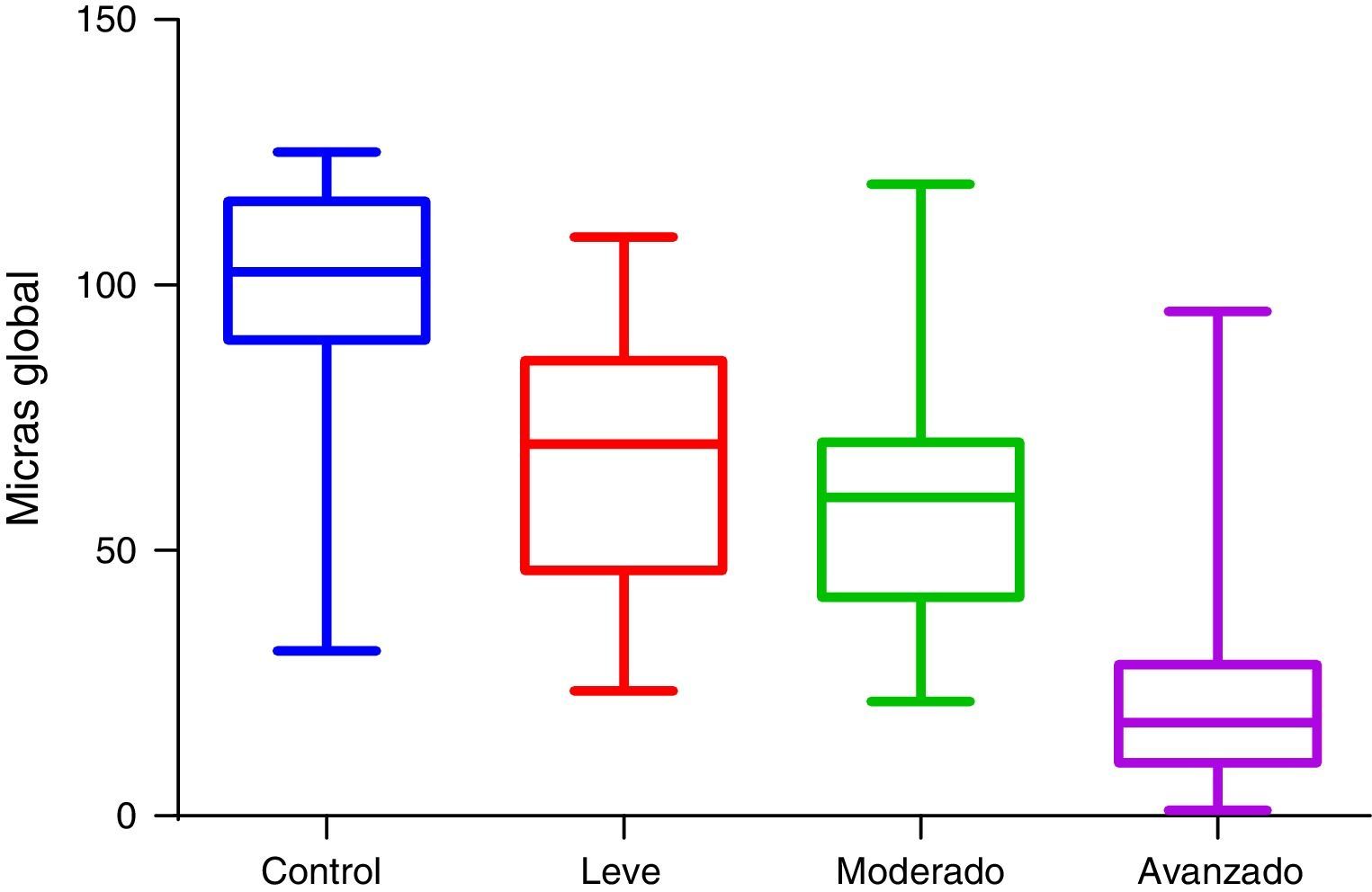
En cuanto a los resultados del grosor de capa de fibras nerviosas (RNFL) (se obtuvo (tabla 3):
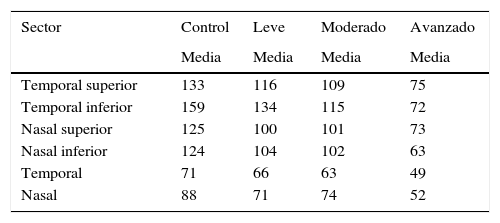
Para el grupo control, global 105micras, temporal superior 133, temporal inferior 159, nasal superior 125, nasal inferior 124, temporal 71, nasal 88.
Para daño leve global 88micras, temporal superior 116, temporal inferior 134, nasal superior 100, nasal inferior 104, temporal 66, nasal 71. Para daño moderado global 85micras, temporal superior 109, temporal inferior 115, nasal superior 101, nasal inferior 102, temporal 63, nasal 74. Para daño avanzado global 59micras, temporal superior 75, temporal inferior 72, nasal superior 73, nasal inferior 63, temporal 49, nasal 52.
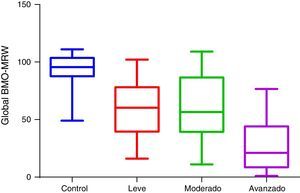
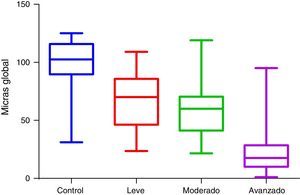
En la figura 1 observamos la comparación en micras del valor global de OCT BMO-MRW de los grupos de estudio. En la figura 2 se observa la comparación en micras del valor global de RNFL de los grupos de estudio.
Con el objetivo de correlacionar el daño campimétrico con RNFL, se realizó la prueba de ANOVA, comparando el grupo control en cada uno de los sectores contra los grupos de daño campimétrico, y obteniendo datos estadísticamente significativos en todos los sectores cuando se compara con el grupo de daño avanzado.
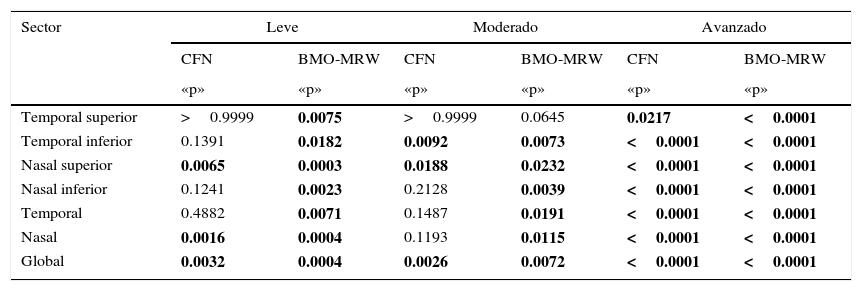
Respecto al nuevo parámetro de BMO-MRW, de la misma manera se realizó la prueba de ANOVA, obteniendo un valor de «p» estadísticamente significativa en cada uno de los sectores de los grupos con criterio de daño contra el grupo control, siendo más significativa contra el grupo de daño avanzado. Solo en el sector temporal superior contra el grupo de daño moderado se obtuvo un dato no estadísticamente significativo (tabla 4).
Resultados de la prueba de ANOVA, demostrando la diferencia entre los 2 parámetros del OCT. en cada grupo de estudio comparando con el grupo control
| Sector | Leve | Moderado | Avanzado | |||
|---|---|---|---|---|---|---|
| CFN | BMO-MRW | CFN | BMO-MRW | CFN | BMO-MRW | |
| «p» | «p» | «p» | «p» | «p» | «p» | |
| Temporal superior | >0.9999 | 0.0075 | >0.9999 | 0.0645 | 0.0217 | <0.0001 |
| Temporal inferior | 0.1391 | 0.0182 | 0.0092 | 0.0073 | <0.0001 | <0.0001 |
| Nasal superior | 0.0065 | 0.0003 | 0.0188 | 0.0232 | <0.0001 | <0.0001 |
| Nasal inferior | 0.1241 | 0.0023 | 0.2128 | 0.0039 | <0.0001 | <0.0001 |
| Temporal | 0.4882 | 0.0071 | 0.1487 | 0.0191 | <0.0001 | <0.0001 |
| Nasal | 0.0016 | 0.0004 | 0.1193 | 0.0115 | <0.0001 | <0.0001 |
| Global | 0.0032 | 0.0004 | 0.0026 | 0.0072 | <0.0001 | <0.0001 |
En negrita resalta los datos con diferencia estadísticamente significativa.
Una de las ventajas de BMO-MRW es que nos ayuda a poder determinar con precisión el área del anillo que es clínicamente invisible; lo que nos falta por estudiar es si este nuevo parámetro nos resultará más útil que el promedio de capa de fibras nerviosas a la hora de valorar a nuestros pacientes con daño glaucomatoso y para estimar progresión.
Reis et al. estudiaron el parámetro BMO-MRW para poder determinar la terminación que es clínicamente invisible de la membrana de Bruch y para medir el ancho del anillo perpendicular a la trayectoria de los axones y no a lo largo de un plano horizontal fijo. Indican que hace falta estudiar este nuevo parámetro y su utilidad al determinar si nos ayuda a discriminar ojos sanos de ojos con daño y su relación con el campo visual9.
El principal objetivo de este estudio fue determinar la correlación entre el daño campimétrico y los resultados de BMO-MRW contra los de RNFL (promedio de capa de fibras nerviosas), encontrando que cuanto mayor daño existe es menor el parámetro de BMO-MRW teniendo una correlación más fuerte en la etapa avanzada del glaucoma, y que el promedio de capa de fibras nerviosas solo es significativo en etapas avanzadas.
Por lo tanto podemos concluir que nos resultaría más útil BMO-MRW a la hora de hacer un seguimiento a los pacientes.
Pollet-Villard et al. estudiaron la correlación entre el campo visual con el promedio de capa de fibras nerviosas y la distancia mínima al borde, encontrando una relación más fuerte con BMO-MRW y el estudio funcional, las correlaciones variaron desde 0.07 hasta 0.60 (CFNR) y 0.15 a 0.49 (BMO-MRW)10.
Danthurebanda et al. estudiaron la relación estructural y funcional entre el margen del disco basado en el área del anillo (tomografía confocal de láser), BMO -amplitud horizontal del anillo, BMO-MRW, espesor de la capa de fibras nerviosas y la sensibilidad del campo visual. Concluyen que la relación estructural y funcional es mejor con el parámetro BMO-MRW en comparación con las otras mediciones del anillo neurorretiniano, indican que es debido a sus propiedades geométricas precisas11.
Pudimos ver que nuestro estudio concuerda con la literatura encontrada; sí hay buena correlación entre la severidad de daño campimétrico y BMO-MRW. Mizumoto et al. también estudiaron la correlación entre el promedio de capa de fibras nerviosas (RNFL) y la BMO-MRW con el campo visual; concluyen que BMO-MRW pareciera ser el mejor predictor del mapa de desviación total del campo visual12.
Muth y Hirneiß también estudiaron la relación entre parámetros estructurales y funcionales en pacientes con glaucoma, y concluyen que el uso de nuevos parámetros basados en BMO podrían permitir evaluaciones de manera precoz en los pacientes con glaucoma y daño funcional13.
ConclusiónActualmente gracias al uso de la tecnología podemos realizar observaciones de diferentes estructuras de la cabeza del nervio óptico que nos ayudan para el correcto diagnóstico y un adecuado seguimiento de los pacientes con glaucoma. Un ejemplo claro es el estudio del parámetro BMO-MRW, objetivo de nuestro estudio. Este es un parámetro aún no estudiado del todo y de ahí la inquietud de aprender acerca de su utilidad.
El presente estudio demuestra que la relación es más fuerte con BMO-MRW que con RNFL y por lo tanto debemos tenerlo en cuenta a la hora de valorar a los pacientes.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciamientoLos autores no recibieron patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.