Introducción
En los países industrializados, el trauma se ha convertido en la razón más común para permanecer en hospitalización prolongada, en pacientes oftalmológicos (1). Las lesiones traumáticas oculares son la principal causa de pérdida visual unilateral en pacientes con edades entre 22 y 44 años de edad (2). La mayoría de los casos de trauma ocular están limitados a la superficie corneal, y se refiere que sólo 5% involucra estructuras profundas (3).
Un globo ocular con trauma puede clasificarse como abierto o cerrado dependiendo si su pared (córnea o esclera) tiene una solución de continuidad (4). La contusión ocular (lesión cerrada) ocasionada por un objeto romo, puede causar daño a través de tres mecanismos: golpe, contragolpe o compresión ocular directa (5). Un trauma ocular contuso puede causar lesión directa en la parte anterior del ojo (golpe): lesión del esfínter iridiano, iridodiálisis, receso angular, ciclodiálisis, lesión del trabéculo, ruptura zonular y diálisis retiniana (6). El polo posterior se ve afectado de manera indirecta mediante el mecanismo de contragolpe, causado por ondas de choque que se desplazan a través de la interfase de tejidos de distinta densidad (7). Las contusiones del polo posterior se pueden dividir en maculopatías traumáticas, neuropatía óptica anterior indirecta o avulsión del nervio óptico. La conmoción retiniana es la maculopatía traumática más común derivada de las contusiones oculares, apareciendo en 20.8% de los casos (8).
La conmoción retiniana fue descrita inicialmente en 1873 por Berlín (9), quien detalló que la condición disminuía inmediatamente la agudeza visual y se caracterizaba por la presencia de una opacidad transitoria visible mediante oftalmoscopía, de coloración blanco grisácea, confinada a la retina sensorial externa, dentro del polo posterior o la periferia retiniana. Cuando la conmoción está confinada al polo posterior (edema de Berlín) puede observarse una mancha rojo cereza en la fóvea, similar a la que ocurre en presencia de una oclusión de arteria central de la retina (10).
Los síntomas se encuentran determinados principalmente por la localización de la lesión, particularmente con respecto a la mácula. El paciente puede no tener ninguna queja si sólo la retina periférica está afectada, o puede referir afección visual severa si hay lesiones extensas confinadas al polo posterior (1). La agudeza visual puede oscilar entre 20/20 y 20/400, mas puede no correlacionarse con el compromiso visible en la retina. Las lesiones presentan una morfología geométrica, con márgenes frecuentemente mal definidos, los vasos retinianos se ven claramente y parecen no estar alterados (11). Además, pueden asociarse hemorragias (sub, intra y prerretinianas), roturas coroideas y desprendimientos serosos de retina (6). La conmoción retiniana suele resolverse espontáneamente sin dejar secuelas, con retorno de la agudeza visual a niveles pretraumáticos; no obstante pueden aparecer hiperplasia y/o atrofia del epitelio pigmentario de la retina (simulando un cuadro de retinitis pigmentosa) (12) y agujeros maculares (13).
La fisiopatología de la conmoción retiniana ha sido objeto de mucha controversia. Originalmente se postuló que los cambios visibles eran causados por la presencia de edema extracelular (10). Más tarde se identificó, mediante estudios histopatológicos, que el hallazgo principal consistía en la disrupción de los segmentos externos de los fotorreceptores (14). También se ha documentado lesión a nivel del epitelio pigmentario de la retina y un escaso compromiso de la barrera hematorretiniana (15).
Pocos estudios en la bibliografía informan los hallazgos electrofisiológicos en los casos de conmoción retiniana (11). Los trabajos que utilizan electrorretinografía en trauma ocular no describen la presencia de esta lesión en específico o el análisis de los datos es limitado (16, 17). Asimismo, las comunicaciones acerca de los hallazgos y características que muestra esta patología en estudios de tomografía óptica coherente son escasas. La correlación de los hallazgos entre los anteriores estudios y aquellos ya conocidos, que aparecen en la fluorangiografía (18), permitirían indagar más acerca de la conmoción retiniana y su fisiopatología e incluso determinar, de ser posible, una escala pronóstica respecto de los datos clínicos encontrados en la valoración clínica inicial.
Métodos
El presente, es un estudio prospectivo, longitudinal, descriptivo y observacional. Se consideró evaluar a los pacientes con trauma ocular cerrado en quienes se haya documentado conmoción retiniana en la valoración clínica, durante el periodo comprendido entre mayo y octubre de 2008, referidos al Servicio de Retina de Fundación Hospital Nuestra Señora de la Luz.
Criterios de inclusión: Pacientes con trauma ocular contuso unilateral asociado a conmoción retiniana confinada al polo posterior, de menos de 72 horas de evolución y ojo contralateral con agudeza visual de 20/40 o mejor.
Criterios de exclusión: Opacidad de medios que impidan visualizar detalles de la retina, trauma ocular previo y reporte de patologías oculares previas significativas.
Criterios de eliminación: Desarrollo de complicaciones que ameriten manejo estandarizado y expediente clínico con información incompleta.
El grupo control estuvo representado por los ojos contralaterales no traumatizados de los pacientes considerados en el grupo de estudio.
En todos los pacientes se realizó una evaluación clínica inicial y otra al mes de haberse registrado el traumatismo ocular, tomando en cuenta AV registrada en escala logMAR, refracción subjetiva, evaluación oftalmológica macroscópica (palpación de reborde orbitario y tejidos blandos y motilidad ocular extrínseca), evaluación biomicroscópica con lámpara de hendidura, reflejos pupilares, tonometría de aplanación, oftalmoscopía binocular indirecta y registro y evolución de otras lesiones oculares asociadas.
Estudios de gabinete:
Fluorangiografía (FAG): En los pacientes en quienes no estuviese contraindicado y que estuviesen de acuerdo con el procedimiento, se realizó estudio de fluorangiografía, empleando una cámara de fondo de ojo TRC-50DX© (Topcon, Paramus NJ, EUA) siempre y cuando el traumatismo no tuviese más de 72 horas de haber ocurrido. La FAG siempre se llevó a cabo luego del electrorretinograma.
Tomografía óptica coherente (TOC): Se solicitó en la valoración inicial en ambos ojos y un mes luego de ocurrido el traumatismo ocular en el ojo afectado. Se utilizó un tomógrafo óptico coherente OCT 3D 1000© (Topcon, Paramus NJ, EUA) para evaluar a todos los pacientes. En cada ojo se realizaron escaneos del polo posterior centrados en la fóvea. Se generó un mapa de grosor macular representado en rejilla de nueve campos del ETDRS (Early Treatment Diabetic Retinopathy Study), realizándose un promedio de los valores obtenidos para cada ojo, comparándose los resultados de manera global e individualizada. En los casos correspondientes, se generó un modelo tridimensional para realizar un análisis descriptivo de los hallazgos.
Electroretinograma (ERG): El estudio se realizó en el Departamento de Electrorretinografía de la Fundación Hospital Nuestra Señora de la Luz, IAP, utilizando un sistema electrodiagnóstico WIN8000D© (Metrovision, Pérenchies, Francia). Las amplitudes de las respuestas se midieron en microvolts (µV) y su tiempo en milisegundos (ms).
Se realizó dilatación de pupilas empleando tropicamida y fenilefrina (8 mg/50 mg/mL), una gota cada 10 minutos por tres aplicaciones. Después de un periodo de adaptación a la oscuridad de 30 minutos, se procedió a colocar los electrodos montados en lente de contacto, en un ambiente oscuro, manteniendo la adaptación a la oscuridad lograda. La colocación de electrodos se realizó luego de instilar tetracaína tópica al 1% y metilcelulosa al 2% en la superficie de lente de contacto para proteger la córnea. El electrodo "tierra" se colocó a nivel del lóbulo de la oreja, facilitando la transmisión mediante gel electrolítico.
Al realizar el ERG clínico se tomaron en cuenta las siguientes respuestas: respuesta escotópica 25 dB, respuesta escotópica máxima, potenciales oscilatorios, respuesta de conos adaptada a la luz y flicker a 30 Hz, teniendo en consideración para todas ellas el lineamiento estandarizado para el ERG clínico emitido por la International Society for Clinical Electrophysiology of Vision (ISCEV) (19).
El examen se llevó a cabo dentro de las primeras 72 horas posterior al trauma y a los 30 días de ocurrido éste. Se evaluaron los siguientes parámetros del ERG: amplitud de la onda "a" (de la línea base hacia su pico negativo), amplitud de la onda "b" (del pico negativo de onda "a" al pico negativo de la onda "b"), en µV. El tiempo implícito de la onda "b" fue medido desde el inicio del estímulo hasta el pico de la onda "b", en ms.
Procedimientos para la recolección de datos: Fueron registrados en una hoja de concentración (Ver Anexos) para cada paciente, en la que se reportó lo siguiente (en la valoración inicial y a los 30 días luego del trauma): nombre del paciente, expediente, edad, sexo, mecanismo del trauma, ojo afectado, AV, AVCC, alteraciones asociadas (anexos oculares, motilidad ocular, segmento anterior), presión intraocular, área de conmoción retiniana (diámetros papilares), alteraciones asociadas en segmento posterior, grosor macular promedio evaluado por OCT, hallazgos descriptivos en OCT; amplitud de onda "a", amplitud de onda "b" y tiempos implícitos para respuesta escotópica, máxima respuesta y respuesta fotópica. En los potenciales oscilatorios y el flicker macular se documentó el promedio de las amplitudes registradas.
Análisis estadístico: Los datos obtenidos fueron procesados inicialmente mediante estadística descriptiva. El muestreo se basó en la selección consecutiva de los casos que cumplían con los criterios de inclusión. Se analizaron medidas de tendencia central, dispersión y variación.
El análisis con estadística inferencial (t de Student) comparó los datos reportados para el grupo en estudio (ojo afectado) antes y después del trauma y los resultados se contrastaron con el grupo control (ojo no traumatizado del mismo paciente) a los intervalos de tiempo previamente descritos.
El análisis se realizó utilizando hoja de cálculo Excel 2003© (Microsoft Corporation, EUA) en un equipo de cómputo HP Pavillion dv 1000©. El valor de significancia estadística para las pruebas usadas fue p < 0.05.
Ética de la investigación: En todos los pacientes se obtuvo el consentimiento informado. El trabajo siguió los principios previstos en la declaración de Helsinki. Los pacientes recibieron manejo terapéutico a consideración del médico tratante tomando en cuenta la magnitud del proceso, evolución y trastornos asociados. Ninguno de los procedimientos fue peligroso para el personal involucrado en la investigación. Este protocolo fue aprobado y avalado, antes de iniciarse, por el Comité de Ética e Investigación de Fundación Hospital Nuestra Señora de la Luz, IAP.
Resultados
Se reclutaron 10 pacientes, ocho varones y dos mujeres. La edad promedio fue de 27.9 ± 14.9 años (rango, 14 a 58 años). El mecanismo de trauma se debió en siete casos a una agresión física (70%) y en los tres restantes éste fue accidental (objeto en misil). El seguimiento al mes luego del trauma fue completado por siete pacientes.
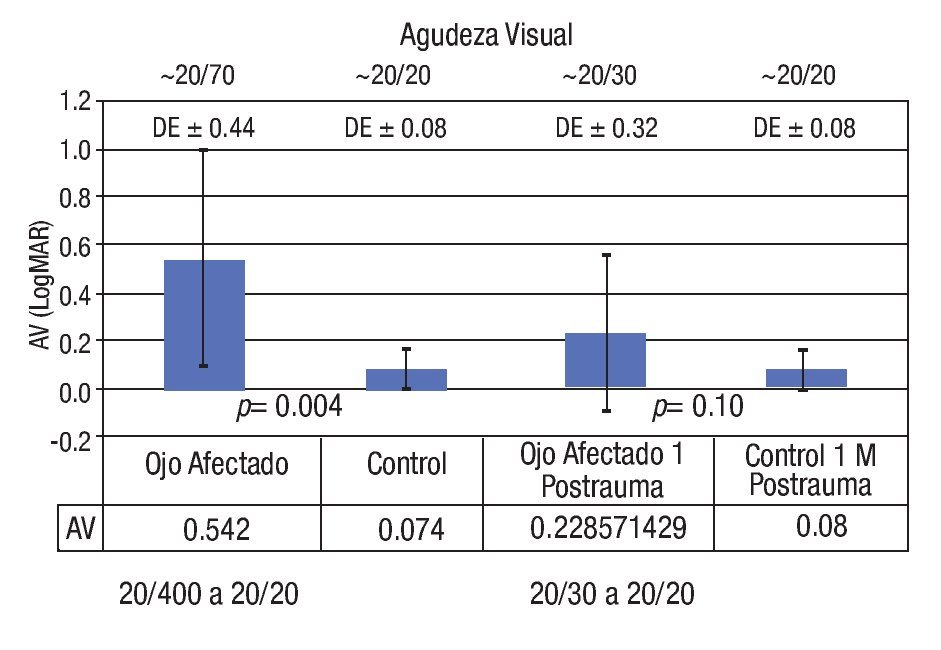
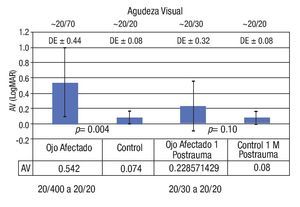
En el examen oftalmológico destaca que la AV promedio en escala LogMAR durante la valoración inicial fue 0.542 ± 0.44 (Snellen ~ 20/70; rango 20/20 - 20/400) en el ojo afectado, dato que contrasta con los ojos controles, en los que se registró un valor promedio de 0.074 ± 0.08 (Snellen ~ 20/20) documentándose una diferencia estadísticamente significativa entre ambos grupos (p = 0.004). Luego de un mes del evento traumático, los siete pacientes que completaron su seguimiento registraron mejoría de su AV promedio en el ojo afectado (0.228 ± 0.32 [Snellen ~ 20/30; rango 20/20 - 20/30]), dato que no difiere estadísticamente de la AV promedio de los ojos controles (0.08 ± 0.08 [Snellen ~ 20/20]) (Gráfica 1).
Gráfica 1. Agudeza visual inicial y final en ojos afectados vs. controles.
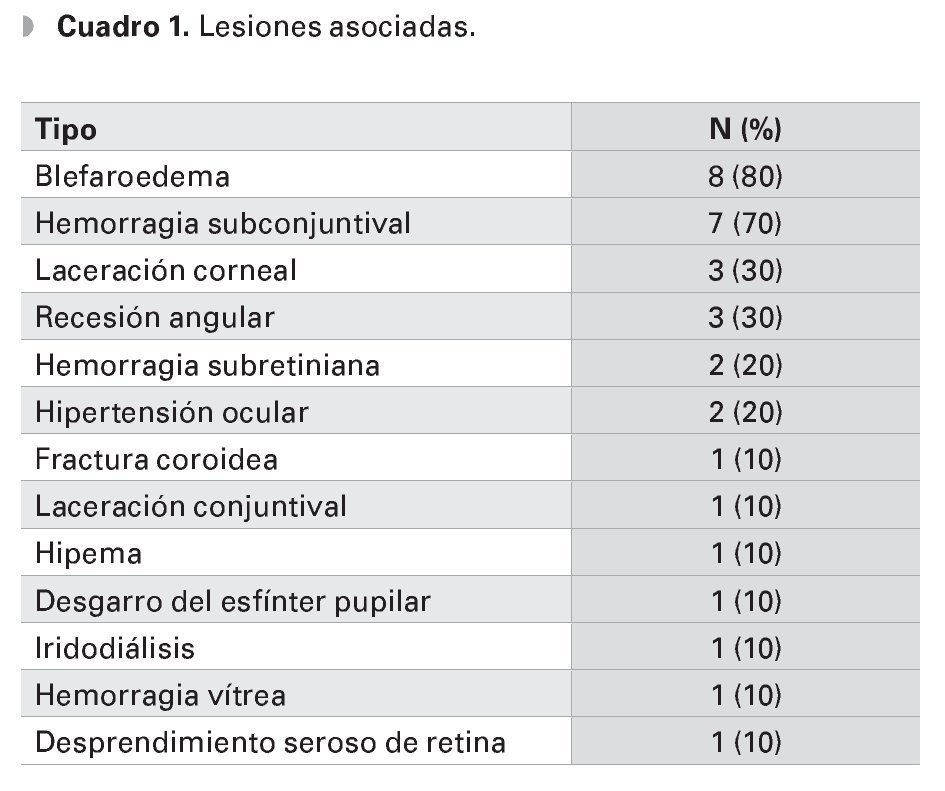
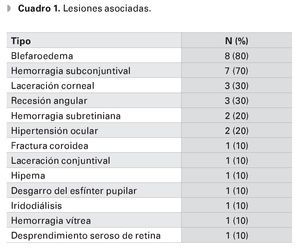
Las lesiones más comúnmente asociadas fueron: blefaroedema (ocho casos), hiposfagma (siete casos), laceración corneal (tres casos) y recesión angular (tres casos). Otras lesiones registradas en al menos un caso se reportan en el Cuadro 1.
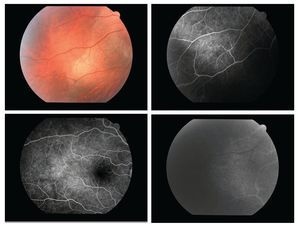
En la FAG inicial fue posible documentar un patrón de hiperfluorescencia por defecto en ventana en un caso y áreas de hipofluorescencia por bloqueo debido a hemorragia vítrea o subretiniana en otro más. Dos pacientes presentaron un patrón conjunto (hiper/hipofluorescencia) (Figura 1).
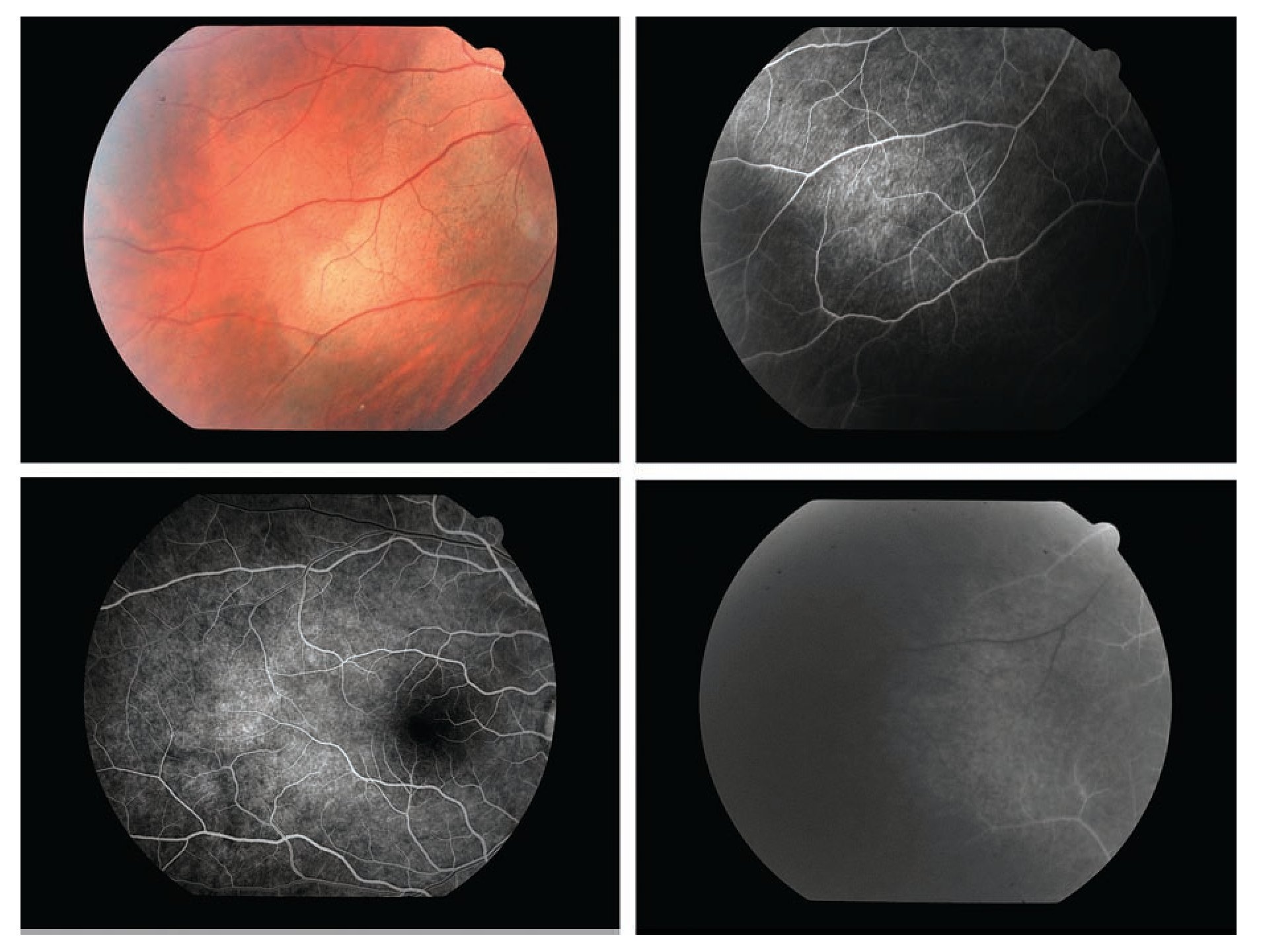
Figura 1. A y B. Fluorangiografía paciente N° 6, se muestra sector temporal con área de blanqueamiento de bordes irregulares. C. Fotografía del polo posterior del mismo paciente en fase arteriovenosa temprana que muestra un área de "moteado difuso" por hiperfluorescencia temprana por defecto en ventana, temporal a región macular. D. Fluorangiografía de paciente N° 8 en fase arterial con un área de hiperfluorescencia por defecto en ventana en sector temporal luego de haberse documentado conmoción retiniana en dicha área. En ningún caso se documentó fuga de colorante por vasos anómalos.
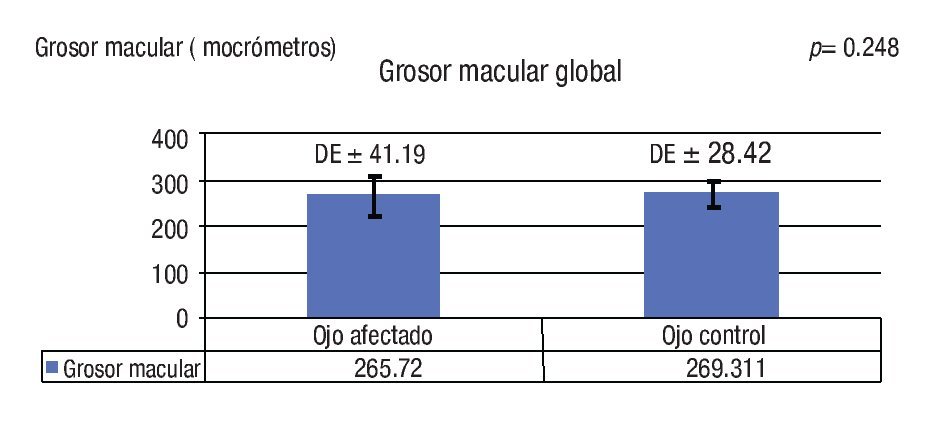
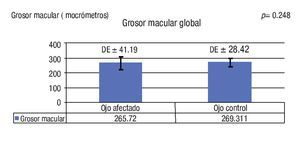
Respecto a la TOC, la cuantificación del grosor macular global promedio en los ojos afectados fue de 265.72 ± 41.19 mm vs. 269.11 ± 28.42 mm de los ojos controles, diferencia que no fue estadísticamente significativa entre los grupos (p = 0.248) (Gráfica 2). Conviene mencionar que esta valoración también se llevó a cabo entre los ojos de cada paciente, no encontrándose variaciones significativas individuales para ninguno de los casos. Por otro lado, fue posible documentar algunos cambios observables en aquellos ojos conmocionados, a saber: vacío óptico en la interfase retina-epitelio pigmentario (dos pacientes) (Figura 2) y aumento de la reflectividad en la capa de fibras nerviosas sobre la zona circunscrita de conmoción en un paciente (Figura 3). No obstante, no fue posible identificar mediante este estudio un patrón definido que caracterizara la lesión.
Gráfica 2. Grosor macular global. La valoración promedio del grosor macular en los ojos afectados vs. controles mostró que no existe diferencia estadísticamente significativa entre los grupos. Tal análisis se llevó a cabo para cada paciente por separado, sin significado estadístico para ningún caso.
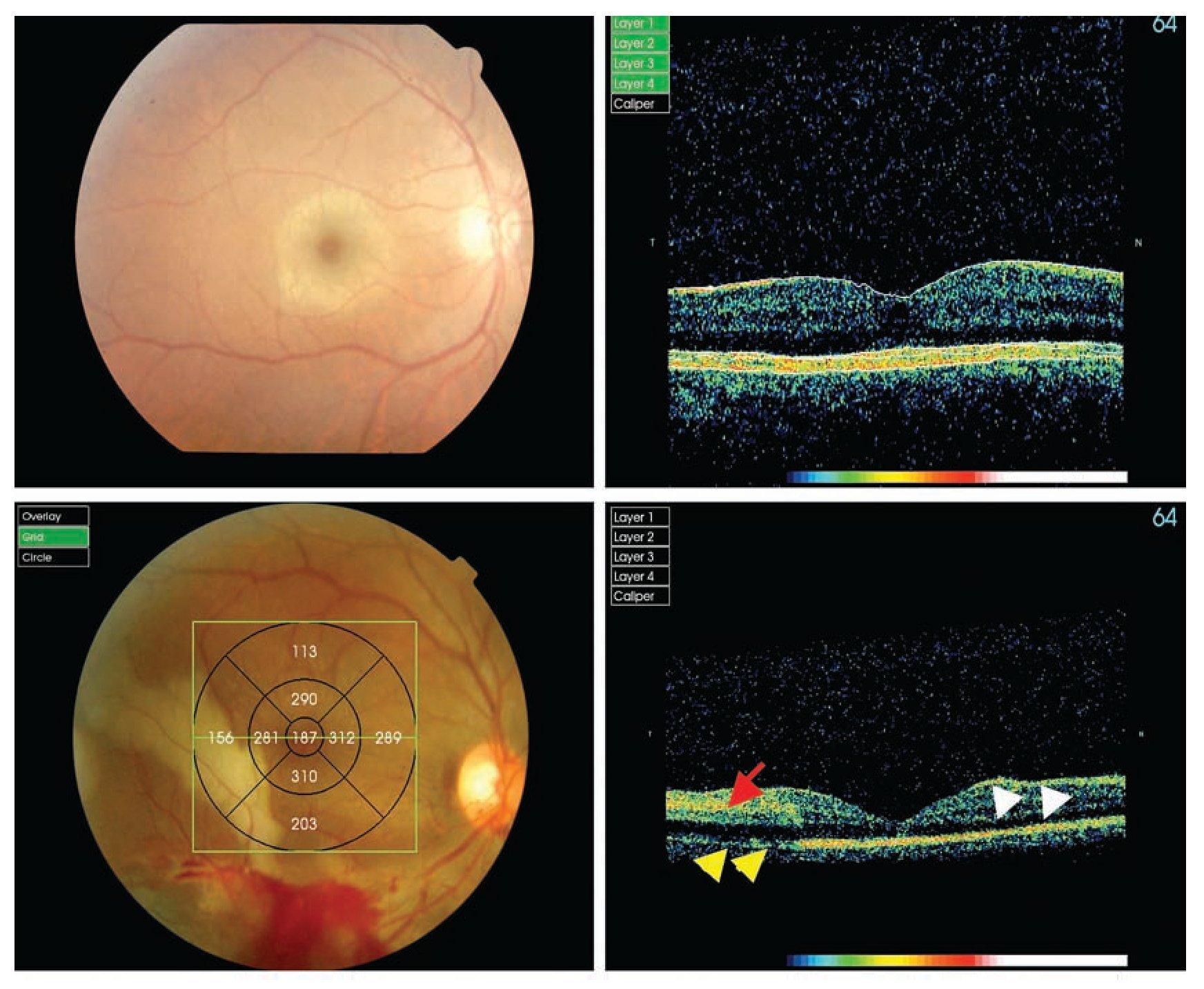
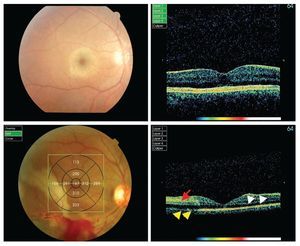
Figura 2. Hallazgos en TOC. A y B. Paciente N° 1. Fotografía clínica donde se observa conmoción retiniana dentro del polo posterior circunscrita a la fóvea; la TOC correspondiente muestra un "vacío óptico" en la interfase de las capas externas de la retina y el EPR (flechas blancas). C y D Paciente N° 7. Fotografía clínica que muestra lesión extensa en polo posterior; la TOC correspondiente muestra el vacío óptico descrito previamente, además de una disminución de la reflectividad normal del EPR (flechas amarillas) y aumento de la reflectividad en capas internas de la retina (flecha roja).
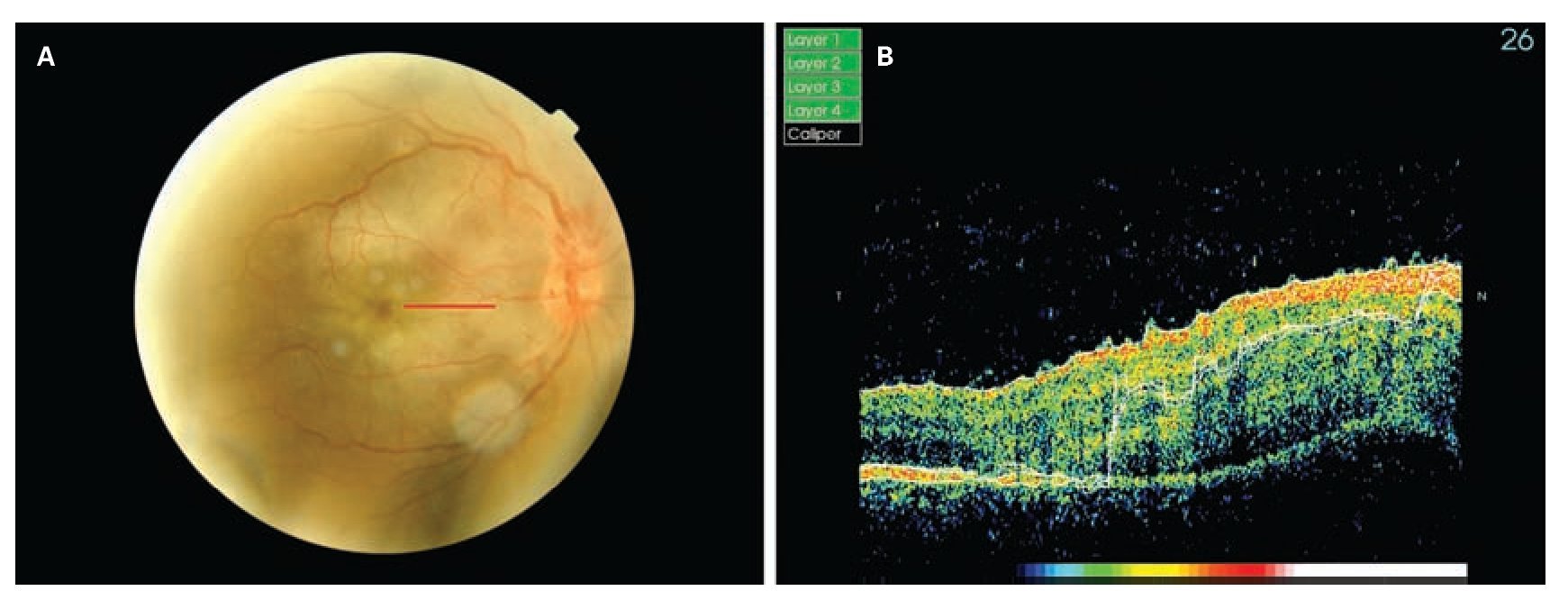
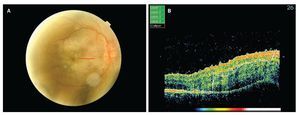
Figura 3. Paciente N° 9. A. Fotografía clínica OD que muestra una zona de blanqueamiento extenso sobre la región macular correspondiente a conmoción retiniana; B. La TOC muestra hiperreflectividad a nivel de la capa de fibras nerviosas sobre el sector marcado con la línea roja.
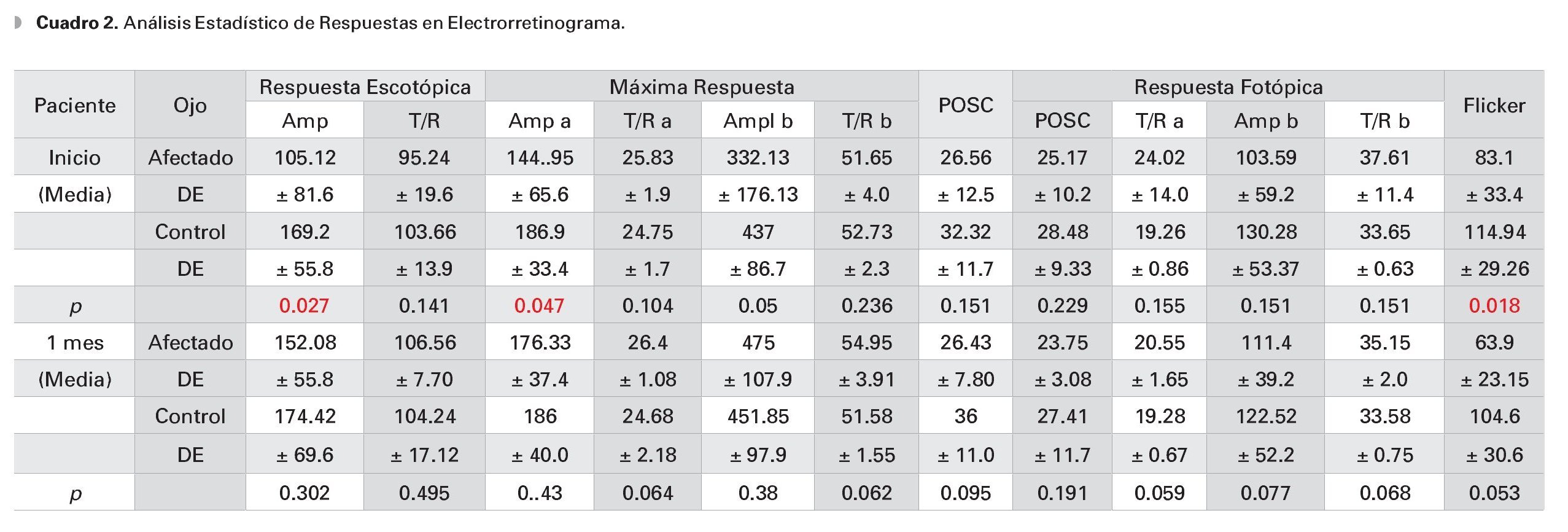
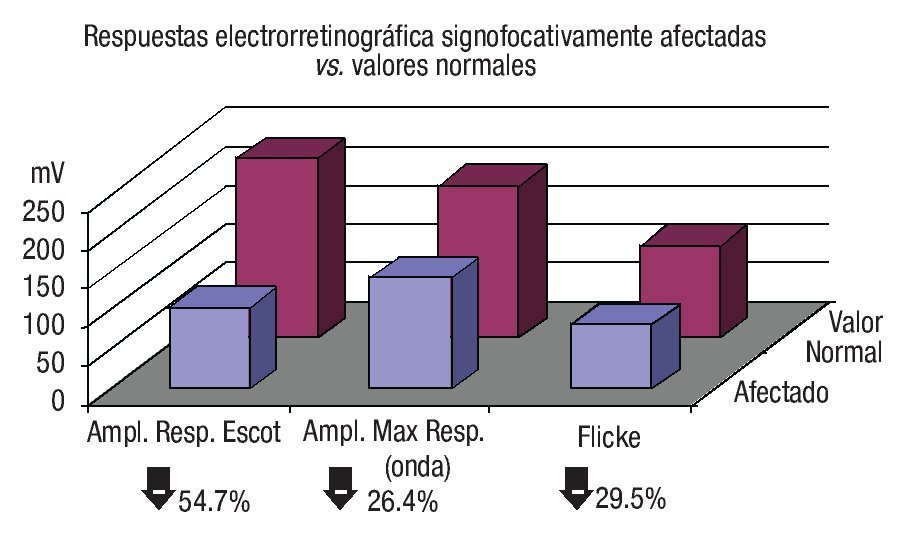
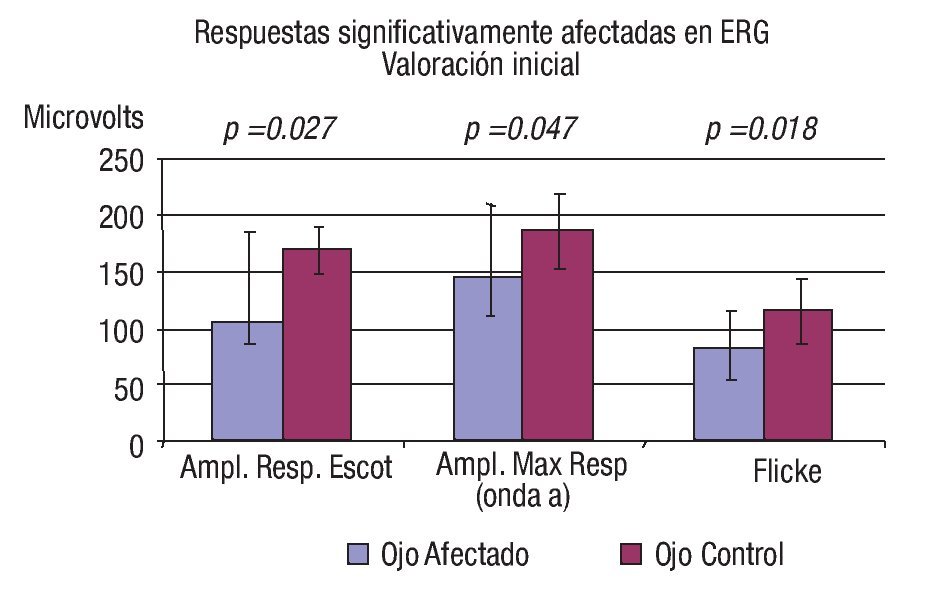
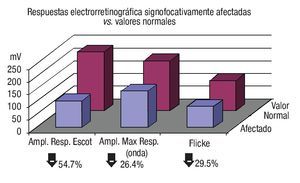
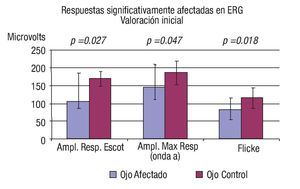
En el estudio ERG inicial, se documentó que el promedio en la amplitud de todas las respuestas estudiadas se mostró disminuido en los ojos con conmoción retiniana respecto a los ojos controles (Cuadro 2). Sin embargo, sólo en tres de estas respuestas la diferencia fue estadísticamente significativa, a saber amplitud de respuesta escotópica (onda b) cuya amplitud promedio fue de 105.12 ± 81.6 mV en ojos afectados vs. 169.2 ± 55.8 mV en ojos controles (p = 0.027), estimándose una disminución de 54.7% de la respuesta normal promedio; amplitud de onda a en máxima respuesta (144.95 ± 65.6 mV vs. 186.9 ± 33.4 mV, respectivamente [p = 0.047]; disminución de 26.4% de la respuesta normal promedio) y flicker macular a 30 Hz (83.1 ± 33.4 µV vs. 114.94 ± 29.26 mV [p = 0.018]; disminución de 29.5% de la respuesta normal promedio) (Gráficas 3 y 4).
Gráfica 3. Comparación entre respuestas significativamente afectadas en el ERG respecto a controles.
Gráfica 4. Comparación entre respuestas electrorretinográficas significativamente afectadas vs. valores normales. Índices de depresión expresados en porcentaje.
La valoración electrorretinográfica, luego de un mes del traumatismo, mostró que las amplitudes de todas las respuestas regresaron a sus valores normales promedio en los ojos afectados. En ningún caso se documentó variaciones significativas en los tiempos implícitos de alguna de las respuestas ni antes ni después del trauma, aunque sí se detectó su retraso en la valoración inicial (Cuadro 2).
Discusión
Se reclutaron pacientes con trauma ocular unilateral, sin patologías previas en el ojo sano a fin de que este último pudiese servir como control para cada paciente y aminorar cualquier diferencia o sesgo por contar con pacientes de sexo y edades distintas.
Respecto a la epidemiología, 80% de nuestros pacientes pertenecían al sexo masculino, dato concordante con el United States Eye Injury Registry (USEIR) (20). La edad promedio de los pacientes reclutados en este estudio fue de 27.9 ± 14.9 años; Schein y colaboradores reportaron que los pacientes con trauma ocular suelen ser jóvenes con una edad promedio de 30 años (21), este dato es también concordante con el USEIR y otros estudios (22,23). Nuestro estudio muestra que en 70% de los casos el trauma fue producto de una agresión física, sin embargo, otros autores han señalado que la violencia es responsable de los traumas oculares en menor grado (15% a 43%) (24).
Respecto a la AV, nuestros pacientes mostraron una diferencia estadísticamente significativa entre el ojo traumatizado y el ojo sano en la valoración inicial, evolucionando hacia la mejoría a través del tiempo, alcanzando un valor de ~20/30 en promedio luego de un mes del evento. Eagling y colaboradores informaron a través de su estudio prospectivo, que 60% de los pacientes con conmoción retiniana que afectaba la región macular recuperaron su agudeza visual transcurridas dos semanas luego del traumatismo (25), sin embargo, 40% presentaron daño permanente y grados variables de pérdida visual; en estos casos, la mayoría de los ojos presentaban otros daños intraoculares asociados. En nuestro estudio, podemos señalar que los pacientes que presentaron lesiones intraoculares asociadas como hemorragia vítrea y subretiniana fueron los que cursaron con evolución más tórpida respecto a la AV (2 pacientes).
Fineman y colaboradores han señalado que las lesiones comúnmente asociadas a traumatismos del polo posterior son la hemorragia vítrea, la hemorragia subretiniana y las fracturas coroideas (26). En esta serie, al menos tres pacientes presentaron tales asociaciones.
Gregor condujo un estudio en el que evaluó las características fluorangiográficas de la conmoción retiniana, reportando que luego de 30 minutos de ocurrido el trauma no existe fuga del colorante a partir de los vasos retinianos, pero sí describe una tinción progresiva del EPR en el polo posterior (18). da Cruz y colaboradores informaron, en un estudio similar a éste, que la FAG inicial muestra áreas de hiperfluorescencia por defecto en ventana o áreas de hipofluorescencia por bloqueo atribuibles a migración heterogénea del EPR (11). De la misma manera, nuestro estudio documentó zonas de hiperfluorescencia por transmisión e hipofluorescencia por bloqueo en los casos con hemorragia vítrea o subretiniana asociadas.
Respecto a la tomografía óptica coherente, Meyer y colaboradores ya habían descrito la presencia de un vacío óptico confinado a la interfase retina-EPR por disrupción de las capas externas de aquella (27). Tal hallazgo se correlaciona con las descripciones histopatológicas de esta entidad que reportan desorganización tisular en dicha localización (15). Otra publicación menciona que en un caso de conmoción retiniana pudo documentarse aumento en la reflectividad de las capas de fibras nerviosas en la etapa inicial (28). Estos dos tipos de hallazgos tomográficos también fue posible documentarlos en al menos tres de nuestros pacientes, sin embargo, no hubo un patrón característico que definiera a la lesión y los hallazgos no fueron consistentes en todos los pacientes.
En la primera evaluación por ERG, este estudio documentó depresión generalizada de las ondas en cada fase evaluada, sin embargo, en sólo tres de estas se registró una diferencia estadísticamente significativa con respecto a los controles; a saber: amplitud de respuesta escotópica (onda b), amplitud de onda (a) en máxima respuesta y flicker macular 30 Hz. da Cruz Noia y colaboradores señalaron que en pacientes con conmoción retiniana había una diferencia estadísticamente significativa en la amplitud de todas las respuestas entre el ojo afectado y el ojo control; además, ellos comentan que el tiempo implícito estaba significativamente incrementado en las respuestas de los conos (respuesta fotópica y flicker) (11). Este último investigador documentó la extensión de la conmoción retiniana en diámetros de disco; probablemente las variaciones respecto al comportamiento del ERG entre nuestro estudio y el de da Cruz Noia obedezca a que este último incluyó pacientes con lesión más extensa.
El hecho de que el estudio electrorretinográfico se muestre por completo deprimido en mayor o menor magnitud, aun cuando la conmoción retiniana se encuentra limitada a ciertos sectores de la retina, apoya lo propuesto por Hart (29), quien explica que el cuadro es la expresión clínica de un evento que tiene repercusiones en la retina como un todo.
Por otro lado, da Cruz Noia concluye que las alteraciones electrorretinográficas en pacientes con conmoción retiniana desaparecen luego de 30 días del evento traumático (11), dato que concuerda con los hallazgos que se reportan en este estudio.
Consideramos que el presente estudio cobra relevancia dado que permite complementar los sustentos fisiopatológicos de la maculopatía traumática en cuestión. A pesar de contar con un número limitado de pacientes, este reporte podría contribuir a sustentar consideraciones terapéuticas para una mejor evolución del cuadro. También el presente trabajo da la pauta para que se desarrollen nuevas líneas de investigación en donde, por ejemplo, se considere más detalladamente la extensión de la lesión y sus asociaciones o se precise, mediante otros estudios electrofisiológicos (p.e. ERG multifocal) las alteraciones que sufre la retina sobre el tejido contusionado.
Conclusiones
No se evidenciaron nuevos hallazgos con respecto a lo descrito para FAG en la conmoción retiniana. Tampoco un patrón en TOC que caracterice a esta lesión. Los cambios en el ERG se recuperaron con el tiempo en correlación con la mejoría clínica. La conmoción retiniana es tan sólo la manifestación clínica de una lesión que compromete a la retina como un todo.
Correspondencia: Dr. Marco Vinicio García Solís.
Ignacio Mariscal N° 154-8. Colonia Tabacalera. Delegación Cuauhtémoc, 06030. México, D. F.
Teléfono: (55) 55 66 90 41.
Correo electrónico: mvgsmd@yahoo.com.mx