La brucelosis una enfermedad zoonótica causada por bacterias del género Brucella. Es un ejemplo de la falta de interacción de los sectores de salud de las ramas pública y veterinaria. Este artículo revisa las generalidades de esta enfermedad y sus antecedentes, así como la estructura celular bacteriana, la fisiopatología y las vías de contagio.
Brucellosis is a zoonotic disease caused by bacteria of the genus Brucella. It is also an example of the lack of interaction of the sectors of human and animal health. This article reviews the background and generalities of brucellosis, as well as the bacterial cell structure, pathophysiology, and routes of infection.
La brucelosis es una enfermedad zoonótica causada por bacterias del género Brucella. Es conocida también como «fiebre de Malta», «fiebre ondulante», «fiebre melitocócica» o «fiebre del Mediterráneo»1,2.
IntroducciónEn 1968 la Organización Mundial de la Salud afirmó que la brucelosis era responsable de más enfermedades, miserias y pérdidas económicas que cualquier otra enfermedad animal conocida que afecte a los humanos3. Esta enfermedad ejemplifica la falta de interacción de los sectores de salud pública y veterinaria, haciendo de esta infección una de las zoonosis más frecuentes en el mundo4, con especial importancia en los países mediterráneos de Europa y África, el Oriente Medio, América Central y América del Sur, Asía Central, la India y México2.
La brucelosis afecta a varias especies de mamíferos, incluido el hombre, aunque su principal blanco son los ganados bovino, equino, porcino, ovino y caprino, así como otras especies silvestres de relevancia económica. Es considerada una enfermedad ocupacional de personas que trabajan con animales infectados o sus tejidos, es decir, particularmente granjeros, veterinarios y trabajadores de mataderos2,5.
La gran diversidad de animales que son portadores, así como los múltiples vectores que colaboran con su diseminación, complican las acciones de prevención; incluso en la actualidad no se cuenta con un panorama real de su prevalencia5. Además, los animales portadores están en íntimo contacto con el ser humano, lo que aumenta la relevancia y dimensión de este problema sanitario.
Además de las múltiples complicaciones en materia de salud en los individuos afectados, la brucelosis genera importantes pérdidas económicas en los países considerados como endémicos. El hecho de tener presente la importancia de este padecimiento permitiría un diagnóstico oportuno, así como la adecuada aplicación de medidas preventivas para disminuir los casos y contribuir de manera importante a la lucha contra la brucelosis6.
AntecedentesEl primer informe clínico sobre brucelosis es atribuido a Jeffery Allen Marston (1831-1911), quien en 1861 contrajo la enfermedad mientras trabajaba en el área del Mediterráneo y describió su propio caso 2 años después7. Sin embargo, el agente etiológico fue descubierto por David Bruce (1855-1931), quien en 1886 fue enviado a la isla de Malta a investigar la causa de un padecimiento febril que producía la muerte de los soldados. Un año después aisló del bazo de un soldado fallecido el microorganismo Micrococcus melitensis, posteriormente denominado Brucella melitensis (B. melitensis)6,8. En las siguientes décadas se desencadenó el descubrimiento de varios microorganismos relacionados con este.
En 1896 el médico danés Bernhard Lauritz F. Bang (1848-1932) descubrió la especie Brucella abortus (B. abortus) como el agente causal del aborto bovino6. En 1897, Matthew Louis Hughes (1867-1899) describió la enfermedad en una brillante monografía publicada en Londres con el título de Mediterranean Malta or undulant fever»8. En 1905 Themistokles Zammit (1864-1935) documentó el papel que tenían las cabras y el consumo de sus productos como fuente de contagio para adquirir la enfermedad. En 1914 Jacob Traum (1882-1966) aisló de los fetos abortados de cerdos el microorganismo Brucella suis (B. suis). En 1920 la bacterióloga norteamericana Alice Catherine Evans (1881-1975) comprobó la semejanza de los microorganismos aislados por Bruce, Bang y Traum y sugirió designar a dicho agente con el nombre de Brucella, en honor a David Bruce6.
En la segunda mitad del siglo xx se siguieron descubriendo diferentes especies de Brucella. En 1956 se identificó Brucella ovis (B. ovis) en carneros, en 1957 se aisló Brucella neotomae (B. neotomae) y en 1968 Brucella canis (B. canis) en perros. En la actualidad continúan los estudios y se habla ya de diversas especies6.
La gravedad de la enfermedad causada por Brucella, así como la falta de vacunas adecuadas para su prevención, propició su uso como agente útil al bioterrorismo. En 1954 militares estadounidenses emplearon la especie B. suis como arma biológica. Afortunadamente los cambios en la política mundial hicieron que esta práctica se abandonara después de la convención sobre armas biológicas y tóxicas en 19729.
En México las primeras descripciones sobre brucelosis se realizaron en 1905 y 1906 por los doctores Valenzuela y Carbajal. En 1921 el doctor Manuel Vergara describió casos de brucelosis en la ciudad de Puebla6. En 1923, se aisló e identificó B. melitensis por primera vez en nuestro país en un estudio clínico de 5 casos humanos de brucelosis, con lo cual se constató de forma inequívoca la existencia de brucelosis en México8, mientras que en 1924 se observó el primer caso en el Distrito Federal y en 1935 en el Estado de Jalisco10.
El primer laboratorio especializado en brucelosis fue fundado en 1937 por el doctor Maximiliano Ruiz Castañeda (1898-1992)10 y para 1938 la infección había alcanzado tal importancia que se organizó en el estado de Coahuila el Primer Congreso Nacional de la Brucelosis. El doctor Ruiz Castañeda realizó importantes aportaciones en el diagnóstico de la brucelosis; asimismo diseñó un medio de cultivo que por muchos años constituyó el mejor método para la identificación de la bacteria6,10.
Características del géneroBrucella es un género de pequeños bacilos gramnegativos, de 0.5-0.7μm de diámetro por 0.5-1.5μm de longitud, con predominio de formas cocobacilares cortas5,8. Son inmóviles y aeróbicos estrictos, de crecimiento lento y no poseen cápsula ni forman esporas. De metabolismo oxidativo, utilizan nitratos como aceptores de electrones. Los bacilos son catalasa y oxidasa positivas, no afectan la gelatina ni modifican la leche, y en general, no fermentan azúcares5.
Con el estudio de las secuencias del genoma de algunas especies de Brucella se ha logrado observar la ausencia de genes que codifican para los diversos factores de virulencia como lo son la cápsula, fimbrias y toxinas. Sin embargo, estudios de este tipo han demostrado que poseen genes que codifican para componentes de flagelina. Se creía que estos microorganismos eran inmóviles, pero este estudio ha sido un tema de debate, considerando si dichos genes son funcionales o no. Lo cierto es que aún queda mucha investigación al respecto9.
Su genoma está constituido por 2 cromosomas circulares y carece de plásmidos4. Estudios cromosómicos de 4 biovariedades de B. suis sugieren que el género Brucella emerge de un ancestro común con un solo cromosoma, similar al del biotipo 3 de B. suis. La estructura génica de B. suis biotipo 1 es similar a la de B. melitensis, B. abortus, B. ovis y B. neotomae; mientras que los biotipos 2 y 4 de B. suis difieren en el tamaño de sus 2 cromosomas con respecto a las otras biovariedades. Sin embargo, las bases genéticas de la virulencia de Brucella aún no han sido totalmente estudiadas11.
Especies de BrucellaHasta ahora se afirma que el género Brucella está compuesto por 10 especies en base a sus características antigénicas y su hospedador: B. abortus, B. canis, Brucella ceti, B. melitensis, Brucella microti, B. neotomae, B. ovis, Brucella pinnipedialis, B. suis y Brucella inopinata (B. inopinata)2.
Se ha planteado también que el género Brucellae posee una sola especie y que las ya mencionadas son biovariedades, sin embargo esto aún es materia de debate y en la actualidad se consideran estas diferentes especies6.
Las especies B. melitensis, B. abortus, B. suis y B. canis son conocidas por su capacidad de infectar al hombre5; sin embargo, los agentes que con mayor frecuencia causan la brucelosis humana son B. mellitensis (98%) y B. abortus (2%)2.
De acuerdo a las características de las colonias de Brucella en medio sólido, estas especies pueden ser lisas (S) (como B. abortus, B. melitensis, B. suis y B. neotomae) o rugosas (R) (como B. ovis y B. canis). Este aspecto de las colonias es debido a la expresión del lipopolisacárido (LPS) en la superficie de cada especie: LPS-S en las lisas y LPS-R en las rugosas; aunque pueden llevarse a cabo mutaciones que afecten a la expresión del LPS5. Las cepas lisas infectan por lo general a las hembras, mientras que las especies rugosas lo hacen con los machos10. En general, las cepas lisas son las más virulentas, su ultraestructura es similar a la de algunas enterobacterias, como Yersinia enterocolitica, Salmonella Iandau, Stenotrophomonas maltophilia y Escherichia coli, entre otras, difiriendo de estas en su membrana externa5.
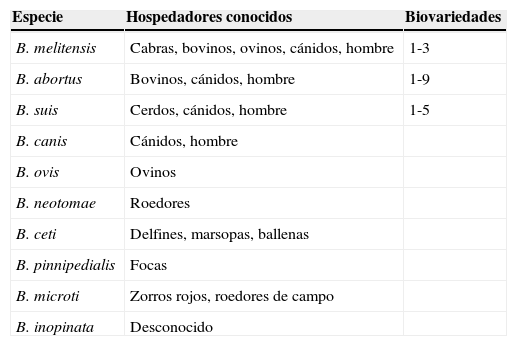
También se ha establecido la existencia de diferentes biovariedades en algunas de las especies de Brucella, estas biovariedades se deben a la estructura que presenta la membrana externa en cada una de ellas. La tabla 1 muestra las biovariedades de Brucella.
Especies de Brucella, hospedadores conocidos y biovariedades
| Especie | Hospedadores conocidos | Biovariedades |
|---|---|---|
| B. melitensis | Cabras, bovinos, ovinos, cánidos, hombre | 1-3 |
| B. abortus | Bovinos, cánidos, hombre | 1-9 |
| B. suis | Cerdos, cánidos, hombre | 1-5 |
| B. canis | Cánidos, hombre | |
| B. ovis | Ovinos | |
| B. neotomae | Roedores | |
| B. ceti | Delfines, marsopas, ballenas | |
| B. pinnipedialis | Focas | |
| B. microti | Zorros rojos, roedores de campo | |
| B. inopinata | Desconocido |
A partir del año 2000 se han logrado describir las últimas 4 especies, de las cuales la más reciente es B. inopinata, aislada en el año 2009 a partir de una infección de implante mamario en una paciente de 71 años12.
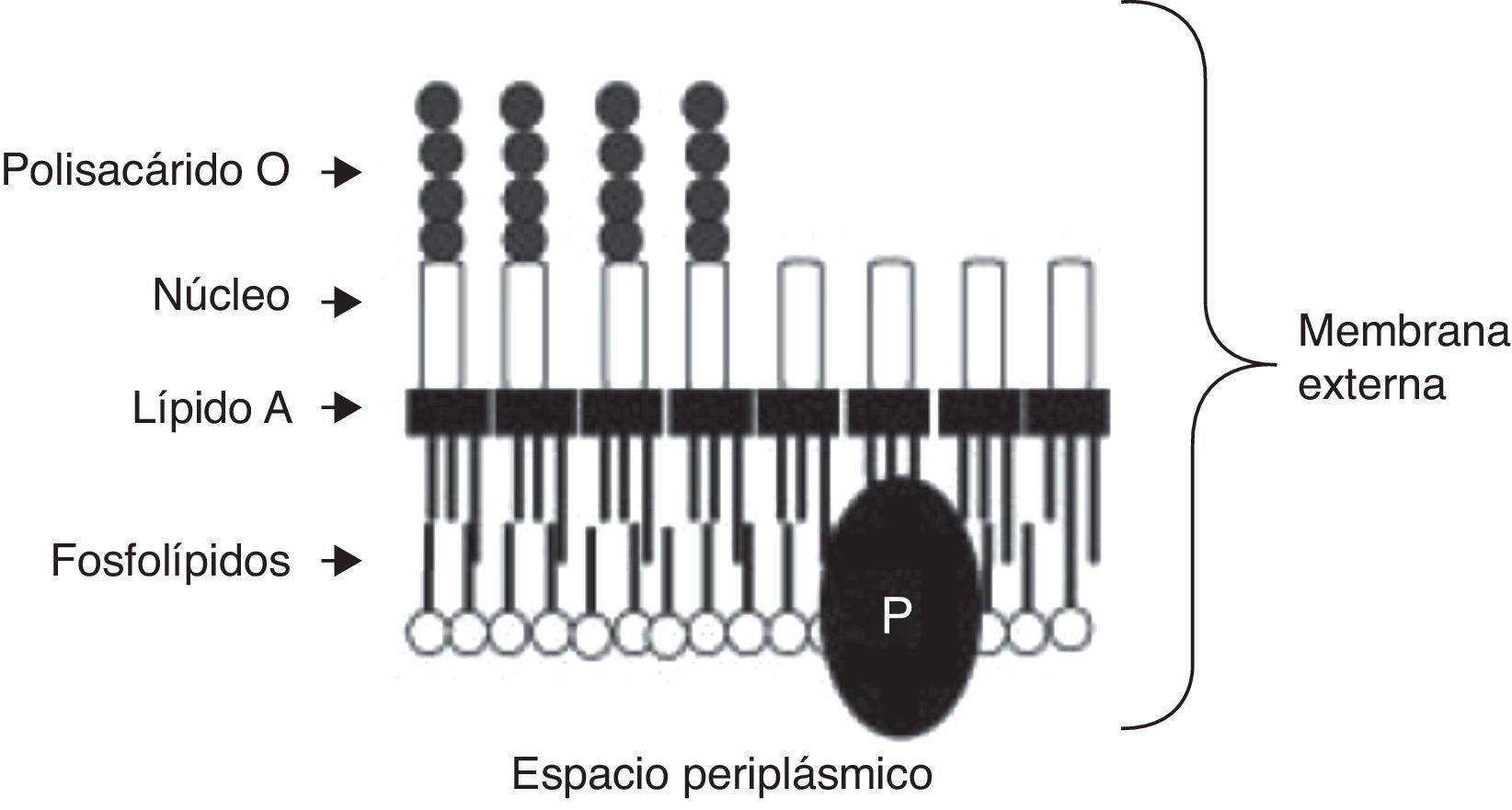
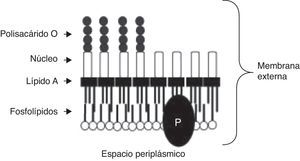
Estructura de BrucellaMembrana externaLa membrana externa de Brucella es rica en fosfatidilcolina y su componente más estudiado es el LPS conocido también como endotoxina. Este está constituido por 3 regiones: lípido A, oligosacárido intermedio (núcleo), y polisacárido O o cadena O5. La figura 1 muestra la estructura de la membrana externa de Brucella.
El lípido A contiene glucosamina y diaminoglucosa, en sus grupos amino e hidroxilos presenta sustituciones por ácidos grasos variando así la longitud de su cadena. El núcleo contiene glucosa, manosa y ácido 3 deoxi-D-mano-2 octulosónico, no contiene heptosas ni fosfatos. El núcleo del LPS-S contiene también quinovosamina, no así el núcleo del LPS-R. El polisacárido O es la porción más distal, puede estar ausente o muy disminuido en las especies rugosas; es un homopolímero lineal compuesto por n-residuos de N-formil perosamina (4,6 dideoxi-4-formamido-α-Dmanopiranosilo). La unión entre estos residuos puede ser de 2 tipos: α 1-2 o α 1-3, esto es lo que permite la diferenciación entre 2 configuraciones alternativas: la A y la M, responsables en la determinación de las biovariedades de algunas especies y que se establecen a partir de la alternancia de las uniones entre residuos en el PSO5.
Se conoce además que esta bacteria contiene otro polisacárido denominado hapteno nativo, químicamente idéntico a la cadena O pero que no está unido al núcleo. Además se ha descrito un tercer polisacárido conocido como poli B y que para algunos autores es químicamente equivalente al hapteno nativo5.
Las proteínas de membrana externa están asociadas estrechamente con los LPS, poseen gran importancia debido a su alta especificidad en comparación con otras especies de bacterias, siendo así de gran utilidad para el diagnóstico serológico e incluso para la fabricación de vacunas5,6.
Dentro de estas proteínas de la membrana externa se encuentran las denominadas proteínas mayores, que se clasifican en 3 grupos de acuerdo a sus pesos moleculares:
- •
Grupo 1 (89-94kDa)
- •
Grupo 2 (36-38kDa)
- •
Grupo 3 (25-27 y 31-34kDa)
Estas proteínas se encuentran expuestas en la membrana externa, son menos accesibles en las cepas lisas que en las rugosas debido al impedimento estérico ocasionado por las cadenas O del LPS de las primeras5.
Con el uso de anticuerpos monoclonales se han identificado otras proteínas de membrana menos abundantes, llamadas proteínas menores, siendo algunas de ellas lipoproteínas5.
Estructura internaLas proteínas citoplasmáticas de Brucella son específicas del género y la mayoría son compartidas por todas las especies. Algunas de estas proteínas son de interés diagnóstico, como por ejemplo:
- •
La glucoproteína A2 termorresistente, de 17kDa, involucrada en la síntesis de riboflavina y que aparece en la fase activa de la infección.
- •
La proteína periplásmica BP26.
Estas proteínas forman parte de un antígeno denominado CP, empleado en pruebas de ELISA y como instrumento en las pruebas cutáneas de hipersensibilidad retardada5,6.
FisiopatologíaTransmisiónLos animales pueden infectarse porque tienen la costumbre de lamer las membranas fetales, fetos abortados, crías recién nacidas y órganos genitales de otras hembras infectadas; esto propicia que de manera accidental el personal a cargo de los rebaños se contagie10. Sin embargo, las principales formas de transmisión de Brucella al ser humano son la ingestión de productos de origen animal no pasteurizados como leche, quesos, mantequilla y helados2,5, la ingestión de carne cruda y vísceras13, además de la manipulación y contacto directo con animales infectados o por la inhalación de partículas6.
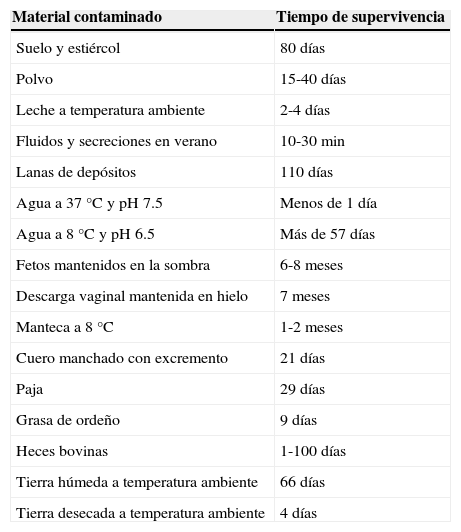
La población que presenta mayor riesgo de infección son los trabajadores de mataderos, veterinarios, ganaderos y trabajadores de laboratorios6, pues los animales infectados excretan gran cantidad de bacterias junto con los tejidos y productos de abortos en la leche y, en menor medida, en las secreciones genitales. De esta forma se produce también la contaminación significativa del suelo, los corrales, la paja de las camas y el agua de arroyos, canales, pozos, etc. Brucella es capaz de sobrevivir en el medio ambiente por períodos relativamente largos5. La tabla 2 muestra la supervivencia de Brucella en el medio ambiente.
Supervivencia de Brucella en el medio ambiente
| Material contaminado | Tiempo de supervivencia |
|---|---|
| Suelo y estiércol | 80días |
| Polvo | 15-40días |
| Leche a temperatura ambiente | 2-4días |
| Fluidos y secreciones en verano | 10-30min |
| Lanas de depósitos | 110días |
| Agua a 37°C y pH 7.5 | Menos de 1día |
| Agua a 8°C y pH 6.5 | Más de 57días |
| Fetos mantenidos en la sombra | 6-8meses |
| Descarga vaginal mantenida en hielo | 7meses |
| Manteca a 8°C | 1-2meses |
| Cuero manchado con excremento | 21días |
| Paja | 29días |
| Grasa de ordeño | 9días |
| Heces bovinas | 1-100días |
| Tierra húmeda a temperatura ambiente | 66días |
| Tierra desecada a temperatura ambiente | 4días |
Fuente: Castro et al.5
Aunque no se ha demostrado la infección entre seres humanos y además no se conocen por completo todos los reservorios de Brucella6, se ha hablado ya de algunos casos reportados de transmisión de persona a persona, así como de la transmisión por leche materna y sexual. Sin embargo, es más significativa su transmisión por transfusiones sanguíneas, donación de órganos o trasplante de tejidos13.
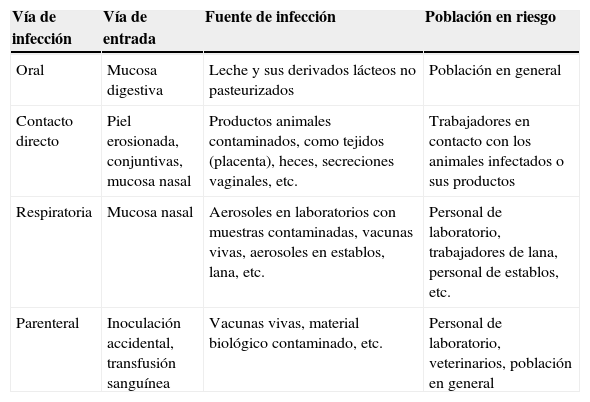
Las vías de contagio son: mucosas, heridas en la piel y la vía digestiva, puede incluso entrar por las vías respiratorias mediante aerosoles2. La tabla 3 muestra las vías de transmisión de Brucella.
Transmisión de la brucelosis en el ser humano
| Vía de infección | Vía de entrada | Fuente de infección | Población en riesgo |
|---|---|---|---|
| Oral | Mucosa digestiva | Leche y sus derivados lácteos no pasteurizados | Población en general |
| Contacto directo | Piel erosionada, conjuntivas, mucosa nasal | Productos animales contaminados, como tejidos (placenta), heces, secreciones vaginales, etc. | Trabajadores en contacto con los animales infectados o sus productos |
| Respiratoria | Mucosa nasal | Aerosoles en laboratorios con muestras contaminadas, vacunas vivas, aerosoles en establos, lana, etc. | Personal de laboratorio, trabajadores de lana, personal de establos, etc. |
| Parenteral | Inoculación accidental, transfusión sanguínea | Vacunas vivas, material biológico contaminado, etc. | Personal de laboratorio, veterinarios, población en general |
Fuente: Castro et al.5
Es importante que el sector salud tenga presente la importancia de esta enfermedad, para que los médicos puedan recibir capacitación sobre su prevención, diagnóstico y tratamiento. Con estas medidas se podrán realizar diagnósticos oportunos y diseñar campañas para la adecuada aplicación de medidas preventivas, lo que podría redituar en la disminución de los casos reportados de este padecimiento.
FinanciaciónNo se recibió ningún patrocinio para llevar a cabo este artículo.
Conflicto de interesesLos autores declaran no tener conflicto de intereses.