La mediastinitis secundaria a perforación esofágica comprende una complicación de origen poco común. El manejo depende de la complejidad de la lesión, de ser tratada de forma adecuada y oportuna se puede llegar a obtener resultados satisfactorios. Se presenta masculino de 24 años de edad, con antecedente de reparación esofágica y drenaje de mediastino debido a herida por proyectil de arma de fuego (PAF), recibido por fístula esófago-pleural complicada con mediastinitis, sin mejoría posterior al lavado y drenaje del mediastino, reparación y exclusión esofágica; se realizó ventana de Clagett con cuidados de herida abierta, seguido de cierre espontáneo de la fístula y reducción del área expuesta. Operado 90 días después de toracoplastía con rotación de colgajo pediculado de músculo recto abdominal anterior; logrando de manera satisfactoria restauración del tránsito intestinal y reconstrucción de la arquitectura torácica.
Se presenta este caso por la dificultad terapéutica, criterio de manejo y correcto apoyo multidisciplinario, que llevaron a la curación de este paciente. Se discuten las técnicas y opciones quirúrgicas para situaciones de esta envergadura.
Secondary mediastinitis due to esophageal perforation entails an uncommon complication. Its management depends on the lesion´s complexity; once an adequate plan is implemented, satisfactory results can be achieved. A 24-year-old man, with a history of esophageal repair and mediastinal drainage due to a gunshot wound, arrived with an esophago-pleural fistula complicated with mediastinitis, a thoracotomy with mediastinal lavage and drainage followed by esophageal repair with exclusion were performed without success; a Clagett window with open wound care was necessary, with subsequent spontaneous fistula closure and development of scar tissue on the exposed area. An anterior pediculated rectus abdominis muscle flap was used for thoracoplasty 90 days after: achieving adequate thoracic architecture and intestinal transit.
The therapeutic challenge, management criteria and multidisciplinary support led to the patient´s successful outcome. Surgical options and techniques are discussed for dreaded scenarios such as this.
Introducción
Las lesiones por proyectil de arma de fuego (PAF) pueden dañar múltiples estructuras cuando afectan cavidades como la torácica o la abdominal, debido a su baja incidencia y consecuente pobre sospecha clínica suelen pasar desapercibidas desde su inicio, representando un gran reto para el cirujano. Debido a esto, las publicaciones en relación al tema se documentan con menor frecuencia1. La presentación suele ser con síntomas y signos inespecíficos, o bien estar enmascarados por lesiones más serias. Es importante descartar la entidad ante la sospecha, ya sea por medios clínicos o de gabinete. Cuando este se confirma, el pronóstico está determinado por la respuesta inflamatoria-inmunológica desencadenada y el tiempo transcurrido para llegar al diagnóstico y tratamiento oportunos; siendo el retraso en esto lo que modificará la morbilidad y mortalidad2. El elevado índice de fatalidad por mediastinitis secundaria nos obliga a actuar de manera oportuna, representando un reto en el manejo de pacientes con comorbilidades agregadas.
Este trabajo enmarca la presentación de las distintas fases de manejo que lleva un paciente de alta complejidad, para lograr su egreso con la mejor calidad de vida posible. Se analizará y discutirá la literatura, pertinente concluyendo con el manejo óptimo ante situaciones como ésta.
Presentación de caso
Masculino de 24 años de edad, sin comorbilidades asociadas, sufre lesión por PAF con orificio de entrada en zona i cervical izquierda que ocasiona hemoneumotórax derecho por trayecto que cruza la línea media, sin orificio de salida. Recibió manejo inicial en otra institución con toracostomía derecha que drenó 500 mL de líquido hemático. Durante los primeros 3 días presentó fiebre y leucocitosis que persistieron por 3 días, evolucionó con cuadro séptico, en la toracotomía derecha se observó perforación esofágica en la unión del tercio proximal con el medio, lesión pulmonar de lóbulo superior, acompañado de empiema y mediastinitis exudativa, se realizó cierre primario del esófago en 2 planos y reparación del parénquima pulmonar, seguido de drenaje y lavado de cavidad pleural y mediastinal. Al iniciar alimentación por vía oral 3 días después, presentó vómito y enfisema subcutáneo en base cervical y esternón ipsilaterales. Se refiere a nuestra institución por sospecha de fístula esofágica. Los estudios de imagen confirmaron el diagnóstico (fig. 1). Se realizó nueva toracotomía encontrando persistencia de infección mediastinal, paquipleuritis y perforación del tercio proximal esofágico, se procedió al cierre primario en 2 líneas de sutura reforzado con parche de pleura parietal; seguido de decorticación, lavado y drenaje de mediastino. Mediante cervicotomía izquierda, se esqueletizó el esófago para lograr exclusión transitoria mediante ligadura con sutura absorbible; finalmente yeyunostomía para preservar tránsito intestinal. Veinte días posteriores, continuó con abundante drenaje torácico purulento a través de sondas endopleurales, por lo que se decide realizar toracotomía de ventana de Clagett y lavado de cavidad, con curaciones de herida cada 24 horas en su cama y 4 veces más en quirófano (fig. 2). Durante esta etapa se realizó endoscopia por estenosis esofágica concéntrica a 19 cm de la arcada dental superior, la cual se vence con ayuda de bujías de Savary-Guilliard N° 11, 12.8 y 14 mm. Egresado 48 días posteriores a su ingreso, para continuar con nutrición por estoma yeyunal y curaciones de herida en el hogar. Durante el seguimiento en la Consulta Externa, se confirmó cierre de la fístula por esofagografía con trago de material hidrosoluble; por lo que se reanuda la vía oral. Previo a valoración del caso (fig. 3) por Servicio de Cirugía Plástica, se procedió a cierre de la ventana mediante colgajo pediculado de músculo recto anterior abdominal con adecuada restauración de la arquitectura torácica (fig. 4). Continúa sin recidiva por la Consulta Externa a 6 meses del último procedimiento.
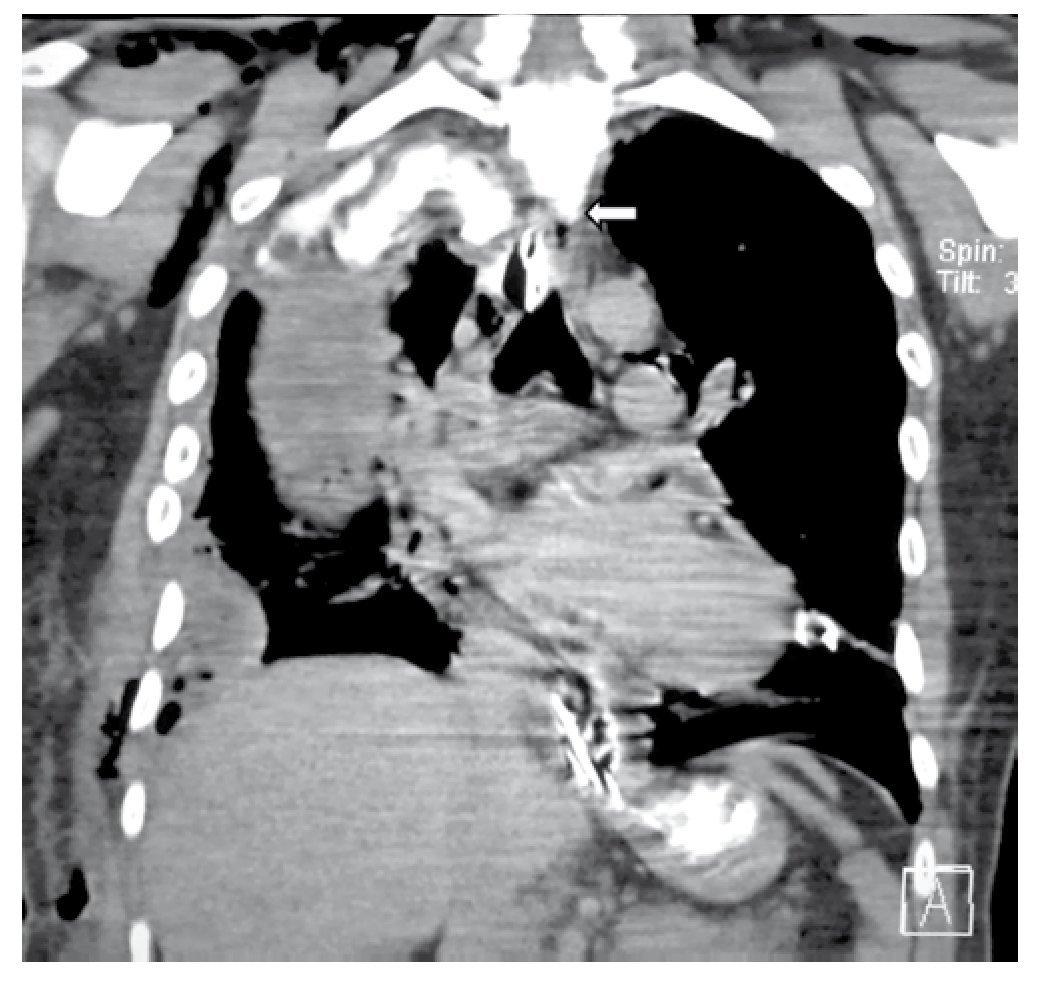
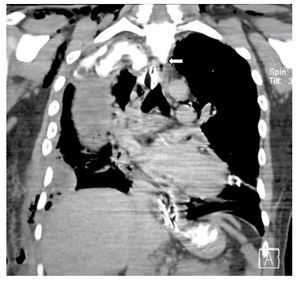
Figura 1 Reconstrucción coronal de tomografía computada con medio de contraste oral, que muestra fuga (flecha) en el tercio superior del esófago, con proceso inflamatorio mediastinal y pleural derecho.
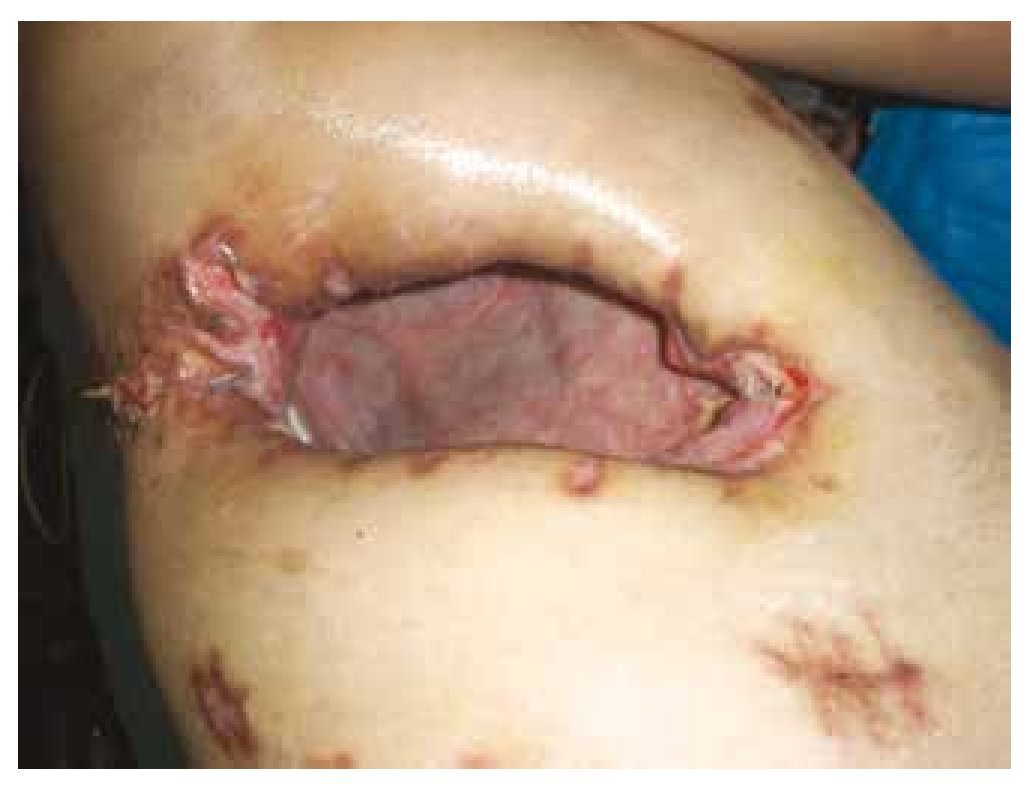
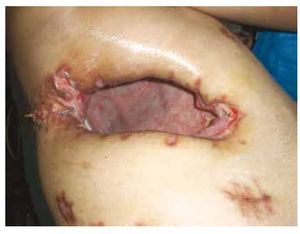
Figura 2 Vista lateral derecha, que muestra el defecto torácico posterior a la realización de la ventana torácica tipo Clagett.
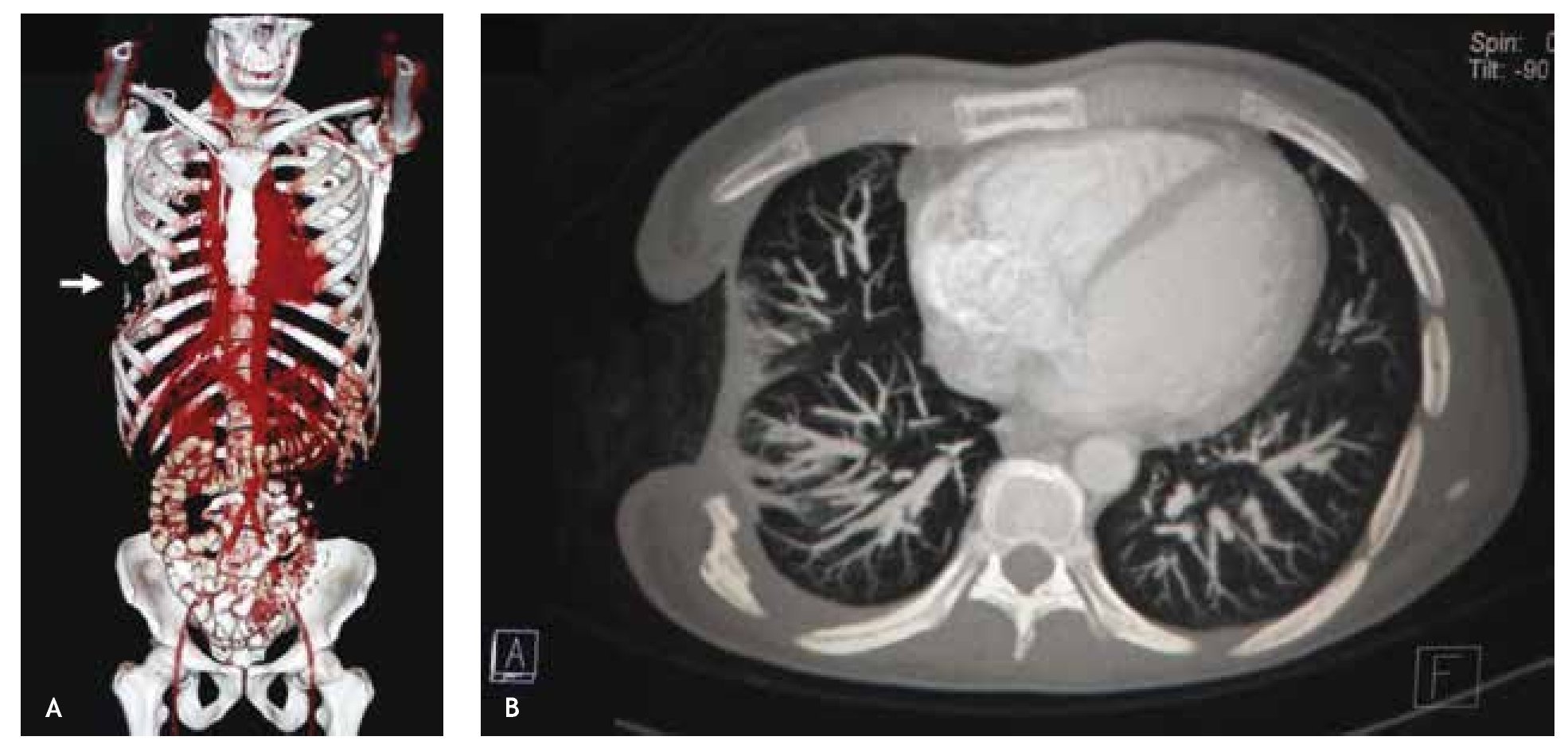
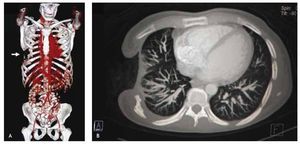
Figura 3 A) Reconstrucción osea que demuestra claramente el sitio de ausencia de segmentos costales laterales derechos, de la 4°, 5° y 6° costilla (flecha). B) Vista axial tomográfica con contraste intravenoso en ventana pulmonar, con expansión pulmonar y pleura engrosada adyacente al defecto.
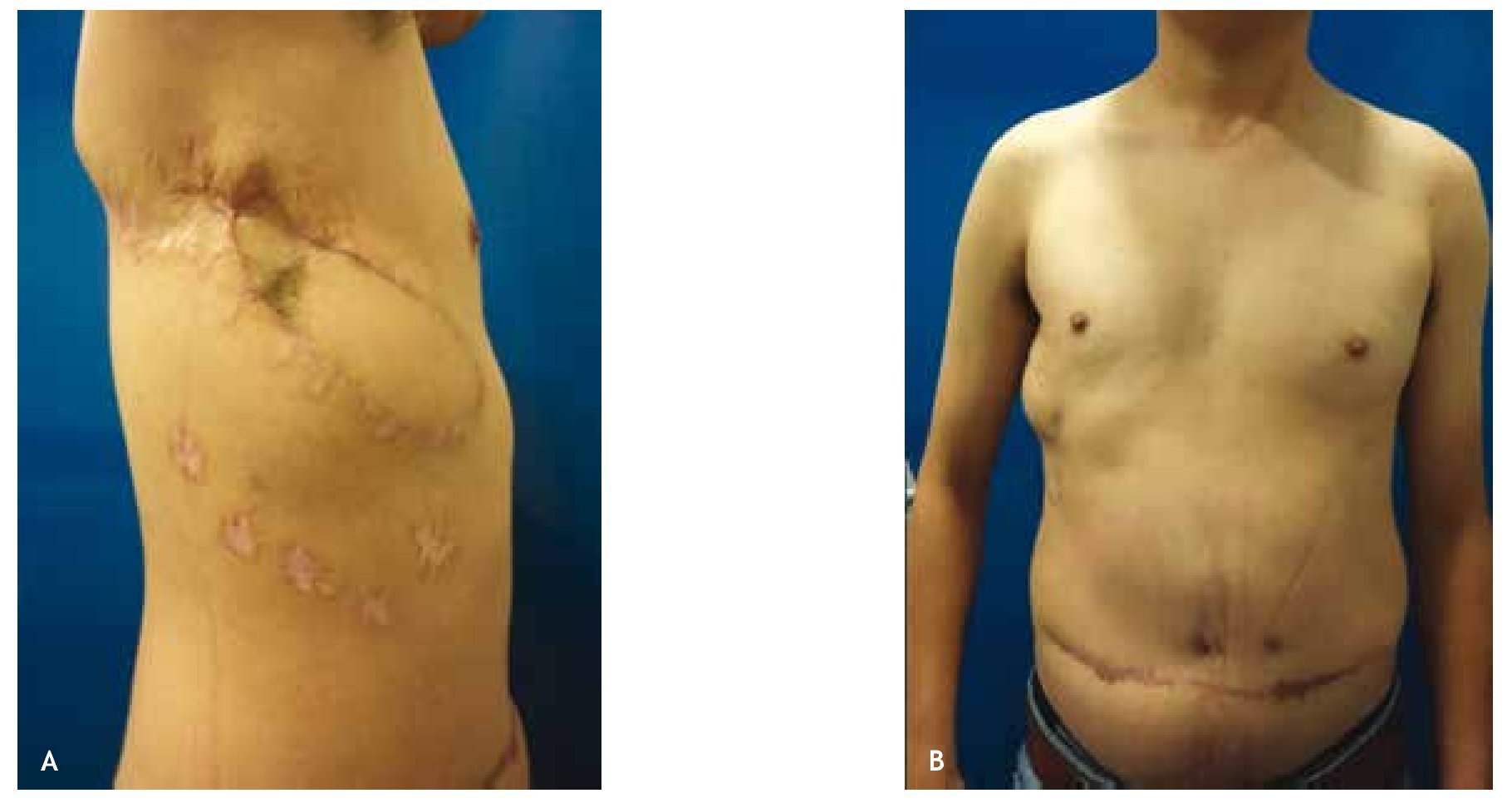
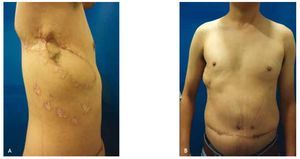
Figura 4 A) y B) Fotografía de tórax lateral derecho y anterior, respectivamente a reconstrucción del defecto mediante colgajo pediculado de músculo recto abdominal anterior.
Discusión
La incidencia de lesiones esofágicas por PAF es rara, reportada del 1%3, en parte por su localización anatómica y trayecto en el tórax, con un alto índice de fatalidad al ser diagnosticadas de forma tardía. La etiología más asociada a perforación es por instrumentación endoscópica, seguido de perforación espontánea conocida como síndrome de Boerhaave, y finalmente las secundarias a PAF. Las de tipo iatrogénico son diagnosticadas en un menor lapso de tiempo, por lo que presentan una evolución menos catastrófica; lo cual contrasta a las heridas por PAF que presentan mayor morbilidad y mortalidad, siendo congruente con la literatura. Concordamos con otros autores en la importancia de implementar un manejo antes de cumplirse las primeras 24 horas de la lesión esofágica4,5. Sin olvidar la necesidad de descartar la posible lesión concomitante de la vía aérea6, Rodríguez y Barghetto afirman que es imprescindible buscar datos como enfisema subcutáneo durante la evaluación inicial, característico de lesión esofágica, sin embargo no es un signo constante7,8. Lo inespecífico de los síntomas se presta a múltiples diagnósticos diferenciales que deben ser evaluados en la Unidad de Emergencias. La tríada de Mackler9 caracterizada por vómito, dolor torácico inferior y enfisema subcutáneo no corresponde al caso en cuestión, ya que ésta se encuentra presente en casos de rotura espontánea. Para los casos de trauma esofágico, es imprescindible analizar la trayectoria del proyectil, ya que puede darnos un alto índice de sospecha. Una vez que ésta existe, no debe retrasarse el apoyo con estudios de imagen, comenzando por la radiografía simple, la cual confirmará los datos obtenidos al examen físico, como enfisema subcutáneo, neumomediastino, niveles hidroaéreos, ensanchamiento mediastinal, neumotórax, derrame pleural o infiltrados pulmonares10. El esofagograma con material de contraste hidrosoluble, otro estudio obligatorio en el protocolo de estudio inicial, ha demostrado una sensibilidad del 80%11; cuando este es negativo, se puede considerar utilizar bario12, teniendo en cuenta que este no aumenta el proceso inflamatorio mediastinal sino que dificulta la realización de estudios posteriores, debido a la acumulación del mismo en la cavidad pleural y baja solubilidad a largo plazo. La tomografía computada con reconstrucción y administración de contraste oral, demuestra fuga del material, neumotórax o neumomediastino; consideramos muy útil este estudio ya que nos permite valorar otros posibles daños causados por el PAF y permite a su vez una estrategia terapéutica dirigida. La endoscopia es un método diagnós5tico útil, la cual demostró su versatilidad con el paso de los años, ya que en el pasado se creía que el aumento de la presión intraesofágica por aplicación de aire durante el estudio, aumentaba el tamaño de la perforación, así como la posibilidad de permeabilizar una fístula que probablemente se cerró de manera espontánea; hoy sabemos que esto se ve superado por la amplia gama de opciones terapéuticas que esta maniobra puede ofrecer, como la colocación de prótesis para el cierre de dicha comunicación, así como material de sutura mecánica que a través de ésta, logra realizar un cierre primario intraesofágico, o en caso de que esto no sea factible, tomar una decisión quirúrgica sensata y expedita13.
Una vez hecho el diagnóstico, el manejo depende de la etiología, condición global del paciente, comorbilidades y morfología de la lesión esofágica. Se describe una amplia gama de opciones terapéuticas para la resolución primaria del problema. Otros autores sugieren un algoritmo de manejo, donde basados en la tomografía con medio de contraste oral, subdividen en colección contenida y no contenida o no localizada; en el primer caso el manejo será conservador con ayuno, antibióticos de amplio espectro y nutrición parenteral, este ha probado ser adecuado en perforaciones iatrogénicas pequeñas, siempre y cuando se hayan identificado en el momento del accidente. Para la segunda dependerá del sitio de fuga y dirigir así el abordaje, ya sea cervical, torácico o abdominal14,15. La decisión de cierre primario siempre va a depender del tiempo de evolución, así como del estado general del paciente; de ser prohibitivo, se puede considerar la realización de una fístula controlada a través de un tubo en "T", exclusión y derivación; reservando la esofagectomía para casos complejos como cáncer. Haveman propone para las perforaciones esofágicas secundarias al síndrome de Boerhaave, un abordaje por toracoscopía video-asistida o toracotomía abierta, con adecuado desbridamiento y posterior drenaje del mediastino, con sutura ocasional de la perforación dependiendo del criterio quirúrgico, dejando siempre un catéter para irrigación en el mediastino, pero sin resección ni derivación del esófago, logrando baja mortalidad16. El cierre primario del esófago, presenta limitaciones muy importantes ante casos de larga evolución y contaminación mediastinal extensa que conllevan a mediastinitis, perpetuando la inflamación de los tejidos circundantes con gran potencial de presentar complicaciones17. Por este motivo, el uso de parche de pericardio, pleura, músculo intercostal u omento para cubrir el sitio del reparo primario deben ser obligados, pero siempre estar conscientes de que esta maniobra puede no ser exitosa. Por este motivo en nuestro paciente se decidió no realizarse. Sung y Park, publicaron el manejo con cierre primario en 22 pacientes que reunían condiciones adecuadas, en su mayoría a causa de procedimientos endoscópicos. Esta evidencia sugiere que el reparo primario debe llevarse a cabo en el caso de un diagnóstico temprano, contaminación limitada y patología de base controlada18.
Cuando ésta se complica, se deben considerar otras técnicas que han demostrado una reducción de la mortalidad19. Urschell sugiere el cierre primario más oclusión esofágica con línea de engrapado o sutura absorbible, gastrostomía descompresiva y yeyunostomía; principio utilizado de forma similar en nuestro paciente, logrando la recuperación de la continuidad intestinal, sin necesidad de una nueva intervención para reconexión del tracto digestivo (fig. 4).
Todos estos procedimientos buscan cumplir con 4 principios básicos de manejo: eliminación de la causa de contaminación, colocación de un adecuado drenaje, aumento en las defensas del huésped, y mantener una adecuada nutrición. Nunca olvidar que el desbridamiento y el drenaje son cruciales para el éxito.
Recientemente se ha descrito el uso de tutores esofágicos revestidos colocados por endoscopia20-22, con uso limitado para aquellos casos donde la disrupción de la pared esofágica es pequeña y limitada, principalmente los causados por procedimiento endoscópicos. Aún no demuestran superioridad ante la contaminación amplia del mediastino, sin embargo, son una opción viable cuando la cirugía de reparación original falla23.
El reto continuó en nuestro paciente por persistencia del cuadro séptico y drenaje purulento por los estomas pleurales, por lo que se tomó la decisión de redirigir el tratamiento con la realización de una ventana de Clagett, la cual fue propuesta por este autor originalmente en pacientes postoperados de neumonectomía para mantener un lavado continuo de la cavidad; las indicaciones actuales de este procedimiento son limitadas, sin embargo nuestro caso lo justificaba. El gran inconveniente recae en la deformación de la pared torácica, así como la posibilidad de perpetuarse el proceso infeccioso.
Una vez lograda la curación del proceso séptico, se debe buscar el apoyo de Cirugía Plástica para la restauración de la arquitectura torácica. Se han descrito colgajos pediculados de recto abdominal anterior con irrigación de la arteria epigástrica superior, técnica más utilizada en estos casos, basado en que la anatomía del sitio donador ofrezca cercanía y viabilidad quirúrgica, con adecuada movilidad; logrando así una mejora sustancial en la calidad de vida.
En conclusión, a pesar de su baja frecuencia, debe tenerse un alto grado de sospecha en base al trayecto del proyectil y el estado del paciente para poder llegar al diagnóstico, con el objeto de instaurar tratamiento temprano eminentemente quirúrgico, para evitar complicaciones de difícil corrección. Una vez hecho algún procedimiento de control de daños, el manejo en cuidados intensivos y su seguimiento, son parte esencial del tratamiento para nuevas intervenciones o apoyo conservador. Los estudios tomográficos que se realicen en esta etapa pueden dar la pauta del paso a seguir. Al lograr la estabilización del paciente y asegurarse de que puede llevar un manejo ambulatorio, debe mantenerse en control necesario para la corrección de posibles secuelas. El tratamiento multidisciplinario debe ser el fundamento para el éxito en este tipo de casos.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Financiamiento
No se recibió ningún patrocinio para llevar a cabo este artículo.
Recibido: 25 mayo 2013;
Aceptado: 15 enero 2014
* Autor para correspondencia:
Av. Cuauhtémoc N° 403, Edificio 12,
Apartamento 102, Colonia Roma Sur,
Delegación Cuauhtémoc,
C.P. 06760, México D.F., México.
Teléfono: (52) 554192 0582.
Correo electrónico: wadafa@hotmail.com (W. L. Dajer-Fadel).