En la actualidad, los equipos de respuesta prehospitalaria son una pieza fundamental en el pronóstico de los pacientes que presentan emergencias médicas en el extrahospitalario. Las cardiopatías isquémicas durante el periodo 1997-2007 en Chile dieron muerte a 87342 chilenos, de estas muertes, un 60% fue extrahospitalaria. El enfrentamiento de esta patología comienza en las centrales de despachos que corresponden al principal articulador de la red de urgencias. Cuando se presenta este tipo de emergencias, estas se mantienen en escucha permanente sobre las necesidades de atención de urgencia de la población, siendo el punto de consulta de pacientes con dolor torácico. Su misión es reconocer y despachar el equipo adecuado e incluso comenzar terapia. Una vez que los equipos logran contactar al paciente se debe realizar un electrocardiograma en el prehospitalario, intervención que disminuye los tiempos de diagnóstico, disminuye los tiempos a la angioplastía primaria y permite realizar un triage prehospitalario. Dentro del manejo del sindrome coronario agudo en los últimos años, la trombolisis prehospitalaria es una terapia utilizada en algunos prehospitalarios y el uso de biomarcadores también es una realidad. Estas últimas intervenciones se analizan en detalle en el siguiente artículo.
At present the prehospital response teams are a fundamental piece in the prognosis of patients presenting medical emergencies in the outpatient. Ischemic heart disease during the period 1997-2007 in Chile killed 87,342 Chileans, 60% of these deaths were out of hospital. The confrontation of this pathology begins in the centers of emergency dispatches that correspond to the main articulator of the network when these types of emergencies occur. These are kept in permanent listening on the needs of emergency attention of the population, being the point of consultation of patients with chest pain, their mission is to recognize dispatching the right equipment and even begin therapy. Once the teams contact the patient, an electrocardiogram must be performed in the prehospital intervention, which reduces the time to diagnosis, decreases the time to primary angioplasty and allows a prehospital triage. In the management of acute coronary syndrome in the last years, prehospital thrombolysis is a therapy used in some prehospital and the use of biomarkers is also a reality. These last interventions are analyzed in detail in the following article.
Los sistemas prehospitalarios han experimentado un crecimiento exponencial en los últimos 30 años. En la actualidad los equipos de respuesta prehospitalaria son una pieza fundamental en el pronóstico de los pacientes que presentan emergencias médicas en el extrahospitalario. El objetivo no es solo trasladar a los pacientes al centro asistencial más cercano, sino que es tratar desde el primer contacto médico, realizando intervenciones críticas que permitan en muchos casos mejorar la sobrevida de los pacientes, y el traslado debe ser al centro más cercano con capacidad de resolución de su patología (triage prehospitalario). Este efecto de los sistemas prehospitalarios se ve maximizado en las patologías cardiovasculares tiempo dependientes como el Infarto Agudo al Miocardio.
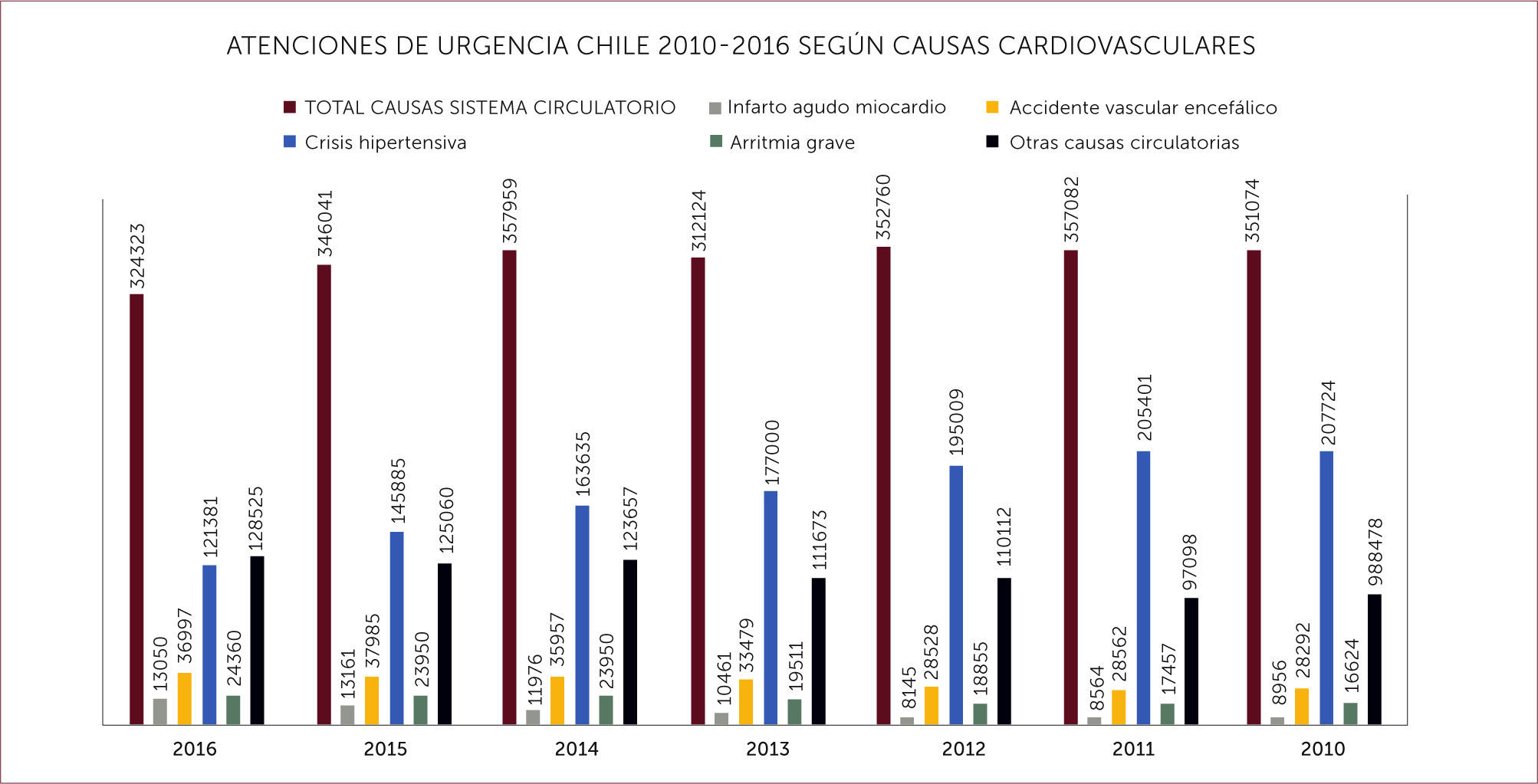
La transición demográfica experimentada por Chile en las últimas décadas, ha provocado un aumento en la proporción poblacional de adultos y adultos mayores y por ende, un cambio en el perfil de mortalidad del país, que a su vez hace que las enfermedades crónicas no transmisibles se conviertan en la principal causa de morbimortalidad de la población 1–4. Es así como, la distribución por grupos de causas a inicios de la década de los setenta, situaba a las enfermedades respiratorias como la primera causa de muerte en el país, en los años noventa, las enfermedades cardiovasculares eran responsables de un 26.4% de las muertes y en 2007, de un 28% lo que las posiciona en la actualidad como el principal grupo de causa de mortalidad en Chile 5 con más de 24.000 defunciones anuales, representando cerca de un tercio de todas las muertes del país 6. Las cardiopatías isquémicas durante el periodo 1997-2007 en Chile dieron muerte a 87342 chilenos, de las cuales un 60% fue extrahospitalaria. La mortalidad extrahospitalaria se presenta con mayor frecuencia en el sector rural (15.3% vs 9.5% en urbano), en las mujeres (43.0% vs 41.3% en hombres), en las personas de edad más avanzada (mediana: 77 vs 73 años) y en las personas de nivel educacional más bajo, es decir con instrucción de educación básica o menor (70.1% vs 67.0% en los de mayor escolaridad) 6. Cabe destacar que según causa específica de muerte en el grupo de las enfermedades cardiovasculares, aproximadamente 30% corresponde a cardiopatía isquémica, con una proporción importante de decesos ocurridos sin asistencia médica oportuna, lo que podría estar determinado ya sea por un retraso en la consulta, o por fallas en el diagnóstico 7. Además -en términos de carga de enfermedad- la patología isquémica del corazón es la primera causa específica de pérdida de AVISA (años de vida ajustados por discapacidad), en los varones mayores de 60 años 8. Como se observa en el figura 1, es además una causa importante de consulta en los servicios de urgencia en Chile.
INTERVENCIONES EN EL SINDROME CORONARIO AGUDO EN PREHOSPITALARIOCentrales de EmergenciaLas centrales de despachos de emergencia corresponden al principal articulador de la red cuando se presentan este tipo de emergencias, estas se mantienen en escucha permanente sobre las necesidades de atención de urgencia de la población, siendo el punto de consulta de pacientes con dolor torácico. Existen distintos sistemas tanto electrónicos como manuales para realizar un adecuado triage telefónico de aquellos pacientes con dolor torácico que podrían corresponder a un Sindrome Coronario Agudo. Una vez reconocido un paciente con sospecha de sindrome coronario agudo la central telefónica debe despachar una ambulancia al sitio antes de 1 minuto. El concepto de regulación médica no debe retrasar la salida de los equipos de emergencia, el operador telefónico debe tomar la alerta, aplicar sistema de triage telefónico de su central y despachar, la regulación del llamado debe ser en paralelo a esto, si el médico define que el llamado no requiere una respuesta prehospitalaria tendrá la posibilidad de dejar sin efecto la respuesta, el formato inverso retrasa innecesariamente la activación de los equipos de rescate. Además de la activación de los equipos, la central telefónica tiene la posibilidad de comenzar la terapia con aspirina, con una recomendación telefónica, si el paciente tiene tabletas de aspirina en su casa se le solicita que tome una dosis entre 160 y 325mg, siempre preguntando previamente si existe alergia al fármaco 9, esta intervención no demuestra generar mayores eventos adversos graves en los pacientes 10.
Electrocardiograma prehospitalarioExiste suficiente evidencia sobre los beneficios del diagnóstico precoz del síndrome coronario agudo y en especial del rol del electrocardiograma prehospitalario, así como de la coordinación de la red de urgencia, en distintas regiones alrededor del mundo 14. En Chile, la guía clínica GES “Infarto Agudo del Miocardio con supradesnivel del segmento ST”, publicada por el Ministerio de Salud en el año 2010 11, establece que ante la sospecha clínica de infarto agudo al miocardio, se debe con el menor retardo posible, realizar un electrocardiograma de 12 derivaciones 12,13. Además con un nivel de recomendación tipo A establece que “un electrocardiograma de 12 derivaciones debe ser realizado precozmente en todo paciente con sospecha de IAM, idealmente en los primeros 10 minutos de su llegada al servicio de urgencia” 11. No obstante, la consulta en un servicio de urgencia no necesariamente es el primer contacto que un paciente con dolor torácico establece con su red de salud, sino que en muchos casos la atención sanitaria y por ende, la sospecha y manejo del síndrome coronario agudo se inicia desde el ámbito prehospitalario. Precisar entonces el diagnóstico de infarto a este nivel y mejorar la coordinación tendiente a ubicar a ese paciente en un centro resolutivo, es una estrategia relevante, si el objetivo es la disminución de los tiempos para obtener como tratamiento la reperfusión coronaria.
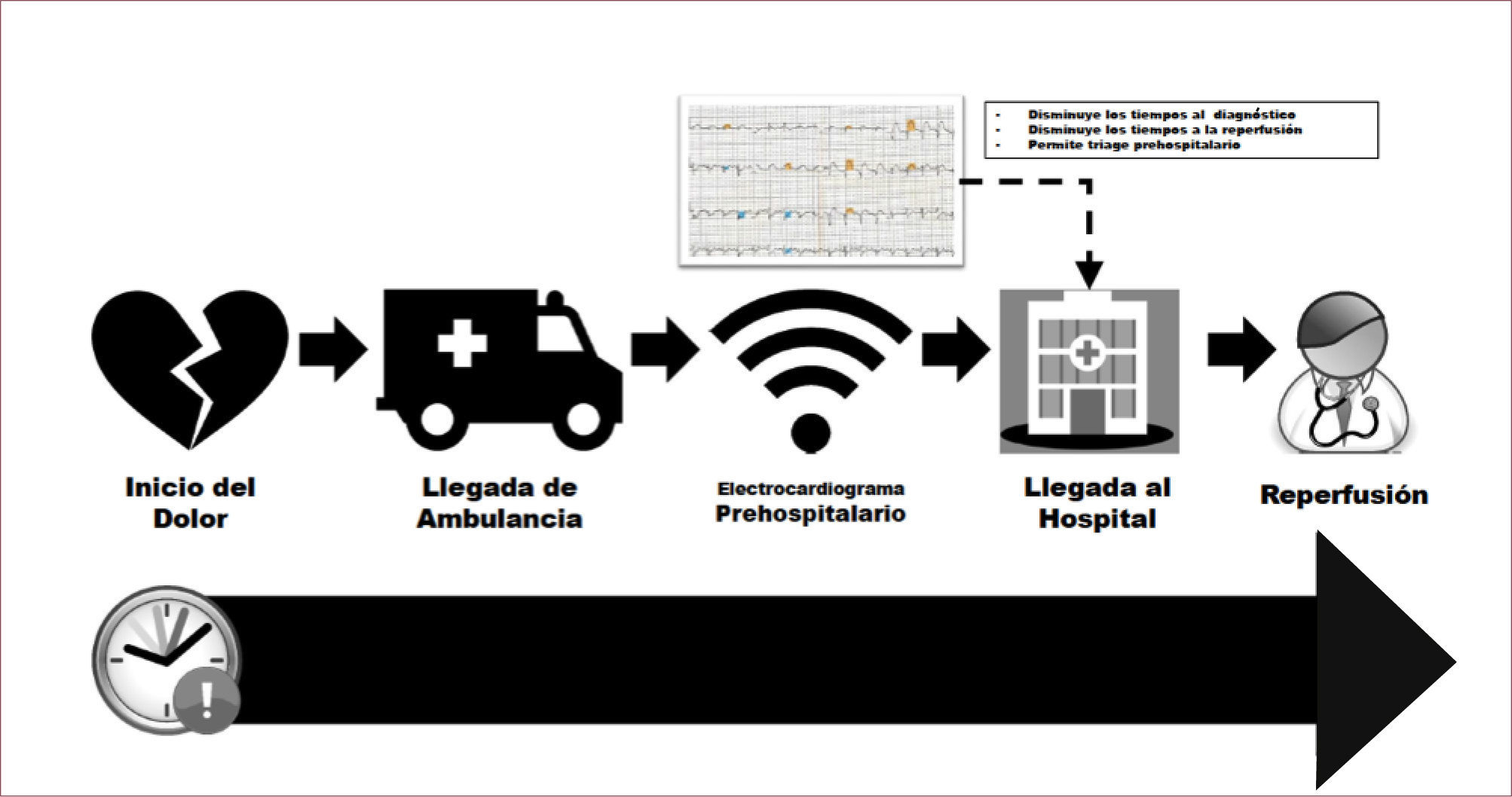
Los tiempos involucrados en el manejo del síndrome coronario agudo en prehospitalario, en aquellos países que carecen de una adecuada coordinación de la red de urgencia y que no cuentan con electrocardiograma prehospitalario se dividen en 4 intervalos:
- 1.
Inicio de los síntomas hasta la llegada de ambulancia
- 2.
Traslado en ambulancia al Servicio de Urgencia
- 3.
Evaluación en Servicio de Urgencia hasta el Electrocardiograma
- 4.
Electrocardiograma hasta la reperfusión
La coordinación de la red de urgencia con los equipos de hemodinamia y la disponibilidad del electrocardiograma prehospitalario permiten reducir los tiempos de evaluación de los pacientes en el servicio de urgencia (tercer intervalo). También disminuir los tiempos de llegada de los equipos de hemodinamia, ya que el equipo de hemodinamia, que habitualmente es de llamada, se desplaza hacia el pabellón en forma simultánea al traslado del paciente al hospital que es resolutivo. Finalmente evita que pacientes con sindrome coronario con supradesnivel del ST sean derivados desde el extrahospitalario a centros sin equipos de hemodinamia, lo que motiva un segundo traslado a un centro con resolución, con los costos tanto de sobrevida como económicos que esto genera.
En por esto que, la American Heart Association (AHA) 20, recomienda el electrocardiograma prehospitalario con nivel de evidencia B, clase I. Esto basado en que este registro permite 15 (Figura 2):
- •
Disminuir los tiempos del diagnóstico de IAM con SDST en 30-60 minutos.
- •
Disminuir el tiempo desde la consulta por dolor torácico al inicio de la hemodinamia (puerta-balón) en 16 minutos.
- •
Realizar triage prehospitalario y evitar el traslado a hospitales no resolutivos.
Así mismo, se sabe que personal prehospitalario demora entre 5 y 6 minutos en obtener un electrocardiograma una vez que llegan al domicilio del paciente 15,16; siendo el paso siguiente definir cómo se interpreta el mismo, existiendo tres formas de abordar el diagnóstico a través de este examen:
- -
Interpretación del registro por dispositivo electrocardiógrafo, método que es fácil de implementar y que no requiere tecnología adicional, sin embargo tiene un gran número de falsos positivos y negativos; por lo que no es recomendado por la literatura internacional y tampoco por la guía clínica GES IAM.
- -
Interpretación por personal prehospitalario, realizado en sistemas prehospitalarios que cuentan con paramédicos o médicos entrenados en la interpretación de electrocardiograma. La sensibilidad y la especificidad reportada para el reconocimiento del infarto con supra desnivel del ST es 71-97% y 91-100%, con índice Kappa: 0.73 si se comparan con médicos residentes de urgencia, no obstante tiene el inconveniente de requerir un plan de entrenamiento continuo del personal, y a su vez, no cuenta con respaldo médico-legal toda vez que el diagnóstico según las leyes en este país, es de resorte médico.
- -
Electrocardiograma con interpretación a través de envío inalámbrico, éste consiste en la obtención del registro por personal prehospitalario con envío inmediato de datos vía inalámbrica al emergenciólogo y cardiólogo hemodinamista en turno. Esta transmisión demora alrededor de 2 minutos 19 y cuenta con las ventajas ya mencionadas, pero además permite indicar terapia durante el traslado, ya que el médico especialista además toma contacto y asesora al equipo prehospitalario. Por esta vía, se disminuye el número de falsos positivos o negativos, ya que el electrocardiograma en conjunto con el cuadro clínico, son interpretados por un facultativo entrenado en el manejo del infarto con supradesnivel del ST.
Desde 1980 la trombólisis es una de las estrategias de reperfusión para los pacientes con sindrome coronario agudo con supradesnivel del segmento ST. En Europa y Canadá, a mediados de los años 80, se comienza a plantear la posibilidad de realizar trombolisis desde el prehospitalario 21,22. Inicialmente en estudios observacionales se describe que aquellos pacientes que se trombolizan en el prehospitalario no tenían complicaciones mayores en comparación con aquellos que lo hacían en intrahospitalario, además se supone un efecto positivo en mortalidad dado que los tiempos de puerta aguja eran considerablemente menores 23. Con el tiempo se han realizado algunos metaanálisis que muestran de manera convincente que la trombólisis en el prehospitalario permite reducir el tiempo a esta terapia, ahorrando en promedio entre 38 y 60 minutos 24. Aún existe cierta controversia en relación al efecto sobre la mortalidad, si bien los estudios muestran que la intervención tendría un efecto protector, los datos son insuficientes para afirmar esto con certeza estadística 25. Cuando se analiza la trombólisis prehospitalaria, se debe considerar que los estudios se realizan y miden en países con ingresos altos (p ej. Canadá, Francia, Alemania), en un ambiente controlado, con protocolos estrictos de seguridad farmacológica y con capacitación continua de los equipos.
En regiones de menor ingreso, donde existen individuos que tienen acceso limitado a trombólisis intrahospitalaria o intervenciones coronarias percutáneas, aún no se han realizado ensayos controlados aleatorios que evalúen la eficacia de la trombólisis prehospitalaria para paciente con Sindrome Coronario Agudo con Supradesnivel del ST, estos podrían proporcionar pruebas adicionales de la eficacia y seguridad de esta intervención en este contexto. Es por esto que no se debe descartar esta intervención, sino que deben generarse las condiciones óptimas para su aplicación en el contexto del prehospitalario al cual se quiera aplicar (Ver tabla 1).
DOSIS DE TROMBOLÍTICOS
| TROMBOLÍTICO | DOSIS |
|---|---|
| Estreptokinase | 1.5 millones intravenosa (IV) en 30 a 60 minutos |
| Alteplase | 15mg IV luego 0.75mg/kg en 30 minutos seguidas de 0.5mg/kg IV en 60 minutos |
| Reteplase | 10 U bolo IV + 10 U IV administrar en 30 minutos |
| Tenecteplase | bolo único IV (depende del peso) 30mg si <60kg 35mg si 60 a <70kg 40mg si 70 a <80kg 45mg si 80 a <90kg 50mg si >90kg |
El electrocardiograma disminuye el tiempo al diagnóstico y los tiempos a la angioplastía primaria en pacientes con infarto agudo al miocardio con supradesnivel del segmento ST, sin embargo, en aquellos pacientes en los que se sospecha un infarto agudo al miocardio y que presentan un patrón electrocardiográfico ambiguo, no es posible obtener estos beneficios. Es aquí donde la troponina prehospitalaria juega un rol, ésta logra identificar a pacientes con infarto agudo al miocardio y permitiría en conjunto con otras variable clinicas, realizar un triage prehospitario con el solo objetivo de derivar desde un comienzo al centro más cercano que pueda resolver la patología del paciente 26–28.
La troponina como factor de mal pronóstico de los pacientes con infarto es muy validada en el ambiente intrahospitalario, esta situación parece extenderse al extrahospitalario, es así como una troponina prehospitalaria (POC-cTnT) elevada sobre 50ng/L es un factor de mal pronóstico por si sola, cuando se suma a variables clínicas y electrocardiográficas es un biomarcador que permite estratificar el riesgo de los pacientes en el ambiente prehospitalario.
El uso de Point Of Care (POC) al interior de una ambulancia no es un procedimiento trivial, no solo se requiere el equipamiento tecnológico adherido a programas de control de calidad, si no que, también un entrenamiento continuo del personal, es un procedimiento que demora al menos 2 minutos en equipos entrenados. La técnica puede ser reproducida en el ambiente extrahospitalario realizado por paramédicos, esto en prehospitalario de países como Alemania o Dinamarca 29.
CONCLUSIONESEsta revisión busca entregar conceptos básicos para comprender la importancia de la red prehospitalaria al momento de responder de manera oportuna y eficiente en las patologías tiempo dependientes como el infarto agudo al miocardio. En Chile aún no se implementan todas estas soluciones para el manejo del sindrome coronario agudo desde el prehospitalario. Dada la gran demanda por asistencia prehospitalaria la atención de pacientes con infarto agudo al miocardio se realiza prinicipalmente en los Servicios de Atención Primaria de Salud (SAPU) o en los Servicios de Urgencia Hospitalaria, según el área de residencia de los pacientes, dadas las ventajas descritas en tiempos y mortalidad, que se generan al asistir a los pacientes con sospecha de infarto en sus domicilios o vía pública, es que, es de absoluta relevancia sumar activamente a los equipos de respuesta prehospitalaria a los planes nacionales de manejo del infarto agudo al miocardio. No solo como un medio de transporte secundario especializado, sino como una herramienta terapéutica que mejora sobrevida y pronóstico de los pacientes tratados en su domicilio y trasladados de inmediato al centro más cercano que pueda resolver su patología. Siempre con una coordinación con los emergenciólogos del centro y su respectivo equipo de hemodinamia.
El autor declara no tener conflictos de interés, en relación a este artículo.