La endometriosis de infiltración profunda (EIP) es una enfermedad crónica de difícil diagnóstico, que frecuentemente es confundida con otras patologías pelvianas.
ObjetivoPresentar dos casos de endometriosis de infiltración profunda, donde la resonancia magnética (RM) de pelvis, fue importante para el diagnóstico y planificación del tratamiento quirúrgico.
Caso ClínicoSe describe el caso de dos pacientes. La primera de 24 años afectada por un nódulo de EIP retrocervical con extensión intestinal sintomática y la segunda, una paciente de 37 años con una recidiva sintomática de EIP en la cúpula vaginal después de una histerectomía total.
ResultadosLa RM de pelvis describe en ambos casos la extensión de las lesiones endometriósicas y presenta una excelente correlación con los hallazgos intra operatorios en la laparoscopía quirúrgica.
ConclusionesLa RM de pelvis es un excelente recurso en el estudio diagnóstico de las pacientes con dolor pélvico crónico, tanto en el caso de EIP retrocervical con extensión intestinal y también en la recidiva de EIP en la cúpula vaginal después de una histerectomía total.
Deep infiltration endometriosis (DIE) is a chronic disease of difficult diagnosis, which is frequently confused with other pelvic pathologies.
ObjectiveTo present two cases of deep infiltrating endometriosis, where the pelvic magnetic resonance imaging (MRI) was important in the diagnosis and surgical treatment planning.
Clinical CasesTwo cases, one 24 years-old patient suffering from retrocervical DIE nodule with symptomatic bowel involvement, and a 37 years-old patient, with a symptomatic DIE at the vaginal cuff after total hysterectomy.
ResultsPelvic MRI describes in both cases the extension of the endometriotic lesions and presents an excellent correlation with the intra operatory findings during surgical laparoscopy.
ConclusionsPelvic MRI is an excellent diagnostic tool for patients with pelvic pain, in case of retrocervical DIE with bowel involvement, and also in recurrence of DIE at the vaginal cuff after total hysterectomy.
La endometriosis de infiltración profunda (EIP) es una enfermedad crónica de difícil diagnóstico, que frecuentemente es confundida con otras patologías pelvianas como adenomiosis, vaginismo, colopatía funcional y cistitis intersticial. Los síntomas son frecuentemente subvalorados por los médicos y, en consecuencia, existe un significativo retraso en el diagnóstico de la enfermedad, que en algunos casos puede generar importantes consecuencias en la calidad de vida de las pacientes1. El estudio por imágenes es fundamental para el diagnóstico de la EIP en la paciente con dolor pélvico y la resonancia magnética (RM) de pelvis es un excelente método en la evaluación de su extensión retroperitoneal2.
Casos ClínicosPresentamos el caso de dos pacientes que consultaron por dolor pélvico crónico en la Unidad de Medicina Reproductiva de Clínica Las Condes, Santiago, Chile. Ambas entregaron consentimiento informado para el uso de su registro clínico en esta publicación. El dolor pélvico fue medido con el uso de la escala visual análoga (EVA).
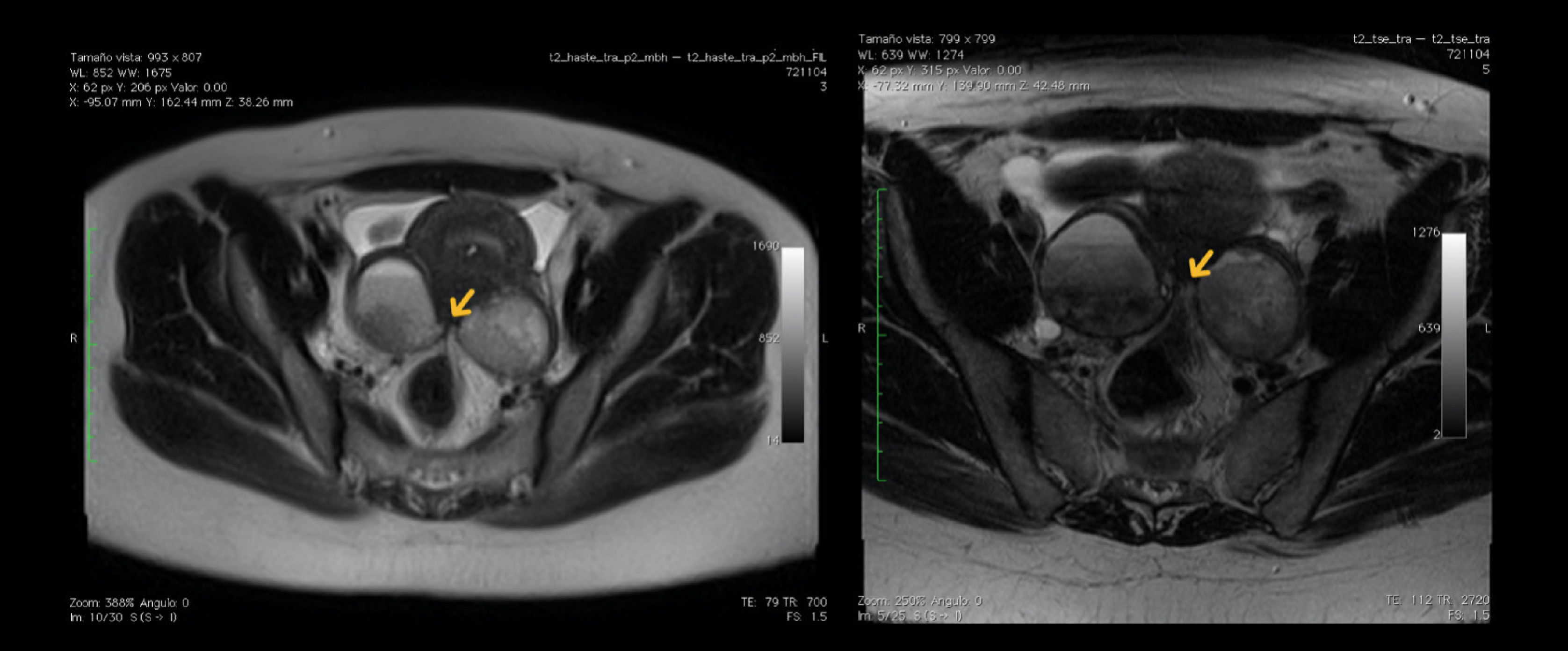
Primer casoLa primera paciente es una joven de 24 años, nuligesta, que presentaba dismenorrea (EVA 9), disquecia (EVA 9), dispareunia (EVA 4), disuria (EVA 6) y dolor pélvico intermenstrual (EVA 8) de 9 años de evolución, de carácter progresivo, que se localizaba en el hipogastrio y se irradiaba hacia ambas fosas iliacas y que no mejoraba luego del uso de anti inflamatorios. Recibió tratamiento con dienogest 2mg, durante un mes previo a la primera consulta evolucionando con persistencia de la disquecia, dispareunia y dolor pélvico intermitente. El examen vaginal presentaba dolor en la zona retrocervical, gatillado por la compresión de los ligamentos uterosacros, sin lograr palpar claramente el nódulo. El ultrasonido realizado en la consulta mostró quistes en ambos ovarios, con relleno grumoso, homogéneo, de un tamaño de 60 y 50mm respectivamente, adheridos a la pared posterior del útero. El recto también se observaba adherido a la pared posterior del útero, con signo de deslizamiento negativo, localizado entre ambos ovarios aumentados de volumen. La RM de pelvis describió la existencia de un nódulo retrocervical a nivel del torus uterino, que medía 32×11mm y que se extendía hacia la cara anterior del recto superior, comprometiendo la capa muscular externa del recto. Se observaban además quistes endometriósicos en cada ovario que medían 52 y 50mm respectivamente (Figura 1). La colonoscopía realizada previo a la cirugía demostró evidencia de una compresión extrínseca a nivel de la unión rectosigmoidea, con ausencia de estenosis a nivel de la lesión.
Imagen RM pelvis
Se muestra la existencia de un nódulo endometrósico retrocervical a nivel del torus uterino, que se extiende hacia la cara anterior del recto superior, comprometiendo la capa muscular externa del recto (Flecha amarilla). Además se observa la presencia de un quiste endometriosico en vada ovario.
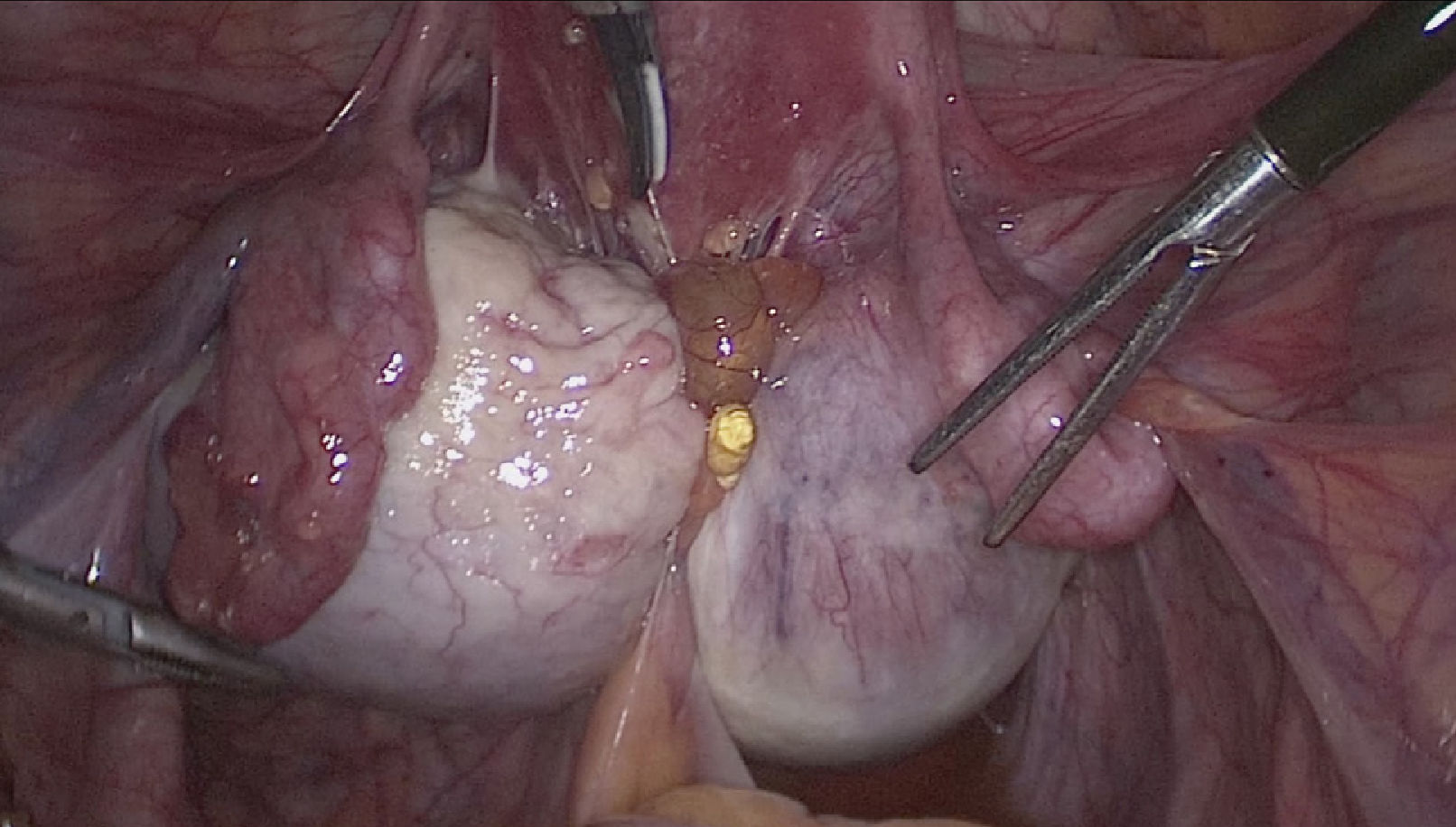
La cirugía se realizó mediante laparoscopía y en la inspección se observó un extenso compromiso del compartimento posterior de la pelvis, con un nódulo endometriósico retrocervical que infiltraba la cara anterior del recto superior. El intestino se encontraba adherido a la pared posterior del útero, entre ambos ovarios aumentados de volumen por endometriosis ovárica (Figura 2). El tratamiento quirúrgico consistió en la resección del nódulo endometriósico, shaving de la pared anterior del recto con sutura de reforzamiento de la capa muscular externa, quistectomía ovárica bilateral y ureterolisis bilateral. La paciente evolucionó satisfactoriamente y fue dada de alta al segundo día post cirugía. La anatomía patológica confirmó la presencia de tejido fibroadiposo comprometido por endometriosis y quiste ovárico endometriósico.
Imagen de la visión quirúrgica durante la inspección laparoscópica
Se observa un extenso compromiso del compartimento posterior de la pelvis, con un nódulo endometriosico retrocervical que infiltra la cara anterior del recto superior. El intestino se encuentra adherido a la pared posterior del útero, entre ambos ovarios aumentados de volumen por endometriosis ovárica.
Posterior a la cirugía se mantuvo con dienogest 2mg en forma continua por 1 mes y luego se reemplazó por una combinación de etinilestradiol 30μg/dienogest 2mg continuo, pero evolucionó con náuseas y malestar gástrico y fue reemplazado por NuvaRing® vaginal continuo sin pausa, pero la paciente evolucionó con spotting. Posteriormente se insertó un dispositivo intrauterino liberador de levonorgestrel (Kyleena®), evolucionando con menstruaciones regulares cada 28 días, cantidad escasa. Luego de 20 meses de seguimiento la paciente presenta sólo dismenorrea moderada, libre de disquecia, disuria o dolor pélvico intermenstrual.
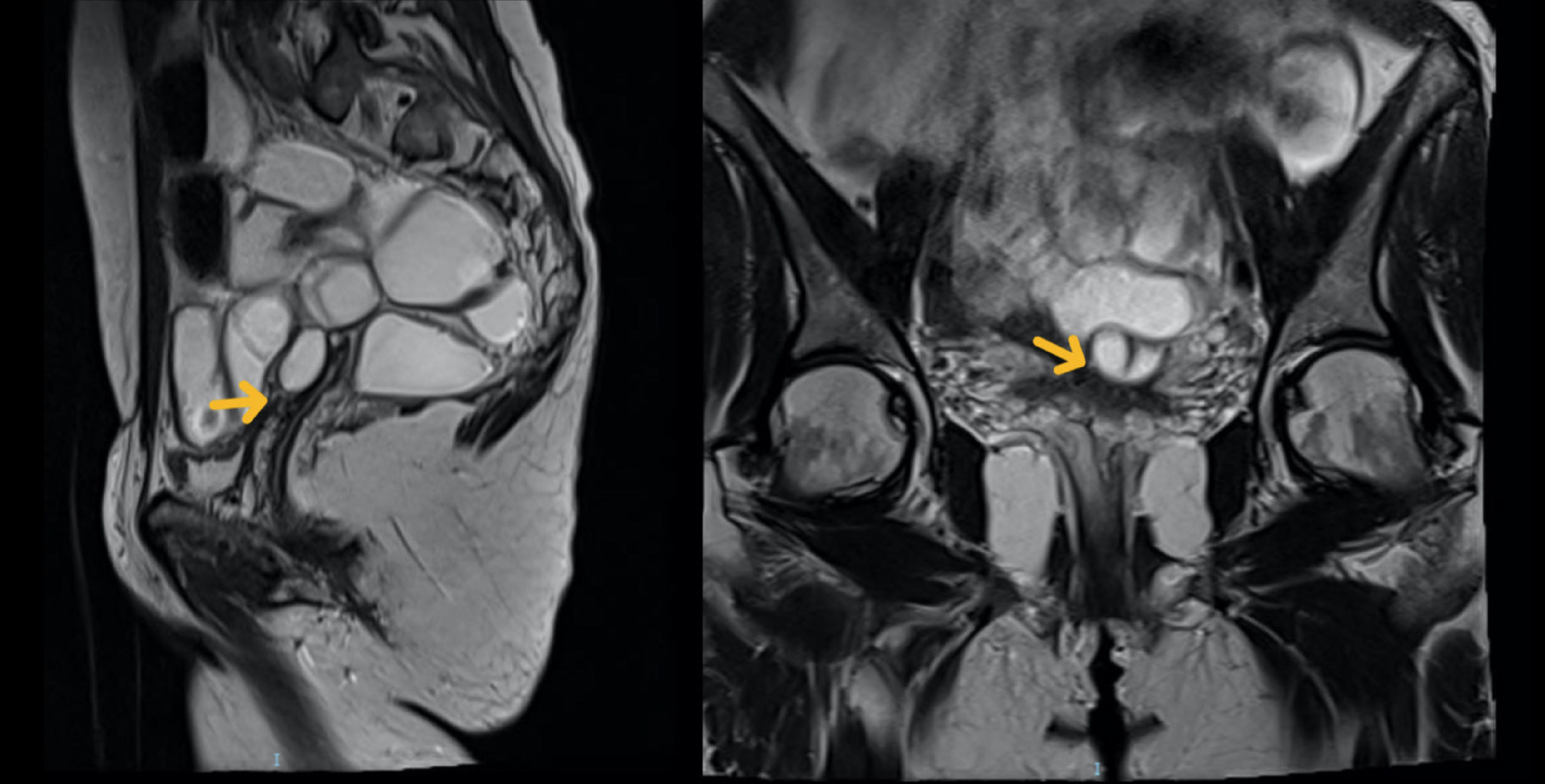
Segundo casoCorresponde a una mujer de 37 años, multípara de 2 partos cesárea, quien presentaba desde hace 8 años dolor pélvico crónico (EVA 10), disquecia (EVA 5) y dispareunia (EVA 10). Había sido operada en múltiples oportunidades de quistes ováricos e hidrosalpinx y en la última cirugía se le había realizado una histerectomía total por vía abdominal. Al examen físico presentaba una importante sensibilidad a la compresión de la cúpula vaginal y ambos paracolpos, donde se palpaba un nódulo de 30mm. La ecografía transvaginal demostró ausencia de útero y ovarios, y la presencia de una lesión quística de 22×15mm localizada sobre la cúpula vaginal, adherida a la vejiga. La RM de pelvis indicó la existencia de irregularidad de ambos fórnices vaginales, mayor a derecha, que puede corresponder a implante endometriósico, que se extiende contactando la pared anterior del recto sin infiltrarla. Se observaba además una lesión quística de 12mm de aspecto folicular y una lesión quística de 22×10mm que podría corresponder a un quiste de inclusión peritoneal (Figura 3).
Imagen de RM pelvis
Se muestra la presencia de irregularidad a nivel de ambos fórnices vaginales, mayor a derecha, que puede corresponder a un implante endometriosico que se extiende contactando la pared anterior del recto sin infiltrarla (Flecha amarilla). Se observa además una lesión quística de 12mm de aspecto foliclar y una lesión quística de 22×10mm que puede corresponder a un quiste de inclusión peritoneal.
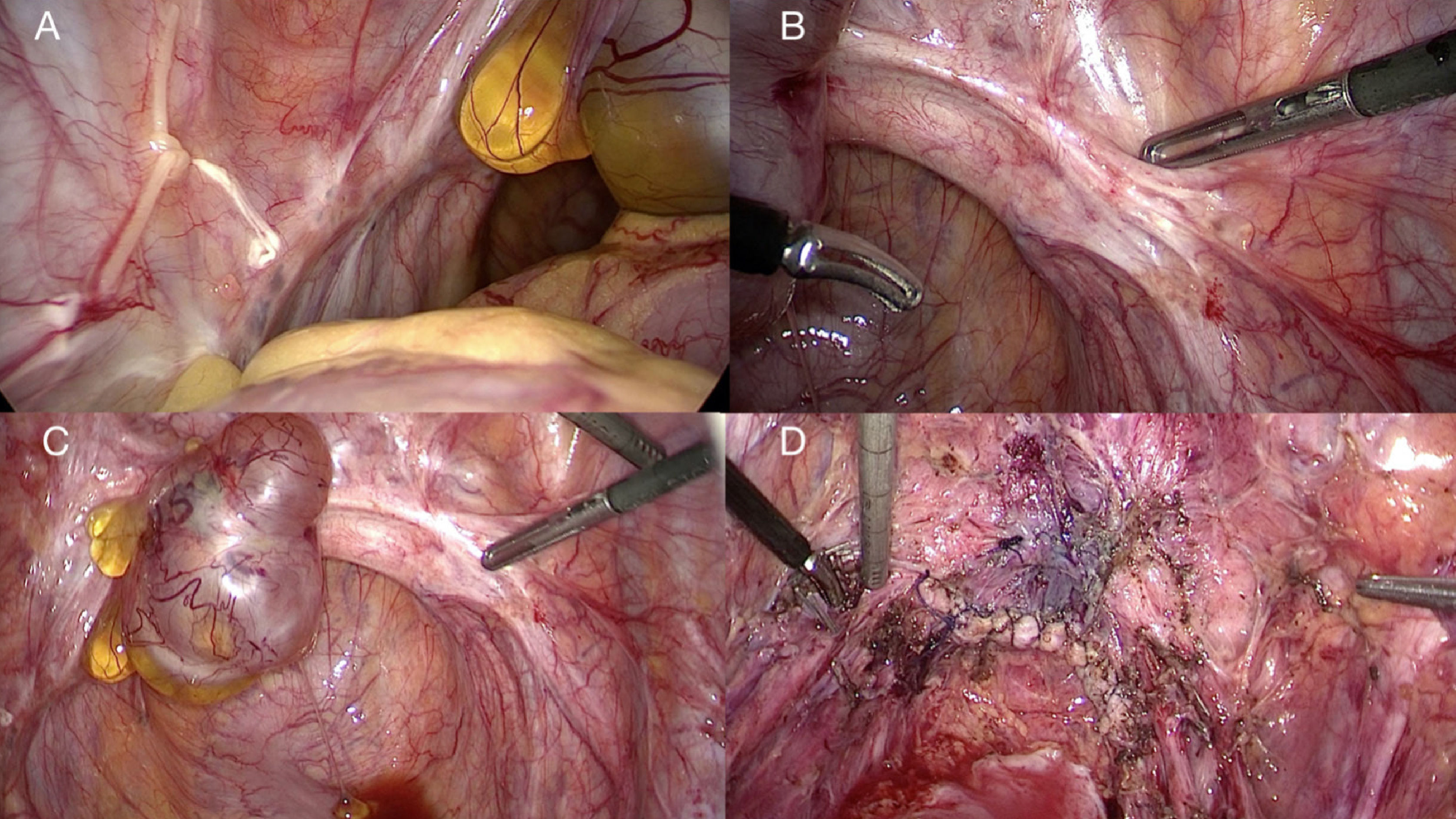
La paciente fue sometida a una laparoscopia quirúrgica, donde se describe la presencia de una lesión quística que mide 30mm sobre la cúpula vaginal, firmemente adherida a la vejiga. Además, se observó implantes de EIP localizados sobre el trayecto de ambos uréteres y nervios hipogástricos y una extensa fibrosis que comprometía lateralmente la vagina a nivel de los espacios paravesical y pararectal. Se realizó ureterolisis completa a ambos lados, con instalación de clip vasculares sobre la arteria y venas uterinas a cada lado, disección de las ramas de ambos nervios hipogástricos, para luego disecar los espacios vesicouterino y rectovaginal. Se removió la porción apical de la vagina incluyendo el tejido fibrótico a ambos lados de la vagina y la lesión quística sobre la cúpula vaginal. Fue necesario resecar también una pequeña parte de la pared posterior de la vejiga, comprometida por endometriosis, la que fue reparada con sutura continua endoscópica en dos planos con monofilamento 2/0 y nudo intracorporeo (Figura 4). La paciente fue dada de alta al segundo día con sonda vesical y antibióticos profilácticos. La sonda vesical fue removida al décimo día, y el residuo post-miccional fue igual a cero. El dolor pélvico desapareció por completo. La anatomía patológica confirmó la existencia de tejido fibroconectivo y adiposo y epitelio vaginal, con endometriosis multifocal, con fibrosis del estroma y signos de hemorragia reciente y antigua. El quiste fue descrito como un quiste simple sin atipias de tipo mesotelial y estructura de remanente ovárico con cuerpo lúteo hemorrágico.
Imagen de la visión quirúrgica durante la inspección laparoscópica y luego de finalizar la resección de la endometriosis
(A y B) Imagen de la visión quirúrgica durante la inspección laparoscópica, donde se observa implantes de EIP localizados sobre el trayecto de ambos uréteres y nervios hipogástricos, y una extensa fibrosis que compromete lateralmente la vagina. (C) Lesión quística sobre la cúpula vaginal. (D) Visión de la peñvis al finalizar la cirugía, destacando la sutura sobre la cúpula vaginal, sutura vesical, ramas del nervio hipogástrico a derecha y ambos ureteres libres de fibrosis cicatricial.
La EIP es una enfermedad compleja, de difícil diagnóstico, que compromete los órganos genitales femeninos y en los estados avanzados infiltra el retroperitoneo principalmente a nivel de los espacios pararectal y rectovaginal hasta comprometer el rectosigmoide. Con menos frecuencia puede infiltrar los espacios paravesical y vesico-uterino. Es frecuente el compromiso de los nervios hipogástricos y sus ramas durante el trayecto a través del espacio pararectal medial, conocido como espacio de Okabayashi, que determina síntomas de dolor pélvico crónico como dismenorrea, dispareunia, disquecia, disuria y dolor intermenstrual. Estos síntomas son generalmente subvalorados por los médicos, lo que determina un retraso importante en el diagnóstico y tratamiento adecuado de esta enfermedad, como fue el caso de ambas pacientes. El examen físico es fundamental y está orientado en reconocer a partir de los síntomas, la localización de las lesiones de EIP y los potenciales nervios comprometidos.
El estudio por imágenes es muy importante para reconocer la extensión de la infiltración retroperitoneal de las lesiones de EIP y la RM de pelvis es una excelente herramienta para definir la localización y extensión de la enfermedad, pero también, para reconocer el compromiso de órganos o estructuras vecinas como vejiga, uréter, rectosigmoide y nervios de la pelvis3. La eficiencia de la RM de pelvis en el diagnóstico de la EIP tiene una sensibilidad de 94% y una especificidad de 77%4–6. Por otra parte, su desempeño en el diagnóstico de la endometriosis rectosigmoidea es ampliamente reconocido, reportándose una excelente correspondencia con los hallazgos quirúrgicos con una sensibilidad de 92% y especificidad de 96%2. Además, no requiere de preparación intestinal a diferencia del ultrasonido transvaginal, lo que representa una ventaja comparativa por la mayor comodidad para la paciente. Otra ventaja es que un examen operador independiente y las imágenes pueden ser evaluadas en forma remota por un radiólogo experimentado, lo que permite un alto grado de eficiencia diagnóstica. También es un examen que puede diagnosticar endometriosis en órganos o estructuras vecinas como vagina, ligamentos redondos, uréteres y nervios y, además, puede distinguir el contenido hemorrágico de los implantes endometriósicos, diferenciándolos de adherencias y fibrosis7. Esto representa una ventaja muy importante al momento de planificar estas cirugías complejas, donde el cirujano experimentado debe ser capaz de reconocer y disecar las estructuras retroperitoneales, incluyendo los nervios responsables del dolor pélvico crónico, preservarlos y dejarlos libres de endometriosis, y no sólo limitar el tratamiento quirúrgico a la remoción de las lesiones peritoneales de EIP o de aquellas que comprometen los ovarios, trompas y útero8–10.
ConclusiónLa RM de pelvis tuvo una buena correspondencia con la magnitud de las lesiones y el grado de compromiso del retroperitoneo y de los órganos vecinos en ambos casos clínicos. Este examen presenta una adecuada sensibilidad y especificidad para el diagnóstico de EIP y es una excelente herramienta en el estudio por imágenes de pacientes con dolor pélvico crónico en casos complejos como la EIP retrocervical con extensión rectosigmoidea y también en la recidiva de EIP en la cúpula vaginal después de una histerectomía total. Además de contribuir en el diagnóstico de la enfermedad, puede ser de gran valor en la planificación del tratamiento quirúrgico adecuado para la paciente.
Declaración de conflicto de interésComo autor declaro no presentar ninguna relación financiera o personal que pudiera generar un conflicto de interés con esta publicación.