El alta hospitalaria constituye una transición clave en salud, cuya importancia frecuentemente queda invisibilizada ante el apremio por hospitalizaciones más abreviadas y procesos que por años se han desarrollado de determinada forma. Un alta planificada y/o ejecutada de manera inadecuada puede significar reingresos y repercutir negativamente a nivel del usuario, sus familias y sistemas de atención.
Múltiples intervenciones, con distinto nivel de evidencia buscan optimizar el proceso, enfocándose en los equipos, dispositivos y/o usuarios involucrados. Dado que no existe una única estrategia efectiva, el presente artículo recorre aspectos que la literatura ha identificado como relevantes al momento de trabajar por altas planificadas.
Hospital discharge is a key transition health process, whose relevance is often overshadowed by the urgency of shortened hospitalizations and health institutions routines that have been settled for many years. An unplanned and inappropriate discharge can lead to readmissions and negative implications for patients, caregivers and hospitals. Therefore, multiple interventions exist, with different levels of evidence that seek to improve the discharge process by focusing on health teams, institutions and patients. Given there is no single effective strategy, this article covers aspects that several authors have identified as relevant when working on discharge planning.
En Chile las hospitalizaciones de personas de 80 años y más fueron 115.433 en 2017 (10,9% del total de las de adultos de 20 años y más, excluyendo causas obstétricas), principalmente debidas a causas cardiovasculares y respiratorias[1]. Las personas de edad avanzada con enfermedad aguda presentan mayor riesgo de estadía hospitalaria prolongada y de reingresar tras el alta que población más joven, lo que implica costos para usuarios y sistemas de salud[2]. Así mismo, presentan mayor riesgo de iatrogenia, deterioro funcional y mortalidad[3].
Se ha estimado que el 30% de todas las altas hospitalarias se retrasan por razones no médicas[4]. A pesar de los recientes avances en registros electrónicos y tecnologías de apoyo a las decisiones clínicas, tres factores identificados hace más de 20 años siguen siendo las principales causas del retraso en el alta, hospitalaria: escaso conocimiento de aspectos sociales del paciente, deficiente organización de los cuidados post-alta incluso desde la coordinación del transporte al domicilio, e inadecuada comunicación entre nivel hospitalario y servicios comunitarios[5,6].
La carencia de una adecuada planificación al alta y de un programa de transición aumenta el riesgo de reingreso y puede afectar negativamente la calidad de vida de pacientes y cuidadores. Para evitarlo, es necesaria una política hospitalaria de planificación y coordinación del alta de personas mayores frágiles, que considere, además de las variables clínicas, los aspectos funcionales, mentales y sociales[7].
Según revisión Cochrane del año 2016, un plan de alta personalizado puede reducir discretamente la estadía hospitalaria y disminuir reingresos en personas mayores con condiciones médicas, así como también aumentar la satisfacción de pacientes y profesionales. Sin embargo, no existe claridad en cuanto a reducción de costos[8].
2Implicancias de un alta no planificadaLas personas mayores frágiles frecuentemente presentan necesidades complejas y dinámicas, requiriendo prestaciones de salud variadas y por periodos prolongados, por lo que se benefician de la coordinación e integración entre los distintos niveles asistenciales, incluyendo el proceso de alta[9]. En la lógica de optimización de recursos, es deseable buscar estadías hospitalarias abreviadas. Sin embargo, dicho escenario puede generar menor tiempo para que los equipos evalúen y planifiquen[10], así como también para educar a pacientes y para que estos últimos avancen en su recuperación, lo que aumenta la probabilidad de egreso con problemas de salud o sociales no resueltos[7,11].
Una inadecuada planificación y/o ejecución del alta puede implicar instrucciones insuficientes sobre cuidados en domicilio, terapia farmacológica y controles ambulatorios[12]. Lo que resulta en pacientes y cuidadores mal preparados[13], ingresos inadecuados a residencias o readmisiones[14]. Ejemplos de altas inapropiadas son aquellas sin participación de servicios sociales, sin aviso previo a familiares ni coordinación con el dispositivo al cual se deriva[14]. Durante el alta también pueden generarse situaciones como la necesidad de adecuación del domicilio o que existan disputas entre entidades aseguradoras y/o dispositivos sobre la responsabilidad y cobertura del apoyo continuo[6]. No es sorprendente, entonces, que los eventos adversos y los reingresos hospitalarios no planificados sean comunes, afectando aproximadamente al 20% de los pacientes durante las primeras semanas después del alta[15]. Cabe señalar que existen factores cuya presencia en los pacientes se asocia a mayor riesgo de reingreso: sexo masculino, edad mayor de 80 años, pobre autopercepción de salud, vivir solo, deterioro funcional moderado y severo, y multimorbilidad[16].
3El alta y los cuidados de transiciónEl alta es un proceso que involucra al ámbito médico y al quirúrgico, así como también a las hospitalizaciones programadas y de emergencia[7], y debe ser entendida como un puente entre dos modalidades de atención, siendo estratégico entonces el que exista una adecuada comunicación y organización entre el hospital y la comunidad u otros dispositivos. No es posible aislarla del resto de la hospitalización ni de los cuidados comunitarios, correspondiendo ésta a un cuidado de transición[7]. Los cuidados de transición hacen referencia al conjunto de acciones diseñadas para asegurar la coordinación y continuidad de los cuidados de salud durante las transferencias de los pacientes entre distintos niveles de cuidados en una misma o distinta locación[17], constituyéndose en nodos críticos de comunicación[21], que requieren de planes integrales, equipos entrenados en el abordaje de personas con problemas de salud complejos e información actualizada acerca de metas, preferencias y estado clínico de los pacientes. Consideran además de ámbitos clínicos, aspectos logísticos, educación al paciente y a su familia, así como también coordinación entre los profesionales involucrados[17].
4Experiencias internacionalesDado que los cuidados de transición son claves, existe un sinnúmero de experiencias que buscan optimizar el proceso de alta mediante intervenciones que pueden ser:-Orientadas hacia los profesionales (capacitación y entrenamiento).-Organizacionales o culturales (protocolos, gestores, herramientas electrónicas, formatos de epicrisis, conciliación de medicamentos).-Orientadas al paciente y su entorno (empoderamiento, educación y soporte)[22].
Por otra parte, pueden ser de planificación o de soporte, siendo las primeras de índole hospitalaria y las segundas prolongándose más allá del alta (seguimiento telefónico, visita domiciliaria, contacto desde atención primaria, etc.). En general, aquellas que son combinadas presentan mejores resultados, pero no existe reporte a la fecha de que una intervención sea mejor que otra[22].
De la diversidad de experiencias existentes en la literatura, cabe destacar que en general las publicaciones no detallan las intervenciones ni el tratamiento habitual[23]. Así como tampoco, discriminan a los pacientes en relación a su vulnerabilidad a complicaciones, lo que impide identificar impacto por subgrupos[24]. Así mismo, se realizan en contextos diferentes en cuanto a normativa, prácticas habituales, recursos humanos y físicos, por tanto, para su replicación es fundamental conocer el ambiente propio, así como protocolos y procedimientos locales de modo de identificar probables brechas susceptibles de enmendar según características de los pacientes y sistemas[23].
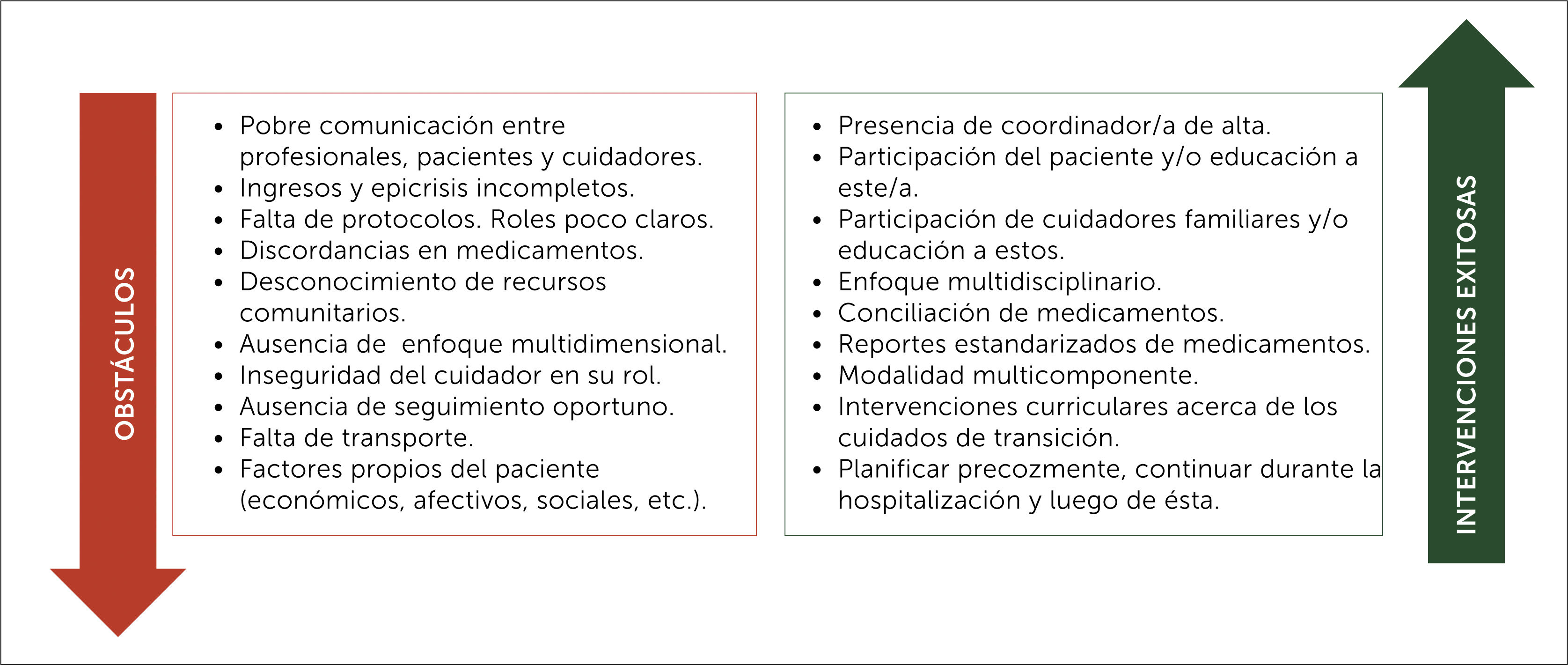
Debido a que varias estrategias que han demostrado efectividad involucran aspectos multimodales, es difícil identificar el componente que genera mayor impacto o cual es la combinación ideal. La figura 1 enuncia obstáculos vinculados al alta y características comunes de intervenciones exitosas en esta.
. Obstáculos e intervenciones exitosas en relación al alta[11,17–19,21].
La planificación del alta corresponde al proceso de identificar y prepararse de forma anticipada para las necesidades de cuidado de la salud del paciente al egreso de un establecimiento[25]. Involucra a pacientes, sus familias, el equipo del hospital y el del destino de alta. Es un proceso dinámico y que requiere de preparación. No basta realizar una epicrisis o resumen de alta completo, que ciertamente es relevante, sino que se debe asegurar que lo planificado sea factible y para ello es fundamental conocer las metas y expectativas del paciente y de su entorno, así como también los recursos existentes en la red y las vías para acceder a ellos[7,26,27].
Se recomienda que la preparación del alta comience junto con el ingreso, y aunque se han descrito algunos inconvenientes para esto (confusión del paciente, poca claridad en el pronóstico, etc.)[28,29], debe comenzar lo antes posible y requiere de proactividad en el acceso a la información, estableciendo contacto con los familiares y equipos comunitarios o de origen precozmente.
Para poder realizar un alta centrada en las necesidades y prioridades de la persona, es necesario un abordaje que involucre dichos conceptos a lo largo de toda la navegación de la persona en los distintos dispositivos de salud[6]. Ciertamente ello implica un cambio de paradigma, que algunos autores refieren como la inserción de la valoración geriátrica integral que considere aspectos sociales, psicológicos, funcionales y biomédicos a lo largo de toda la atención[7].
Enfocarse en el cuidado actual del paciente, el nivel asistencial adecuado y las barreras al alta es sólo parte de las buenas prácticas necesarias. Considerar aspectos como nivel previo de funcionalidad, lugar de vivienda, soporte familiar, directrices anticipadas, bienestar psicosocial y necesidades médicas actuales y futuras es clave para optimizar la transición de cuidados[30]. Será entonces importante comprender y conocer los recursos que tiene el paciente en casa, así como también cuál es su habilidad para comprender indicaciones y posibilidad de adquirir los medicamentos e insumos necesarios[10]. En cuanto al destino de alta, éste dependerá de la combinación apropiada entre lo que el paciente requiere en cuanto a funcionalidad y cuidados y lo que los diferentes dispositivos le pueden ofrecer[20].
6EpicrisisUna información incompleta o inadecuada acerca de la hospitalización puede contribuir a toma de decisiones erróneas y/o fallas en el seguimiento del paciente. Reportes internacionales dan cuenta de falta de información en epicrisis tales como carencia de resultados de test diagnósticos (en 33-63% de los casos), tratamiento y evolución hospitalaria (7-22%), medicamentos al alta (2-40%), resultados pendientes (65%), consejería familiar (90-92%) y planes de seguimiento (2-43%)[18].
La tabla 1 señala aspectos mínimos a considerar en una epicrisis o resumen de alta. En cuanto a su forma, se recomienda un formato ordenado con títulos y subtítulos, destacando la información más relevante. Usar lenguaje claro y preciso, evitando tecnicismos especialmente en las indicaciones (ver tabla 2). Se debe poner atención al nivel de conocimiento en temas de salud de las personas de modo que los contenidos sean acordes a su nivel de compresión y cultura, y estar atentos a diferencias de idioma utilizando intérpretes para comunicación verbal y escrita si es necesario[27].
Contenidos mínimos a incluir en epicrisis o resumen de alta[17,30,31]
| Datos de identificación y contacto de paciente y familiar de referencia. |
| Fechas de hospitalización. |
| Diagnósticos principales y secundarios. Problemas actuales. Alergias. |
| Historia clínica, exámenes complementarios, tratamiento efectuado. |
| Resultados de procedimientos y exámenes de laboratorio. |
| Recomendaciones de especialistas. |
| Condición clínica, cognitiva y funcional del paciente al alta (Incluyendo examen físico). |
| Lista de medicamentos conciliada. |
| Información entregada al paciente y a su familia. |
| Detalles para el seguimiento. Horas y profesionales ya agendados, trámites a realizar. |
| Cuidados: nivel de actividad, alimentación, asistencia, acompañamiento, procedimientos, rehabilitación, etc. |
| Síntomas de alerta y conducta a seguir en caso de aparición. |
| Nombre y datos de contacto del profesional a cargo del seguimiento, así como del equipo tratante hospitalario. |
Consideraciones para indicaciones y educación previa al alta[16,19,27,31,33]
| ACTIVIDAD | Precisar: | Levantarse, vestirse, deambular asistido, permanecer en casa. Si existe limitación o recomendación específica referente a actividades (subir escaleras, salir solo, conducir, actividad sexual, etc.). |
|---|---|---|
| Evitar: | Indicaciones genéricas como “reposo absoluto o relativo”. | |
| ALIMENTACIÓN | Precisar: | Alimentos a ingerir, consistencia, cantidad y vía. |
| Evitar: | Indicaciones genéricas como “Régimen hiposódico, 1800 kcal”. Si se entrega pauta, revisar contenidos de esta. | |
| FÁRMACOS | Precisar: | Nombre, presentación, posología, horario, vía, motivo y duración del tratamiento. Fármacos suspendidos y modificados. |
| Entregar: | Receta para todos los medicamentos. Especificar si deben ser comprados o retirados en determinado lugar y fecha. | |
| Evitar: | Abreviaciones como “VO” e indicaciones inespecíficas como “mantener el resto de sus medicamentos”. | |
| CUIDADOS | Precisar: | Necesidad de modificaciones arquitectónicas. Insumos y técnicas requeridas, así como gestiones necesarias para acceder a éstas. |
| Informar: | Características y alcance de los servicios del destino al alta. | |
| SEGUIMIENTO | Precisar: | Necesidad de asistir acompañado a control y/o de coordinar transporte. Controles siguientes (día, hora y lugar) y trámites a realizar (coordinar horas, retirar o realizar exámenes, etc.). |
| Entregar: | Interconsultas, órdenes de exámenes, datos de contacto en caso de urgencia, etc. |
Se debe entregar un ejemplar de la epicrisis al paciente y/o al familiar, la cual debe ser leída en conjunto con el profesional, aclarando dudas y explicitando que es fundamental que lleven dicho documento a sus controles o atenciones de salud[6].
El momento del control debe quedar definido y, para ello, puede ser de utilidad tener presente ventanas de 24-72hrs en pacientes de alto riesgo y 14 a 21 días en aquellos de bajo riesgo[34]. El intervalo dependerá de las necesidades clínicas, sociales y funcionales identificadas.
7Profesionales involucradosDiversas experiencias se basan en la existencia de un gestor o coordinador para los procesos de alta, figura que busca servir de articulación entre paciente, familia y equipos, tanto de nivel hospitalario como ambulatorio[6,7].
La presencia de un coordinador ha sido asociada a una mejora en la comunicación de los procesos[22], no existiendo claro consenso acerca de quién debe ser ese coordinador y si debe estar a nivel hospitalario, comunitario o ambos[25,35]. Su presencia también se ha relacionado a una mayor satisfacción por parte de familiares y pacientes[36]. En cuanto a los profesionales involucrados, las experiencias existentes recaen principalmente en enfermería y trabajo social. Lo anterior dado el poco tiempo de los profesionales médicos tanto a nivel hospitalario como comunitario[27], así como también a los aspectos sociales y de salud necesarios de trabajar[7].
También ha sido descrita la participación de químicos farmacéuticos en la planificación del alta mediante la revisión de medicación, consejería y seguimiento telefónico, con resultados favorables para pacientes, especialmente aquellos con menor grado de conocimientos en salud[37]. Personas mayores, con baja escolaridad, que usan 5 o más medicamentos, o medicamentos de alto riesgo como insulina, warfarina, inhaladores o inmunosupresores, entre otros, pueden beneficiarse mayormente de la participación de un químico farmacéutico en su conciliación de medicamentos y consejería[31].
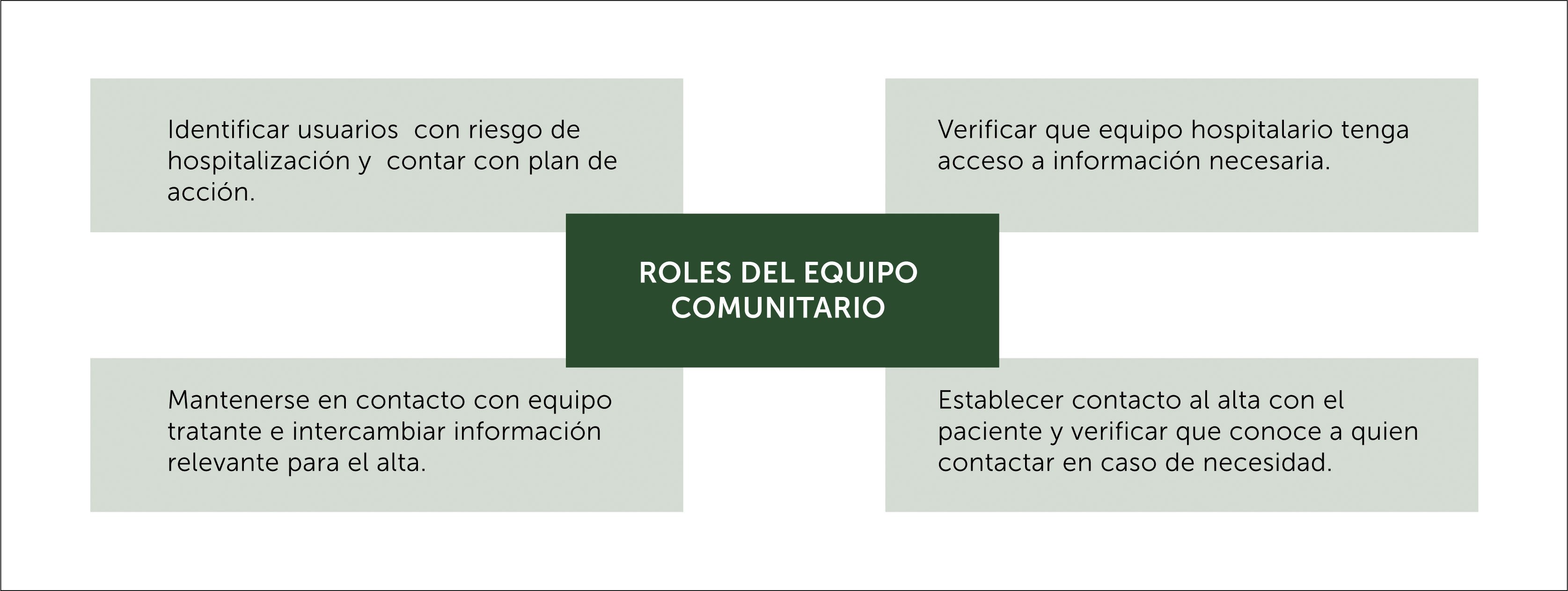
Se ha puesto énfasis en el rol que tiene el equipo hospitalario en una transición segura, pero el rol que adquiere el equipo comunitario o de atención primaria no es menos importante y cobra relevancia tanto al egreso como al ingreso de un paciente (Figura 2)[38].
Roles equipo comunitario en cuanto a hospitalización y alta[6,37].
Ser involucrados en decisiones relativas al alta y recibir información referente a su autocuidado son aspectos considerados relevantes por los pacientes. A la vez, una clara comprensión de su condición de salud y sentirse preparados para retornar al hogar son factores asociados a un mayor nivel de satisfacción usuaria[39]. Son puntos de interés para estos: diagnósticos principales, cambios en medicación, fechas de controles, instrucciones para el cuidado de la salud y a quien contactar en caso de necesidad[18].
Un bajo nivel de alfabetización en salud impacta negativamente en la tasa de rehospitalización y uso de los servicios preventivos de salud[40]. En Chile el 18,9% de las personas mayores de 60 años vive solo y un 8,2% son analfabetos[41], lo que supone un desafío mayor al momento de entregar las indicaciones de alta[10], y se debe tener presente en instancias donde la educación descansa en la entrega de folletos[30].
Es labor del equipo conocer el nivel de compresión del paciente en cuanto a aspectos de salud y adecuar los contenidos y formas para lograr que pueda participar y contribuir a su propio cuidado. El lenguaje tanto escrito como verbal debe ser simple y se recomienda sea equivalente al de quinto u octavo año básico según corresponda[31]. Ayudas visuales pueden ser de utilidad para situaciones concretas en determinadas patologías y se debe instar a que el paciente demuestre lo aprendido, por ejemplo, la técnica de un inhalador o una inyección subcutánea, además de utilizar la estrategia de “enseñar de vuelta” en el caso de contenidos teóricos[31].
9Participación de la familia y cuidadoresLa familia y entorno próximo son actores fundamentales para la continuidad de cuidados, dependiendo su participación del grado de independencia física y desempeño cognitivo de la persona mayor, así como también de sus historias de vida. La falta de preparación de los cuidadores constituye un factor de riesgo de reingreso; y la participación de cuidadores y familiares en la planificación del alta ha mostrado reducir estos en más de un 20%[44].
La participación de la familia debe ser guiada en concordancia con las preferencias del paciente y el respeto por su autonomía[6]. Para identificar el nivel de preparación del familiar se debe considerar la voluntad de asumir el rol de cuidador, el conocimiento de indicaciones entregadas y la comprensión acerca de cuándo contactar a los profesionales de salud[25]. Es clave otorgar relevancia a sus necesidades y requerimientos específicos para cumplir el rol, así como vincular a recursos comunitarios, grupos de apoyo, etc., teniendo presente el dinamismo de las condiciones[6]. Intervenciones enfocadas a las necesidades y satisfacción del cuidador, sumadas a la preparación del cuidado, pueden incidir de forma positiva en la calidad de éste más allá de la transición misma [45]. La educación y entrenamiento tanto al paciente como a su familia deben ser realizadas tempranamente durante la hospitalización y no sólo como parte del egreso.
10ComunicaciónSon conocidas las dificultades de intercambio de información y de colaboración al alta hospitalaria, existiendo reportes acerca de atraso o no recepción de la epicrisis por parte de médicos de atención primaria[18,46]. A menudo lo único común entre un dispositivo de un nivel asistencial y el de otro, serán el paciente y su entorno familiar, recayendo sobre ellos el facilitar la transición[20]. Por otra parte, en la medida que se carece de una vía formal de comunicación entre distintos dispositivos, existe mayor riesgo de fragmentar los cuidados y de duplicar u omitir acciones. Aspectos de la tecnología, como las fichas electrónicas, constituyen una fuente de mitigación para las dificultades de comunicación y coordinación[23], sin embargo, estas no actúan por sí solas, sino que se requiere que los profesionales accedan a la información, la revisen y actúen de acuerdo a esta[20].
La comunicación frecuente y clara entre profesionales y con usuarios y familia es la base para una adecuada transición, por lo que es necesario promover el intercambio de información bidireccional en reemplazo de los tradicionales monólogos unidireccionales[47]. En cuanto a la comunicación con pacientes y familiares se deben privilegiar preguntas abiertas como “¿Qué preguntas tiene usted?” en vez de “¿No tiene ninguna pregunta?” o “¿Tiene preguntas?”[31].
11Conciliación de medicamentosExiste evidencia en cuanto a desconocimiento por parte de los equipos médicos en relación a la terapia previa a la hospitalización, lo que repercute sobre la pertinencia de las indicaciones post alta[48]. Por ello la conciliación de medicamentos, es un proceso que busca identificar y resolver eventuales discrepancias, comparando lo que el paciente está recibiendo o debiese estar recibiendo con las nuevas medicaciones; es fundamental en las transiciones y busca evaluar duplicación de principios, omisiones, interacciones y la necesidad de continuación de fármacos[32]. Como resultado, se debe realizar nuevo listado donde se precise nombre, presentación, dosis, frecuencia, vía, duración y propósito de lo prescrito y explicitar motivo de suspensiones, modificaciones y adiciones. El proceso debe considerar distintas fuentes de información como son: bolsa con todos los medicamentos de uso habitual u ocasional en domicilio, listas, recetas, registros de farmacia, etc.[31].
12CapacitaciónMejorar las transiciones requiere de un esfuerzo multisectorial, y parte de ello es la capacitación a equipos y a población general, ya sea como pacientes o cuidadores, así como también mejorar la normativa y protocolos de modo que la implementación de buenas prácticas no descanse en esfuerzos individuales[6].
Médicos y enfermeras requieren entrenamiento formal en cuidados de transición como una competencia clave en la atención a personas mayores, ya que aún en presencia de un coordinador, el equipo tratante no se ve eximido del proceso y tiene responsabilidad en él[22]. Dichos contenidos, deben reflejar las habilidades necesarias para la colaboración entre distintos dispositivos. En Chile, ni la planificación del alta ni las transiciones en salud aparecen de forma explícita dentro de los contenidos que el médico general deba conocer[49]. A nivel internacional existen reportes de experiencias de capacitación en la temática tanto en pre como posgrado. Algunos tópicos a considerar son: evaluación funcional y social, pesquisa de perfiles y situaciones de riesgo, conciliación de medicamentos, trabajo interdisciplinario, comunicación efectiva, gestión de servicios, planes integrales, entre otros[6,50].
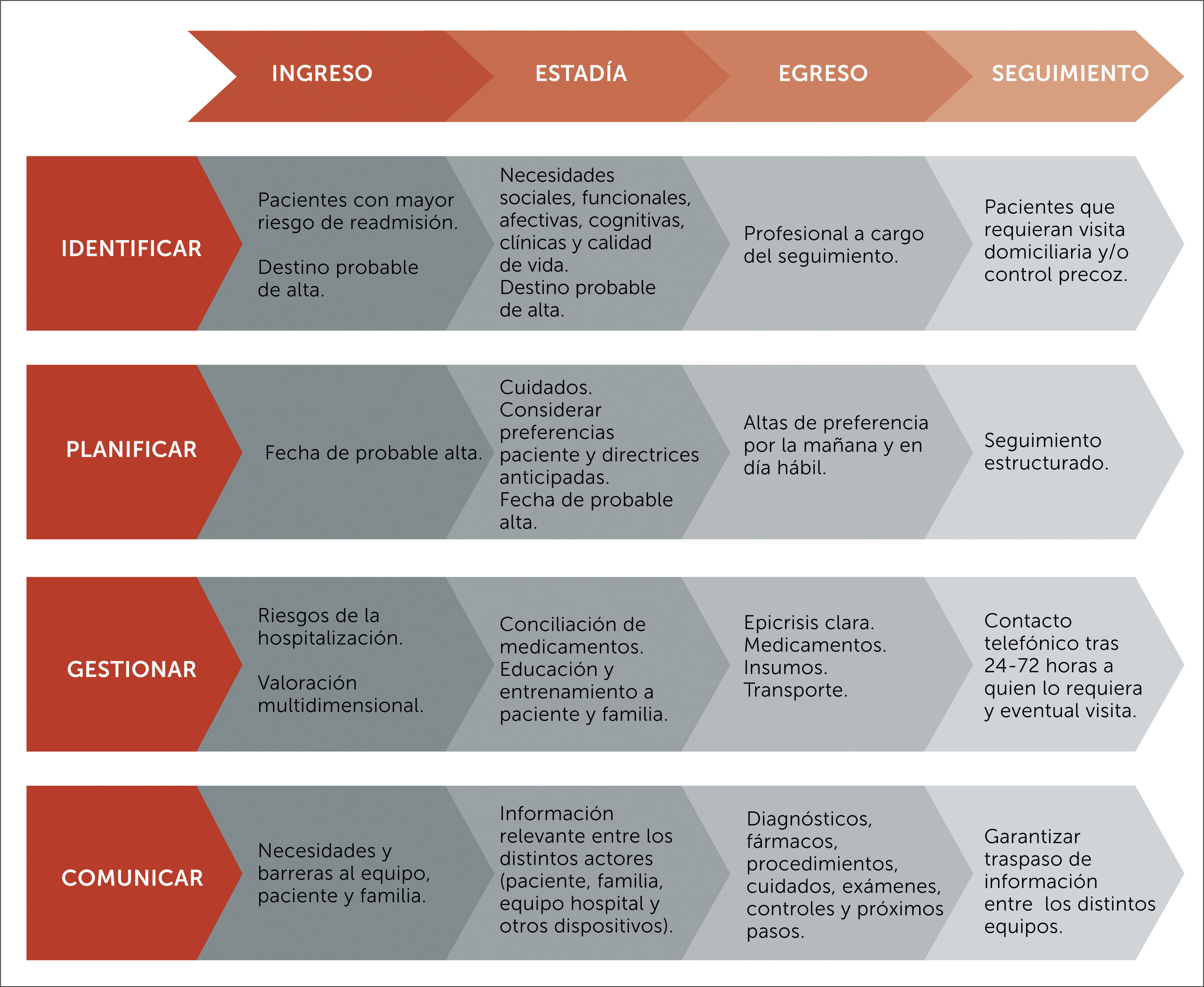
13ConclusionesEl alta es un proceso crítico de las atenciones de salud y aunque los resultados no sean homogéneos ni se haya identificado aquella combinación “perfecta” para optimizarla, existen múltiples estrategias prácticas (Figura 3) factibles de implementar para llenar las brechas de atención que cada equipo o dispositivo identifique.
Aspectos clave para un alta exitosa y segura[6,11,19,29,31,45,50].
La valoración geriátrica integral cobra relevancia al aportar la mirada multidimensional que incorpora factores sociales, funcionales, cognitivos y afectivos que, al no ser considerados, generan vacíos en la atención y en el consecuente alcance de metas de los usuarios y cobertura de riesgos. Una comunicación efectiva y colaboración entre los distintos equipos y niveles de atención es fundamental, así como también el reconocer y formalizar el rol de la familia y cuidadores en la sustentabilidad de las acciones realizadas e iniciadas a nivel hospitalario.
Un cuidado de transición estandarizado, coordinado y con un enfoque centrado en las características y necesidades de los usuarios que incorpore sus preferencias y participación, es fundamental para lograr una continuidad de cuidados y optimizar el trabajo invertido en cada dispositivo. Ello requiere de sensibilización, capacitación y entrenamiento tanto en pre y posgrado de las carreras de la salud y ciencias sociales, así como también el realizar un esfuerzo adicional y explícito por parte de las instituciones y los equipos tratantes en investigar localmente cómo se están llevado a cabo los procesos, resultados a la fecha y qué espacios de mejoras existen con los recursos disponibles. El ocuparse de optimizar el proceso de alta y las transiciones en salud, constituye una oportunidad única y concreta para los equipos, las instituciones y el sistema de salud para mejorar de forma objetiva la atención sociosanitaria de personas mayores frágiles hospitalizadas.
Declaración de conflicto de intereses
Los autores declaran no tener conflicto de interés.
La presente publicación no ha recibido ayudas económicas ni financiamiento.
Referencias no citadas





![. Obstáculos e intervenciones exitosas en relación al alta[11,17–19,21]. . Obstáculos e intervenciones exitosas en relación al alta[11,17–19,21].](https://static.elsevier.es/multimedia/07168640/0000003100000001/v1_202002011451/S0716864019301129/v1_202002011451/es/main.assets/thumbnail/gr1.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)
![Roles equipo comunitario en cuanto a hospitalización y alta[6,37]. Roles equipo comunitario en cuanto a hospitalización y alta[6,37].](https://static.elsevier.es/multimedia/07168640/0000003100000001/v1_202002011451/S0716864019301129/v1_202002011451/es/main.assets/thumbnail/gr2.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)
![Aspectos clave para un alta exitosa y segura[6,11,19,29,31,45,50]. Aspectos clave para un alta exitosa y segura[6,11,19,29,31,45,50].](https://static.elsevier.es/multimedia/07168640/0000003100000001/v1_202002011451/S0716864019301129/v1_202002011451/es/main.assets/thumbnail/gr3.jpeg?xkr=ue/ImdikoIMrsJoerZ+w96p5LBcBpyJTqfwgorxm+Ow=)
