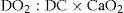La atención inicial del paciente politraumatizado incluye una evaluación inicial y resucitación, una fase intermedia o de monitorización y una evaluación secundaria, diagnóstica en la que se debe realizar un examen detallado por órganos y sistemas para proceder a un tratamiento definitivo.
En este artículo se tratan aquellas patologías que ponen en peligro la vida del paciente y que precisan acciones terapéuticas inmediatas, como son la obstrucción de vía aérea, el neumotórax a tensión, el taponamiento cardiaco, neumotórax simple y neumotórax abierto. El shock, definido por un grado severo de hipoperfusión tisular, necesita ser corregido mediante una infusión adecuada de volumen incluyendo factores de coagulación para evitar el círculo vicioso de la llamada “tríada letal” que corresponde a hemorragia, hipotermia y coagulopatía, que a su vez perpetúa la hemorragia. La toracotomía de reanimación tiene indicaciones precisas y sus resultados dependen de la etiología del traumatismo, siendo mejor al utilizarse en lesiones penetrantes cardiacas y con el menor tiempo en que se efectúa.
The initial care of trauma patients includes an initial assessment and resuscitation an intermediate or secondary monitoring and evaluation (diagnostic) in which to undertake a detailed examination of organs and systems to proceed to definitive treatment.
This article discusses those conditions that threaten the life of the patient and require immediate therapeutic actions. These situations are airway obstruction, tension pneumothorax, cardiac tamponade and simple or open pneumothorax. The treatment of Shock, defined by a severe degree of tissue hypoperfusion, needs to be corrected by adequate volume infusion including clotting factors to prevent the vicious circle of the “lethal triad”: hemorrhage, hypothermia and coagulopathy. In the case of need for a resuscitative thoracotomy, this technique has precise indications and its results depend on the etiology of the trauma and with better results if to be used in penetrating cardiac trauma and in cases of rapid use after production of the damage.
La primera atención del paciente politraumatizado debe incluir la llamada “evaluación inicial”, caracterizada por un examen clínico rápido pero acucioso, del manejo de la vía aérea, de las características de la ventilación, del estatus circulatorio, neurológica simple y exposición completa del paciente, lo que constituye el ABCDE del manejo inicial del trauma. En caso de que se pesquisen alteraciones que pongan en peligro la vida del paciente en ese momento, éstas deben ser tratadas a la brevedad; tal es el caso del neumotórax a tensión, taponamiento cardiaco y condiciones de compromiso circulatorio extremo que precisen toracotomía de reanimación (1-3).
Posteriormente viene una fase de monitorización, en la que se debe obtener información sobre presión arterial, frecuencia cardiaca, frecuencia respiratoria, saturación de oxígeno, etc. Además deben tomarse todas las muestras de sangre para solicitar exámenes de rutina, incluida la alcoholemia. Si no se instalan estas medidas durante la fase de reanimación 2 vías venosas, éste es el momento de hacerlo iniciando la administración de fluidos (1).
Durante este período, deberán ser instaladas una sonda nasogástrica y urinaria, según esté indicado en cada paciente (2).
El proceso de atención inicial del politraumatizado grave termina con una evaluación secundaria, a la cual el paciente es examinado en forma completa, incluyendo la región dorsal, y se solicita la imagenología pertinente según los segmentos corporales comprometidos.
Para efectos de esta presentación, nos referiremos brevemente a algunos aspectos del manejo de la vía aérea, la reposición de volumen, mantenimiento de una hemodinamia adecuada y algunos conceptos sobre toracotomía de urgencia.
Manejo de la vía aérea en traumaEl manejo de la vía aérea (MVA) se inicia con una evaluación de la permeabilidad de la misma. Esta acción va en conjunto con la evaluación de la ventilación, ya que no es infrecuente que pacientes que presentan un problema a nivel torácico y a su vez tienen la vía aérea permeable, pueden tener una ventilación inadecuada (4). Se define como vía aérea definitiva el posicionamiento de una cánula en la tráquea (5).
Paciente inconscientes, ya sea por traumatismo encefalocraneano o por ingesta de alcohol, pueden ver alterada la permeabilidad de la vía aérea por un evento tan simple como la caída de la lengua hacia posterior, obstruyendo el paso de aire. Debe recordarse que el manejo de la vía aérea siempre debe efectuarse con una adecuada protección de la columna cervical en pacientes que presenten lesiones sobre el nivel de la clavícula.
Las maniobras básica de MVA incluyen: remoción de cuerpos extraños (digitalmente o mediante aspiración), levantamiento del mentón (posición de olfateo) y el desplazamiento anterior de la mandíbula (5). En el manejo básico inicial de la vía aérea (VA), la ventilación con máscara en pacientes con traumas faciales importantes es difícil de realizar, por lo que se recomienda que sea llevada a cabo por dos operadores. Además este tipo de oxigenación presenta un mayor potencial de insuflación gástrica (6).
El objetivo de estas maniobras es mantener una adecuada oxigenación además de asegurar la vía aérea, en cuanto a evitar la aspiración de material gástrico o sanguíneo en el paciente que ha sufrido un trauma importante (7).
El manejo pre hospitalario ha tenido su mayor impacto en la sobrevida de los pacientes al incluir el manejo precoz de la vía aérea (8, 9). Esto se puede lograr vía orotraqueal, nasotraqueal o a través de un procedimiento quirúrgico. Además de lo anterior, la intubación traqueal precoz y la ventilación mecánica son los estándares aceptados para la prevención de la hipoxia cerebral y para evitar el aumento de presión intracraneal secundaria a hipercapnia no controlada, lo que resulta en vasodilatación, edema y daño cerebral (9). Existe evidencia controversial al respecto, principalmente con pacientes que presentan daño cerebral post trauma moderado a severo (10).
Sin embargo, la intubación no deja de tener complicaciones si es aplicada por un equipo de rescate pre hospitalario sin la experiencia necesaria o si es llevada a cabo en condiciones técnicas desfavorables (11). Las principales complicaciones son intubación difícil, intubación esofágica, intubación monobronquial, aspiración (12).
La intubación prehospitalaria presenta una incidencia mayor de dificultad en el procedimiento al compararlo según una escala de dificultad, elevándolo de un 6% en pacientes que son intubados para cirugía electiva a un 16% en intubación prehospitalaria (13).
Nuevos dispositivos como laringoscopios desechables han demostrado mayor tasa de falla en la intubación al primer intento en comparación con el laringoscopio tradicional (17% vs 3% respectivamente), por lo que su uso aún no está recomendado en trauma (14, 15).
El uso de la máscara laríngea presenta la ventaja de tener una rápida curva de aprendizaje y ser un dispositivo que permite una intubación a ciegas sin necesidad de guía, por lo que en pacientes traumatizados puede ser utilizado como una alternativa (16).
La intubación traqueal mediante estilete iluminado es otra alternativa que ha cobrado relevancia principalmente en el manejo de la vía aérea en pacientes con traumas severos con sospecha de lesión cervical y que requieren inmovilización por lo que también puede ser una alternativa en el manejo de la vía aérea prehospitalaria (17).
Ante la imposibilidad de obtener una VA definitiva vía intubación traqueal, especialmente en aquellos casos con trauma maxilofacial severo, laríngeo o cervical, se debe pensar en obtener una vía aérea quirúrgica mediante cricotiroidotomía o traqueostomía. De acuerdo a recomendaciones actuales del ATLS, debe preferirse la cricotiroidotomía, quirúrgica o por aguja, debido a la rapidez y facilidad técnica en su instalación cuando se compara con la traqueostomía (4).
La traqueostomía percutánea, también utilizada como alternativa a las anteriores, precisa la hiperextensión del cuello, por lo que debe ser utilizada en circunstancias especiales, una vez descartadas lesiones de columna cervical.
Evaluación de la ventilaciónLa evaluación de la ventilación debe realizarse en conjunto con el diagnóstico de lesiones cervicales. La presencia de injurgitación yugular, junto a la desviación traqueal, orientan la presencia de un neumotórax a tensión del lado contralateral. Si la injurgitación se presenta en forma aislada, debemos pensar en la posibilidad de un taponamiento cardiaco.
El examen físico es crucial en el enfoque de estos pacientes. La disminución del murmullo vesicular nos puede orientar a la presencia de un hemotórax o un neumotórax. El diagnóstico diferencial es a través de la percusión, ya que el primero presenta hipertimpanismo y el segundo matidez. Todas estas entidades precisan acciones terapéuticas inmediatas. Es así como el neumotórax a tensión deberá ser tratado mediante punción descompresiva en el segundo espacio intercostal a la altura de la línea media clavicular. En el caso del hemotórax o neumotórax simple, su resolución dependerá de la instalación de un tubo pleural en el 5º espacio intercostal a la altura de la línea axilar anterior. Por otro lado el taponamiento cardiaco deberá resolverse con una punción subxifoidea de drenaje. El neumotórax abierto es una emergencia de riesgo vital que precisa una rápida oclusión del defecto de la pared torácica con apósitos estériles que permitan la hermeticidad en tres de sus cuatro puntos para producir un efecto de válvula que impida la entrada de aire, pero permita su salida del tórax (1- 3, 18).
Manejo de fluidos y volumen en traumaSe define como shock a un estado circulatorio en que existe hipoperfusión de los tejidos asociada a la respuesta sistémica secundaria desencadenada.
Se debe a la pérdida de volumen intravascular. Esta pérdida puede ser muy aguda, como en el contexto de una lesión hemorrágica por ejemplo una lesión de un vaso sanguíneo importante o una hemorragia digestiva masiva, o de más lenta instalación, como ocurre cuando hay pérdidas gastrointestinales por vómitos o diarrea o hemorragias subagudas (2).
Cuando se produce disminución de la volemia se produce una serie de reflejos destinados a mantener el flujo sanguíneo a los órganos vitales como el corazón y el cerebro. Hay vasoconstricción de los territorios denominados periféricos como el músculo y la piel (palidez, llene capilar disminuido) y redistribución del flujo a la circulación central. Hay venoconstricción intensa, con lo cual se inyecta volumen a la circulación para mantener la perfusión tisular. La disminución del retorno venoso provoca en la aurícula un reflejo de taquicardia y aumento del débito cardiaco para compensar la caída de la volemia. En aquellos pacientes que no pueden compensar adecuadamente con aumento del débito cardiaco, los síntomas del shock se manifestaran más precozmente (1, 2, 19).
El diagnóstico de shock hipovolémico es sugerido por el antecedente de trauma abierto o cerrado al ser la hemorragia fácilmente identificable, aunque en algunas situaciones este signo no es tan claro por lo que la utilización de distintos métodos diagnósticos (imágenes) nos permitirán avanzar en el estudio y tratamiento (20). La magnitud y profundidad del shock determinaran el pronóstico. En estados avanzados del shock hipovolémico, particularmente en el shock hemorrágico hay acidosis láctica profunda por alteración del metabolismo. El paciente se encontrará además hipotérmico y con coagulopatía.
Los principales signos y síntomas del shock hemorrágico son: Palidez, diaforesis, presencia de lesiones visibles, deterioro progresivo del estado de conciencia, disminución de presión arterial sistólica (< 100 mmHg) asociado a taquicardia, pulsos disminuidos o ausentes, disminución de la diuresis (19).
En el shock hemorrágico está alterada la entrega de oxígeno a los tejidos por una caída del volumen circulante. En el shock hemorrágico hay también de una disminución del contenido arterial de oxígeno por caída del hematocrito. Es relevante mantener en mente las condicionantes fisiológicas de la entrega de oxígeno a los tejidos, que se describe según la siguiente fórmula:
DO2: Corresponde a la entrega de oxígeno y se refiere a todo el oxígeno que se encuentra disponible para ser utilizado en la periferia, por unidad de tiempo, valor que en un adulto oscila entre 850-1050 ml/min DC: Débito cardiaco = Volumen de Eyección x Frecuencia Cardiaca CaO2: Contenido arterial de oxígeno = Hemoglobina x 1.34 x SaO2 + 0.003
En los casos de trauma severo, el procedimiento más frecuentemente utilizado para corregir la hipotensión o la disminución de la presión arterial normal, es el uso de infusiones de fluidos endovenosos como coloides y cristaloides en forma enérgica (21).
Los primeros trabajos que demostraron el beneficio de esta terapia son modelos experimentales en animales a fines de los años 50 y 60, transformándose así la reposición de volumen en el manejo estándar del paciente con hemorragia y descompensación hemodinámica (21, 22). Sin embargo, estudios realizados a mediados de los años 90 demostraron efectos deletéreos en la utilización de una reanimación agresiva con fluidos endovenosos ya que, al aumentar la presión arterial, también aumentaría la pérdida sanguínea así como la dilución y pérdida de factores de coagulación, lo que conlleva a un aumento en la mortalidad (23, 24). Bickell y colaboradores demostraron, en un estudio prospectivo realizado en pacientes con trauma torácico penetrante, que los pacientes con reanimación preoperatoria agresiva versus una reanimación “retardada” hasta la llegada al pabellón presentaban mayor mortalidad y una mayor tasa de complicaciones postoperatorias (25). Lo que se debe evitar en estos paciente es la llamada tríada letal, que está constituida por el círculo vicioso iniciado por el sangrado, que lleva a acidosis e hipotermia aumentando la coagulopatía, lo que a su vez incrementa el sangrado (26).
La hipotermia en sí aumenta la hemorragia y por ende la mortalidad como factor independiente. Produce alteración de la función plaquetaria, fibrinolisis y alteración de otros factores de coagulación. Además en el paciente politraumatizado la hipotermia es multifactorial. Muchas veces se inicia en el sitio del accidente donde la víctima se encuentra expuesta a condiciones ambientales durante el período de rescate, posteriormente en la sala de reanimación se encuentra desnudo luego de la exposición. En estas condiciones, si además se suma la hemorragia no controlada y la administración enérgica de fluidos, muchas veces a temperatura ambiente, la posibilidad de que la coagulopatía aumente por este mecanismo es elevada (27, 28).
Mapstone y cols realizaron en 2003 una revisión sistemática de la literatura en cuanto a estudios con modelos animales en resucitación, describiendo que la resucitación con hipotensión reduce el riesgo de muerte en todos los modelos animales investigados (29).
Los resultados de estos estudios abren un nuevo concepto, que es el de mantener la hemodinamia con presión suficiente como para palpar pulso radial o presión arterial sistólica de 90 mmHg (30).
Las principales consecuencias de la sobrecarga de volumen en la reanimación precoz agresiva es el aumento de la presión y del flujo lo que remueve coágulos recién formados, dilatación del sistema venoso, dilución de factores de coagulación y aumento de coagulopatía producida por hipotermia secundaria al uso de fluidos a baja temperatura (21, 30). La presencia de coagulopatía aumenta en 3 a 4 veces la mortalidad de los pacientes en trauma (31).
Por otro lado, cabe destacar que los casos de pacientes hemodinámicamente inestables con compromiso circulatorio severo (presión arterial media menor de 40 mmHg), ya sea por hemorragia exsanguinante o por otra condición secundaria al trauma, es razonable el uso de fluidos endovenosos mediante una infusión rápida. Esto principalmente debido a que la corrección del patrón hemodinámico en el manejo prehospitalario permite dar tiempo para resolver la patología causante como neumotórax, cuerpo extraño traqueal, taponamiento cardiaco o hemorragia de vaso pequeño (21, 32).
En cuanto al tipo de fluido a utilizar durante la reanimación, existe una antigua controversia entre coloides y cristaloides. Perel y cols. demostraron, en una revisión sistemática de la literatura que incluyó a 65 estudios (7754 pacientes), que no existe evidencia derivada de estudios aleatorios controlados que el uso en reanimación de coloides reduzca el riesgo de muerte en comparación con el uso de cristaloides en pacientes con trauma, quemaduras o cirugía. Los coloides, por otro lado, no se asocian a un aumento en la sobrevida aunque sí demuestran que estos últimos son más costosos (33).
Otros fluidos utilizados en reanimación son las soluciones salinas hipertónicas (7,5% salino con o sin 6% dextrán 70) las que no demostrarían ser distintas que las soluciones isotónicas al no demostrar mejor sobrevida a los 28 días (34) o mayores complicaciones hemorrágicas con este tipo de soluciones, además de demostrar algunas propiedades anti-inflamatorias y antiedema en trauma cerebral (35). Los transportadores de oxígeno basados en hemoglobina (haemoglobin-based oxygen carriers, HBOCs) son otras alternativas que se encuentran en fase de experimentación. Estos compuestos (Hemopure ™, Polyheme ™) tienen la característica de mejorar la dinámica de la resucitación precoz al lograr transportar oxígeno a la célula, lo que no es posible con los fluidos utilizados en la actualidad (36, 37).
Finalmente debemos señalar el concepto de resucitación hemostática, que corresponde a que, además de la reposición juiciosa de volumen ya señalada, idealmente a través de bolos de 250 ml de cristaloides y/o coloides hasta la aparición de pulso, el agregar una terapia transfusional precoz con aporte de plasma y plaquetas mejora el resultado final de estos pacientes (38).
Algunos autores recomiendan solicitar el lactato sérico como un mecanismo para evaluar la magnitud de la hemorragia y la gravedad del shock (39).
Toracotomía de reanimaciónLa toracotomía de reanimación se describió inicialmente para pacientes con trauma torácico penetrante. Posteriormente su uso fue extendiéndose a pacientes politraumatizados (40).
Los objetivos de la toracotomía de urgencia son: Reanimación de pacientes agónicos con lesiones cardiotorácicas penetrantes, evacuación de sangre y/o coágulos en caso de taponamiento cardiaco, control de la hemorragia de origen intratorácico, realización de masaje cardiaco interno, que puede llegar a producir hasta el 60% de la fracción de eyección normal, reparación de lesiones cardiacas, “Clampeo” del hilio pulmonar para obtener el control de la hemorragia procedente de los vasos pulmonares centrales y así poder prevenir y/o tratar el embolismo pulmonar mediante la aspiración de ambos ventrículos y “Clampeo” de la aorta torácica descendente (2, 18).
La toracotomía de reanimación en Paro Cardiorespiratorio (PCR) en trauma, que tuvo una amplia difusión durante la década del 80, ha sido cuestionada por los malos resultados en cuanto a sobrevida, especialmente en aquellos pacientes que sufren trauma toracoabdominal cerrado. El propósito de este procedimiento es ayudar en la reanimación del paciente moribundo durante la evaluación inicial y la resucitación o su uso luego de un deterioro hemodiámico abrupto en la sala de emergencia (41). Según Knudson, los objetivos terapéuticos son inicialmente la inspección del pericardio junto con la posibilidad de resolver un taponamiento cardiaco, la identificación, control y reparación de lesiones cardiacas, la identificación y manejo de lesiones de grandes vasos, la oclusión aórtica de cara a un shock hipovolémico, ser una ruta de acceso masaje cardiaco directo o para la infusión de medicamentos o volumen (42).
El pronóstico se ve influenciado por dos factores: El primero es el tiempo en que se efectúa la toracotomía, teniendo mejor pronóstico cuando se realiza en pacientes cuyo PCR ha sido observado y si se efectúa en los cinco minutos siguientes, siempre que se haya realizado una reanimación adecuada. Tiempos mayores influyen en forma negativa en el pronóstico que, en los pocos casos que se logra recuperar la función cardiaca, dejan secuelas neurológicas muy graves. Como segundo punto, la etiología del trauma que, en orden de mejor a peor pronóstico, incluye penetrantes cardiacas, penetrantes torácicas y penetrantes abdominales. De muy mal pronóstico es el trauma torácico cerrado y peor aún el abdominal cerrado. En la actualidad, un paciente que ha pasado más de 10 minutos con maniobras de resucitación y es portador de un trauma TA cerrado, no tiene indicación de toracotomía (40, 41). Esto queda demostrado en las tasas de sobrevida global de los pacientes sometidos a esta técnica, alcanzando cerca de un 7,4% en los últimos 25 años (41).
La indicación más aceptada de la toracotomía de emergencia es la de pacientes portadores de traumas cardiacos penetrantes y que llegan al centro asistencial después de un tiempo de traslado y/o reanimación breve y que además presentan signos de vida al ingreso. Esta indicación puede ser extensiva a otros pacientes con otras lesiones penetrantes torácicas sin compromiso cardiaco. En este tipo de pacientes, la sobrevida es menor al grupo anterior (41, 43).
En resumen, la atención inicial y reanimación del politraumatizado no han presentado grandes variaciones en cuanto a evaluación clínica y solución de las grandes patologías que ponen en peligro la vida del paciente. Probablemente los mayores cambios se han producido en relación a la reposición de volumen, que será tratada con mayor detalle en otro artículo de esta revista, y en la indicación más restringida de la toracotomía de reanimación.
Los autores declaran no tener conflictos de interés, en relación a este artículo.