El dolor lumbar es relativamente común en deportistas. Su etiología es variada y está determinada por múltiples factores que incluyen la edad, nivel y cargas de entrenamiento y condición física. Existen disciplinas que imponen un riesgo particularmente alto de lesión y adicionalmente los atletas pueden presentar alteraciones que afecten por igual a la población no deportista.
Esta revisión se centra en las causas más habituales de dolor lumbar en deportistas y aborda las bases de la rehabilitación y la prevención de nuevas lesiones.
Low-back pain is relatively common in athletes and sports enthusiasts. Etiology is varied and is determined by multiple factors, including age, level of training, training loads and personal body constitution. Although athletes can suffer from lumbar ailments present in the non-athletic population, some disciplines pose a particular risk for specific injury.
This review focuses in the more frequent causes of back pain in athletes and in the basics of physiotherapy treatment and prevention of re-injury.
Las afecciones de la columna vertebral en el deportista incluyen una gama amplia de posibles lesiones; desde aquellas que resultan de un traumatismo directo o indirecto, lesiones por sobrecarga, o las que afectan un segmento que presenta cambios degenerativos previos. El deportista naturalmente puede ser afectado por las mismas condiciones que afectan la columna del no deportista, a lo que se suman afecciones directamente asociadas a la práctica de su disciplina deportiva (3, 9, 15).
El concepto de deportista puede resultar demasiado amplio cuando se está analizando la incidencia, etiología, tratamiento y pronóstico de las lesiones de la columna, ya que la magnitud de las cargas de trabajo y el sitio anatómico que las recibe es muy distinto en un deportista aficionado que en un atleta de elite. Así también, por igual motivo, distintas disciplinas deportivas significan diferentes patrones de lesión. Sin embargo, cualquiera sea el nivel de práctica del deportista lesionado, los objetivos de la atención deben ser un diagnóstico preciso, un tratamiento efectivo, un pronto retorno deportivo y la protección frente al riesgo de nuevas lesiones. El pronóstico del atleta lesionado frecuentemente es una preocupación no solo para el deportista afectado, sino de su equipo deportivo e instituciones a las que pertenece.
Debemos entonces distinguir aquellos atletas con una lesión de curso benigno y que con cuidados adecuados tienen muy buen pronóstico, de aquellas que presentan una lesión más compleja, en particular aquellas con anomalía anatómica de base que hace al atleta proclive a nuevas lesiones.
Lesiones de la columna lumbar en el deportistaSi bien las lesiones de la columna vertebral en atletas pueden afectar cualquiera de los segmentos, las ubicadas en la región lumbar son las más frecuentes (1, 5) y por su elevada asociación con cambios degenerativos, suelen ser las que generan más dudas respecto de las posibilidades de un retorno deportivo al nivel pre-lesional. Abundan ejemplos de deportistas de elite que han debido abandonar prematuramente su disciplina por esta causa y, si bien tienen menos difusión, son también numerosos los ejemplos de atletas que han logrado una recuperación completa con regreso deportivo exitoso. La tenista Dinara Safin constituye un ejemplo de abandono de su carrera por lesión, mientras el futbolista Thierry Henry ejemplifica a un deportista de elite que pudo retornar al deporte con éxito después de una lesión lumbar.
¿Cual es la incidencia de lesiones en deportistas y es ésta mayor que en la población no deportiva? Estas preguntas han encontrado variadas respuestas en la literatura médica, con algunos autores como Ong y Sward (1, 2) reportando incidencia elevada mientras otros no obtienen diferencias significativas. Una probable explicación de esto es que la incidencia de lesión depende en gran medida de la carga que implica la disciplina deportiva que se practica. En efecto, hay evidencia de una tasa de lesión elevada en deportes específicos. Así, si bien globalmente considerados, la incidencia de lesiones de la columna del deportista es semejante a la de la población control, existen disciplinas con una tasa lesional claramente superior. La literatura apoya la noción de que existe una incidencia mayor de degeneración discal en atletas de alto rendimiento (1, 2). Así también, existe mayor concentración de cambios degenerativos dependiendo de la intensidad y características de diferentes disciplinas. Videman et al. (3) encontró lesiones más intensas y en localización más proximal en levantadores de pesas veteranos mientras que en futbolistas demostró lesiones casi exclusivamente localizadas en los dos segmentos distales, sugiriendo una asociación entre magnitud y localización de las cargas recibidas con la frecuencia y nivel de la lesión. Ogdon (4) identificó una asociación entre la presencia dolor y lesiones extensas de la placa de crecimiento en adolescentes esquiadores de elite. En este grupo, las lesiones fisiarias menores y nódulos de Schmorl, no se asociaron a síntomas. Sward (5) reportó mayor incidencia de cambios degenerativos y de dolor lumbar en varones gimnastas que en atletas de otras disciplinas. Goldstein (15) evidenció que al comparar resonancias magnéticas de gimnastas con nadadoras, quienes recibían menor carga sobre su columna lumbar, las primeras presentaban una incidencia mayor de alteraciones. Así también, la incidencia de síntomas era proporcional al nivel de exposición al riesgo, al nivel de competencia y a la edad. Bartolozzi et al (6) evaluaron un grupo de 19 volleybolistas demostrando una incidencia casi 3 veces superior de cambios degenerativos en aquellos que utilizaban técnica defectuosa y sobreentrenaban.
Sin embargo el hallazgo que más consistentemente se asocia con dolor lumbar en la literatura es la presencia de cambios degenerativos del disco intervertebral. Esto tanto en la aparición de síntomas en grupos seguidos prospectivamente (7) como en el hallazgo de estas alteraciones en atletas sintomáticos (1, 3).
El médico responsable de la evaluación y tratamiento del deportista con lesión de columna debe conocer cuáles son las lesiones especificas que pueden asociarse a las distintas disciplinas deportivas y agregarlas a la lista de posibles diagnósticos, junto con aquellas frecuentes de encontrar en la población general (13). Un ejemplo de esto sería que frente a un dolor lumbar bajo prolongado en una corredora de fondo se deben considerar la posibilidad de una discopatía lumbar, hallazgo frecuente en la población adulta general, como también las fracturas por stress del sacro que ocurren casi exclusivamente en este particular grupo de atletas.
Evaluación inicialLa evaluación del atleta con dolor lumbar incluye los elementos propios de cualquier buen análisis de un paciente con un dolor lumbar, es decir, una anamnesis exhaustiva, un examen físico completo y la evaluación mediante imágenes específicas. Sin embargo la evaluación del dolor lumbar en el atleta exige una obtención de información adicional, como se señala en los siguientes párrafos.
AnamnesisDurante la anamnesis se deben aclarar las características y distribución del dolor, los factores deportivos y no deportivos que lo agravan o lo alivian y la evolución en el tiempo de los síntomas. Con frecuencia los movimientos desencadenantes del dolor pueden ayudar a determinar si éste tiene un origen en el disco intervertebral o bien en el arco posterior. Así, la patología originada en el disco intervertebral suele reproducir dolor lumbar a la flexión, mientras aquella originada en el arco posterior (pars interarticular, articulaciones zigo-apofisiarias) tiende a manifestarse como dolor a la extensión lumbar, sin incrementarse con la flexión. Una historia obtenida detalladamente también puede identificar síntomas de irradiación neural poco manifiestas salvo en actividades específicas. El paciente puede referir durante el interrogatorio un patrón de síntomas que se manifiestan como dolor lumbo-glúteo y de cara posterior de muslos que se produce consistentemente durante la marcha o la sedestación prolongada y cede en el reposo, sugiriendo un componente estenótico que se manifiesta como una forma solapada de claudicación neural. Se debe tener un grado de cautela con el hecho de que con alguna frecuencia, el atleta puede minimizar sus síntomas por presión propia o de su equipo en retornar o permanecer en la competencia.
Dentro de las posibles causas de dolor, es muy importante considerar y explorar la posibilidad de que los síntomas se amplifiquen por condicionantes de stress y ansiedad, sean estos vinculados a la competencia, laborales o familiares. Se debe interrogar dirigidamente respecto de la presencia de trastornos del sueño (insomnio, sueño no reparador), bruxismo, conflictos de relación con los pares o la familia o trastornos de la alimentación que pueden corresponder a signos de un trastorno de ansiedad subyacente. El trastorno de ansiedad afectará la presentación de los síntomas, tanto como la respuesta al tratamiento.
Un análisis detallado del mecanismo lesional, de los factores desencadenantes y factores reductores de los síntomas así como una evolución en el tiempo ayudarán a formar una idea del origen del dolor, lo que luego será confrontado con las imágenes para elaborar un diagnóstico.
Examen físico y exámenes complementariosLa evaluación física incluye una apreciación general del estado de salud (identificar por ejemplo, delgadez extrema que sugiera un trastorno alimentario, presión arterial elevada que puede hacer sospechar uso de esteroides, etc.). El examen con el paciente de pie puede revelar escoliosis antálgica o asimetría importante del desarrollo muscular sugerente de vicios de entrenamiento. La flexión y extensión lumbar se deben evaluar con el paciente de pie y hasta su extremo. Como se mencionó arriba, puede sugerir el origen de los síntomas en el disco intervertebral o en el arco posterior según el dolor se incremente con la flexión o la extensión.
La presencia de retracciones musculares y tendíneas se debe explorar para la musculatura paravertebral como para la pelviana y de extremidades inferiores y como se verá adelante, su manejo es clave en la rehabilitación.
Durante la evaluación física, se debe palpar dirigidamente otras localizaciones probables de dolor, como son la musculatura para vertebral y sitios de inserción muscular en la pelvis y columna dorso lumbar. La presencia de síntomas neurológicos deben buscarse tanto en la anamnesis como durante el examen físico con las pruebas de irritación radicular. La exploración física debe incluir un examen de las caderas, en particular buscando elementos de pellizcamiento de labrum y dolor originado en las articulaciones sacro-ilíacas.
Imágenes diagnósticasLas imágenes útiles en la evaluación del deportista con dolor lumbar incluyen radiología convencional, tomografía axial computada (TAC), resonancia magnética (RM), cintigrama óseo y, con menos frecuencia, ecografía. Excepcionalmente puede recurrirse a la tomografía computada con emisión de positrones (PET-CT) (19).
La radiología convencional es útil como examen de orientación inicial y entrega información respecto de la anatomía vertebral general, presencia de escoliosis o alteración del perfil sagital vertebral y puede revelar anomalías óseas localizadas, tales como espondilolisis.
La TAC es útil para observar lesiones óseas sospechosas con mayor detalle y también es útil en el estudio de una espondilolisis, como se discute adelante.
Frente a la sospecha de un origen discógeno del dolor, el examen de imagen más apropiado corresponde a la resonancia magnética (18). Esta entrega información acerca de la presencia y grado de degeneración del disco intervertebral, muestra cambios inflamatorios y define con mayor detalle las estructuras blandas, incluidas los elementos del canal raquídeo. Como se verá abajo, el análisis apropiado de este volumen importante de información obtenido de una RM, exige considerar los múltiples factores participantes antes de precipitar conclusiones, ya que con frecuencia existe una disociación entre los hallazgos y su expresión clínica.
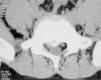
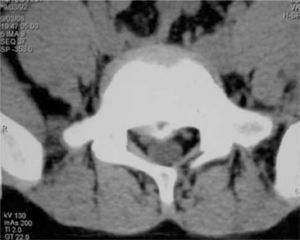
Finalmente, se debe considerar que la biología músculo-esquelética varía de manera importante según la edad, determinando que distintas condiciones predominen en distintos grupos etarios. La patología degenerativa por supuesto predomina en el atleta adulto y las diferencias inherentes del esqueleto en el atleta juvenil resultan en la presencia de lesiones casi exclusivamente de este grupo. La fractura marginal de la placa vertebral o fractura limbus es un ejemplo de ello (Figura 1). El adolescente mayor y el adulto joven representan una situación intermedia en este aspecto y a veces no resulta fácil predecir los hallazgos que ofrecerán las imágenes, pudiendo surgir lesiones del tipo degenerativo como lesiones propias de una fisis juvenil.
Fractura limbus del nivel L4L5 en un joven futbolista de 14 años. Nótese la importante reducción en el canal central. La presentación clínica era de rigidez lumbar dolorosa con marcada retracción de isquiotibilales. Por persistencia de síntomas con imposibilidad de retornar al entrenamiento luego de un período prolongado de tratamiento conservador, se sometió a una decompresión posterior mediante laminotomía bilateral, respetando las articulaciones facetarias. Excelente evolución con retorno deportivo a las 6 semanas. La retracción de isquiotibiales, como suele ser en estos casos, persistió por más de 6 meses luego de la cirugía.
La forma habitual de espondilolisis del deportista corresponde a la lítica. Esta es una lesión del desarrollo que afecta la pars interarticular y se produce con máxima frecuencia en L5. Si bien de ha descrito en menores, es mucho más frecuente en pre-adolescentes y adolescentes (20). Su incidencia en deportistas considerados globalmente no es mayor que en la población general, pero se ha demostrado una elevada incidencia en deportes en que la extensión lumbar es importante; clavadistas, gimnastas olímpicas, voleibolistas, rugbistas (16).
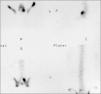
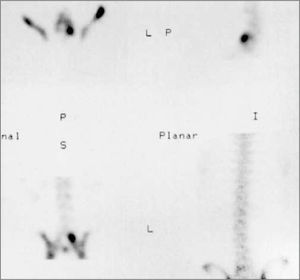
La condición tiene dos formas de presentación; una más frecuente, con aparición de dolor sobre una lisis ya establecida y esclerótica. Otra forma mucho menos frecuente, con una fractura aguda de la pars interarticular. Si bien la presentación clínica puede orientar a la diferenciación entre las dos presentaciones, la única forma definitiva de distinguirlas es mediante imágenes y esto tiene importancia para un tratamiento apropiado. Así entonces, se debe aclarar si se está frente a una fractura aguda de la pars, la que debe ser tratada con inmovilización prolongada ya que presenta una alta probabilidad de reparación ósea. La imagen inicial siempre consiste de una radiografía simple, obtenida en proyecciones anteroposterior, lateral y oblicuas que suelen permitir visualizar apropiadamente la zona de la lisis. Si se observa esclerosis de los bordes, el diagnóstico de una lesión esclerótica queda establecido. Y en este caso, una apreciación de el grado de actividad (inflamación) de la zona puede establecerse mediante un cintigrama óseo con cortes tomográficos (SPECT) o con una resonancia magnética contrastada (Figura 2). En el caso de no apreciarse bordes escleróticos, surge la duda de una lesión aguda y esta debe confirmarse o descartarse mediante tomografía computada ya que la resonancia magnética suele no permitir apreciar el detalle óseo suficientemente (21).
Aclarado este punto, la forma crónica requiere tratamiento sintomático con una rehabilitación que se detalla abajo. La forma aguda se beneficia de inmovilización lumbo-crural con corsé durante tres meses. Con este régimen de tratamiento y estricto cumplimiento, se ha obtenido unión ósea en cerca del 70% de los casos (22).
La presentación crónica, tiene una buena respuesta al tratamiento conservador en sobre el 80% de los casos. El manejo kinesiológico específico, con énfasis en descarga de la unión lumbo-sacra con ejercicios específicos y flexibilización es clave, ya que la probabilidad de recurrencia frente al retorno deportivo es alta.
La reparación directa de la pars es absolutamente excepcional, pero ha sido descrita con una tasa de éxito variada en casos de lisis con un disco intervertebral no degenerativo y dolor que cede con un bloqueo anestésico directo sobre la pars (8).
La asociación de espondilolisis con espondilolistesis es alta, aproximadamente de un 50% (Rossi, 16), pero rara vez la espondilolistesis asociada es de grado severo. En estos casos, el tratamiento es similar al de una espondilolisis esclerótica, agregando eso sí, control radiológico seriado (habitualmente semestral durante la fase de crecimiento rápido) para garantizar estabilidad de la espondilolistesis. Cuando el deslizamiento vertebral es superior al 50% o si este sigue un curso progresivo, se considera la estabilización quirúrgica mediante una artrodesis instrumentada.
La hallazgo de una Espondiloistesis lítica durante la evaluación clínica de un deportista adulto no es tan infrecuente, pero casi invariablemente corresponde a la superposición de un fenómeno degenerativo del disco intervertebral sobre una Espondiloistesis antigua (establecida en la preadolescencia) transformando en sintomático un segmento que previamente no lo era. Una vez más el tratamiento inicial es conservador y solo frente a dolor y discapacidad persistente se debe considerar la fijación mediante una artrodesis. Una radiografía lateral de la columna lumbar que demuestre elementos de inestabilidad con deslizamiento mayor a 3.5 mm y/o cambio sagital mayor a 11 grados es un factor importante a considerar en la decisión de proceder a la estabilización (17). En esta situación es frecuente que se agregue un componente de dolor neurálgico intermitente por estenosis posicional, la que se manifiesta como la aparición síntomas de dolor radicular frente a la carga y/o disminución del espacio disponible del canal raquídeo (generalmente con la marcha o la bipedestación o sedestación prolongada en el primer caso y con la extensión lumbar en el segundo), la que es prácticamente inexistente en el adolescente.
Fractura limbus vertebralEsta lesión anatómica corresponde a una fractura-deslizamiento de la placa superior de la vértebra, que resulta en la ocupación parcial del canal raquídeo por un fragmento osteo-cartilaginoso, con un efecto compresivo que se expresa como lumbociática. El clínico debe tener en consideración que el fragmento casi invariablemente es central y la manifestación clínica comúnmente es dolor predominantemente lumbar con irradiación ciática incompleta y bilateral y acortamiento marcado de isquiotibiales. La lesión se puede diagnosticar muy claramente con una TAC que la detalla más claramente que la RM. Excepcionalmente la magnitud de la compresión lleva a un déficit neurológico. En la gran mayoría de los casos la ausencia del déficit permite un manejo conservador inicial, que incluye reposo deportivo, analgesia y fisioterapia. Frente a la persistencia de síntomas, se debe proceder a una cirugía descompresiva posterior. El autor ha visto demasiados casos en que se comete el error de replicar la cirugía de HNP que se realiza habitualmente en un adulto, la laminotomía unilateral y resección del fragmento extruido, resultando en una descompresión incompleta que resulta no solo en alivio incompleto, sino que provoca edema postoperatorio en un canal estenótico con resultado de una cauda equina postoperatoria. La cirugía de estos casos entonces requiere de una descompresión amplia, idealmente mediante laminotomia bilateral, que de cuenta de la estenosis del canal. La resección del fragmento no es siempre necesaria y depende de su tamaño y localización.
Patología degenerativa del disco intervertebral lumbarLa frecuencia con la que el cirujano de columna enfrenta a un deportista adulto con dolor lumbar es elevada. Esto no debe resultar sorprendente, dado una altísima prevalencia de dolor lumbar en la población adulta en general, con cifras de prevalencia durante la vida de un individuo estimadas entre un 85 a 90% (Trainor 9). Así también la frecuencia con la que las imágenes demuestran cambios degenerativos del disco intervertebral es alta y una vez más, se asocia a una elevada prevalencia del fenómeno en la población adulta general, con alrededor de un 30% de personas asintomáticas presentando dichos cambios degenerativos. Por esta razón, es particularmente relevante que durante el proceso diagnóstico del deportista con dolor lumbar, se aclare si éste se explica por degeneración del disco intervertebral o por otra causa (Bono: 13).
El hallazgo de cambios degenerativos del disco intervertebral, invariablemente despierta aprehensiones en el deportista. Es responsabilidad del clínico entonces, valorar en su justa proporción las implicancias de este hallazgo, para efectuar un pronóstico de recuperación y de retorno deportivo adecuado. Realizar una intervención en los estándares de calidad que corresponde a la medicina de especialidad, exige un conocimiento cabal de las características de la disciplina deportiva que practica el paciente, de su carga de trabajo físico y finalmente, de la constitución deportiva del atleta.
Desgarro y distensión muscularLos desgarros y distensiones musculares pueden ocurrir en distintas localizaciones, en el vientre muscular en la unión músculo-tendinosa. Suelen presentarse con dolor intenso en las primeras 24 a 48 horas después de la lesión. Frecuentemente existe resistencia muscular asociada relativamente amplia, que con el paso de los días va localizándose en un punto más preciso, a veces llamado punto gatillo. Con alguna frecuencia, en los deportistas que no completan un tratamiento apropiado de la lesión aguda, en que se complete la rehabilitación y se prolongue el reposo deportivo hasta que cedan el dolor y la contractura por completo, se produce el fenómeno de recurrencia del desgarro con reaparición del dolor. Son estos los casos que también, si no completan apropiadamente su rehabilitación, pueden desarrollar un dolor recurrente con exacerbaciones asociadas a la carga deportiva, a veces de manera repetida. La modalidad de tratamiento incluye un período inicial de frío local y reposo, seguido de elongación progresiva y ejercicios de contracción excéntrica hasta la recuperación completa.
Desgarro anular (del anillo fibroso) y dolor facetarioExisten varias presentaciones de dolor lumbar que deben ser conocidas. El deportista puede presentar dolor del disco intervertebral, en oportunidades presentándose como un desgarro del anillo fibroso con un dolor agudo, severo que provocará inmediata contractura, manifiesta como rigidez acentuada, en la región lumbar, pero que suele ceder en su intensidad gradualmente hasta hacerse tolerable en el curso de tres a cinco días. Otra forma de presentación es la de una crisis de dolor facetario lumbar, generalmente algo menos severo y que provoca un menor grado de rigidez lumbar. El examen físico ayudará a distinguir estas dos condiciones, con un franco predominio del dolor a la flexión en el primer caso mientras predomina en la extensión en el segundo. Una resonancia magnética puede demostrar una señal alta en el disco en el caso de un desgarro del anillo o bien derrame articular en el caso de una sinovitis facetaria, pero estos hallazgos no son constantes ni excluyentes. Un deportista que presente degeneración del disco lumbar, puede también sufrir desgarros o distensión muscular no relacionados con su alteración degenerativa discal como explicación a sus síntomas y esto debe ser identificado durante la evaluación, sin apresurarse en culpar al disco degenerativo del origen de los síntomas que motivan la evaluación actual.
Cuando el diagnóstico es de un desgarro del anillo fibroso del disco lumbar, se debe considerar que la lesión anatómica tardará aproximadamente tres a seis semanas en cicatrizar. Durante este período la fisioterapia (descrita abajo) debe proteger apropiadamente la zona y los ejercicios son suaves y en posición neutra de descarga. El dolor de origen facetario permite progresar algo más rápidamente en los ejercicios de rehabilitación. Como se describió arriba, la aparición del dolor a la flexión o a la extensión resultan útiles en distinguir su origen discógeno o facetario. Aclarado el diagnóstico, la indicación de terapia de rehabilitación debe ser llevada a cabo acorde a la condición identificada. El concepto de rehabilitación progresiva es clave y las etapas deben cumplirse de manera ordenada previo a progresar hacia la siguiente. Los plazos son relativamente regulares, pero varían en cada caso y es responsabilidad de el/la kinesiólogo tratante determinar cuando el paciente está en condiciones de progresar a la etapa siguiente.
Si bien todo paciente que sufre algún desgarro del anillo se expone a desarrollar un desgarro completo con formación de una hernia discal, en la mayoría de los casos la evolución es favorable con cicatrización del desgarro agudo. La rehabilitación deberá entonces respetar los plazos de cicatrización, incrementar progresivamente las cargas hasta retornar a la capacidad deportiva.
Reacción y fractura de estrésSi bien representa una forma de lesión ósea localizada por sobrecarga, la Espondilolistesis no es el único ejemplo de la misma. Dependiendo de la disciplina deportiva, y las cargas durante el entrenamiento y la competencia, además del gesto técnico, existe el riesgo de lesiones por estrés en segmentos más proximales de la columna. Un ejemplo relativamente frecuente de esto lo constituye la lesión por sobrecarga ósea del arco posterior en la columna lumbar media y medio alta de los tenistas que practican el revés a dos manos. La reacción por sobrecarga ósea repetida sigue un continuo, donde inicialmente existe una alteración sin cambios estructurales (reacción de estrés) y que, de progresar, se constituye en una fractura por estrés. La presentación clínica es de un dolor lumbar, a veces lateralizado, de curso lentamente progresivo y que se incrementa claramente con el ejercicio, que disminuye a veces de forma muy acentuada con el reposo y que reaparece cuando se reinicia la práctica deportiva. Al examen clínico existe dolor localizado, generalmente un cierto grado de rigidez y dolor que suele ser mayor a la extensión, esto debido a que generalmente corresponden a lesiones del arco vertebral posterior. La radiología simple suele ser negativa debido a que no existen cambios estructurales, pero un cintigrama óseo o una resonancia magnética contrastada mostrarán claramente la lesión. No suele ser necesario, pero sí se requiere un detalle óseo más preciso, se complementará el estudio con una tomografía computada.
El tratamiento inicial incluye reposo deportivo estricto durante la fase de tratamiento y hasta el alta deportiva, misma que depende de lograr un control completo del dolor y desaparición de la contractura lumbar, una cuidadosa evaluación de la condición de entrenamiento del atleta y de algún potencial vicio técnico en la ejecución. Esta reacción de estrés es por definición una condición autolimitada y con un tratamiento apropiado más corrección de factores de riesgo, casi invariablemente se obtiene su curación completa.
Una forma diferente de fractura por sobrecarga la constituyente la factura por estrés del sacro. En estos pacientes se produce un dolor asimétrico de instalación progresiva y es mucho más frecuente en corredoras de fondo y de maratón de sexo femenino (10). El diagnóstico se confirma por cintigrama óseo o resonancia magnética contrastada. Frente a este a hallazgo, es importante investigar la presencia de amenorrea y trastornos alimenticios. Si es que están presentes, es importante proceder a una densitometría ósea para evaluar una probable osteoporosis, que requerirá de manejo multidisciplinario con apoyo psicológico. La lesión no reviste riesgo a la estabilidad ósea, pero si no es manejada apropiadamente puede ser causa de discapacidad y restricción deportiva prolongada.
Hernias del disco lumbarLa hernia del disco lumbar o hernia del núcleo pulposo, en rigor corresponde a un diagnóstico de imágenes. La presencia de tejido discal que rompe el anillo fibroso y hace prominencia hacia el canal, puede en muchos casos no ser productor de síntomas.
La presentación clásica corresponde a dolor lumbar acompañado con síntomas de compresión de una raíz lumbar, que se manifiesta como irradiación neurálgica hacia una pierna. En este caso, aparece dolor y disestesias con una topografía radicular.
Sin embargo, con cierta frecuencia la hernia es un hallazgo en una imagen obtenida durante la evaluación de un dolor lumbar que no se acompaña de síntomas neurálgicos o incluso en la evaluación de un paciente que se encuentra asintomático de la columna lumbar y a quien se le que se realizó una imagen por otro motivo.
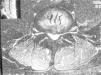
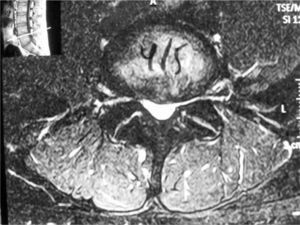
El deportista confrontado con esta imagen, invariablemente sentirá temor por una probable cirugía y el efecto en el largo plazo sobre su capacidad deportiva. Será responsabilidad del cirujano de columna tratante, educar al deportista en el sentido de que la cirugía por esta indicación está determinada cuando los síntomas compresivos son importantes. De hecho, la cirugía misma es en su esencia cirugía de descompresión. Los signos de compresión rara vez son suficientemente graves para constituir una indicación de descompresión urgente (pérdida de la función motora severa y o progresiva, dolor crítico e intratable, compromiso de la inervación perineal). Mucho más frecuente es indicar la cirugía por la persistencia de síntomas neurálgicos que interfieren de manera intermitente pero tenaz con la práctica deportiva y a veces incluso con las actividades de vida diaria. El dolor puede ser constante, pero en muchos casos se manifiesta sólo durante la ejecución del deporte o algunas actividades físicas. Este dolor “dinámico o posicional” es mucho más frecuente en pacientes con estenosis del canal raquídeo (Figura 3).
Protrusión degenerativa central del disco L4L5 en un deportista aficionado de 23 años con severos síntomas de dolor neurálgico posicional. Notar la estenosis congénita del canal raquídeo. Luego de una respuesta buena pero pasajera a una infiltración epidural de esteroides, se sometío a una descompresión posterior mediante laminotomía bilateral con excelente alivio del dolor y retorno a sus actividades deportivas desde la séptima semana post-operatoria, precedida de un programa de rehabilitación específico a su condición.
Frente a esta presentación clínica existen numerosas alternativas antes de considerar una cirugía. Éstas incluyen terapia física, analgesia, uso de corticoesteroides por vía oral o inyectados en el espacio epidural o foraminal. Salvo que exista el arriba mencionado déficit neurológico, es excepcional considerar cirugía antes del transcurso de al menos cuatro a seis semanas de evolución. Esto debido a la alta probabilidad de regresión del dolor con el transcurso del tiempo.
Cuando la evolución determina la indicación quirúrgica, el deportista debe saber que la tasa de éxito esta cirugía es muy alta, superior al 95% y que
con una adecuada rehabilitación, la probabilidad de un reintegro deportivo completo es muy elevada (23, 24). La micro-disectomía continúa siendo el “gold standard” de tratamiento. Esta cirugía es de mínima morbilidad y permite una estadía hospitalaria breve (normalmente una noche).
Existen métodos alternativos, endoscópicos o percutáneos, cuya efectividad es aceptable pero con potencial mayor riesgo de lesión de la dura madre y de requerir de una re-operación. No existe tampoco una demostrada ventaja comparativa demostrada en cuanto a tiempo para el retorno deportivo.
Cumplida la tercera semana, periodo necesario para el desarrollo de fibrosis local, se inicia la rehabilitación con un esquema diseñado específicamente para permitir una adecuada cicatrización antes de someter el segmento a cargas que signifiquen un potencial mayor riesgo de recidiva.
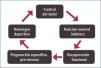
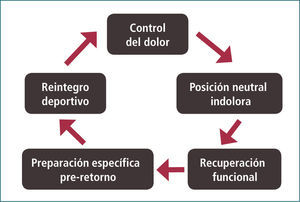
Reintegro y prevención de la recurrenciaExisten estrategias de rehabilitación útiles para el manejo del dolor producto de una lesión del disco lumbar y constan de un proceso en etapas progresivas (Figura 4) (11, 13). El más utilizado es uno de cuatro etapas, descritas por O’Sullivan y se describe a continuación.
La primera etapa es de movilización temprana protegida e involucra ejercicios de estabilización estática. Esta etapa incluye de un periodo breve de reposo, usando terapias analgésicas locales (hielo y calor húmedo, movilización de tejidos blandos y medicamentos antiinflamatorios, electroanalgesia, taping (vendaje elástico adhesivo), bloqueos epidurales o facetarios). Sigue programa precoz de ejercicios para restaurar el rango de movilidad de las extremidades inferiores y de la región lumbar. Éste debe iniciarse sólo una vez controlado el dolor más agudo.
La segunda etapa busca activar de manera selectiva la musculatura estabilizadora segmentaria local y dejar de lado la compensaciones de musculatura global. Se trabaja en localizar la contracción selectiva del transverso abdominal y de los multífidos, estos últimos vía reclutamiento a distancia. Se trata específicamente de evitar la contracción del recto abdominal y de los extensores de columna. Se trabaja con ejercicios isométricos que persiguen re-entrenamiento muscular para permitir la mantención de una posición neutra protectora (zona neutra) que es clave para disminuir el riesgo de una recaída precoz.
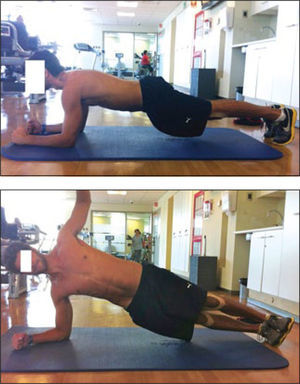
En la tercera etapa, o etapa de automatización se intenta lograr una estabilidad dinámica en base a los músculos locales (multífidos y transverso abdominal) en sinergia con músculos globales (recto abdominal, cuadrados lumbares, pélvicos, etc). En esta etapa se optimiza el trabajo propioceptivo buscando desarrollar un progresivo registro posicional corporal (Figuras 5 y 6). Se inicia el fortalecimiento de la musculatura lumbar. En inicio de esta etapa se trabaja en contracción dirigida para lograr reclutamiento neuromuscular y no en hipertrofia muscular, la que se reserva para el término de esta etapa.
En la cuarta etapa, se inicia el retorno deportivo progresivo donde se realizan trabajos de estabilización dinámica en condiciones similares a las del deporte en específico. Esto se logra imitando posturas y gestos y trabajando en el campo de juego. Se desarrolla de forma muy intensa un entrenamiento propioceptivo que resulta en una clave en la respuesta protectora durante la actividad deportiva. Se incluye según el deporte un trabajo de ejercicios pliométricos consistentes en contracción muscular excéntrica, seguida de contracción concéntrica explosiva. Para calificar como en condiciones de retorno deportivo, el atleta debe lograr el requisito de presentar un rango de movilidad completa e indolora, capacidad de mantener una posición neutra de la columna lumbar durante ejercicios específicos de su deporte y exhibir una recuperación completa de la potencia, resistencia y control muscular. El deportista deberá ser capaz de tolerar una sesión completa de entrenamiento sin presentar dolor. Cooke incluye quinta etapa consiste en la instauración de un programa de manutención física con ejercicios supervisados de forma intermitente.
La importancia de la participación activa del terapeuta físico en el proceso de rehabilitación y la modificación del programa de tratamiento específico que recibe el atleta en la medida que progrese ha sido enfatizado por autores como O’Sullivan y Young (14). Los mismos autores también mencionan la importancia de un desarrollo flexible del programa de rehabilitación, adaptándose al progreso del atleta. En gran medida, el éxito del programa dependerá de la habilidad del fisioterapeuta de identificar la particular disfunción de control motor del paciente y facilitar la corrección de los patrones alterados de los mismos, progresando al ritmo individual acorde al nivel de tolerancia para optimizar los tiempos de retorno deportivo. Los objetivos de esta terapia son la reducción del dolor y disminuir el período sintomático. Para esto importante primero concentrarse en mejorar las desviaciones de la columna secundarias al dolor y las posiciones esqueléticas anormales. En segundo término, reducir la espasticidad producida por contracturas musculares dolorosas y reforzar la posición de menor dolor (posición de confort). Se enfoca la atención en músculos extra espinales acortados, tales como isquiotibiales, flexores de cadera, extensores de cadera y abdominales.
Así, el deportista se debe presentar con los siguientes puntos cumplidos previo al retorno:
- 1.
Ausencia de dolor durante todo el arco de movimiento.
- 2.
Desarrollo de musculatura profunda entrenada en mantener una posición neutra protectora.
- 3.
Retorno de potencia muscular, capacidad aeróbica y flexibilidad óptimas.
Existe evidencia de que la rigidez lumbar significa un riesgo mayor de recurrencia de episodios de dolor lumbar, posiblemente por concentración de cargas de trabajo en la interfase móvil versus rígida. Por este motivo, uno de los esfuerzos de rehabilitación es lograr una flexibilización apropiada. Esto requiere de un análisis de la condición física del deportista para una planificación terapéutica acorde.
La evaluación física del atleta con dolor lumbar exige un manejo multidisciplinario. El cirujano de columna evaluará el estado general del atleta, identificará puntos específicos de dolor así como signos que sugieran lecciones particulares. El kinesiólogo especializado por su parte realizará un examen físico deportivo exhaustivo del atleta de que incluye su nivel de entrenamiento, mediciones de potencia y balance muscular, contracturas musculares y retracciones ligamentosas. Por otra parte, el entrenador realizará un análisis de la técnica y ejecución de movimientos específicos de la disciplina deportiva que practica el atleta en estudio y diseñará en conjunto con el preparador físico un programa de entrenamiento apropiado. El apoyo del psicólogo deportivo es esencial durante la fase de tratamiento y de reintegro al punto que una estrategia de recuperación funcional que no la incluya tiene pobre expectativas de tener éxito en este universo de pacientes altamente demandantes y frecuentemente a su vez, altamente exigidos.
El retorno deportivo de un atleta de alto rendimiento es producto de un trabajo multidisciplinario desafiante, muy exigente pero a la vez muy gratificante. El trabajo en equipo con objetivos claros y que se logren transmitir al atleta para lograr su compromiso y adherencia al tratamiento es esencial en este grupo de pacientes. Las distintas formas de presentación clínica y su correlación con las imágenes deben ser conocidas, así como detalles de las cargas producidas por la disciplina deportiva del atleta lesionado, para una adecuada planificación de la rehabilitación.
El autor declara no tener conflictos de interés, en relación a este artículo.