La tomografía computada y la resonancia magnética son métodos de imagen distintos, que con los avances tecnológicos han adquirido gran importancia en la evaluación cardiaca en los últimos 10 años. La tomografía computada usa rayos X, por lo que la radiación que emite es la mayor limitante del estudio. Tiene alta resolución espacial, lo que la hace muy útil especialmente en la evaluación de las finas y tortuosas arterias coronarias. La resonancia magnética obtiene las imágenes a partir de aplicación de campos magnéticos y pulsos de radiofrecuencia. Tiene alta resolución temporal y de contraste, por lo que es particularmente útil en la evaluación de función cardiaca, siendo el gold standard, y en la caracterización de tejidos. Permite evaluar anatomía, función, medir flujos, hacer estudios de perfusión y viabilidad miocárdica. El presente artículo tiene por objetivo caracterizar las dos modalidades de imágenes, describir sus ventajas y desventajas y analizar las indicaciones de cada método en la evaluación cardiaca.
Computed tomography and magnetic resonance are different imaging modalities that have increasingly been used for cardiac evaluation in the past 10 years, owing to advances in technological development. Computed tomography uses X rays, so patient radiation constitutes the basic limitation for its widespread use. It provides high spatial resolution, particularly useful for evaluating small and tortuous coronary arteries. Magnetic resonance imaging uses magnetic fields and radio frequency pulses. It has high temporal and contrast resolution, which enables high accuracy in evaluating ventricular function, being the gold standard, and in tissue characterization. It allows evaluation of anatomy and function, flow quantification, and perfusion and viability studies of the myocardium. The aim in of this article is to describe each of the imaging modalities, their advantages and disadvantages, and name their particular applications in cardiac evaluation.
La tomografía computada (TC) y la resonancia magnética (RM) son exámenes relativamente nuevos en la evaluación cardiaca. El uso de tomografía computada comenzó hace aproximadamente 14 años y la resonancia magnética hace 20, y con los avances tecnológicos las imágenes se han tornado de mejor calidad y son obtenidas en menos tiempo, aportando mayor información.
La posibilidad de obtener imágenes nítidas del corazón se basa en poder adquirirlas o reconstruirlas en diástole, momento en que el corazón está más quieto y por lo tanto sin artefacto producido por el movimiento cardiaco. Con ambos exámenes se pueden obtener también imágenes durante todo el ciclo cardiaco y visualizarlas en modalidad cine, para así evaluar la función.
Evaluar el corazón con imágenes siempre ha sido un desafío tecnológico por su continuo movimiento. La posibilidad de hacerlo con TC aparece con los equipos multidetectores, por ser muy rápidos para obtener todo el volumen de información, y tener una alta resolución temporal y espacial. La mayor rapidez en la adquisición de las imágenes es necesaria para que el paciente logre mantener la apnea y que por lo tanto no haya artefacto por movimiento respiratorio. La mayor resolución temporal es necesaria para adquirir las imágenes en diástole, periodo en que el corazón está más quieto y en que se verá nítidamente. La alta resolución espacial permite evaluar con nitidez estructuras tan finas como las arterias coronarias, que además tienen curso tortuoso. Según el consenso entre las sociedades cardiológicas y de imágenes cardiovasculares, la TC cardiaca debería realizarse en equipos de al menos 64 canales (1). Con un equipo multidetector de 64 canales, el barrido se hace en 10-12 segundos, la resolución temporal es de aproximadamente 165 mseg y la resolución espacial de 0,4 mm. Con mayor número de detectores y equipos de doble fuente la resolución temporal es menor a 100 mseg y la espacial de menos de 0,4 mm.
Evaluar el corazón con RM se ha hecho posible debido a su alta resolución temporal y al desarrollo de nuevas secuencias que caracterizan mejor los tejidos y que se obtienen en menos tiempo. La RM usa campos magnéticos y pulsos de radiofrecuencia para obtener las imágenes, y permite aplicar distintas secuencias para obtener distinta información. Una secuencia es una combinación particular de gradientes magnéticas y pulsos de radiofrecuencia. Estas distintas combinaciones permiten obtener información anatómica, funcional sobre motilidad y volúmenes cardiacos, medición de flujos y velocidad de la sangre, de perfusión miocárdica, y de realce tardío con gadolinio. Para obtener un estudio adecuado se requiere un equipo de al menos 1.5 Tesla con gradientes rápidos y potentes, idealmente usar un receptor dedicado a imágenes cardiacas y gatillado cardiaco.
La TC y RM son dos modalidades distintas de imágenes, con diferentes ventajas y desventajas, y por lo tanto la indicación de realizar un examen u otro depende de lo que se quiere evaluar, de la patología cardiaca que se esta buscando o sospechando.
A continuación se describen los dos tipos de examen y su utilidad específica en la evaluación cardiaca.
Tomografía computadaLa TC utiliza rayos X para la formación de imágenes. El paciente es acostado en la mesa del equipo y lo rodea una estructura en forma de anillo, que contiene el tubo que emite los rayos X y los detectores que los reciben en el lado contrario. Este anillo o gantry recorre al paciente en la medida en que la mesa del equipo va avanzando. Así, los rayos X emitidos por el tubo atraviesan al paciente, y según cual es el grado de absorción de los distintos tejidos será la cantidad de rayos que finalmente lleguen a los detectores y esto es lo que va a determinar las distintas densidades en las imágenes finales.
Por esto, la mayor limitante para realizar una tomografía computada es el hecho de que se irradia al paciente. La radiación, medida en mSv, considera la cantidad de energía emitida, el efecto biológico producido según el tipo de radiación y la vulnerabilidad del órgano irradiado (2). Por esto, una misma TC cardiaca realizada a una mujer joven es más deletérea que la realizada a un hombre mayor, pues el tejido mamario es más susceptible a daño por radiación. La dosis de radiación efectiva promedio que recibe alguien que vive en EE.UU. es de 3.6 mSv al año. Una radiografía de tórax en dos proyecciones (PAL) emite 0.05 mSv. De los estudios cardiacos por TC, una adquisición retrospectiva modulada emite 8-9 mSv, y una prospectiva 2-3 mSv. Para comparar con otros métodos diagnósticos, la angiografía convencional, dependiendo de si solo es diagnóstica o también terapéutica, puede emitir entre 3-30 mSv. Los estudios de medicina nuclear irradian aún más, aproximadamente 12.2 mSv un SPECT-Sestamibi y 25.3 mSv un SPECT- Talio.
Debido a esto, es que es necesario usar todas las técnicas para disminuir la dosis de radiación al mínimo durante el examen, pero sobre todo, escoger adecuadamente a los pacientes, para realizar el examen en aquellos que realmente se beneficiarán de la información obtenida por este método de estudio, para así no irradiar de más.
Para lograr un estudio de alta calidad diagnóstica es necesario tener un periodo diastólico lo suficientemente largo para alcanzar a adquirir las imágenes y que no se produzca borrosidad por el movimiento cardiaco. Para lograr esta ventana de tiempo, y también para minimizar la dosis de radiación en un estudio retrospectivo modulado, es que se requiere una frecuencia cardiaca baja, idealmente no mayor a 60 latidos por minuto. Por lo tanto, en caso necesario, se administra al paciente B bloqueadores selectivos, habitualmente atenolol oral, y de no responder, bloqueadores de calcio.
Para lograr visualizar adecuadamente las arterias coronarias, estructuras muy finas y tortuosas, se administra además nitroglicerina sublingual que las dilata y se administra medio de contraste yodado endovenoso que las opacifica.
Por las razones antes mencionadas, las contraindicaciones generales a una TC cardiaca serán aquellas determinadas por el uso de contraste endovenoso, de atenolol y de nitroglicerina sublingual.
Realización del examenEn caso de que la frecuencia cardiaca sea mayor a 65 latidos por minuto, se le administra al paciente atenolol oral pocas horas antes del examen. Una vez lograda la frecuencia deseada, en la mesa del equipo, se instalan los electrodos para el registro electrocardiográfico, la vía venosa 18G, y se da nitroglicerina sublingual. En primer lugar se realiza una adquisición prospectiva sin contraste endovenoso para cuantificar el calcio coronario y posteriormente se inyecta el contraste y se adquiere la fase de angiotac. Una vez cerciorados de que el paciente se encuentra en buenas condiciones y que no presenta reacciones adversas, se le permite retirarse.
Se puede realizar el estudio de dos formas: prospectivo y retrospectivo. En la adquisición prospectiva, solo se obtienen imágenes en el periodo diastólico, y en el resto del ciclo cardiaco el tubo de rayos X permanece inactivo. Esto permite obtener solamente imágenes estáticas, pero irradiando menos al paciente. En la adquisición retrospectiva se adquieren imágenes durante todo el ciclo cardiaco, con la cantidad de radiación normal en diástole y solo un 20% del total de radiación en el resto del ciclo cardiaco. Esto permite obtener imágenes estáticas pero también dinámicas para así evaluar la función ventricular, grosor y contractilidad miocárdica, tamaño de las cavidades, patología valvular especialmente aortica y mitral. La desventaja es que la radiación es mayor.
Indicaciones del examenLa gran indicación de la tomografía computada cardiaca es la evaluación de las arterias coronarias, fundamentalmente para la detección de patología ateroesclerótica.
La cuantificación de calcio coronario se realiza sin uso de contraste endovenoso, en un estudio gatillado prospectivo. El objetivo es poder detectar y cuantificar la cantidad, volumen y masa de las calcificaciones coronarias, que traducen enfermedad ateroesclerótica. La presencia de calcio en las arterias coronarias es un factor predictor de enfermedad coronaria independiente del resto de los factores de riesgo tradicionales. El estudio está indicado en pacientes asintomáticos con riesgo intermedio de enfermedad coronaria, entre 10-20% según la escala de Framingham, y en pacientes con riesgo bajo pero con historia familiar de enfermedad coronaria prematura. Con la medición del calcio coronario realizada se obtiene un Score de Agatston, cuyo valor, dependiendo de la edad, sexo y raza del paciente, lo ubica en un percentil en comparación con una población de sus mismas características. Su cuantificación permite reclasificar mejor a los pacientes y en caso de que el resultado los ubique en un riesgo mayor, hacer una terapia médica más agresiva. El examen no está indicado en pacientes con riesgo alto de enfermedad coronaria pues estos ya son candidatos a terapia médica agresiva.
Según el consenso entre diversas sociedades cardiológicas y de imágenes cardiacas (1), publicado como “2010 Appropriate Use Criteria for Cardiac Computed Tomography”, las indicaciones de la TC cardiaca contrastada son:
- 1)
Detección de enfermedad coronaria en pacientes sintomáticos sin patología coronaria conocida, con síntomas agudos o no agudos, pero con probabilidad baja a intermedia de tener enfermedad coronaria.
- 2)
Detección de enfermedad coronaria en pacientes con insuficiencia cardiaca de reciente aparición, sin patología coronaria previa, con probabilidad baja a intermedia de tener enfermedad coronaria.
- 3)
Detección de enfermedad coronaria en pacientes que serán sometidos a cirugía cardiaca no coronaria, con probabilidad intermedia de tener enfermedad coronaria.
- 4)
Detección de enfermedad coronaria en pacientes con otras pruebas cardiacas no concluyentes.
- 5)
Evaluación de permeabilidad de puentes/by-pass coronarios en pacientes con síntomas que sugieren isquemia.
- 6)
Evaluación de anatomía y función cardiaca en adultos con cardiopatías congénitas y con anomalías de las arterias coronarias.
- 7)
Evaluación de anatomía y función cardiaca cuando otros métodos de imágenes no invasivos son inadecuados, para evaluar válvulas nativas o protésicas, y masas cardiacas.
- 8)
Evaluación de anatomía pericárdica.
- 9)
Caracterización de la anatomía de las venas pulmonares como mapeo para ablación por radiofrecuencia en pacientes con fibrilación auricular.
- 10)
Mapeo de venas coronarias previo a instalación de marcapaso biventricular.
- 11)
Evaluación de la anatomía previo a nueva cirugía cardiaca o torácica.
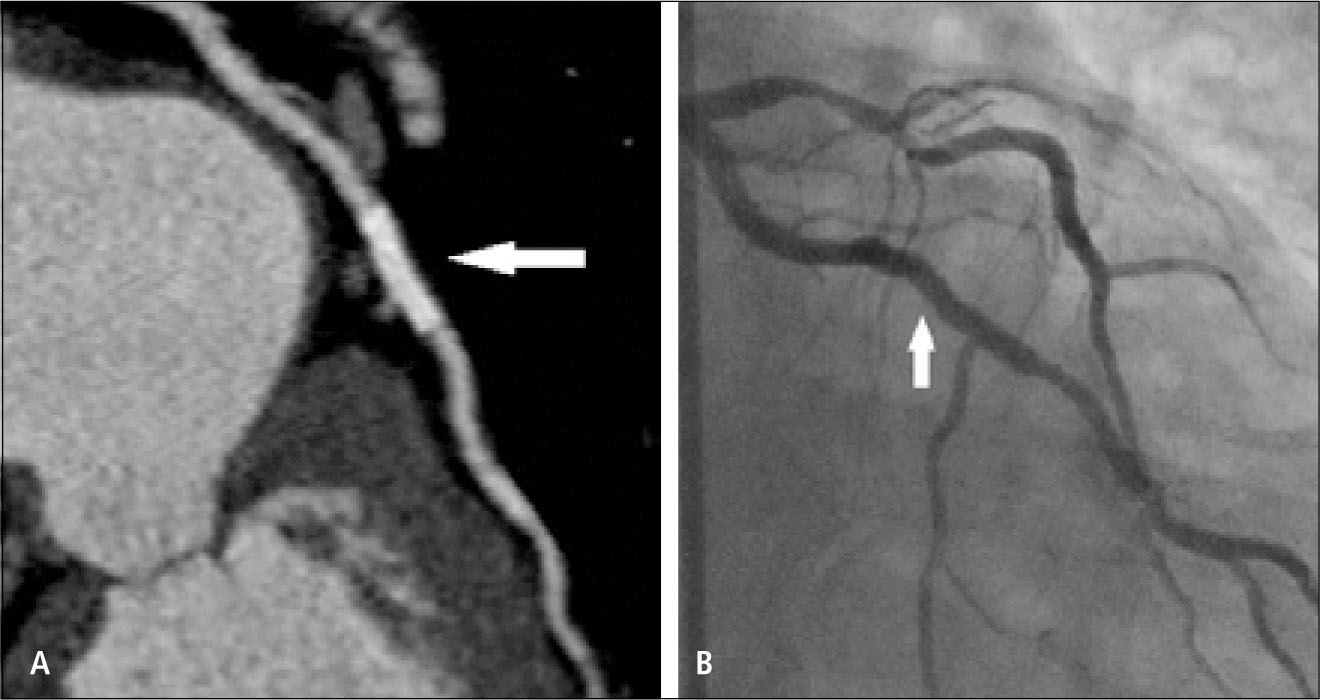
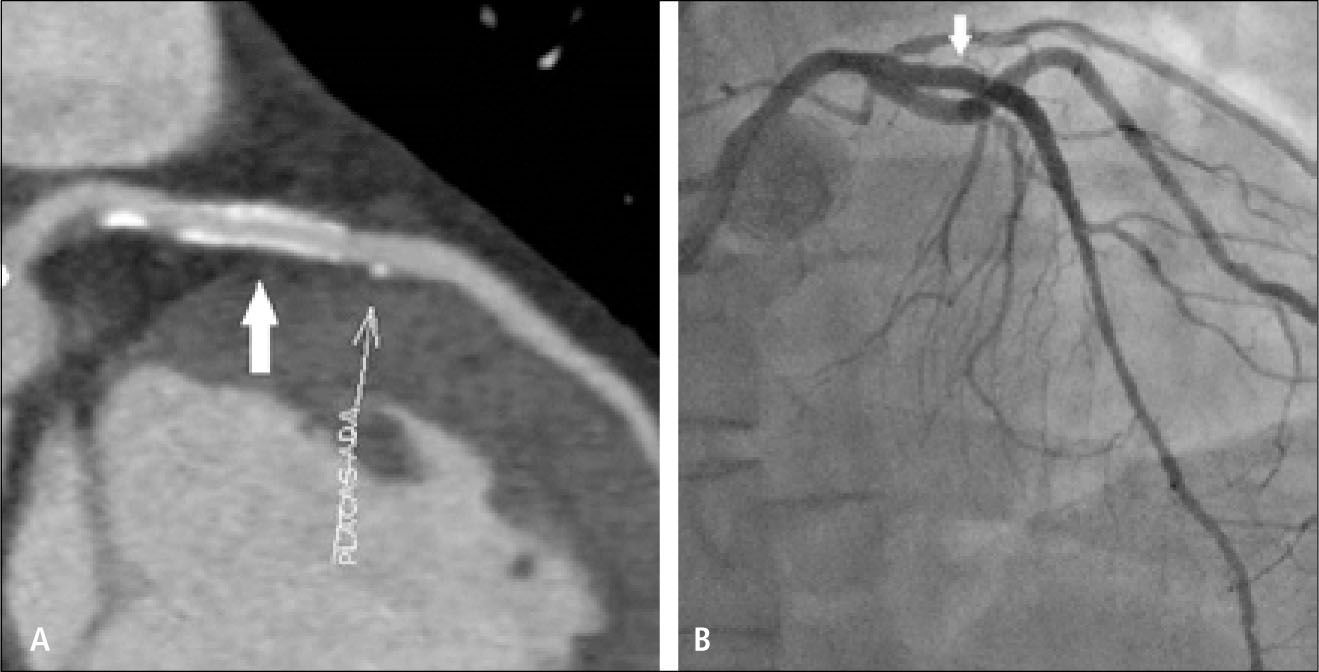
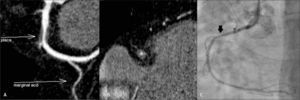
El estudio contrastado permite evaluar las arterias coronarias, su lumen y también su pared, lo que constituye una de las ventajas sobre la angiografía convencional que es una luminografía, y que por lo tanto subestima la enfermedad coronaria inicial en que se producen placas que crecen hacia afuera, con remodelamiento positivo (Figura 1). Este tipo de placas, con remodelamiento positivo, baja densidad, poco calcio y poco estenóticas son precisamente las que más se asocian a síndrome coronario agudo por rotura o erosión de la placa. El examen permite visualizar la extensión del compromiso ateromatoso, la composición de las placas (no calcificadas, calcificadas o mixtas), y estimar el grado de estenosis que producen (Figuras 2 y 3). La TC sigue teniendo menor resolución espacial que la angiografía convencional, que es de aproximadamente 0,1mm, por lo tanto la angiografía convencional tiene mayor precisión en la cuantificación de la estenosis. Cuando las calcificaciones son abultadas y extensas producen un artefacto en que aparecen más grandes de lo que son y oscurecen el lumen arterial y por lo tanto la medida del grado de estenosis a ese nivel se hace menos confiable.
Gran placa no calcificada con remodelamiento positivo en el segmento proximal de la arteria coronaria derecha. Reconstrucción curva (A) y axial (B) de la arteria coronaria derecha que demuestra placa con crecimiento extrínseco e importante reducción del lumen. C. Angiografía convencional que demuestra estenosis leve (flecha), subestimando el tamaño de la placa.
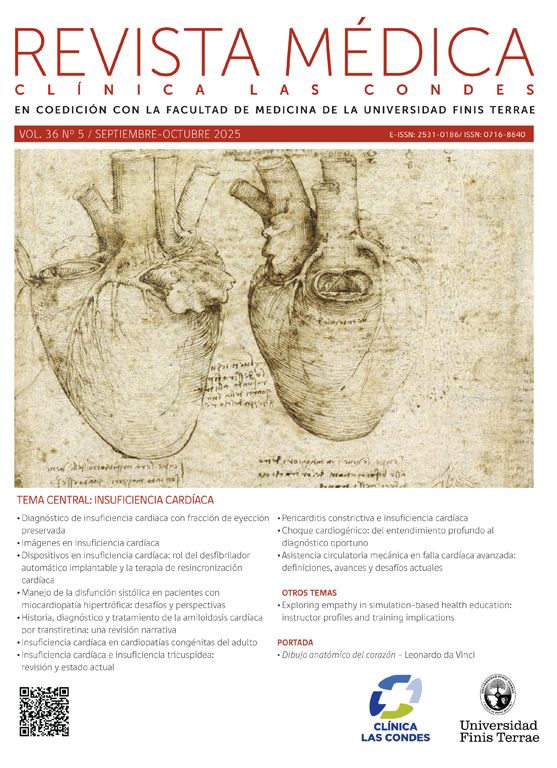
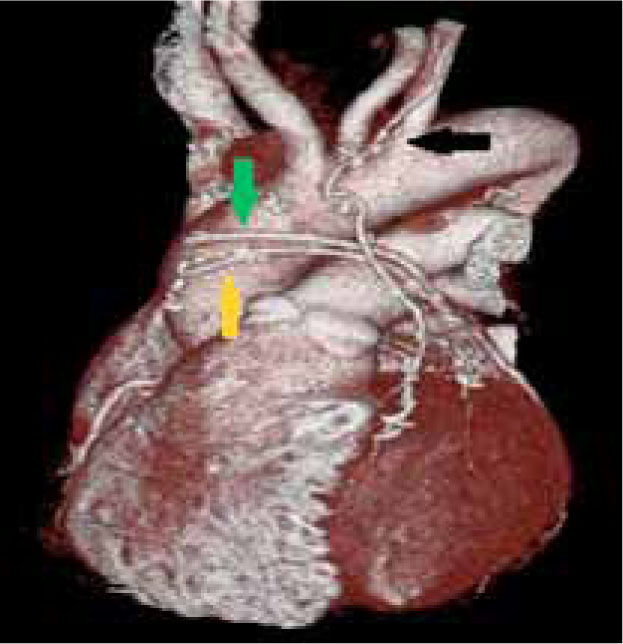
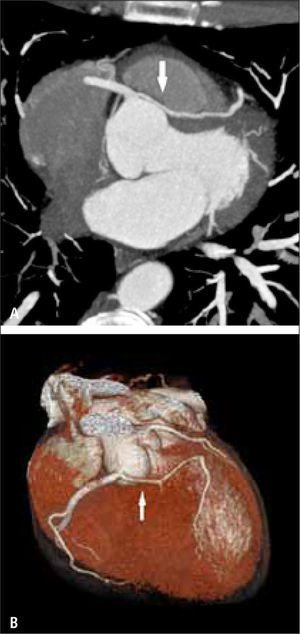
Al obtener imágenes en tres dimensiones y poder evaluar todo el corazón, también podemos detectar orígenes, cursos o terminaciones anómalas de las arterias coronarias y su relación con el resto de las estructuras (3) (figura 4), lo que también constituye una ventaja sobre la angiografía convencional que puede no lograr definir exactamente el curso de una arteria en las imágenes en dos dimensiones y opacificando solo el lumen.
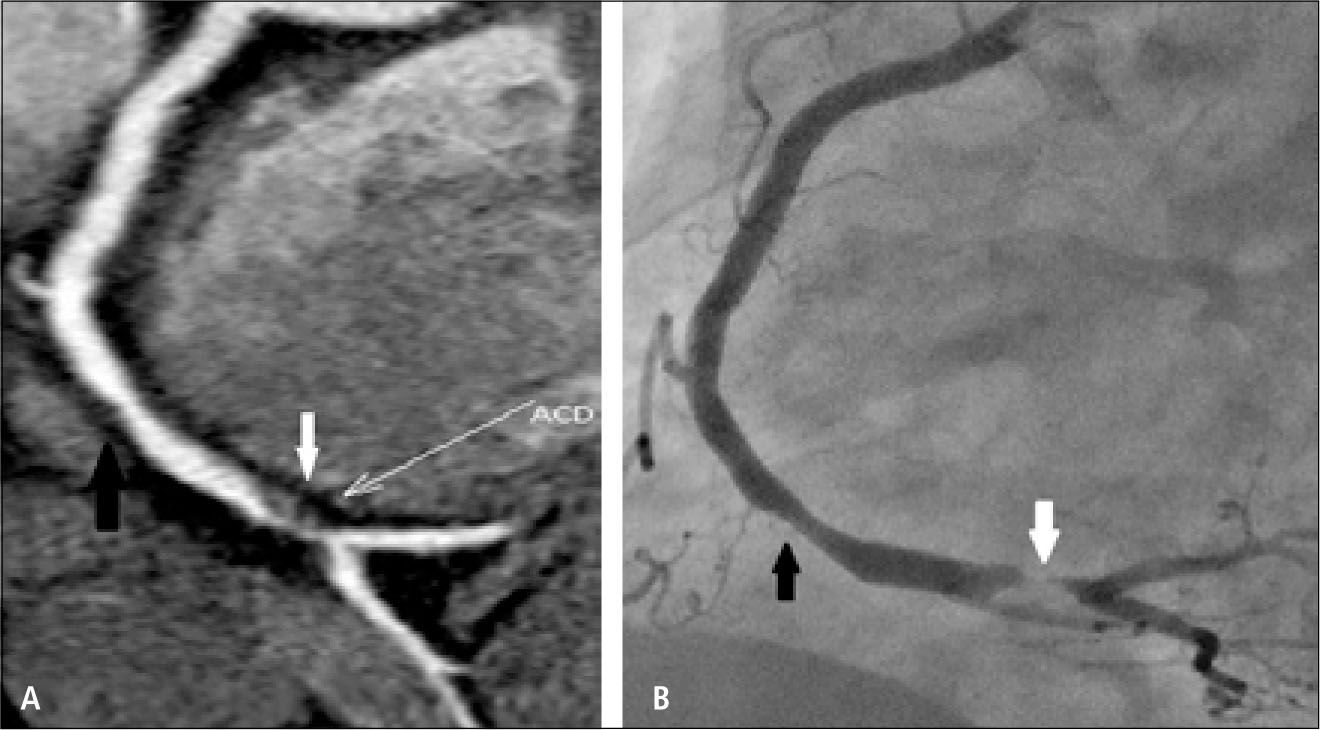
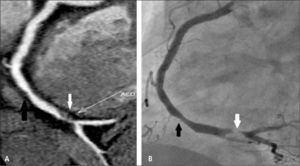
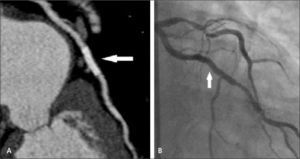
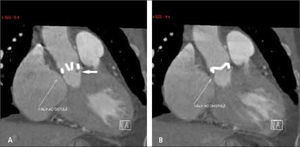
En pacientes que tienen stents coronarios, la posibilidad de evaluar el lumen y permeabilidad del stent dependerá de su tamaño, siendo más factible cuando tienen diámetros mayores a 3 mm. También dependerá del material del stent en cuanto a que tan denso aparezca en la tomografía computada oscureciendo el lumen (4) (Figuras 5 y 6).
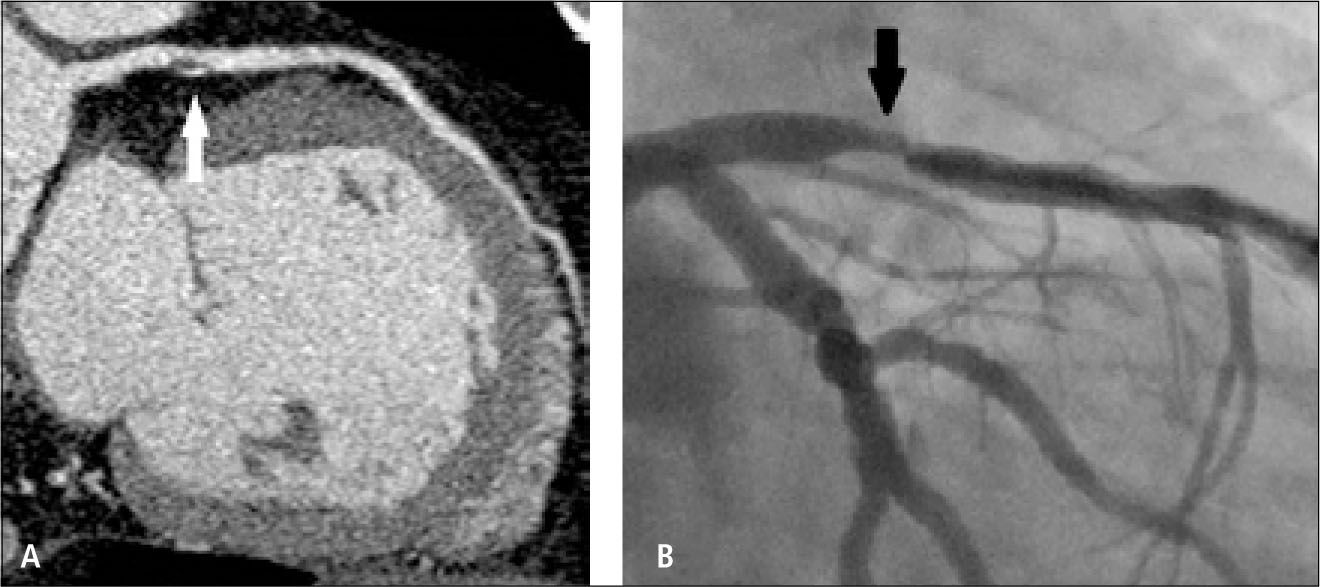
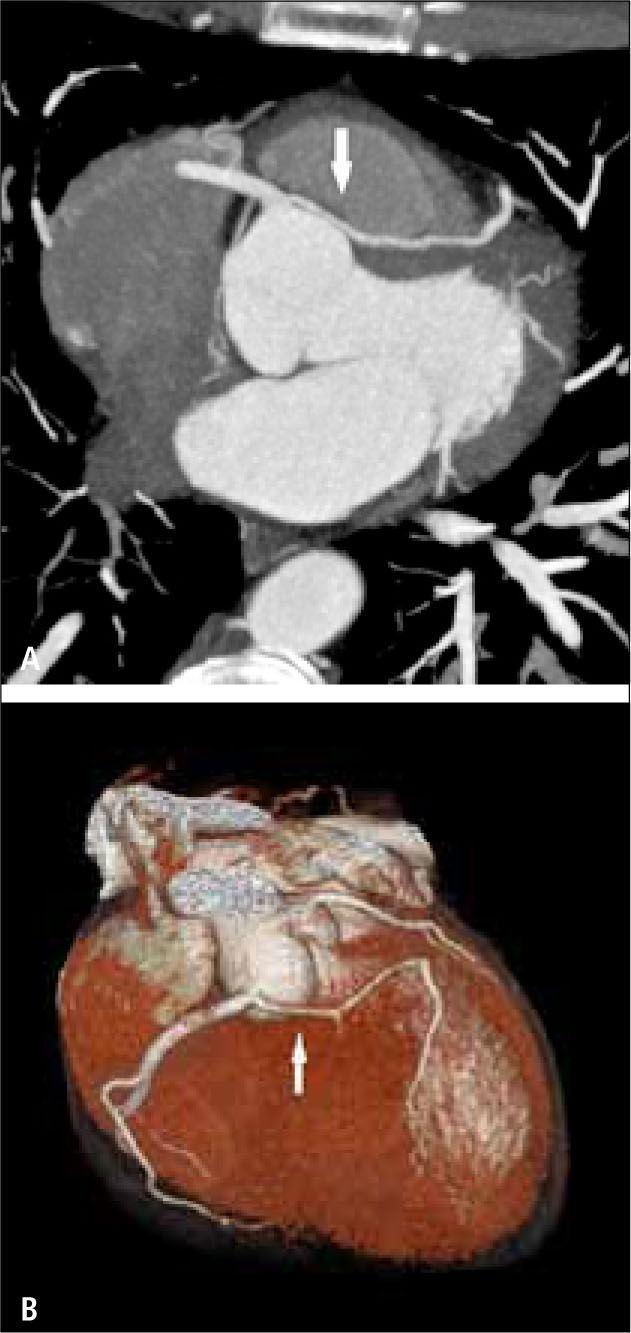
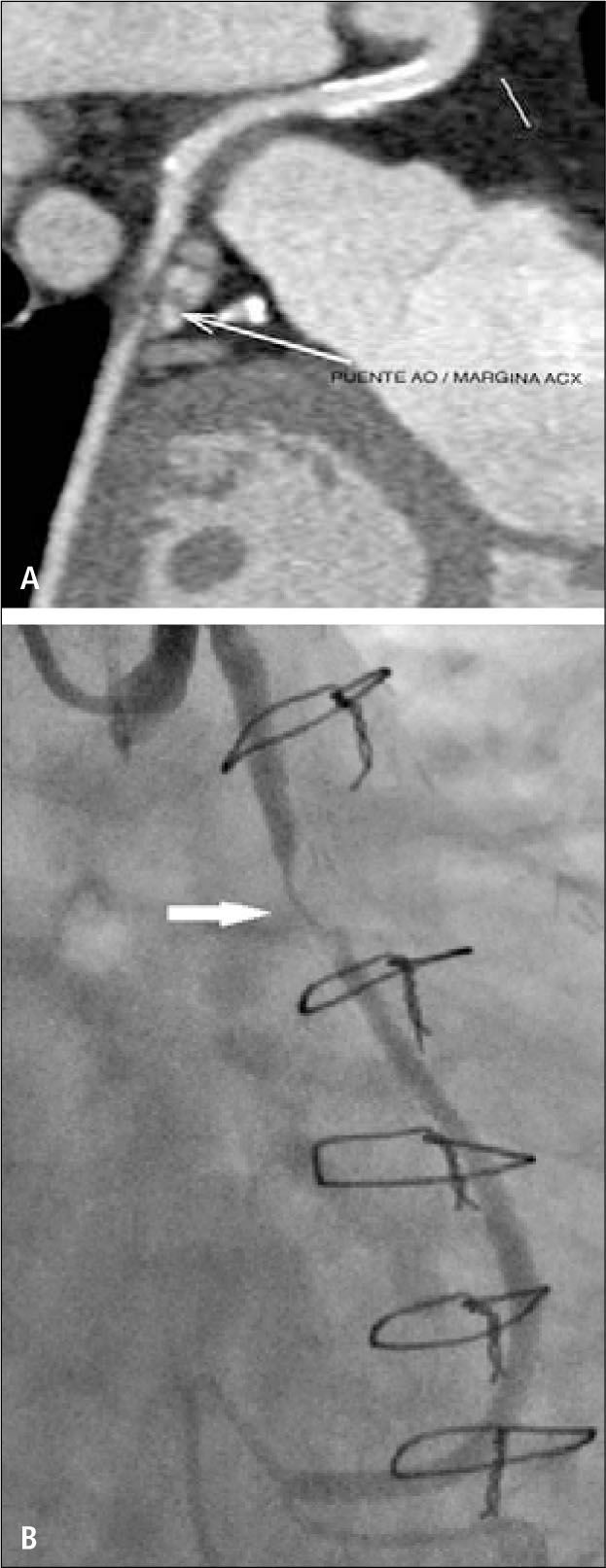
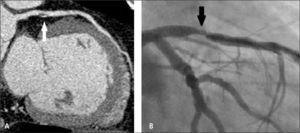
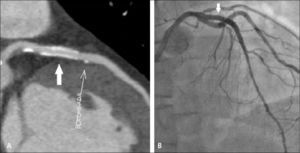
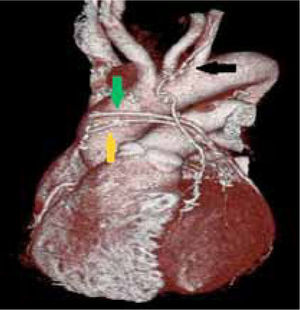
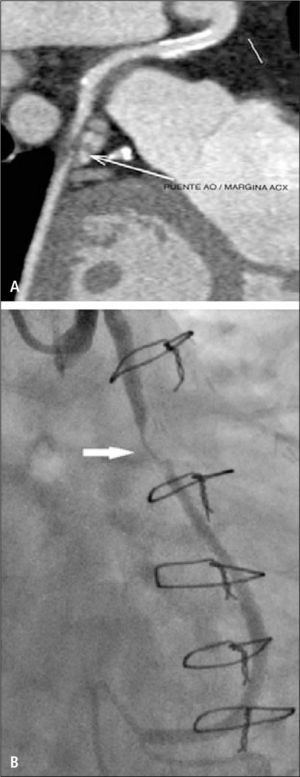
En pacientes con cirugía de revascularización miocárdica, la TC permitirá determinar permeabilidad de los puentes, presencia o no de áreas de estenosis, oclusión, aneurismas, trombos (5) (Figuras 7 y 8). También la anatomía de los puentes y sus anastomosis, la permeabilidad de los vasos distales a las anastomosis. Evaluar las arterias nativas proximales a las anastomosis se torna difícil, porque en la medida en que pasa el tiempo después de la cirugía, se van calcificando extensamente y su lumen ya no se puede visualizar adecuadamente.
Pacientes que han tenido cirugía cardiaca y deben ser reoperados se benefician de la TC cardiaca porque permite evaluar la anatomía general para ver la disposición de las estructuras del corazón y de los puentes en relación al esternón. Así, el cirujano tendrá una idea más clara de cuál es el mejor abordaje para evitar dañar estas estructuras en la reintervención. Una distancia menor a 1 cm entre estas estructuras y el esternón es crítica y debe ser informada (6).
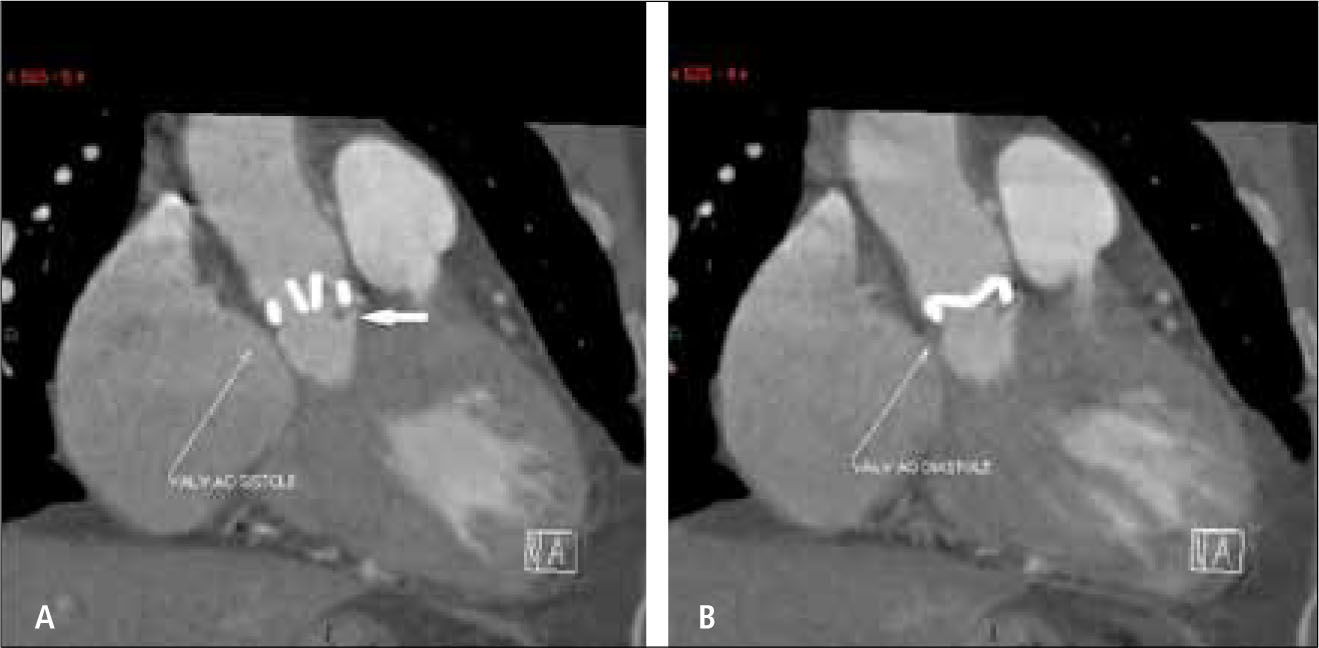
En pacientes con válvulas protésicas, especialmente metálicas, la TC permite evaluar la anatomía, presencia de complicaciones como seudoaneurismas, abscesos, obstrucción por formación de pannus, y también su grado de apertura y motilidad (7) (Figura 9).
En caso de patologías cardiacas congénitas, especialmente en adultos, la tomografía computada cardiaca permite realizar una evaluación anatómica detallada y también funcional.
Pacientes con fibrilación auricular que no responden a tratamiento médico y en quienes se desea realizar ablación por radiofrecuencia de los ostium de las venas pulmonares, la TC se efectúa para conocer la anatomía de las venas, su número, distribución, tamaño de los ostium, para servir de guía al procedimiento.
En pacientes que requieren instalación de marcapaso biventricular, la TC es útil para conocer la anatomía del seno coronario y sus venas tributarias, en cuanto a número, diámetros, ángulo de salida, también como guía al procedimiento, o bien si existe alguna alteración anatómica que impida la intervención.
Una gran ventaja de la TC sobre otros métodos de evaluación cardiaca, es que además permite visualizar el resto del tórax: pulmones, mediastino, pared torácica. Así se detecta patología asociada o bien hallazgos incidentales, y en muchos casos, otra patología que explique la sintomatología del paciente cuando la razón no es la enfermedad coronaria sospechada.
Resonancia magnéticaLas imágenes en resonancia magnética se obtienen en base a los protones de hidrógeno del cuerpo, la mayoría de los cuales se encuentran en las moléculas de agua. Cuando el paciente es colocado en el campo magnético del resonador, estos protones comienzan a rotar a una frecuencia proporcional a la fuerza del campo magnético, y como tienen una carga positiva, este movimiento genera un pequeño campo magnético. Estos pequeños campos magnéticos de los protones se alinean con el campo magnético mayor del equipo. Posteriormente se aplican pulsos de radiofrecuencia que le transmiten energía a los protones y que desvían la dirección de la magnetización que tenían. Cuando cesa este pulso de radiofrecuencia, los protones se relajan y vuelven a su alineación inicial, emitiendo energía de radiofrecuencia que es lo que captura y procesa el equipo para formar las imágenes.
Por esto, los riesgos asociados a la RM provienen de la aplicación de campos magnéticos y pulsos de radiofrecuencia, que pueden inducir movimiento en elementos ferromagnéticos (fundamentalmente fierro), producir calor y generar corrientes (8). Por lo tanto, las grandes contraindicaciones al examen son: presencia de implantes ferromagnéticos, marcapasos y defibriladores implantables, esquirlas o elementos metálicos en ojos o intracraneales, implantes cocleares, estimuladores de nervios, cables conductores. Para obtener información sobre la seguridad de realizar una RM en pacientes con dispositivos específicos existen varios sitios en internet, uno de los cuales es www.mrisafety.com. Para la RM cardiaca se utiliza habitualmente gadolinio endovenoso, y por lo tanto se debe evaluar además si existen contraindicaciones a su uso, habitualmente una VFG menor a 30 ml/min/1.73 m2, por el riesgo de que se produzca esclerosis nefrogénica sistémica.
Realización del examenUna vez descartadas todas las contraindicaciones a la realización de una RM y a la administración de gadolinio endovenoso, se acuesta al paciente en la mesa del resonador, se le colocan los electrodos para el registro electrocardiográfico y la antena receptora, y se instala una vía 18G. Según el diagnóstico presuntivo y según los hallazgos que se van encontrando durante el examen serán las secuencias de pulso específicas que se van a aplicar para obtener la información deseada. Por esto es fundamental la clara comunicación con el clínico antes de hacer el examen para diseñar el estudio en la forma más adecuada, porque una vez terminado el examen no se pueden reconstruir de otra forma las imágenes obtenidas, y entonces solo las secuencias que se adquirieron son las que se pueden analizar. El examen completo dura aproximadamente una hora, tiempo en el cual el paciente debe realizar múltiples episodios de apnea de hasta 15-20 segundos.
Indicaciones del examenLa RM tiene ventajas en la caracterización y por lo tanto está indicada en el estudio de las siguientes patologías (9):
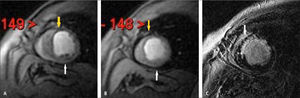
1) Patología isquémica: la RM permite evaluar función cardiaca, siendo el gold standard en las mediciones. Se miden los volúmenes ventriculares, fracción de eyección, masa miocárdica, se analiza la contractilidad global y segmentaria. Una vez inyectado el gadolinio endovenoso se hacen secuencias de perfusión, que permiten ver el paso de sangre desde el lado derecho, al lecho pulmonar, al lado izquierdo y posteriormente a través de las arterias coronarias la irrigación del miocardio. Esto permite detectar zonas de hipoperfusión que traduzcan isquemia, especialmente si se realiza un estudio de stress con adenosina o dipiridamol, en que se compara la perfusión en reposo y en stress. Cuando se adquieren imágenes a los 10-15 minutos de inyectado el gadolinio, se detectan zonas no viables, que concentran el contraste ya sea por acumularse en el espacio intracelular por membranas celulares rotas en el contexto de infarto agudo, o acumularse en el espacio extracelular en el tejido fibroso del infarto crónico (Figura 10). Detectar zonas no viables hace la distinción entre alteración de la contractilidad por infarto, o por miocardio aturdido o hibernando. El miocardio aturdido o hibernado, que es viable, podrá beneficiarse de revascularización miocárdica, a diferencia del miocardio infartado, que no mejorará posterior a la cirugía. En el contexto de infarto agudo, con el gadolinio endovenoso se logra detectar zonas de obstrucción microvascular que se ubican en la región subendocárdica, y que de existir determinan un peor pronóstico para el paciente (10).
Imágenes de RM en eje corto que demuestran isquemia subendocárdica de pared inferior (flecha blanca) e infarto casi transmural de pared anteroseptal y anterolateral (flecha amarilla). A. Secuencia de perfusión con stress que demuestra defectos en pared inferior y anterior. B. Secuencia de perfusión en reposo que muestra reversibilidad de defecto en pared inferior. C. Adquisición tardía post-gadolinio que demuestra impregnación de pared antero-septo-lateral por infarto y ausencia de impregnación de pared inferior por isquemia reversible.
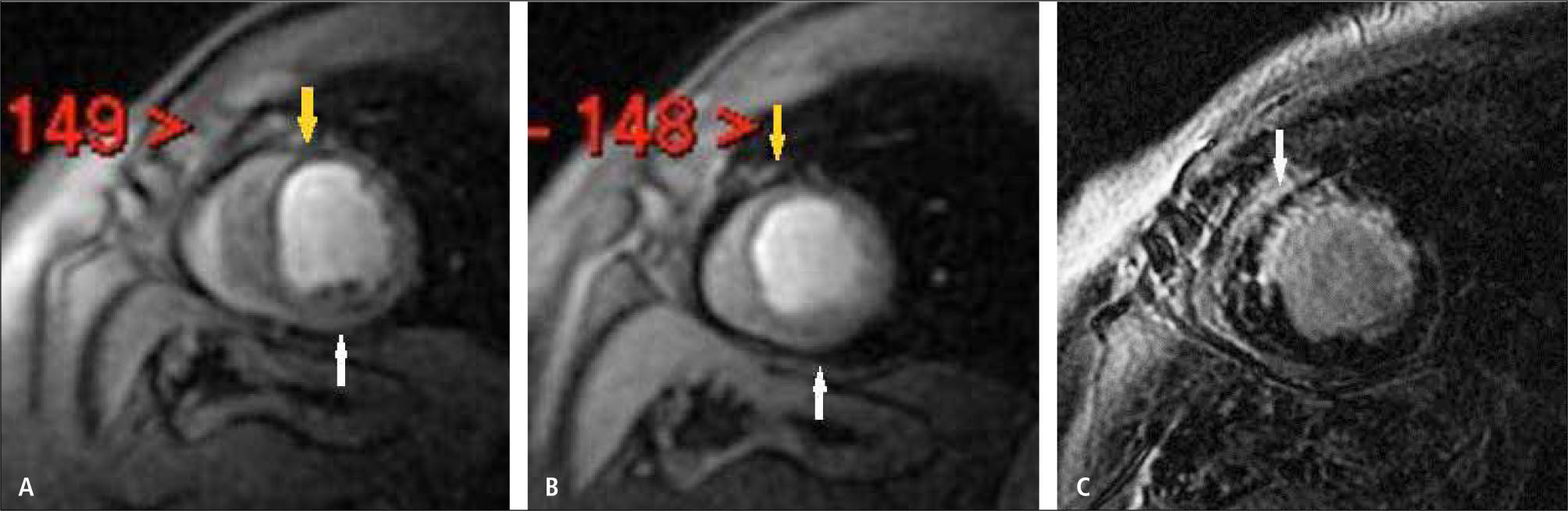
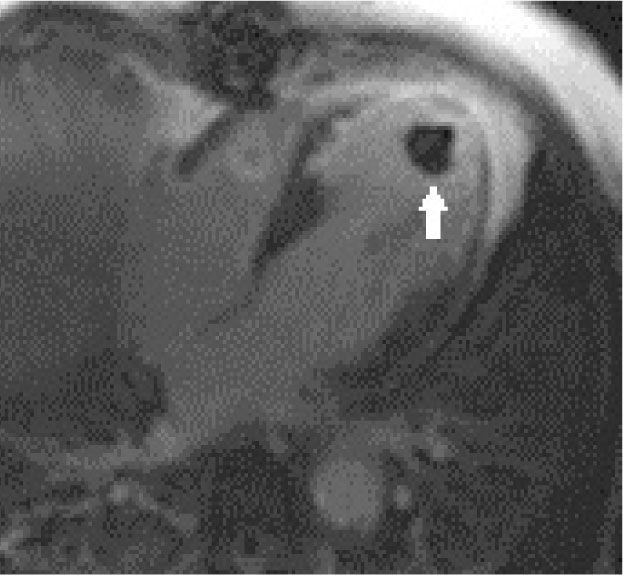
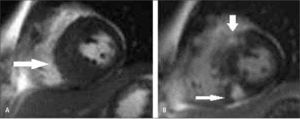
2) Cardiomiopatías: la RM permite caracterizar las miocardiopatías (MCP) midiendo volúmenes, contractilidad, masa, flujos. En la MCP hipertrófica logra identificar la distribución de la hipertrofia, determinar si genera obstrucción al tracto de salida del ventrículo izquierdo e insuficiencia mitral asociada, detectar con el uso de gadolinio endovenoso zonas de fibrosis que potencialmente se conviertan en focos de arritmia (Figura 11). Además evalúa los resultados posteriores al tratamiento con ablación percutánea de las zonas hipertróficas o resección parcial del septum interventricular. En la MCP dilatada, además de las mediciones funcionales, se logra según el patrón de impregnación con gadolinio, definir si la causa es o no isquémica. En la MCP restrictiva determinar además si la causa es depósito de sustancias como amiloide. Con técnicas especiales se puede determinar el grado de infiltración miocárdica por fierro en casos de hemocromatosis, muy útil para la detección precoz y oportuno tratamiento, ya que las mediciones de ferritina sanguínea y biopsia hepática no reflejan lo que pasa en el corazón, y la ecocardiografía se altera en etapas más tardías. Frente a la sospecha de cardiomiopatía ventricular derecha arritmogénica, la RM es uno de los pilares en el diagnóstico, permitiendo detectar infiltración grasa o fibrosis en la pared ventricular derecha, formación de aneurismas y áreas de disquinesia, y evaluar el tamaño de las cavidades. Frente a la sospecha de miocarditis, la RM detecta zonas de edema, de impregnación tardía con gadolinio que traducen muerte celular y fibrosis, compromiso del pericardio asociado (Figura 12). En casos de no compactación del ventrículo izquierdo, con RM se hace el diagnóstico según los criterios de espesor de la pared, se evalúa función, presencia de trombos y posibles zonas de fibrosis que generen focos de arritmia.
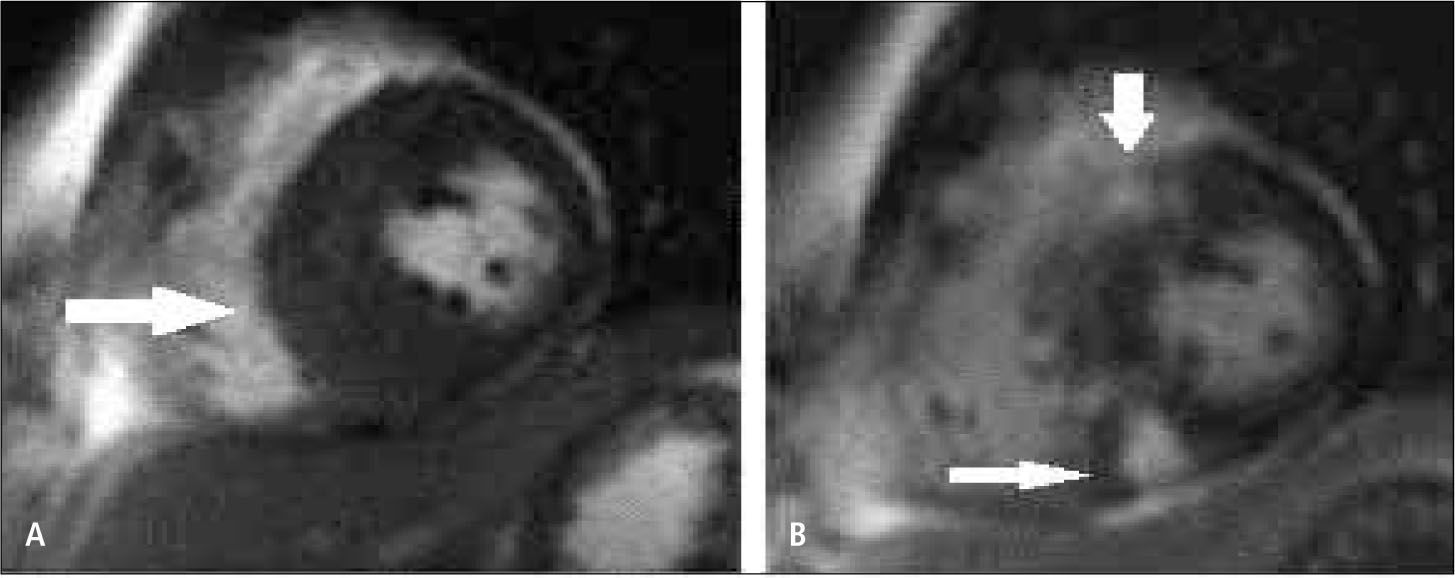
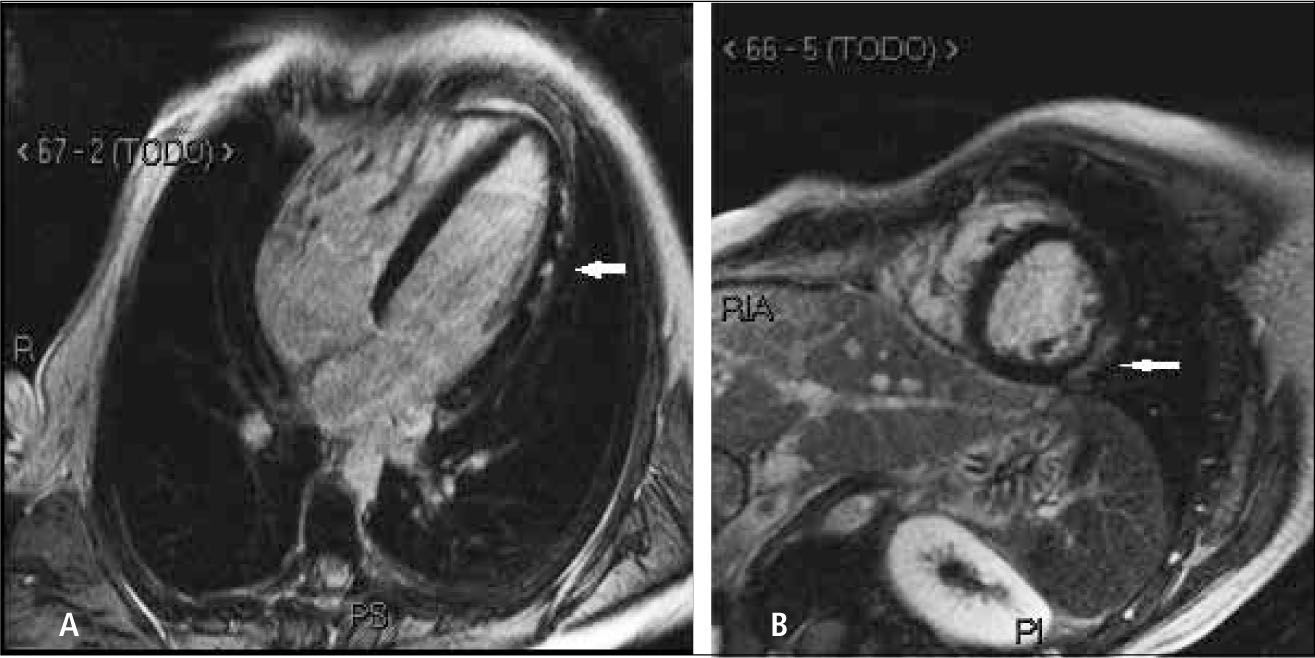
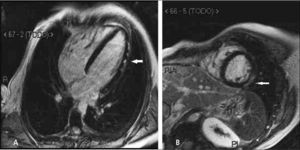
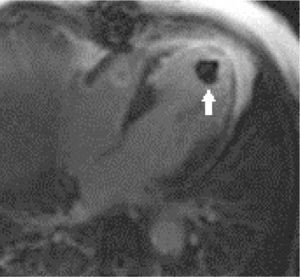
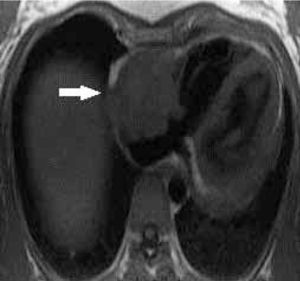
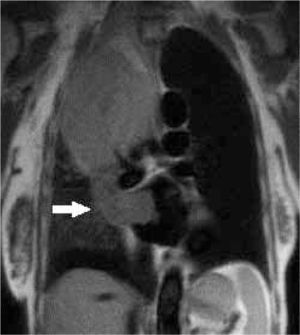
3) Masas cardiacas y pericárdicas: la gran ventaja de la RM es la posibilidad de ver todo el corazón y tórax sin problema de “ventana” como la ecocardiografía, y la gran resolución de contraste entre los tejidos que permite caracterizar las masas para así poder establecer un adecuado diagnóstico diferencial y en algunos casos sugerir un único diagnóstico. De todas las “masas”, lo más frecuente es que se trate de trombo, que con RM se va a poder detectar (Figura 13). Y del total de masas tumorales, las más frecuentes son las metástasis, y con los distintos hallazgos en RM se puede definir si se trata de metástasis, tu primario benigno o maligno (Figura 14 y 15).
4) Enfermedad pericárdica: el examen de primera elección en la evaluación de patología pericárdica es la ecocardiografía. La RM se hace útil en casos de derrames loculados, con contenido sanguíneo que pudiera traducir patología tumoral, en el contexto de pericarditis. También en pericarditis constrictiva, en que se evalúan las áreas de engrosamiento y restricción del pericardio, la implicancia funcional en la motilidad y volúmenes cardiacos y con gadolinio endovenoso zonas de fibrosis y adelgazamiento del miocardio adyacente que contraindiquen una pericardiotomía como tratamiento. También es útil en las patologías congénitas, como ausencia total o parcial de pericardio, quistes, divertículos.
5) Enfermedad valvular: se pueden medir los flujos a través de las válvulas para cuantificar grados de estenosis e insuficiencia y evaluar además su repercusión en la anatomía y función cardiaca.
6) Cardiopatías congénitas: esta es una gran indicación para la RM, pues es una examen que no emite radiación ionizante en esta población joven y que se realiza controles frecuentes, que permitirá evaluar toda la anatomía del tórax por otras anomalías vasculares asociadas, y que cuantifica función cardiaca, complicaciones postoperatorias como estenosis, insuficiencias, mal funcionamiento de shunts, entre otros.
SíntesisLa tomografía computada y resonancia magnética son dos modalidades de imagen distintas con diferentes utilidades en la evaluación del corazón.
La tomografía computada, por su alta resolución espacial permite una adecuada visualización de estructuras tan finas como las arterias coronarias, pudiendo además evaluar función cardiaca y el resto de la anatomía cardiaca y torácica. Sus grandes desventajas son la radiación que emite y la dificultad en analizar adecuadamente el lumen arterial en caso de existir extensas calcificaciones y en stents menores a 3 mm de diámetro. Tiene menor resolución espacial que la angiografía convencional, por lo que es menos precisa en la estimación del grado de estenosis y en la evaluación de ramas finas.
La resonancia magnética tiene alta resolución temporal, por lo que es un gran examen para evaluar función cardiaca. Su alta resolución de contraste permite buena caracterización de los tejidos con lo cual es muy útil en la evaluación de masas cardiacas y pericárdicas. Permite obtener información sobre perfusión, viabilidad miocárdica, áreas de fibrosis, depósito anómalo de sustancias en el miocardio. Además realiza medidas de flujo, con lo cual se logra cuantificar patología valvular y evaluar compromiso funcional en patologías congénitas operadas. No emite radiación ionizante, lo que es una gran ventaja especialmente en población joven o pacientes que requieren varios estudios de control en el tiempo. Tiene menor resolución espacial que la tomografía computada por lo que habitualmente no se indica para la visualización detallada de las arterias coronarias. Es un estudio largo y que requiere la colaboración del paciente para un buen resultado.
La autora declara no tener conflictos de interés, con relación a este artículo.