Las pandemias y otras catástrofes de alto impacto sanitario azotan periódicamente a la humanidad, aumentando desproporcionadamente la demanda por atención en servicios de urgencia, unidades de cuidados intensivos y medios de soporte vital avanzado. Este desequilibrio obliga a una compleja toma de decisiones en que se deben asignar recursos proporcionalmente escasos en relación a una gran demanda. Así, los equipos clínicos asistenciales necesitan actuar bajo criterios consensuados, que orienten sus decisiones y alivien la pesada carga moral de seleccionar pacientes para terapias, en detrimento de otros. El triaje es una estrategia que permite establecer, bajo racionalidades propias a cada escenario, objetivos y criterios que faciliten la toma de decisiones complejas para el logro del mejor resultado. Estas estrategias deben considerar el marco de valores intangibles que apreciamos y que nos identifican cultural y socialmente, como son el respeto a la vida, la igualdad, la justicia y la libertad. Sin embargo, en escenarios excepcionales como el de la actual pandemia COVID-19, en que el sistema sanitario puede no dar abasto, deberán establecerse objetivos prioritarios, como salvar la mayor cantidad de vida, del modo más humano, justo y eficiente posible. A la vez, deberán redefinirse jerarquías en los valores y principios clásicos de la práctica clínica cotidiana, adecuadas a la catástrofe sanitaria, bajo una ética propia de la salud pública, el mayor bien para la mayoría y el mejor cuidado de los que no pueden ser curados.
Pandemics and other global disasters regularly overwhelm humankind. These catastrophic events suddenly increase demand for health-care in emergency services, intensive care units, and for advanced life support devices. This imbalance requires complex decision-making in which scarce resources must be allocated in relation to high demand. Thus, health-care teams need to act under consensus criteria that guide their decisions and alleviate the heavy moral burden of selecting patients for therapies, excluding others. Triage is a strategy that allows to establish, under appropriate rationalities, objectives and criteria that facilitate complex decisions to achieve the best results. These strategies should consider the framework of intangible values that we appreciate and identify us culturally and socially, such as respect for life, equity, justice and freedom. However, in exceptional scenarios such as the current COVID-19 pandemic, where the health system may be overcome, priority goals should focus in order to save as many lives as possible and by mean the most humane, fair and efficient way possible. At the same time, hierarchies of classical values and principles of daily clinical practice should be redefined in an appropriate way to face this catastrophic scenario, under an ethics for public health, the greatest good for the most and the best care of those who cannot be cured.
“La única errónea es la que pretende ser la única” - José Ortega y Gasset
Desde siempre, el ser humano se ha desarrollado en una realidad de recursos limitados ante necesidades ilimitadas. La provisión de servicios de salud no hace excepción a lo anterior. Baste recordar algunos hitos en la historia de los avances médicos, como las máquinas de diálisis, las vacunas y los órganos para trasplantes, para dimensionar la asignación de recursos escasos ante nuevas necesidades.
La pandemia causada por el coronavirus SARS-CoV-2 desde comienzos del año 2020, ha impactado con alta morbimortalidad a muchos países y ha significado una sobrecarga agobiante a los servicios sanitarios, tanto ambulatorios, como especialmente hospitalarios de mayor complejidad. Además, ha acarreado abrumadoras consecuencias económicas, sociales y de salud mental. En muchos países, la demanda por camas de Unidades de Cuidados Intensivos (UCI) y medios de soporte vital avanzado, ha enfrentado a los equipos de salud a difíciles decisiones en la asignación de estos recursos, ante una demanda que ha excedido largamente la oferta tradicional, con la consecuente encrucijada moral de decidir a quienes tratar y a quienes postergar o excluir.
En tales circunstancias, se ha consolidado el concepto de “Triage” o triaje (en español), desde sus primigenios escenarios de evacuación de heridos en las guerras napoleónicas, hasta el escenario actual del rescate prehospitalario y actuación de servicios de urgencia ante desastres con víctimas masivas. Una especial priorización se usa a diario en las unidades de emergencia, clasificando la inmediatez en la atención de acuerdo a criterios de gravedad/riesgo vital, pero en este modelo, todos los pacientes serán atendidos y la única diferencia será el orden de atención. En contraste a lo anterior, en otros sistemas de triaje y ante la imposibilidad de atender a todas las personas afectadas, habrá pacientes excluidos del óptimo tratamiento. Esta dramática circunstancia enmarca el eje temático de este escrito1,2.
Los objetivos de este artículo de revisión descriptiva-narrativa, son en primer lugar, entregar una breve reseña de dos avances paradigmáticos de la medicina y sus encrucijadas éticas ante la dispar relación entre oferta insuficiente y una alta demanda por equipamiento de soporte vital. En segundo lugar, se expondrán fundamentos éticos-valorativos que permiten orientar, del mejor modo, la toma de decisiones en el complejo problema de asignar recursos de cuidados intensivos ante una demanda que sobrepasa largamente su disponibilidad.
2DINAMARCA 1952: LA POLIOMIELITIS BULBAR Y LA PARÁLISIS RESPIRATORIAComenzando el siglo XX, el soporte para enfermos incapaces de respirar por sí mismos eran grandes cilindros metálicos (“pulmones de acero”) que actuaban por presión negativa, en que sólo la cabeza del paciente quedaba fuera de la cámara. Eran muy escasas en cualquier centro hospitalario y en aquellos años, una falla respiratoria grave significaba la muerte de quienes la padecieran3.
En agosto de 1952, se desató una pandemia de poliomielitis en Europa del norte, con grave afectación bulbar. En Copenhague, Dinamarca, la epidemia fue particularmente agresiva y estos hechos se desarrollaron en el Blegdam Hospital, donde disponían de un solo “pulmón de acero”. En los días más críticos de esta epidemia, llegaron a recibir 70 pacientes diarios con “polio bulbar” con una mortalidad cercana al 90%. Los equipos de salud asistían a pacientes que, estando conscientes, apenas podían respirar y fallecían por asfixia, cianóticos y ahogados en sus propias secreciones.
El anestesiólogo Bjorn Ibsen, puso en práctica un simple sistema de asistencia respiratoria, por traqueostomía y ventilación positiva con bolsas de goma y un circuito de captura del CO2. Fueron necesarios más de 1.500 estudiantes de medicina, odontología y enfermería, ventilando manualmente en turnos de 4 a 6 horas, para mantener con vida a centenares de pacientes. Así, la mortalidad de esta grave forma de poliomielitis logró reducirse a 25%, dando inicio a una moderna comprensión de la fisiología respiratoria, de los gases sanguíneos y del equilibrio ácido-base, además de impulsar el rápido desarrollo de ventiladores de presión positiva. De paso, contribuyó a la creación de las primeras unidades de cuidados intensivos en el mundo.
Esas dramáticas semanas marcaron a toda una generación de estudiantes y profesionales sanitarios. El sistema de Ibsen brindó la oportunidad de ayudar efectivamente a los pacientes que necesitaran ventilación asistida. En este caso, la oferta de soporte vital aumentó suficientemente en muy breve plazo, cambiando el estándar de ventilación a presión negativa por el beneficioso sistema de presión positiva. De paso, demostró el talante moral de cientos de jóvenes estudiantes de la salud que, a riesgo de contagiarse y con enorme altruismo, asumieron su rol vocacional sin titubear, contribuyendo a solucionar un problema de vida o muerte para centenares de pacientes4.
3SEATTLE 1960: EL RIÑÓN ARTIFICIALLa insuficiencia renal crónica (IRC) terminal y sus devastadoras consecuencias metabólicas son conocidas desde hace siglos, sin que hubiese terapias efectivas para el fatal estado de “uremia”. Desde 1914 se comenzó a desarrollar complejos “riñones artificiales”, pero la necesidad de tener que denudar una arteria y una vena cada vez que se realizaba el proceso, imponía serias complejidades a esta experimental terapia5,6. En 1960, el Dr. Belding Scribner desarrolló una fístula arterio-venosa sintética, que permitía repetidas punciones con mínimos eventos adversos vasculares y que salvaría a millares de enfermos renales terminales7. Este invento permitió iniciar efectivamente la hemodiálisis crónica, permitiendo a estos pacientes retomar una vida prácticamente normal. Inmediatamente se evidenció la escasez de este recurso, para miles de nefrópatas que veían en esta máquina, la esperanza de recuperar su salud y prolongar su vida.
En Estados Unidos de Norte América (EE.UU.), se creó el Seattle Artificial Kidney Center, con nueve máquinas, que obviamente no dieron abasto para una súbita demanda por este tratamiento. Las compañías de seguros se negaban a cubrir el elevado costo del procedimiento, aduciendo su carácter experimental. Con una capacidad máxima de 36 pacientes en diálisis y centenares llegando de muchas latitudes, esta impensada demanda puso a este centro, en una encrucijada de proporciones. Se creó el Admissions and Policy Committee, para consensuar criterios de priorización del acceso a diálisis, evitando arbitrariedades en la selección de los candidatos. Siete personas anónimas trabajaron arduamente para definir criterios de priorización. Como relata Albert J. Jonsen “el programa de diálisis de Seattle, con su inusual proceso de selección, fue un ejemplo dramático de la nueva medicina, en su encuentro con la ética médica tradicional: una de las primeras terapias que efectivamente sirvieron de soporte vital supuso un reto para la lealtad del médico con su paciente individual… El problema de la selección de pacientes se generalizó a todo el campo de los trasplantes y del uso de otros recursos escasos”8.
El Comité de Admisión a Diálisis de Seattle introdujo el concepto de “valor social” como uno de los criterios para determinar quiénes debían acceder al tratamiento. Se incluía la edad, estado civil, cargas familiares y antecedentes médicos, entre otros, para vislumbrar la potencial contribución al bien común de los seleccionados. Sin embargo, el concepto y el mismo Comité, fueron criticados como discriminatorios, por los medios de comunicación, sociedades científicas y filósofos-eticistas. No obstante, ningún crítico propuso una solución efectiva al problema de dializar a centenares de pacientes que esperaban en este centro, cuya capacidad real permitía dializar sólo a 36 pacientes9,10.
Se hizo patente la necesidad del “Triaje Médico” ante la escasez de un recurso y la necesidad de decidir en forma racional, oportuna, fundamentada y aceptada por la sociedad. Además, quedó claro que los equipos sanitarios deben cumplir sus deberes del mejor cuidado a las personas, con la esperanza de hacer el mayor bien, no sólo al paciente individual, sino a la mayoría11. La puesta a punto de los programas de trasplante de órganos en esa misma década, obligó a reflexionar acerca de cómo proceder a una “justa asignación” de los siempre escasos órganos para trasplante.
Con el tiempo ha ido tomando fuerza la idea que “hacer el mayor bien a la mayor cantidad de personas”, es un objetivo correcto, pero que debe deliberarse en aspectos éticos que sustenten éste y otros objetivos en situaciones de escasez de recursos sanitarios. Pues surgen cruciales interrogantes como, por ejemplo: ¿se honra el principio de justicia e igualdad de oportunidades?, ¿a cuáles pacientes tratar y cómo se eligen?, ¿qué antecedentes se tomarán en cuenta?, ¿qué hacer con quienes no son priorizados? Desde entonces, los expertos han intentado consensuar criterios, que permitan a los equipos de salud priorizar correctamente en estas difíciles circunstancias y de paso, aliviar la pesada carga que recae sobre los médicos a cargo del cuidado de estos pacientes.
En tales circunstancias, ninguna estrategia es óptima, feliz, completamente justa ni exenta de dolor. Todos los cursos de acción posibles, serán en mayor o menor medida debatibles, eventualmente injustos y complejos de implementar, pues subyace el abrumador sentimiento de discriminación12. El deber profesional obliga a elegir el mejor curso de acción, que se suele llamar el “más ético”, menos doloroso y menos cuestionable en circunstancias de escasez. No obstante, debe quedar meridianamente claro que resulta éticamente inaceptable y es el peor de los cursos de acción, la inoperancia, la indecisión, la pobre planificación, la poca racionalidad o simplemente, las decisiones guiadas sólo por la emocionalidad y la ausencia de criterios consensuados.
Resulta bueno que la comunidad esté informada de los fundamentos que sustentan las estrategias de planificación, priorización y toma de decisiones en la asignación de recursos escasos. Esto permitirá comprender las limitaciones del sistema sanitario ante eventos de esta naturaleza.
4EL PRINCIPIO DE JUSTICIA EN LA ASIGNACIÓN DE RECURSOS ESCASOSEn esta pandemia, se ha levantado la preocupación por la “justicia” en la priorización de pacientes para UCI. Es obligación de los profesionales sanitarios tener claridad del concepto de justicia aplicable a su ámbito de acción profesional. El paradigma de la ética principialista de Beauchamp y Childress (1979) contiene los cuatro principios generales clásicos, de respeto a la autonomía del individuo, la no-maleficencia, la beneficencia y la justicia. Sus jerarquizaciones, criterios de mínimos o máximos y aplicación en el ámbito de lo privado o de lo público, han sido expuestos a lo largo de más de medio siglo de rico debate intelectual. Es útil hacer un breve análisis del principio de justicia, en la asignación de escasos recursos de apoyo vital en escenarios de catástrofes sanitarias.
La teología, la filosofía y el derecho, como disciplinas que cultivan saberes a veces relacionados, aportan variados sentidos del término “justicia” (por ejemplo: divina, popular, conmutativa, distributiva, social, penal, civil, restaurativa retributiva). En el ámbito individual, cada persona cree entender e interpretar el término de acuerdo a sus creencias y experiencias, entorno y cultura. Por ejemplo, desde una interpretación de “justicia igualitaria”, correspondería beneficiar por partes iguales a cada uno. Tal es así, que, en muchos países, este principio ha llevado a construir planes básicos de asistencia sanitaria bajo el espíritu de brindar a todos los habitantes, acceso igualitario a un “mínimo decente” o “mínimo decoroso” de prestaciones de salud iguales para todos, que debería cubrir ciertas necesidades básicas, sin caer en injusticias de discriminación o exclusión13.
Sin embargo, en el ámbito sanitario se tiende a relevar la “justicia distributiva” o “justicia social”, que se refiere a la asignación equitativa de “cargas” y “beneficios” para cada uno. De este modo, ciertas circunstancias individuales permiten reemplazar el sentido de igualdad, por la proporcionalidad del beneficio, de acuerdo a las necesidades de cada cual. Así, se advierte más bien que lo deseable para el mundo sanitario, (y probablemente en la mayoría de las actividades humanas) es la aplicación de una “justicia equitativa” en vez de una justicia igualitaria.
Lo anterior permite entender la justa estratificación de los impuestos, las justas asignaciones solidarias y subvenciones estatales sólo a los más necesitados y la justa asignación prioritaria de órganos para trasplante a quienes tienen más probabilidades de mayor sobrevida14.
En el escenario de una desmedida demanda por camas de UCI, la racionalidad y planificación para la asignación más justa y equitativa de recursos, es aquella que permite cumplir los objetivos principales con los medios disponibles. Tales objetivos deben construirse consensuadamente entre la comunidad de expertos, sociedades científicas, autoridad sanitaria y miembros de la comunidad.
Hay consenso en que todas las vidas humanas tienen máximo e igual valor. Entonces se debe también consensuar ideales derivados de esta apreciación, como pueden ser, vivir una vida de mejor calidad, una vida más larga, maximizando los buenos resultados, salvando la mayor cantidad posible de vidas y minimizando el riesgo, secuelas, daños o muertes, bajo el criterio del uso más eficiente de los recursos. Así, estos objetivos pueden ser la guía orientadora para construir criterios “justos” de priorización bajo un espíritu de justicia equitativa.
Sin embargo, también se debe considerar la Justicia desde la mirada de la Ética de la Virtudes, reflexión que se centra en el análisis y valoración de la riqueza interior (moral) del individuo y de los modos de interacción con otros, y no tanto en el cumplimiento de deberes/obligaciones o en el resultado final de una acción. “Más allá del Principio de Justicia, que supone vendas en los ojos para garantizar la imparcialidad, no discriminación y equidad, y más allá de la distribución de recursos limitados, como virtud, (la Justicia) es una manera de saber discernir, en cada momento y en cada paciente, lo qué es correcto dar a cada cual”. Así nos desafía Edmund Pellegrino, a practicar también la Justicia como una de las 7 virtudes cardinales de la excelencia en la práctica médica, en complemento a su apreciación en la Ética Principialista15.
5EL PENSAMIENTO UTILITARISTA: FUNDAMENTO DEL TRIAJE ANTE LA ESCASEZ DE RECURSOSEl Utilitarismo como doctrina de pensamiento tomó forma en la Inglaterra de los siglos XVIII y XIX, bajo las ideas de dos grandes pensadores, Jeremy Bentham y John Stuart Mill, respectivamente. Esta reflexión ética pondera la valoración de los actos en función de sus consecuencias. Por esta razón se le considera, junto con el “hedonismo” una de las dos vertientes de la doctrina “consecuencialista”. Si para la visión hedonista, la medida de una acción es “la cantidad de placer o felicidad” conseguida, para la visión utilitarista, la medida para ponderar lo bueno o malo, correcto o incorrecto de un acto, es su utilidad. Es decir, un acto es bueno o “valioso” si resulta útil. Y más aún si resulta en el mayor beneficio para el mayor número de individuos16.
Esta corriente de pensamiento ha tenido muchos detractores que señalan ciertas inconsistencias, pues se opondría en mayor o menor medida, a convicciones profundamente arraigadas en la moralidad occidental (más mediterránea o continental), como es la igualdad y la justicia, a la vez de criticársele por dar preminencia a lo cuantitativo por sobre lo cualitativo. A pesar de ello, el Utilitarismo pareciera robustecerse con la intención de sustituir toda teoría ética compleja, enrevesada en prioridad de deberes y escalas valóricas.
Otra crítica es que no serviría como guía de conducta a priori en casos individuales, cuando en ocasiones, no se puede anticipar la utilidad de una acción que, sólo en teoría, podría resultar beneficiosa para muchos. Especialmente en Medicina, con su propia incertidumbre de resultados, esta crítica cobra significado, por la heterogénea gama de consecuencias (buenas y malas) que puede acarrear un acto médico. Es decir, es una forma de ver la realidad que sólo se puede evaluar a posteriori. Los defensores del utilitarismo no advierten ninguna inconsistencia pues se amparan en las evidencias de resultados probabilísticos y los mejores estándares médicos que forman la Lex Artis, sabiendo que se aceptan sólo aquellas acciones que tienen mayores beneficios y menor riesgo.
Una crítica recurrente es que, en ocasiones, el pensamiento utilitarista sirve de aval para el aforismo “el fin justifica los medios”, especialmente cuando ciertos “fines” como la guerra o la esclavitud, con ganancia o utilidad para algunos y desgracia para otros, son rechazados universalmente. En ambos casos, el valor que nuestras sociedades actuales otorgan a valores como la paz y la sana convivencia entre los pueblos, y al inconmensurable valor que se da a la libertad, hacen de estos actos, cuestiones absolutamente inaceptables bajo ningún principio ni argumento filosófico17,18.
Otra crítica es que esta doctrina podría llegar a desproteger a las minorías. Siendo este último concepto muy flexible y se puede entender variadamente, la Oficina del Alto Comisionado para Los Derechos Humanos de la ONU19, describe a las minorías de acuerdo a su identidad nacional o étnica, cultural, religiosa y lingüística. Sin pretender abordar una respuesta al respecto, la porfiada realidad recuerda que hay circunstancias en que será imposible beneficiar a todos, como es el caso de las catástrofes con víctimas masivas o el caso de las listas de espera para trasplante de órganos, en que ningún país ha logrado satisfacer la demanda con una oferta equivalente.
Como sociedad siempre nos duele cuando algo se percibe injusto, al no lograr igual trato para todos. Pero hay consenso que, ante circunstancias excepcionales y bajo criterios racionales de priorización, el mayor bien para la mayoría, es un precepto de acción preferible a la inacción, a la asignación al azar, a la selección por capacidad de pago o por orden de llegada.
A pesar de las críticas o cuestionamientos al pensamiento “utilitarista”, su generalizada aceptación la ha instalado como el fundamento en la construcción de criterios “éticos” para la más justa (o menos injusta) asignación de recursos en situaciones sanitarias excepcionales como las descritas y es que tiene el fin de conseguir el mayor beneficio posible, a la vez de evitar el mayor daño posible. Se debe tener presente que este principio de “el mayor bien para la mayoría” no debe ser el único que oriente las acciones en tales circunstancias, sino que resulta imprescindible que se acompañe de la aplicación de otros principios que se señalarán más adelante, en este escrito.
No existe una teoría moral única, que sustente consensuadamente, las duras encrucijadas morales que deben enfrentar los médicos y sus equipos de salud, ante estos eventos catastróficos. Además de los resultados de morbi-mortalidad, recuperación funcional y retorno a la vida normal, el accionar y resultados de los equipos sanitarios debe ser conjugado con el uso eficiente de los recursos y otras acciones virtuosas como son la empatía y solidaridad, entregar un trato humanitario, cuidar la confidencialidad y privacidad del paciente, ser veraz al informar, brindar comunicación efectiva, ser prudentes y compasivos, ser fuertes y resilientes, entre otras20–22.
En EE.UU., el utilitarismo permeó con más fuerza, debido al carácter pragmático, visión de realidad y valoración por la utilidad práctica de sus quehaceres y emprendimientos. Allá, se la suele interpretar como la única teoría filosófica “responsable”, por tomar en cuenta las consecuencias de las acciones y sus repercusiones sobre el bien común. En cambio, muestran menor estima por las doctrinas que se desentienden de las consecuencias de una acción y que atienden más bien a los principios “dogmáticos” (como virtudes, valores o intencionalidad) que inspiran tales actos. Como señala el doctor en filosofía, Sergio Sánchez-Migallón, de la Universidad de Navarra, España23, “…la aparente simplicidad de la teoría utilitarista, le otorga una ventaja indudable para defenderse frente a la complejidad de otros sistemas morales, los cuales no se libran por lo general, de enfrentarse a difíciles conflictos de deberes. Esa simplicidad se ve bien reflejada en tres campos: primero, en su enunciado teórico, pues el utilitarismo sostiene un único principio, otorgándole una claridad y sencillez máxima; segundo en su descripción psicológica, pues lo único relevante para la moralidad es producir felicidad, obviando el complejo sistema de motivos, normas, virtudes…; y tercero en su aplicación, pues se trata de una misma doctrina tanto para la moral individual como para la pública”.
6ÉTICA DE SALUD PÚBLICATal como señala la Organización Mundial de la Salud (OMS), “a diferencia del tradicional énfasis de la bioética en la relación médico-paciente, la ética de la salud pública se centra en el diseño y aplicación de medidas para la vigilancia y mejora de la salud de las poblaciones”. En particular, en un escenario como la pandemia COVID-19, los gobiernos tienen la obligación de actuar oportunamente con primacía del interés general de la población. Señala la OMS, que, en este particular, “… los esfuerzos para contener la propagación de enfermedades infecciosas plantean complejas cuestiones sobre la conveniencia de restringir las elecciones (opciones) individuales para salvaguardar el bienestar común. Ejemplos de ello son el uso del aislamiento y la cuarentena…”24.
Los derechos e intereses individuales frente a los de la comunidad, obligan a una reflexión ética respecto a los valores a jerarquizar y respetar, cuando se trata de decisiones que afectarán a la mayoría. Entonces, si los cuatro principios de la bioética fueron concebidos como un marco referencial de la práctica clínica para el paciente individual, debe reflexionarse acerca de cuáles valores y principios constituyen un adecuado marco referencial para las particularidades que puede tener la Ética de la Salud Pública, cuyo foco se centra en el bienestar de las comunidades. Estos dos enfoques pueden resultar contradictorios pues, como señala Fernando García-López, “… el enfoque individual considera que las poblaciones son una mera agregación de los individuos, con lo que la salud de la población debería ser… el fruto del esfuerzo personal de los individuos que componen la sociedad. El enfoque colectivo, por el contrario, considera que en la salud pesan decisivamente los elementos estructurales, de modo que la salud debe ser fruto del esfuerzo organizado de la sociedad… en un extremo, una perspectiva completamente individualista, propone un Estado mínimo, limitado a hacer posible el ejercicio de los derechos individuales, en donde la salud pública se ciñe a aquellas acciones indispensables para el disfrute de esos derechos; en el otro extremo, una perspectiva que busca la salud colectiva, que para la salud pública significa promover aquellas intervenciones orientadas a la mejora de la salud de la población, aunque puedan colisionar con el ejercicio de algunos derechos individuales en circunstancias extraordinarias (ej: cuarentena)”25.
Se podría plantear que las recomendaciones éticas en la práctica clínica, en la que predominan los principios éticos de autonomía y de no maleficencia, podrían no ser apropiadas para una ética de la salud pública, donde predominarían los principios de justicia y beneficencia del colectivo social.
Dado que no existen modelos estandarizados ni completamente consensuados para armonizar la ética clínica y la ética de salud pública, es obvio que sus enfoques propios siempre plantearán debates respecto a sus principios jerárquicos y aplicables en situaciones como la pandemia COVID-19. La respuesta estriba en la naturaleza distintiva de la Salud Pública, que tiene varias características representativas de su marco ético26:
- a)
Se trata de un bien público o colectivo.
- b)
Su promoción supone una atención particular a la prevención.
- c)
Su implementación requiere a menudo de acciones gubernamentales.
- d)
Implica una intrínseca orientación hacia los resultados (pensamiento utilitarista).
En su enfoque esencial, la Ética de la Salud Pública introduce tensiones entre la autonomía de las personas y la necesidad de considerar el bienestar de las comunidades. Se advierte casi una colisión entre el enfoque utilitarista que orienta las acciones de la salud pública y un enfoque basado en los cuatro principios que buscan proteger individualmente a la persona enferma. En este aparente conflicto, los médicos y equipo sanitario deben comprender los alcances y fines de ambos enfoques:
- -
La Bioética principialista buscará proteger del mejor modo los intereses del paciente individual.
- -
La Ética de la Salud Pública buscará proteger del mejor modo a las comunidades, aun a costa de ciertas restricciones de los intereses y derechos individuales.
Con el fin de buscar la protección de las comunidades, será necesaria una coordinación centralizada, para el funcionamiento del sistema sanitario en redes, que permitirá hacer más eficiente el uso de todos los recursos disponibles. Es imprescindible que comités de expertos asesoren a la autoridad, desde sociedades científicas, mundo académico y cuerpos organizados de la sociedad civil. Todo lo anterior se fundamenta éticamente en la premisa que el valor de proteger a la población está por sobre toda otra consideración. Esta premisa justifica los estados de Excepción Constitucional que afectan el ejercicio de derechos individuales como el derecho a reunión y desplazamiento, mediante cuarentenas, cordones sanitarios y toque de queda nocturno, buscando disminuir las cadenas de contagio y proteger a la mayoría, bajo un enfoque de bien colectivo. Así, se jerarquiza el valor de la salud de la población, por sobre el valor de la libertad individual y permite exigir obligaciones de comportamiento personal en espacios públicos, como el uso de mascarilla o escudo facial.
En un sentido similar, el incremento de camas intensivas y equipos de ventilación mecánica, la transformación en UCI de pabellones quirúrgicos, salas de cuidados intermedios y salas de recuperación anestésica, apunta a aumentar la oferta de cuidados al paciente crítico, tal como se hizo en países que sufrieron precozmente las graves consecuencias de la pandemia27,28. Otras medidas que son coherentes con esta ética de la salud pública son la re-destinación de personal sanitario para cubrir los turnos de nuevos servicios y camas de UCI (por ejemplo, anestesiólogos), entrenamiento de médicos, de enfermería, otras profesiones sanitarias y personal técnico y administrativo, para conformar equipos que cubran las necesidades de cuidados de los pacientes en estas nuevas instalaciones, con el debido uso de equipos de protección personal. Además, siempre será valioso contar, como soporte a los equipos sanitarios, con el altruismo y solidaridad de los estudiantes universitarios en programas de especialización o estudiantes en práctica de carreras de la salud. Tales experiencias resultan invaluables en el camino de desarrollo moral, cívico y profesional de estos jóvenes. A lo anterior se suma la disponibilidad de residencias sanitarias para atención de baja complejidad, para mantener bien cuidados y aislados, por un tiempo apropiado, a los casos activos asintomáticos u oligo-sintomáticos que, de otro modo, podrían acelerar el ritmo de contagio del resto de la población.
Será primordial la pesquisa activa de los casos, con testeos masivos y educación de hábitos higiénicos básicos de la población, para contribuir a frenar la cadena de contagio29.
7IMPERATIVOS DE ACCIÓN MÉDICA ANTE ESCENARIOS DE ESCASEZ DE RECURSOSEl año 2006, en la antesala de una posible pandemia global por la Influenza “aviar” causada por el virus Influenza A H5N1 y la dificultad de producir suficientes vacunas a escala global, el médico oncólogo y bioeticista estadounidense Ezequiel Emanuel se planteaba la pregunta: ¿a quiénes vacunar si no alcanza para todos? Y sugería que más que intentar salvar “la mayor cantidad de vidas”, la mejor estrategia de priorización sería usar el criterio de maximizar la esperanza de vida, para brindar las mejores oportunidades de cumplir la mayor cantidad de ciclos vitales30.
En el caso de pandemias u otras catástrofes sanitarias, si la suma de todos los recursos UCI de un país no dan abasto para una demanda desmedida, se estará en una real situación de aplicación de “triaje”, priorizando a quienes se les asignará un cupo de UCI. Es cuando los profesionales de los equipos sanitarios deben estar informados y preparados para la adecuada toma de decisiones bajo ciertos criterios técnicos, pero, sobre todo, criterios éticos que permitan tomar “decisiones justas, equitativas y éticamente correctas” y de paso, aliviar la carga psico-emocional y moral que puede agobiarlos. Lo anterior se debe a que, como se ha mencionado previamente, el modelo de toma de decisiones de la práctica clínica habitual, está centrada en el paciente individual, regida por una bioética clínica asistencial, un marco deontológico explícito y el legado de una tradición hipocrática milenaria. Pero el modelo de toma de decisiones ante escenarios de catástrofes sanitarias, cambia rápidamente a una práctica clínica centrada en el bien común.
Tales imperativos deben estructurarse en bases a principios éticos que ayuden a conseguir el bien mayor (salud poblacional), los objetivos que orientarán las acciones para tales propósitos y los criterios consensuados de priorización de ingreso a UCI31–34.
- 1.
PRINCIPIOS ÉTICOS ESENCIALES A TENER EN CUENTA
Existen argumentos éticos y de racionalidad científica, que permiten armonizar la ética clínica tradicional, centrada en la persona individual, con la consideración de la ética del bien común y del cuidado de la población. Es conveniente recordar estos aspectos éticos generales, bajo la forma de principios que orientarán el actuar de los equipos de salud y que pueden colisionar con los usos y costumbres de una sociedad democrática que valora el libre albedrío y que a veces, se preocupa más por la defensa de los intereses individuales por sobre los intereses colectivos.
- a)
Trato igualitario: Se traduce en brindar a todos los pacientes igualdad de oportunidades para acceder a la atención de urgencia o ambulatoria, como primer eslabón en la cadena de asistencia sanitaria. Consecutivamente se deberá asignar el destino de cada paciente de acuerdo a criterios de afectación o gravedad, como pueden ser el domicilio, residencia sanitaria, unidades hospitalarias básicas, intermedias o de cuidados intensivos. Aún en estas unidades, todos los pacientes que se agraven y que tengan indicación serán considerados elegibles, sin exclusión, para luego aplicar los criterios de priorización según la disponibilidad de camas UCI.
- b)
No debe haber discriminación arbitraria: Las acciones de priorización de pacientes en escenarios de escasez de recursos, puede ser interpretado por las personas como un acto de discriminación. Sin embargo, lo que está realmente en juego es el concepto de “discriminación arbitraria”. Se la describe como toda exclusión o restricción que carezca de justificación razonable y que cause privación o amenace el ejercicio de los derechos fundamentales de las personas. Ocurre cuando se discrimina por motivos de raza o etnia, situación socioeconómica, ideología política, creencia religiosa, identidad de género, apariencia personal o discapacidad, entre otras. En el caso de una catástrofe sanitaria, la asignación de recursos escasos buscando el mayor beneficio a la mayoría se ha aceptado como una justificación más que razonable para priorizar a los pacientes con la mayor probabilidad de sobrevida.
- c)
Respeto a la Autonomía y derechos individuales: Los equipos tratantes deberán tomar decisiones de ingreso a UCI o retirada de sistemas de apoyo vital avanzado. Uno de los principios a respetar es la autonomía de los sujetos en sus voluntades anticipadas respecto a rechazar ingreso a UCI y/o a la aplicación de medidas extraordinarias de soporte vital. Respecto a excepciones al respeto de la autonomía individual, está la obligatoriedad de someterse a exámenes de pesquisa viral a viajeros que ingresan al país, o de portar mascarillas faciales en lugares públicos.
- d)
Proporcionalidad de los cuidados: Junto con velar por una atención de la máxima calidad y seguridad para cada paciente de acuerdo a sus necesidades, los equipos de salud deberán velar por cuidados proporcionales de acuerdo a la condición particular y pronóstico de la persona enferma, aún “reconociendo las limitaciones que impone la escasez de recursos”31.
- e)
Calidad de la información: Tanto médicos y equipos de salud, como autoridades y medios de información, tenemos la obligación de informar oportuna y verazmente. Los equipos de salud deberán informar diariamente a las familias, del curso y pronóstico de la enfermedad de su paciente.
- f)
Deber de no abandono: en tiempos de pandemias, se pone a prueba la verdadera vocación, el talante moral de las/los profesionales de la salud, que deben dar cumplimiento a la obligación profesional de cuidar a los pacientes infectados, considerando todos los riesgos personales y familiares que ello implica. En todos los códigos deontológicos se señala la preminencia del interés del paciente por sobre el interés de quienes lo cuidan. Esto ha quedado demostrado en incontables ocasiones, con miles de mártires anónimos entre el personal sanitario, a lo largo de la historia (peste negra, epidemias de cólera, viruela, influenza española, virus ébola, SARS, entre tantos otros ejemplos del altruismo que siempre ha caracterizado al personal sanitario).
Otra gran expresión de este deber, es el cuidado a prodigar para quienes están en condiciones terminales o de agonía, con la más compasiva y humana atención paliativa, procurando aliviar las aflicciones que más atormentan a estos pacientes como son el dolor, el miedo y la soledad. Los cuidados paliativos y de fin de la vida, a quienes no pueden ser salvados, representan una de las facetas más nobles del personal sanitario. Y si la muerte es inevitable e inminente, procurar que sea sin sufrimiento, en paz y con acompañamiento de sus seres más cercanos.
- a)
- 2.
OBJETIVOS SANITARIOS ANTE ESCENARIOS DE CATÁSTROFES Y ESCASEZ DE RECURSOS
Es esencial definir los objetivos sanitarios que se quieren lograr, previo a la definición de criterios de priorización para asignar escasos recursos. En este sentido, tales definiciones para la protección de la salud de la población, bajo criterios científicamente probados, racionalmente aceptables y éticamente fundamentados, podrán reflejar de un modo transparente, la manera en que la comunidad actúa buscando los mejores equilibrios entre la consecución del “bien común” y el respeto a los derechos individuales. Resulta que, ante circunstancias excepcionales como las que inspiran este escrito, las autoridades y la comunidad toda, están obligadas a plantearse nuevas prioridades y reformular la asignación de recursos en función de nuevos los objetivos sanitarios22,30,34. En pandemias como la actual COVID-19 y sus catastróficas consecuencias, estos objetivos sanitarios deben ser claros y estar éticamente fundamentados, con el concurso de, por ejemplo, expertos, sociedades científicas y representantes de la sociedad civil, que brindarán mayor legitimidad a las estrategias de control de la pandemia.
La primera medida de un hospital de alta complejidad que disponga de unidades de manejo de pacientes críticamente enfermos, es la creación de Comités de Triaje que incluyan expertos en medicina intensiva, medicina de urgencia y miembros del comité de ética asistencial, nombrados por la dirección médica del hospital. Estos comités deben ayudar en la difusión de pautas para la toma de decisiones, que contengan objetivos y criterios fundamentados de priorización de los recursos, que sirvan de guía de acción para los profesionales a cargo del cuidado de los pacientes críticos. Asimismo, deberán actuar como consultores en casos de decisiones éticas más complejas y no deben estar vinculados directamente en el cuidado clínico de estos pacientes30,32. La separación de roles entre este comité y médicos tratantes, tiene por fin cautelar la objetividad de juicios mediante el control por pares, manejar los conflictos derivados del compromiso emocional de los médicos con sus pacientes y contribuir a minimizar el estrés de todo el equipo clínico.
- a)
SALVAR LA MAYOR CANTIDAD DE VIDAS POSIBLES
Este objetivo se funda claramente en una mirada utilitarista, para maximizar los beneficios de una política pública, con el mejor resultado posible, en relación a la magnitud de los esfuerzos desplegados. Así definido, se impone como el objetivo sanitario primordial para el contexto hospitalario, tal como en el contexto comunitario, el objetivo primordial será enlentecer el ritmo de contagio (evitarlo totalmente parece iluso), que permita al sistema sanitario tener oferta de camas UCI siempre disponible para una demanda que puede ser muy alta. Esta estrategia traduce, además, una actitud de responsabilidad en la administración de todos los recursos (públicos y privados) y del logro de conseguir su máxima eficiencia. Si bien, puede parecer a todas luces, muy razonable salvar la mayor cantidad de vidas posibles en circunstancias excepcionales, de inmediato surgirán otras interrogantes como: a quiénes salvar y quien debe tomar las decisiones. De otro modo, podría ocurrir que, en el afán de salvar a la mayoría, se ingresen a UCI los pacientes, sólo bajo el criterio de orden de llegada sin ninguna otra consideración (suelen llegar primero a urgencias los que viven más cerca del centro hospitalario o los que cuentan con locomoción propia). Lo anterior es a todas luces injusto y puede derivar en acciones fútiles para pacientes ingresados a UCI sin posibilidades razonables de sobrevivir. En consecuencia, resulta imprescindible definir otros objetivos derivados del objetivo general y que contribuyan a configurar un marco de actuar ético que sirva de fundamento para la mejor toma de decisiones. Por más dolorosas que sean, las guías de acción fundamentadas (técnica y éticamente) y consensuadas colectivamente, constituyen una obligación ineludible de poner en práctica por los médicos en unidades de cuidados de pacientes críticos35.
- b)
MINIMIZAR LA MORTALIDAD PRECOZ EN UNIDADES DE CUIDADOS INTENSIVOS
Este segundo objetivo es más explícito y se inscribe en la lógica de respuesta más inmediata propia de servicios de urgencia y unidades de cuidados intensivos. En circunstancias habituales, estas acciones se rigen por pautas y guías de acción aplicadas a cada caso individual y a sus particularidades, con el objeto de salvar esa vida y evitar al máximo las secuelas de su enfermedad. Más, en circunstancias catastróficas, estas acciones deben obedecer a criterios excepcionales, conocidos por todos quienes intervienen en el cuidado clínico. Sus fundamentos y racionalidad (“justicia distributiva”) deben acompañarse de una deliberación ética que permita elegir los cursos de acción más equitativos (“justos”) y menos dolorosos. En suma, se trataría de prodigar cuidados intensivos a los pacientes con las mayores probabilidades de egresar vivos de esas unidades. Para ello, se ha propuesto utilizar criterios de priorización de pacientes, basados en sistemas probabilísticos de puntuación que buscan predecir (con toda la incertidumbre que ello implica), el resultado a corto plazo de un paciente grave en UCI. Estas escalas pronósticas asignan un resultado numérico (puntaje) a cada paciente y permiten una apreciación más objetiva de su estado de gravedad, evaluar la tendencia evolutiva y comparar con otros pacientes, a la vez de “pronosticar” probabilidades de supervivencia o de fallecer, en el corto plazo. En general estos sistemas evalúan, de uno u otro modo, el tipo y severidad de la enfermedad aguda, presencia de comorbilidades, otras disfunciones orgánicas/sistémicas y la reversibilidad o irreversibilidad de éstas.
Los sistemas más utilizados son35–39:
- -
APACHE (Acute Physiology and Chronic Health Evaluation)
- -
SAPS (Simplified Acute Physiology Score)
- -
MPM (Mortality Probability Models)
- -
SOFA (Sequential Organ Failure Assessment)
La escala SOFA como sistema de medición de riesgo considera la función de seis órganos/sistemas y asigna puntaje de 0 a 4 a cada sistema, en relación a su grado de disfunción, variando entre 0 y 24 puntos. A mayor puntaje, mayor probabilidad de fallecer (Tabla 1).
Tabla 1.Órganos/sistemas de escala SOFA
ÓRGANO O SISTEMA INDICADOR RESPIRATORIO PaO2/FiO2 NIVEL DE CONCIENCIA Escala de Glasgow CARDIOVASCULAR Tensión Arterial Media HEPÁTICO Bilirrubina en sangre COAGULACIÓN Recuento de plaquetas RENAL Creatinina en sangre Se asigna puntaje de 0 a 4 a cada órgano/sistema, en relación a su grado de disfunción medido por intervalos de cada indicador.
Hay consenso en que no tienen indicación de ingreso a UCI, personas en las que se prevé un beneficio mínimo o nulo. Ejemplos de esto son la falla orgánica múltiple, elevado riesgo de muerte calculado por escalas pertinentes, condiciones de fragilidad extrema, estado terminal y estado de agonía. Estas son situaciones en que la Bioética ha debatido largamente y consensuado el concepto de Adecuación del Esfuerzo Terapéutico39, para evitar terapias desproporcionadas y acciones fútiles, que sólo logran prolongar el sufrimiento del paciente, deshumanizan el acto médico y hacen menos eficientes los recursos sanitarios. En tales circunstancias, lo correcto es brindar cuidados paliativos adecuados y proporcionales a cada paciente, en armonía con sus valores y proyecto vital, con sus voluntades anticipadas y el sentir de su familia, debida y oportunamente informada.
- -
- c)
MAXIMIZAR LAS EXPECTATIVAS EN AÑOS DE VIDA DE LOS SOBREVIVIENTES (LONGEVIDAD)
Este objetivo ha sido motivo de amplia discusión y de algunos consensos entre expertos40.
Uno de los conceptos que ha tomado más fuerza es el señalado por Ezequiel Emanuel en 200630, que, en circunstancias de desequilibrio entre oferta y demanda sanitaria, se debe maximizar la esperanza de vida de las personas y brindar las mejores oportunidades de cumplir todos los ciclos vitales a los individuos seleccionados. En términos prácticos y ante igualdad de otras condiciones, este criterio asigna más prioridad a personas más jóvenes, bajo al argumento de justicia equitativa, para brindar a la persona joven las mismas oportunidades de cumplir sus ciclos vitales, tal como ya las tuvo una persona mayor, en lo que se ha denominado la “equidad inter-generacional”41.
Este criterio está avalado por encuestas de opinión42, que señalan que, en situaciones excepcionales de escasez (por ejemplo, órganos para trasplante hepático), los jóvenes deben ser priorizados por sobre las personas mayores. Este criterio puede ser más convincente aún, cuando la magnitud de diferencia de edad es, por ejemplo, de varias décadas y no sólo un par de años. La mayoría estará de acuerdo que, si morir es una tragedia, morir joven es doblemente trágico.
Sin embargo, el concepto de longevidad se debe complementar con el concepto de calidad de vida, asignando un valor cualitativo a la misma, dado que, al aumentar la esperanza de vida, también se ha incrementado la prevalencia de enfermedades crónicas y degenerativas, con su carga de discapacidades e impacto en la calidad de vida de quienes las sufren. En este contexto, el anhelo de una mayor longevidad debe ir aparejado con la esperanza de que quienes alcancen una larga vida, puedan disfrutar también de una buena vida, considerando que esta valoración es muy personal.
- d)
MAXIMIZAR LAS EXPECTATIVAS EN CALIDAD DE VIDA DE LOS SOBREVIVIENTES.
Este objetivo derivado del anterior, es más complejo y genera dificultades para su implementación como criterio de selección, en el escenario planteado, considerando que este concepto es una percepción individual de base multifactorial. Existen varias herramientas metodológicas para medir o hacer estimaciones de la calidad de vida y que si bien, no son prácticas como criterios de priorización para asignación de cama de UCI y medidas de soporte vital extraordinario, dan una idea de las metas generales, que se deben tener siempre en perspectiva, cuando se está en circunstancias de priorizar pacientes que obtendrán mayor beneficio del cuidado médico en UCI.
Uno de los indicadores más usados en salud es la herramienta de sigla QALY (Quality Adjusted Life Years) o Años de Vida Ajustados en Función de la Calidad de Vida. Es una estimación del resultado de las acciones sanitarias, que combina la duración y la calidad de vida, permitiendo evaluar el impacto económico de políticas sanitarias, siendo considerado el estándar para medir la relación costo/utilidad y costo/efectividad de dichas políticas. En suma, estima una intervención en su incremento en la calidad y/o expectativa de vida, representando bienes que deben ser maximizados.
Otro de los indicadores usados es la herramienta de sigla DALY (Disability-adjusted life year) o Años de Vida Ajustados en Función de la Discapacidad (AVAD). Esta herramienta mide la carga de morbi-mortalidad de una enfermedad, sumando los años potenciales de vida perdidos (APVP) por muerte prematura, más los años vividos con discapacidad (AVD) como consecuencia de tal enfermedad. Esta estimación expresa un mal que debe ser minimizado43.
Entonces, la experiencia y el buen criterio de los equipos de médicos, enfermeras y otros profesionales constituyen herramientas irreemplazables para hacer lo correcto, proporcional y apropiado a cada paciente. Buscarán la mejor calidad de vida del paciente al momento de ser dado de alta y complementariamente, harán todo lo que esté a su alcance para minimizar el grado de discapacidad que lo acompañará en su vida futura. Cada profesional de la salud tiene la obligación de “saber discernir, en cada momento y en cada paciente, qué es lo correcto de brindar a cada cual”15. Particularmente en pacientes adultos mayores que sean candidatos a ingreso en UCI, se debe intentar conseguir (comprendiendo la dificultad que ello implica), que la supervivencia se acompañe de la mejor calidad de vida y con la menor discapacidad posible, metas que serán prioritarias por sobre el tiempo neto de supervivencia35–41.
- 3.
CRITERIOS DE PRIORIZACIÓN PARA INGRESO Y EGRESO DE UCI
- a)
White36 expone dos consideraciones importantes para los comités de triaje y equipos de UCI:
- a)
Evitar exclusiones categóricas a UCI, dada la dinámica de ocupación y desocupación de camas/ventiladores en oleadas, que cambiaría cíclicamente la razón demanda/oferta de camas.
- b)
Considerar una aproximación menos restrictiva, que es permitir a todos los pacientes ser elegibles, pero dar prioridad a aquellos con mayor probabilidad de beneficiarse.
Se ha sugerido que la escala SOFA36–38 sería la más adecuada para predecir probabilidad de sobrevida en pacientes graves en UCI/ventilación mecánica. La aplicación de este sistema permitiría priorizar de un modo más o menos objetivo a aquellos pacientes con mejor pronóstico y alcanzar el objetivo de minimizar la mortalidad en UCI (Tabla 2).
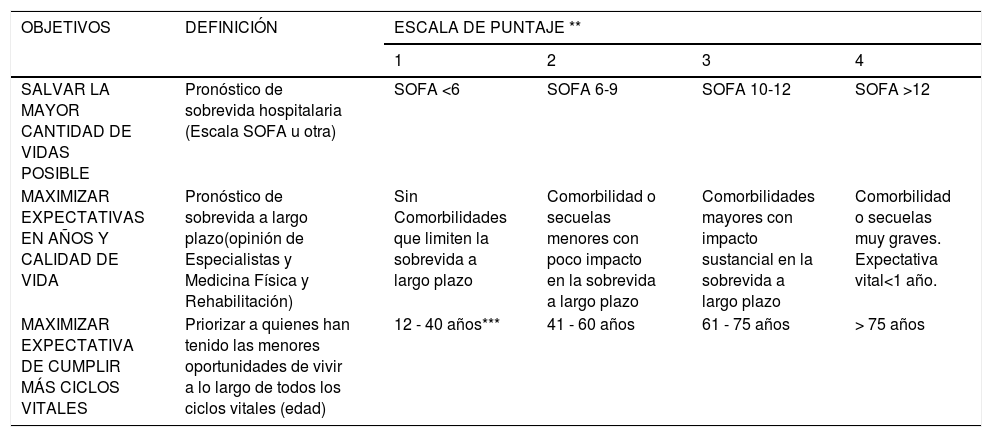
Aplicación de la escala SOFA* y otros criterios para asignar camas de UCI
| OBJETIVOS | DEFINICIÓN | ESCALA DE PUNTAJE ** | |||
|---|---|---|---|---|---|
| 1 | 2 | 3 | 4 | ||
| SALVAR LA MAYOR CANTIDAD DE VIDAS POSIBLE | Pronóstico de sobrevida hospitalaria (Escala SOFA u otra) | SOFA <6 | SOFA 6-9 | SOFA 10-12 | SOFA >12 |
| MAXIMIZAR EXPECTATIVAS EN AÑOS Y CALIDAD DE VIDA | Pronóstico de sobrevida a largo plazo(opinión de Especialistas y Medicina Física y Rehabilitación) | Sin Comorbilidades que limiten la sobrevida a largo plazo | Comorbilidad o secuelas menores con poco impacto en la sobrevida a largo plazo | Comorbilidades mayores con impacto sustancial en la sobrevida a largo plazo | Comorbilidad o secuelas muy graves. Expectativa vital<1 año. |
| MAXIMIZAR EXPECTATIVA DE CUMPLIR MÁS CICLOS VITALES | Priorizar a quienes han tenido las menores oportunidades de vivir a lo largo de todos los ciclos vitales (edad) | 12 - 40 años*** | 41 - 60 años | 61 - 75 años | > 75 años |
Adaptado de: White DB, Katz MH, Luce JM, Lo B. Who Should Receive Life Support During a Public Health Emergency? Using Ethical Principles to Improve Allocation Decisions. Ann Intern Med 2009; 150 (2): 132-138. (ref. 36).
La Escala SOFA estima la probabilidad de sobrevida de una persona ante una condición grave que requiera de ingreso a UCI. Mientras menor es el puntaje, mayor es la probabilidad de sobrevida/egreso vivo de UCI (menor riesgo de mortalidad).
Aplicación de criterios para priorizar ingreso a UCI
Las decisiones de selección de pacientes para ingreso a UCI deben ser tomadas en forma colegiada por el Comité de Triaje, con la información aportada por los médicos tratantes, pero sin participación de ellos en las decisiones de ingreso.
Los niveles de prioridad para ingreso a UCI se pueden clasificar del siguiente modo general44,45:
Prioridad Nivel 1
- -
Incluye a pacientes en condición crítica e inestables por una enfermedad aguda.
- -
Requieren monitorización y tratamiento intensivo inmediato, que no puede ser proporcionado fuera de UCI (soporte ventilatorio invasivo, monitorización hemodinámica invasiva, drogas vasoactivas, diálisis aguda, oxigenación extracorpórea).
- -
Tienen razonables probabilidades de sobrevida en relación a su riesgo de mortalidad.
Prioridad Nivel 2
- -
Incluye a pacientes en condición más estable que el anterior, pero con riesgo de agravar.
- -
Requieren monitorización inmediata y permanente.
- -
Podrían necesitar tratamiento intensivo en corto plazo.
- -
Requieren apoyo ventilatorio no invasivo y cuidado proactivo para prevenir su agravación.
- -
Deben estar en Unidades de Tratamiento Intermedio mientras mantengan su estabilidad.
- -
Tienen altas probabilidades de recuperación y baja probabilidad de morir.
Prioridad Nivel 3
- -
Incluye a pacientes previamente deteriorados, con enfermedades crónicas que presentan una descompensación grave de alguna de ellas o presentan una enfermedad aguda severa intercurrente.
- -
Se encuentran en condición inestable.
- -
Podrían beneficiarse de los cuidados en UCI, especialmente para estabilizar su condición crónica o resolver la enfermedad aguda (por ejemplo, una neumonía) pero con menores probabilidades de recuperación.
- -
Son pacientes en los cuales resulta deseable que se establezcan anticipadamente y en forma consensuada con el paciente y la familia, criterios de adecuación y proporcionalidad terapéutica.
Prioridad Nivel 4
- -
Incluye a pacientes en condición terminal o en agonía, sin probabilidades de recuperación.
- -
Pacientes que han expresado en plena capacidad, su voluntad anticipada de no ser admitidos ni tratados en UCI.
- -
En ellos debe asegurarse el mejor cuidado paliativo bajo criterios de respeto a la autonomía del paciente, deber de acompañamiento y asistencia profesional en el proceso de morir, para brindar un fin digno y en paz.
- -
En ellos es muy aconsejable que el equipo tratante y el paciente/familia conversen y acuerden adecuaciones de proporcionalidad intervencional y aún orden de no realizar reanimación en caso de paro cardiorrespiratorio.
Hay consenso que los pacientes en niveles de prioridad 3 y 4 no deben ingresar a UCI44,45.
Las siguientes recomendaciones orientan en los aspectos más operativos de la toma de decisiones.
- -
La conexión a ventilación mecánica y la aplicación de cualquier otro método de soporte vital extraordinario, debe ser explicada al paciente/familia, como una prueba terapéutica de tiempo limitado (por ejemplo 48 horas), para no crear expectativas irreales e ilimitadas. La estrategia será re-definida e informada día a día al equipo de turno y a la familia, por un equipo multidisciplinario y el Comité de Triaje, de acuerdo a la evolución del paciente.
- -
Del mismo modo, la decisión de desconexión de ventilación mecánica por fracaso de las terapias, debe ser consensuada entre los equipos tratantes y el Comité de Triaje, con la mejor información y acuerdo de la familia.
- -
Los pacientes que superan la fase crítica y responden positivamente al soporte vital, serán egresados de UCI bajo criterios técnicos de alta y deben continuar su manejo en unidades de cuidados de complejidad intermedia, hasta su recuperación para traslado a unidades básicas hospitalarias y posterior alta hospitalaria.
- -
Los pacientes COVID-19 egresados de UCI por fracaso del tratamiento y agravación continua, deben ir a unidades de cuidados paliativos para manejo integral del final de la vida y, de ser posible, permitir el acompañamiento de un familiar (con los debidos resguardos para evitar la transmisión del virus). Si por políticas locales, esto no es posible, deberá prodigarse los medios, tipo video-conferencia o llamadas telefónicas, para el contacto de la familia con el paciente.
- -
Toda duda o encrucijada moral que surja en el cuidado de los pacientes, debe ser informada al comité de ética asistencial para la oportuna deliberación y apropiada consejería.
Probablemente “el valor social” como criterio de priorización, es el más debatible y delicado concepto a considerar y aún exponer públicamente, pues genera juicios de diferenciación en la valoración de las personas y se visibiliza la posibilidad de actuar con discriminación arbitraria. El concepto de “valor social”, aunque ya utilizado desde hace más de medio siglo con diversas variables que pudiesen estructurarlo, nos sigue incomodando en la medida que nuestras sociedades han apreciado cada vez más, los conceptos de igualdad y dignidad del ser humano.
Se ha propuesto el valor instrumental, como el principal elemento de valoración social en estas circunstancias y estaría representado por personas cuyo quehacer es muy valioso e irreemplazable. Intuimos que es muy difícil consensuar quienes son irremplazables en una sociedad y, al contrario, se nos enseña desde pequeños que “nadie es irremplazable”, por lo que parece complejo utilizar este criterio de priorización para cualquier asignación de recursos. Sin embargo y de acuerdo a bioeticistas anglosajones, esta valoración “instrumental” se usa sólo en circunstancias excepcionales bajo la lógica que, las personas que pueden salvar a otras por sus especiales capacidades y competencias (personal sanitario, por ejemplo), debiesen tener prioridad de atención ante otras personas en idénticas circunstancias de enfermedad35,36,45.
No obstante, la racionalidad que pudiese sustentar tal valoración social, puede ser interpretada por la sociedad civil como una muestra de discriminación arbitraria y por lo tanto injusta. Tal es así, que muchos bioeticistas y algunos cuerpos colegiados del mundo de la salud, especialmente en Latinoamérica, han aconsejado a los médicos no utilizarlo como criterio de priorización, pues se alejaría de las más nobles y altruistas tradiciones éticas de la profesión46.
8SÍNTESISEl triaje es una estrategia en permanente evolución en los contextos bélicos, catástrofes con víctimas masivas y en epidemias, males que seguirán asolando periódicamente a nuestra humanidad. En la medida que los avances tecno-científicos creen innovadores y costosos dispositivos terapéuticos, el mundo asistencial seguirá enfrentando el escenario de tener que tomar decisiones de asignación de escasos recursos, con encrucijadas morales, entre principios de justicia e igualdad, respeto a la autonomía y dignidad del paciente, y el racional precepto de “el mayor bien para la mayoría”. Expresado como meta prioritaria, “reducir el número de muertes/secuelas al mínimo posible” puede ayudar a facilitar las decisiones de priorización de ingreso a UCI ante situaciones excepcionales como la actual pandemia COVID-19. La comprensión y adhesión a una “justicia equitativa” por sobre una “justicia igualitaria”, puede contribuir a aliviar la carga de tomar dolorosas decisiones. En pandemias catastróficas se deben adoptar objetivos prioritarios y criterios de asignación de recursos, que respeten tanto el valor de la vida y la dignidad humana, que maximicen los resultados en vidas salvadas, en longevidad y calidad de vida de los sobrevivientes y que hagan uso eficiente de los recursos disponibles. Tales criterios deben ser compartidos por la comunidad sanitaria en conjunto con las autoridades y con la sociedad civil, para enfrentar de un modo consensuado y moralmente aceptable, las difíciles coyunturas sanitarias y sociales que nos agobian periódicamente en situaciones de catástrofes como la actual pandemia.
La sociedad debe estar veraz y claramente informada de la existencia del concepto y estrategia de “triaje” y su marco de aplicación, sus fundamentos racionales y éticos, así como de la irrenunciable obligación de los médicos de conocer los objetivos sanitarios en tiempos excepcionales y aplicar los criterios de priorización, por más dolorosos y abrumadores que parezcan. La construcción de un marco ético que sustente el actuar de los equipos de salud en estas situaciones catastróficas, debe incluir y establecer jerarquización de los múltiples valores a honrar, que distinguen y caracterizan a cada cultura, nación, comunidad o territorio afectado.
Daniels y Sabin47 sugieren que, cuando los sistemas sanitarios deben priorizar de un modo justo la asignación recursos escasos, deben dar garantías que, en el proceso para tomar óptimas decisiones, se hayan cumplido al menos, cuatro consideraciones:
- a)
Proceso conocido por el “público” (o mediante publicidad) bajo criterios de “transparencia” acerca de los fundamentos de tales decisiones.
- b)
Las decisiones deben estar basadas en evidencias o razones, en que los afectados deben estar de acuerdo y aceptarlos como fundamentos relevantes.
- c)
Las decisiones deben ser permanentemente revisadas, a la luz de nuevas evidencias o argumentos, debidamente validados.
- d)
Debe existir el compromiso de la autoridad para garantizar que los criterios de “publicidad”, relevancia y revisión, se cumplan.
El debate sobre la asignación de recursos escasos en situaciones de pandemias, se hará extensivo y con fuerza, a la pronta distribución, suministro y asignación de vacunas contra el coronavirus SARS-CoV-2. Las comunidades nacionales e internacionales, lideradas por sus autoridades, deberían estar ahora mismo, dialogando acerca de los modos en que se asignará la vacuna y el marco valórico que guiará tales decisiones, pues en circunstancias en que está en juego la esperanza y la supervivencia, los humanos solemos sacar a relucir, lo mejor de nuestra especie, como la racionalidad, la solidaridad, la generosidad y el altruismo.
Esperemos que siempre sea así.
Declaración de conflicto de interés
Los autores declaran no tener conflictos de interés. Para el presente artículo, los autores no han recibido ayudas específicas provenientes de agencias del sector público, sector comercial o entidades sin ánimo de lucro.
Este es un artículo Open Access bajo la licencia CC BY-NC-ND.