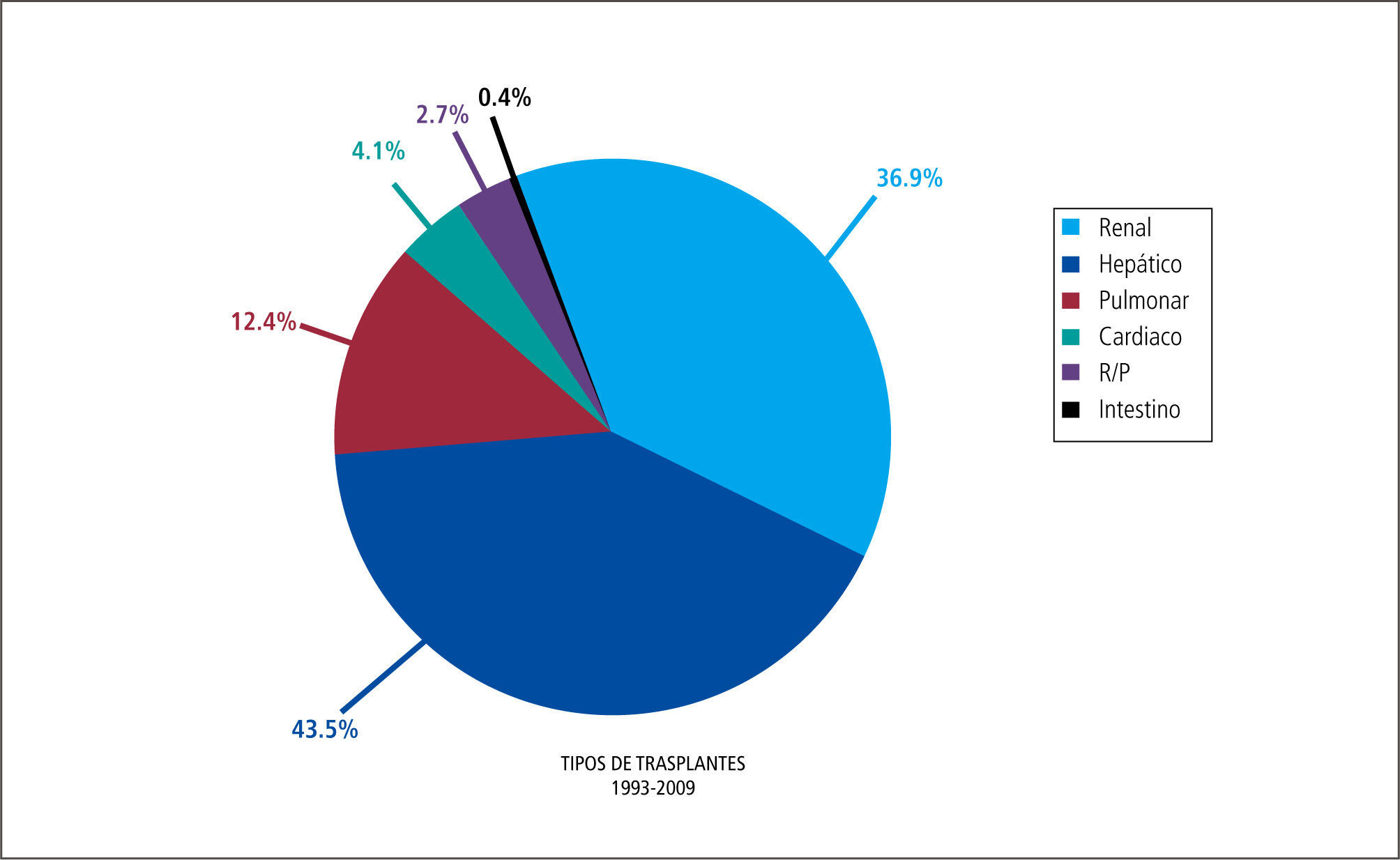
El Centro de Trasplante de Clínica Las Condes se formó en 1994, doce años después de fundada la institución, con el objetivo de aplicar las técnicas de los trasplantes de órganos sólidos a receptores con insuficiencia de variados órganos abdominales y torácicos. Quince años después se pueden mostrar resultados que considerados en su conjuntos son inéditos en el país: 212 trasplantes hepáticos, 179 trasplantes renales, 60 trasplantes de pulmón, 20 trasplantes cardiacos, 13 trasplantes combinados de páncreas y riñón, 2 de intestino y uno de islotes de páncreas. Los resultados clínicos son comparables a los de centros especializados de países desarrollados. Además, se han procurado órganos dentro y fuera de la institución, se ha realizado docencia de post grado en Trasplante para médicos y enfermeras, se ha hecho investigación básica y clínica en alianza con la Universidad de Chile, se ha innovado tecnológicamente para ofrecer una terapia actualizada y segura. Todo ello ha sido posible por la constitución de un sólido equipo de trabajo asentado en una institución eficiente que estimula el progreso y el perfeccionamiento.
The Transplantation Center of Clínica Las Condes was created in 1994, 12 years after the initiation of the based institution, with the purpose of offering to chilean patients who suffer end stage solid organ disease a modern therapy. Fifteen years after the numbers of multiorgan transplants speak by themselves: 212 liver transplants, 179 renal transplants, 60 pulmonary transplants, 20 cardiac transplants, 13 combined páncreas and renal transplants, 2 intestine grafts, and one pancreatic islet transplant. Clinical resulst are comparable to those shown by centres of more developped countries. In addition, an active organ procurement system have been installed locally providing organs to the organ distribution chilean system. Also, associated to the University of Chile, post graduate teaching in the Transplantation area have been started dedicated to medical doctors and nurses and Basic and Clinical investigation have been performed with significant scientific production. All this was possible thanks to being installed in a solid health care institution that stimulate progress and improvement.
En el año 1982 se fundó Clínica Las Condes y en octubre de 1993 se inició el Programa de Trasplantes de Órganos. A comienzos de 1994 se formó la Unidad de Trasplantes, con la misión de ofrecer una buena alternativa de tratamiento a pacientes con una insuficiencia aguda o crónica terminal de órganos sólidos, dando solución a su problema de salud y mejorando la calidad de vida del enfermo. En agosto 1995, casi dos años después de creada la Unidad de Trasplante, la Revista Médica de Clínica Las Condes dedicó un número a las actividades relacionadas con el Procuramiento de Órganos y el Trasplante. Allí se declaraba que “CLC ha hecho un esfuerzo significativo para fomentar la actividad trasplantológica en el país, después de haber iniciado un programa de trasplante hepático de adultos y niños, y ser los pioneros del trasplante combinado de páncreas y riñón” (1).
En el año 2006 pasó a denominarse Centro de Trasplantes al incluir 6 Programas de Trasplantes y un Programa de Procuramiento de órganos y tejidos. Se constituyó un Centro de referencia nacional e internacional de pacientes que requieren un trasplante. A través de los años el Centro ha logrado un importante reconocimiento por su experiencia y excelentes resultados, similares al estándar internacional.
Misión del centro de trasplantes- 1.
Otorgar solución a problemas de salud a pacientes con una insuficiencia funcional terminal e irreversible de uno o más órganos a través de un trasplante y mejorar su calidad de vida y sobrevida.
- 2.
Proporcionar en forma permanente y continua, al paciente y familia que ingresa al Programa de Trasplante, una calidad de atención eficiente, segura y humana, facilitando su reinserción social y mejoría de su calidad de vida.
- 3.
Enfatizar el trabajo en equipo y priorizar las demandas, el interés y los derechos de los pacientes en un primer lugar, dando una atención humanizada y un cuidado permanente.
- 4.
Ser líder latinoamericano en la excelencia e innovación en la entrega de cuidados de la salud y en la seguridad de los pacientes, mejorando continua y sistemáticamente la calidad de nuestros servicios así como la experiencia de nuestro público.
- 5.
Enfocarnos en medicina de alta complejidad y ser pioneros en la implementación de tecnologías, terapias y modelos de tratamiento.
- 6.
Incorporar y mantener equipos de profesionales en el más alto grado de calificación, tanto desde el punto de vista técnico, como en su calidad humana y en su vocación académica.
- 1.
Ser un Centro de referencia de pacientes a nivel nacional para evaluación de trasplante e ingreso a los diferentes Programas
- 2.
Proporcionar por medio de un trasplante una terapia sustitutiva que permita mejorar la sobrevida y calidad de vida del paciente.
- 3.
Contribuir a mejorar los indicadores de morbi-mortalidad nacional en patologías específicas realcionadas con trasplante.
- 4.
Elaborar Programas personalizados de educación para el autocuidado para el paciente y su grupo familiar y aplicarlo durante todo el proceso.
- 5.
Incorporar al paciente y familia a las actividades del Grupo de Apoyo del Programa de Trasplante para otorgar educación y apoyo emocional durante el proceso del trasplante.
Los pacientes que ingresan al programa de Trasplantes son evaluados por un equipo multidisciplinario y por la Enfermera Coordinadora del Programa. Este manejo multidisciplinario de excelencia y la aplicación de tecnología avanzada se mantiene durante todo el proceso en forma permanente y continua, incluyendo la fase ambulatoria post trasplante.
El desarrollo del Centro de Trasplante contempla un Programa de Investigación Básica y Clínica y de Desarrollo Académico, incluyendo la formación de especialistas en el área quirúrgica y medicina de adultos y pediatría.
Mediante sistemas computarizados se manejan las bases de datos actualizadas con los registros de los pacientes, de los donantes, información clínica, listas de espera.
El programa mantiene una comunicación permanente con las Instituciones relacionadas con Trasplante y Procuramiento y con aquellas Instituciones y profesionales que han derivado pacientes para evaluación y trasplante, como también su seguimiento ambulatorio posterior.
Se aplican en forma estricta los estándares exigidos por el MINSAL para el Programa de Procuramiento de órganos y los criterios definidos por el Departamento de Histocompatibilidad del Instituto de Salud Pública (ISP) referente a la asignación de órganos.
Aportes a la medicina chilena- 1.
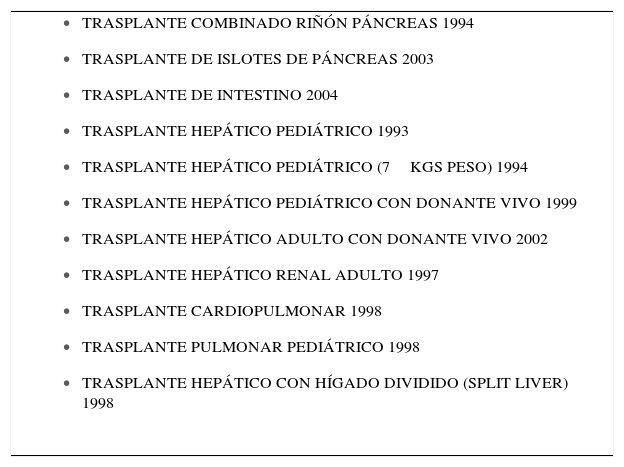
Creación de la primera unidad de trasplante multiorgánico. En efecto, hasta la creación del CT-CLC las unidades de trasplante del país estaban dedicadas casi exclusivamente a trasplante de riñón, con la excepción de un centro, que en forma independiente, tenía además un programa de trasplante cardíaco. En el CT-CLC se organizó desde sus comienzos un programa de trasplante multiorgánico que además de los trasplantes de riñón e hígado incluyó el trasplante de corazón, pulmón, páncreas. Más tarde se implementaron los trasplantes combinados de páncreas y riñón (2), hígado y riñón (3), islotes e intestino (Tabla 1).
Tabla 1.Procedimientos pioneros en chile
- •
TRASPLANTE COMBINADO RIÑÓN PÁNCREAS 1994
- •
TRASPLANTE DE ISLOTES DE PÁNCREAS 2003
- •
TRASPLANTE DE INTESTINO 2004
- •
TRASPLANTE HEPÁTICO PEDIÁTRICO 1993
- •
TRASPLANTE HEPÁTICO PEDIÁTRICO (7KGS PESO) 1994
- •
TRASPLANTE HEPÁTICO PEDIÁTRICO CON DONANTE VIVO 1999
- •
TRASPLANTE HEPÁTICO ADULTO CON DONANTE VIVO 2002
- •
TRASPLANTE HEPÁTICO RENAL ADULTO 1997
- •
TRASPLANTE CARDIOPULMONAR 1998
- •
TRASPLANTE PULMONAR PEDIÁTRICO 1998
- •
TRASPLANTE HEPÁTICO CON HÍGADO DIVIDIDO (SPLIT LIVER) 1998
- •
- 2.
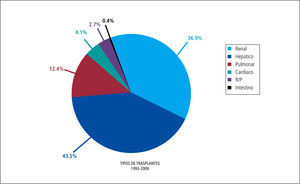
En el campo de la atención al paciente en CLC se ha desarrollado un activo programa multiorgánico en el que sobresale el programa de trasplante hepático que incluye a pacientes pediátricos y coordina actividades de trasplante de un centro privado con dos Hospitales Públicos, uno de adulto y el otro pediátrico (Hospital Salvador y Calvo Mackenna) (4, 5). El equipo de trasplante inició la técnica de donación de hígado de donante vivo en el trasplante de adulto y pediátrico y tambien el trasplante con hígado dividido y con incompatibilidad ABO (6). Numerosas publicaciones han dado cuenta de esta actividad de trasplante en adultos y niños (7–15). Las actividades del programa de trasplante pulmonar, el más importante del país, se describen en artículo precedente. En la Tabla 2 y Gráfico 1 se resume la actividad de trasplante desde el año 1993 hasta 2009 (Tabla 2).
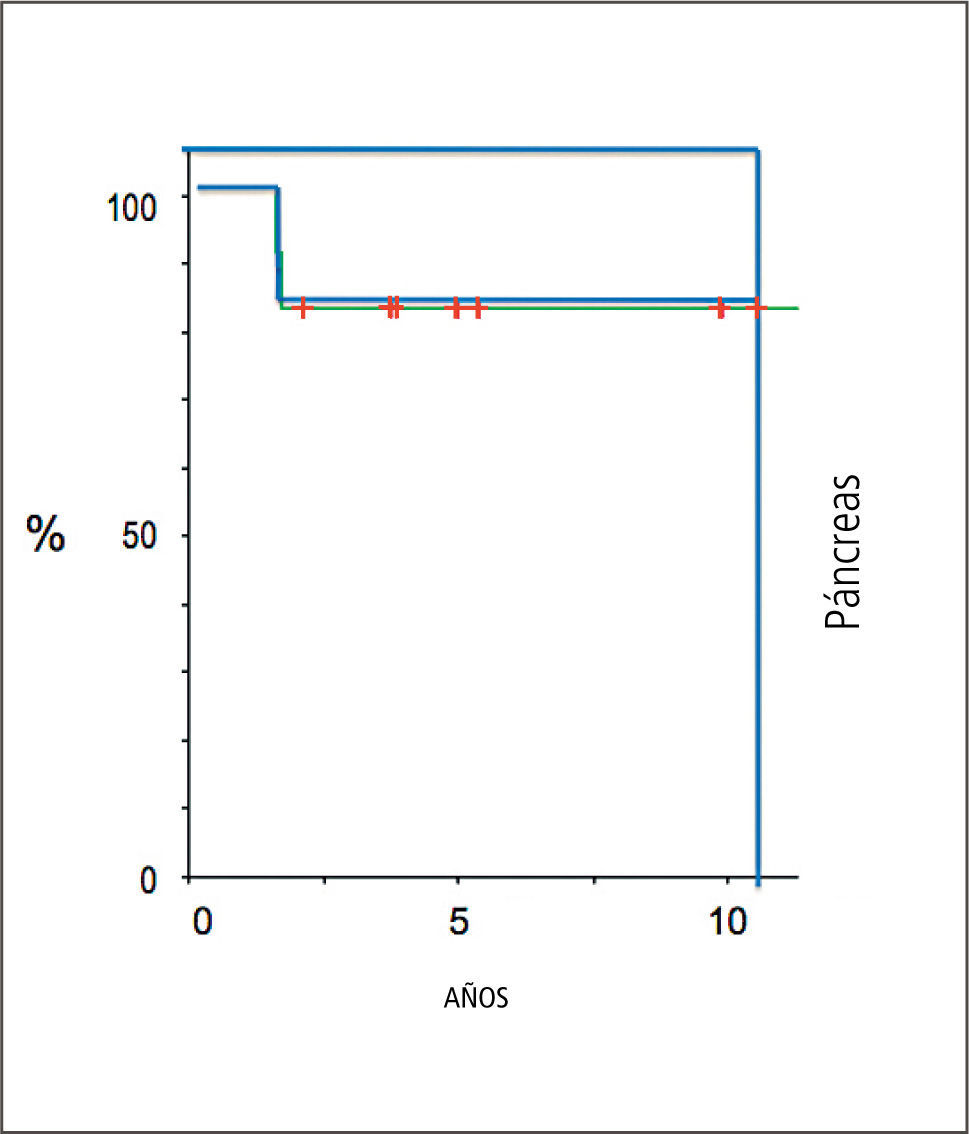
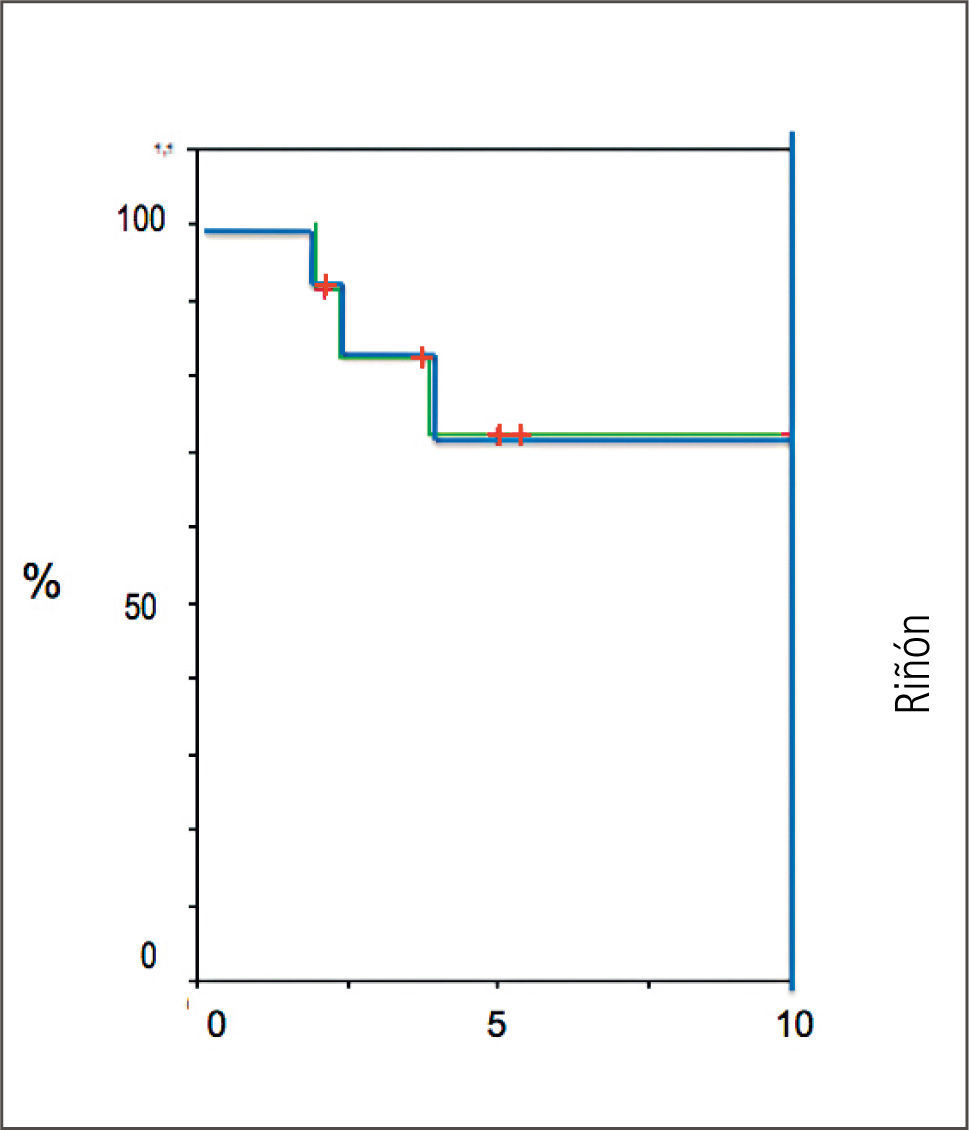
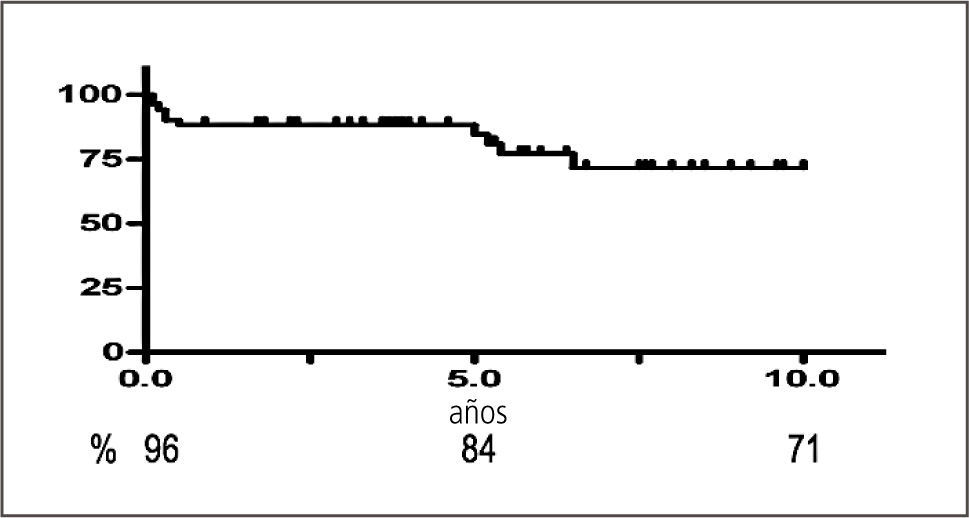
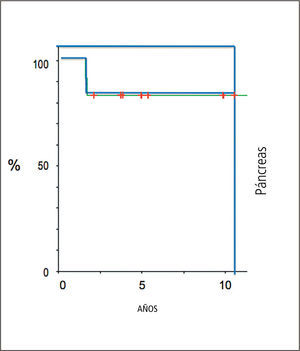
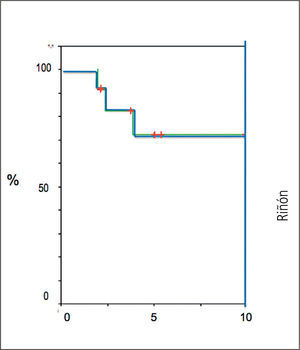
Los resultados funcionales de los trasplantes son comparables a la experiencia de los mejores centros del ámbito internacional como se muestra en los Gráficos 2 y 3 en relación con los trasplantes combinados de páncreas y riñón, respecto a la sobrevida de los órganos en un plazo promedio de 7 años.
- 3.
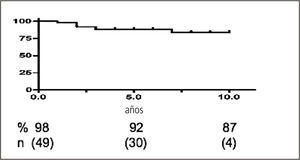
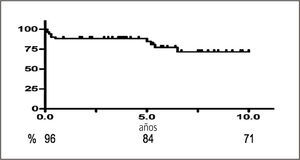
Incorporación de nuevas tecnologías. En el área de la inmunosupresión el programa de CLC innovó con fármacos no usados antes en Chile: micofenolato mofetil y micofenolato sódico, rapamicina, everolimus, anticuerpos monoclonales como Alemtuzumab (Campath®) y Rituximab (Mabthera®). Estas terapias han modificado la incidencia de rechazo agudo en el trasplante de riñón, como ocurrió con la introducción del Basiliximab (Simulect®, a comienzos del año 2000 (Gráficos 4 y 5) y con el uso de Campath en el trasplante de riñón páncreas lo que ha permitido una profilaxis más efectiva del rechazo agudo y crónico cuando se ha aplicado esta técnica también al trasplante de riñón solo (16). También se ha investigado la posibilidad de usar inmunosupresión sin anticalcineurínicos o con dosis muy reducidas de éstos lo que ha sido posible y efectivo con el uso de inhibidores de mTOR. (17–19). Un cambio significativo ocurrió en el área quirúrgica al desarrollar la técnica laparoscópica para la nefrectomía en el donante vivo, lo que va en directo beneficio de éste, reduce los días de hospitalización del donante y en consecuencia los costos del procedimiento.
- 5.
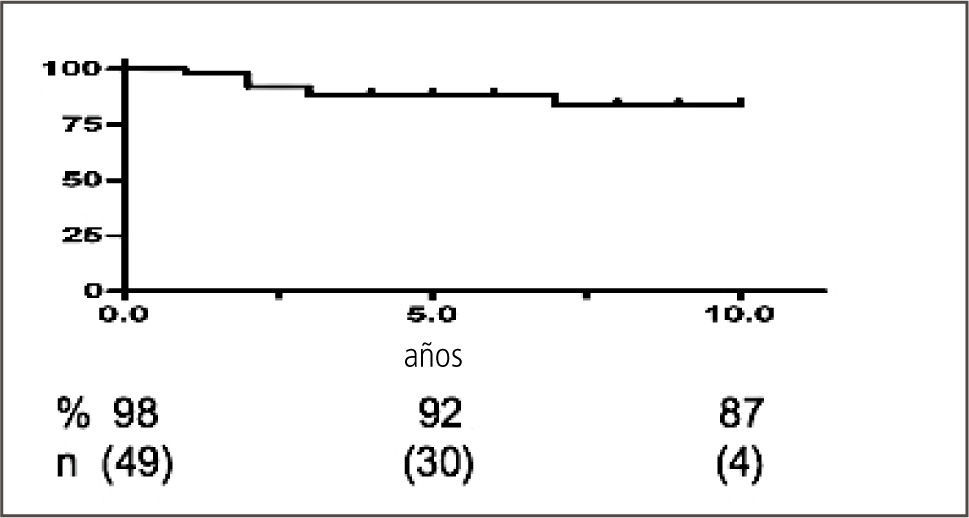
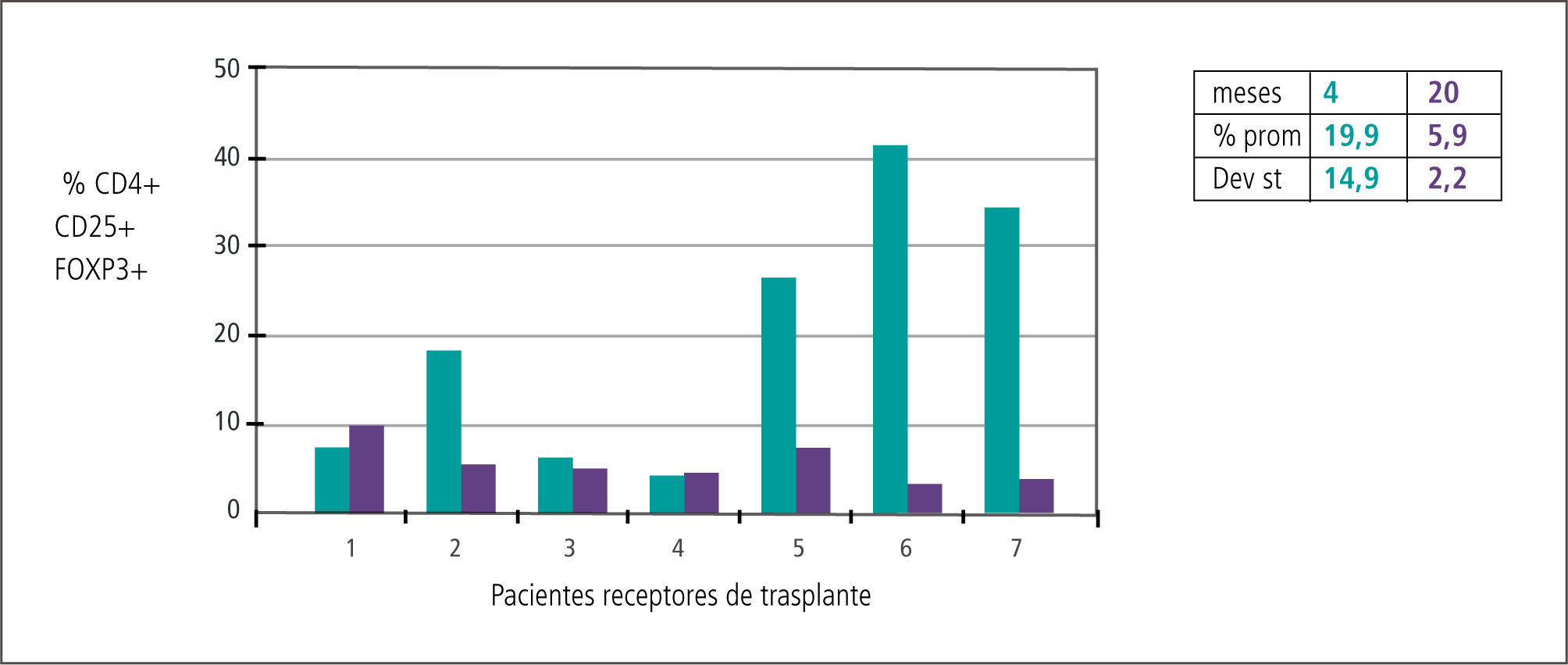
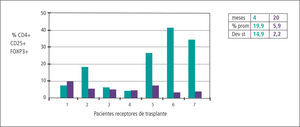
En el campo de la investigación básica, y en colaboración con el Departamento de Inmunología de la Facultad de Ciencias de La Universidad de Chile, se pudo estructurar un grupo de trabajo encabezado por el Dr J.A. Fierro dedicado al estudio de mecanismos de reconocimiento de alo antígenos y respuesta inmunológica cuyo propósito es investigar la posibilidad de generar tolerancia al injerto (20–27). Del mismo modo se ha investigado la población de Linfocitos T reguladores en el post trasplante después de la inducción con Campath® demostrando una transitoria elevación de ellos (16) (Gráfico 6) y se ha participado en estudios multicéntricos explorando nuevas indicaciones para los inmunosupresores (19).
- 6.
El CT-CLC, inéditamente en Chile, inició la formación de futuros especialistas en Trasplante, tanto en el campo de la Cirugía como de la Medicina Interna y Pediatría, con becas de Perfeccionamiento en Trasplante que duran 1 año, y que son por ahora la única forma de adiestramiento teórico práctico en una especialidad todavía no reconocida por Conacem en Chile. Las Estadías de Perfeccionamiento tienen reconocimiento de la Escuela de Post Grado de la Facultad de Medicina de la Universidad de Chile. También se ha efectuado anualmente docencia de post grado para estudiantes del Magister en Inmunología de la Facultad de Medicina de la Universidad de Chile y para becados de Nefrología adultos y Nefrología pediátrica de la misma universidad. El CT-CLC también es formador de Enfermeras Coordinadoras de procuramiento y trasplante tanto del sistema público como del privado, lo que se ejecuta mediante pasantías de enfermeras de distintos puntos del país. Además existe una participación docente de la Enfermera Coordinadora para estudiantes de pregrado y profesionales post grado de Escuela de Enfermería de la U. de Chile en temas relacionados a procuramiento de órganos y tejidos y trasplante.
- 7.
Integración con la comunidad a través del GRUPO DE APOYO AL TRASPLANTE. Es un Grupo de Apoyo abierto, en el cual participan pacientes nuevos y trasplantados. Su misión es brindar apoyo emocional, educación para el autocuidado, mejorando calidad de vida y resultados del trasplante y transmitir la cultura de la donación de órganos. Está dirigido por la Enfermera Coordinadora y un grupo de pacientes monitores. Es un instrumento muy valioso en la educación del paciente y su familia, genera mayor adherencia a los tratamientos, disminuye la ansiedad de los receptores, les informa de los resultados buenos y malos del procedimiento, en suma optimiza los resultados. Todo esto ha sido posible en acuerdo con el espíritu central de CLC: la medicina del mejor nivel, entrega total, colaboración de especialistas y variados profesionales integrados al programa de trasplantes: UTI, Laboratorio, Imagenología, Banco de Sangre, Infectología, Patología, Enfermería, Coordinación, Secretariado y muchos otros servicios institucionales cuando son requeridos.
Los autores declaran no tener conflictos de interés, en relación a este artículo.