La sífilis es una infección potencialmente devastadora en el recién nacido, cuya incidencia ha ido aumentando. Se presenta el caso de un prematuro que evoluciona con falla respiratoria y compromiso multisistémico precoz secundario a sífilis congénita. Se comentan hallazgos en el examen físico, laboratorio e imágenes. Se discute sobre las formas de presentación en el niño, pruebas diagnósticas y diagnóstico diferencial.
Syphilitic infection in newborn could be a devastating disease with upward trend in incidence. We present a case of newborn with congenital syphilis with early respiratory distress and multisystemic failure. Clinical, laboratory and imaging findings are commented. Clinical presentation, diagnostic test and differential diagnosis are discussed.
Recién nacido de pretérmino, adecuado para la edad gestacional, sexo femenino, nacido a las 29 semanas con 1370 gr de peso. Nace deprimida, Apgar 1-4, requiriendo inmediata conexión a ventilación mecánica. Evoluciona con severo compromiso respiratorio global por lo que se conecta a ventilación de alta frecuencia (VAFO). Al examen físico llama la atención gran hepatoesplenomegalia, ascitis y descamación palmoplan-tar, por lo que se solicita estudio de infección connatal.
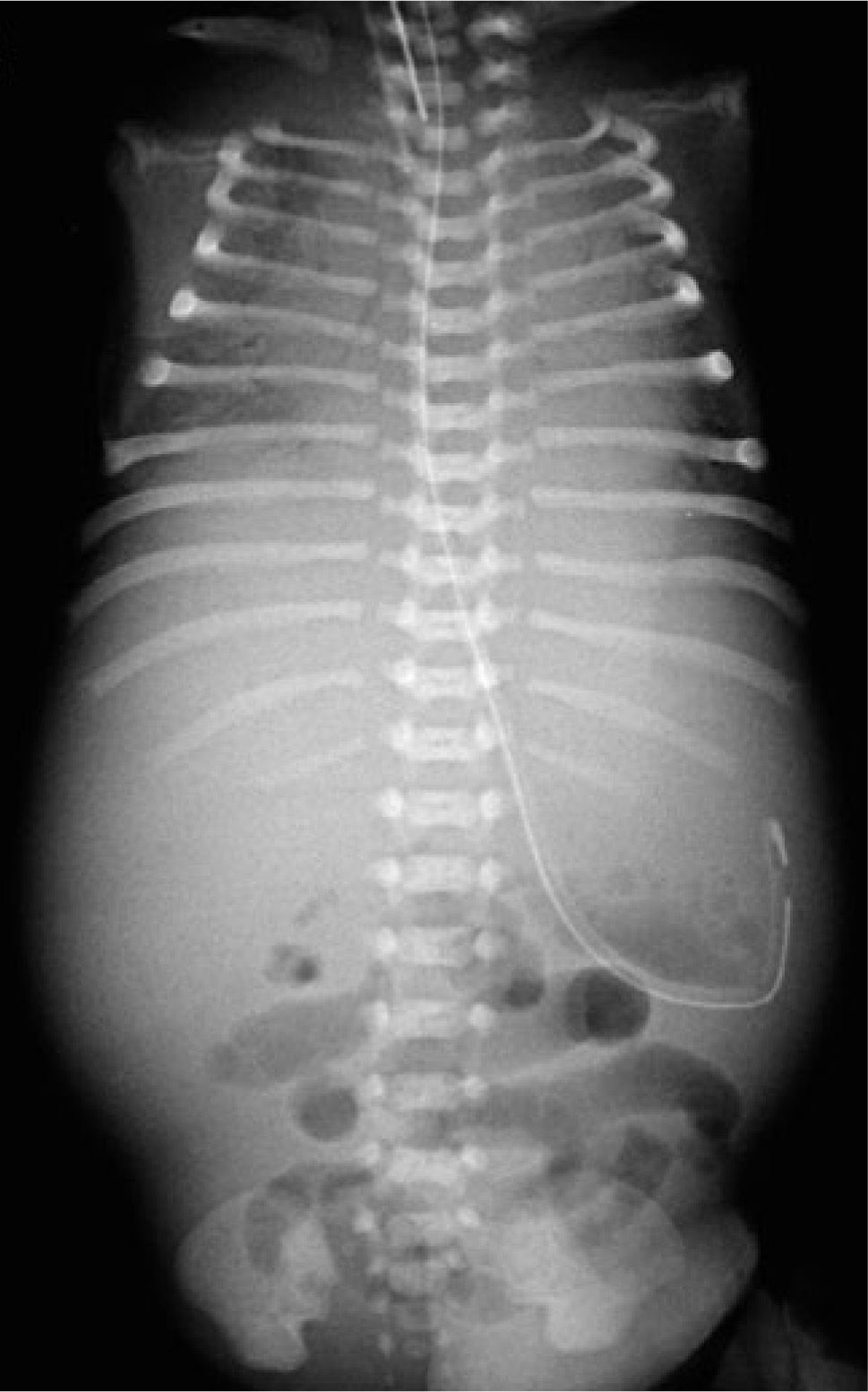
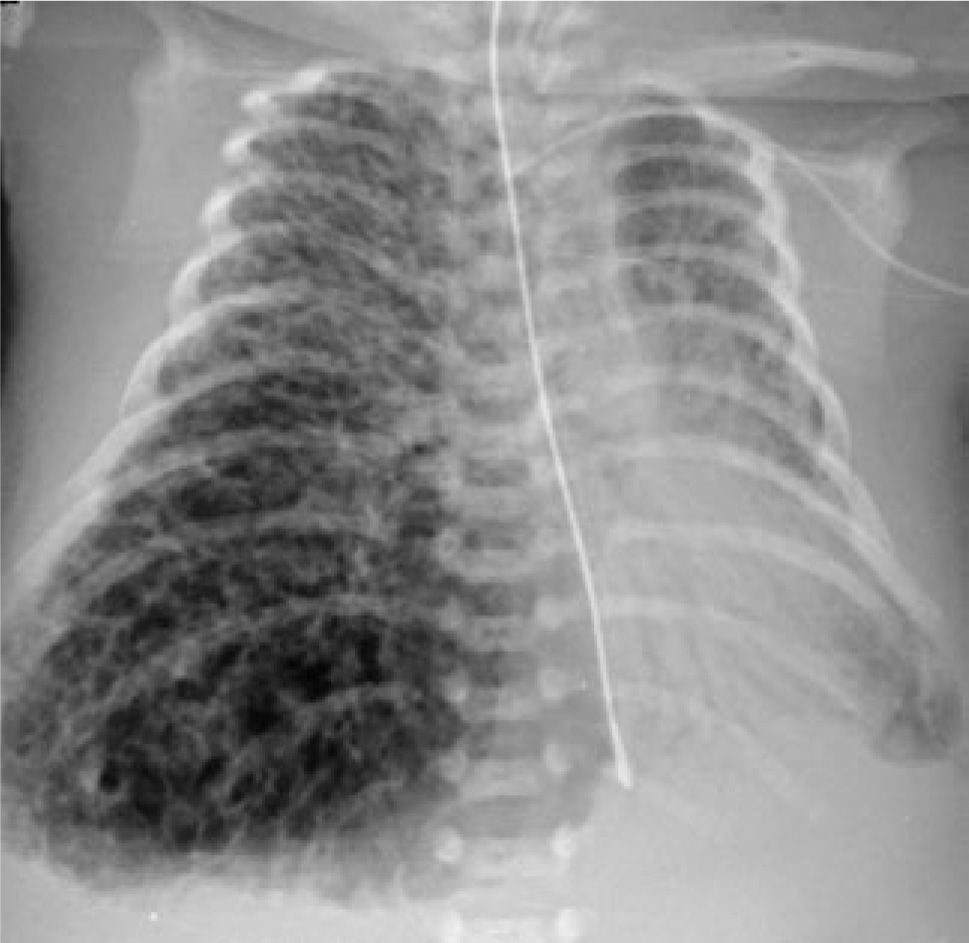
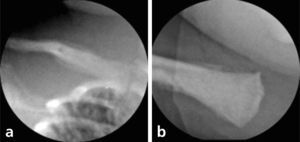
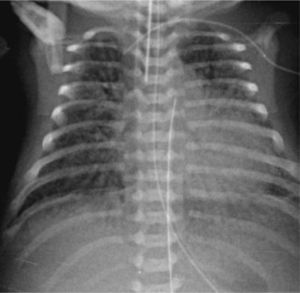
Se realiza radiografía (Rx)tóraco-abdominal (Figura 1) que demuestra pulmones disminuidos de tamaño con extenso broncograma aéreo bilateral y abdomen abultado con escaso contenido aéreo en asas de distribución central que sugieren la presencia de ascitis; en la porción visible del esqueleto se demuestra en forma incidental la presencia de periostitis en clavículas y fémures proximales que apoyan infección connatal (Figura 2).
El estudio de infección connatal resulta (+) para sífilis por VDRL en sangre y LCR y falso (+) para toxoplasmosis (madre con serología negativa). Los estudios para citomegalovirus, HIV, herpes y toxoplasma resultaron negativos.
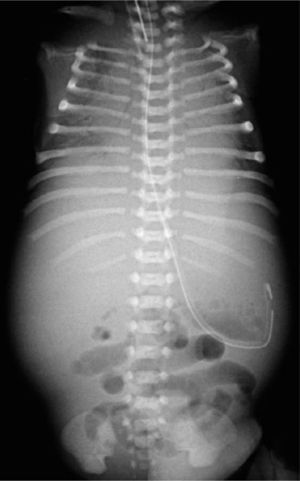
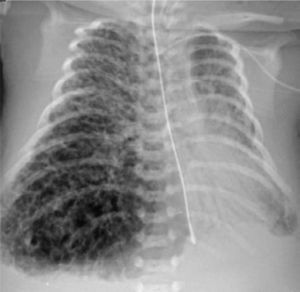
Recibe 3 dosis de surfactante pulmonar por sospecha de enfermedad de membrana hialina asociada, evolucionando radiológicamente con progresión de opacidades de relleno alveolar, que impresionan secundarías a un mayor componente de neumonía connatal (Figura 3). Recibe tratamiento con Ampicilina y Cefotaxima.
Al segundo día se conoce el antecedente de cultivos vaginales positivos para Ureaplasma y Chlamydia, efectuados previamente en el centro de salud de origen, que motivan la asociación de Eritromicina.
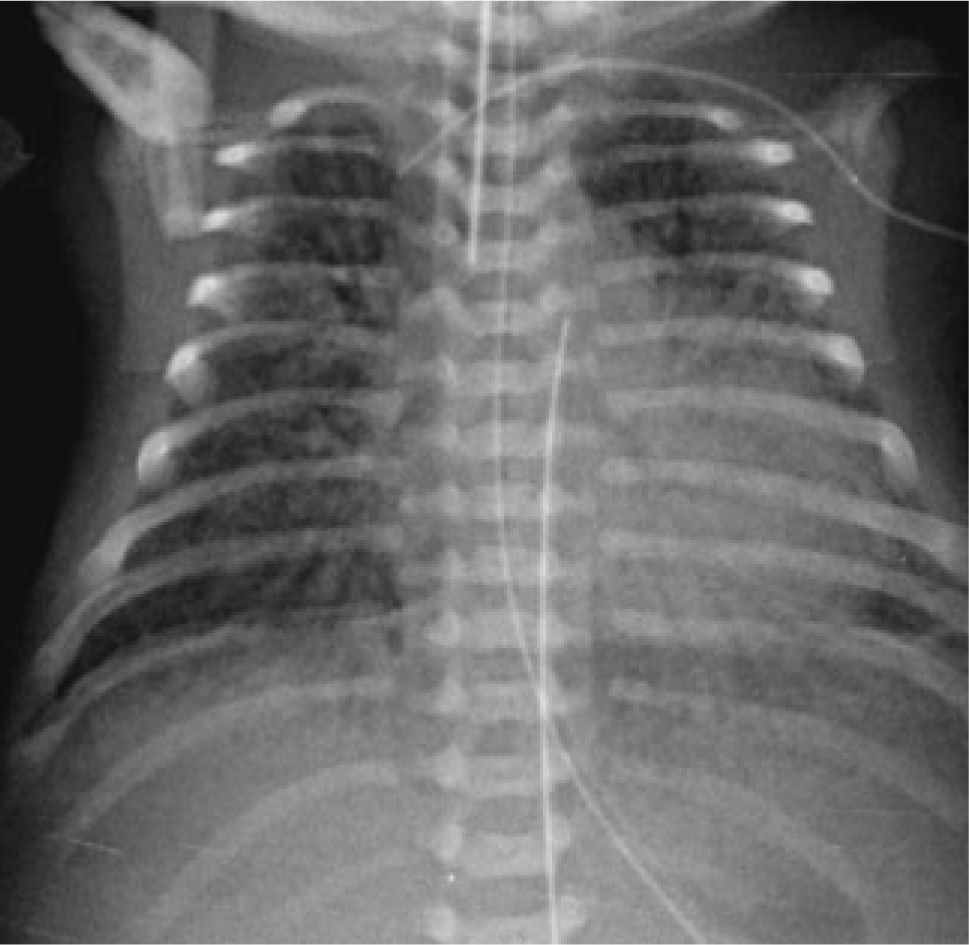
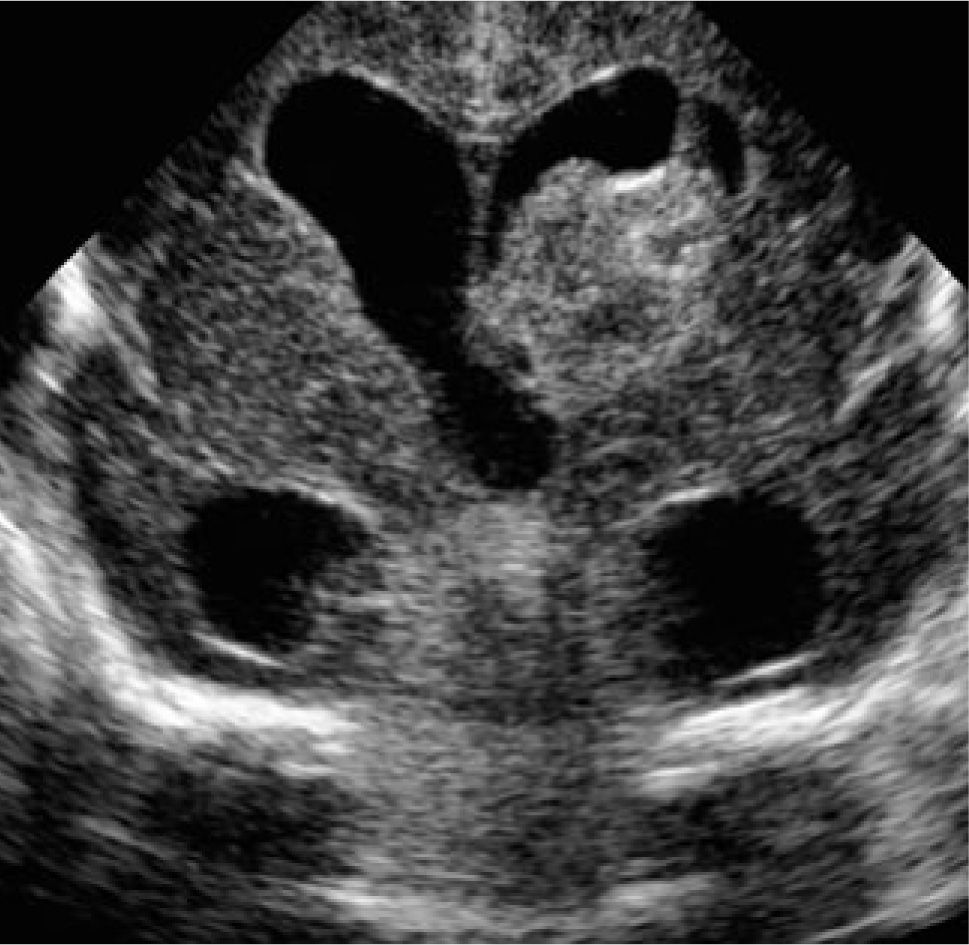
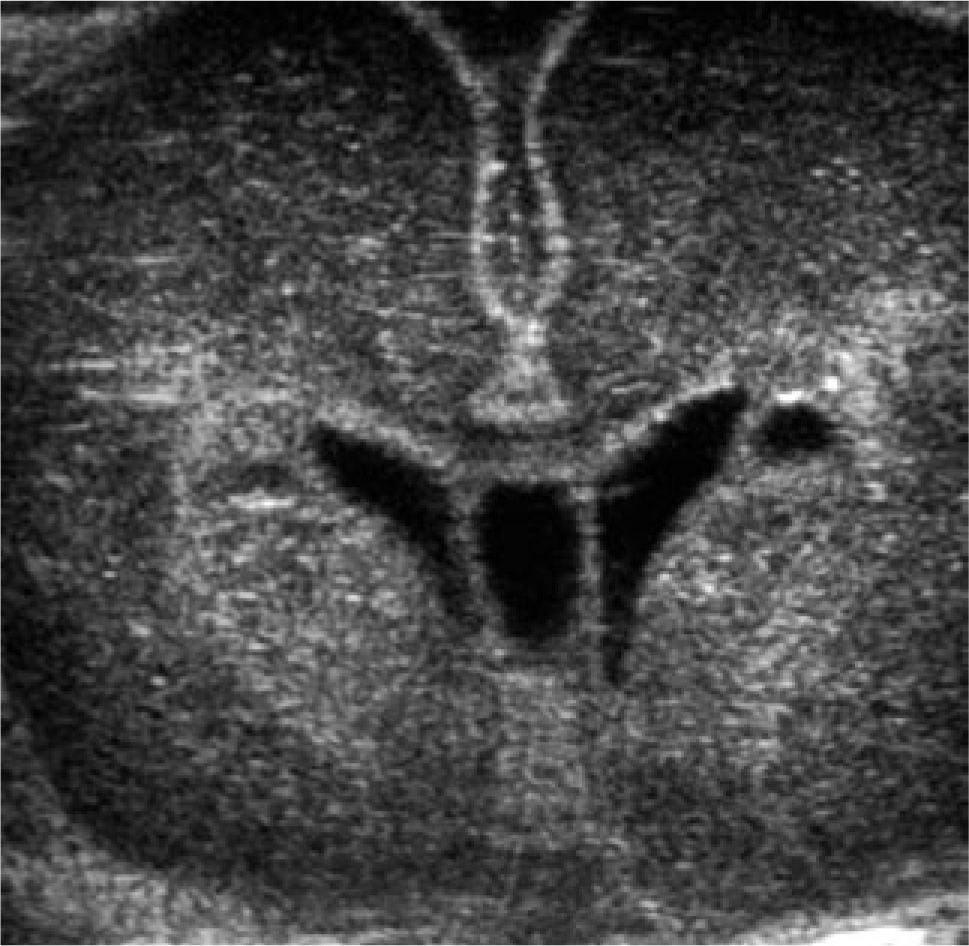
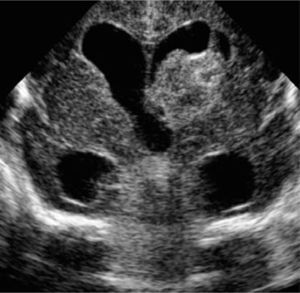
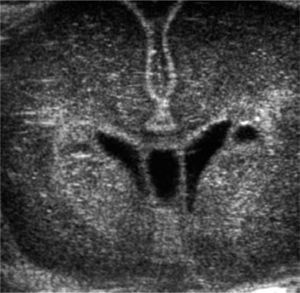
Evoluciona grave, siempre en VAFO, con progresiva aparición de enfisema intersticial unilateral y atelectasia contralateral (Figura 4), lo que dificulta el manejo ventilatorio. Se asocia hipertensión pulmonar severa y compromiso hemodinámico, requiriendo tratamiento con drogas vaso-activas durante toda su evolución. Aparece posteriormente compromiso de conciencia progresivo, demostrándose en ultrasonografía cerebral la presencia de hemorragia intraventricular (HIV) grado III bilateral (Figura 5) que se agrega a alteraciones observadas precozmente, consistentes en aumento de ecogenicidad de ganglios basales y pequeñas imágenes quísticas periventriculares (Figura 6).
Evoluciona con leucocitosis y trombocitopenia, por lo que se asocia al tratamiento Anfotericina a los 17 días de vida no confirmándose infección por hongos.
Persiste con deterioro progresivo, comandado por insuficiencia respiratoria global asociada a compromiso multiorgáníco. Fallece a los 18 días con diagnósticos de:
- 1.
RNPT 29 sem AEG.
- 2.
Asfixia perinatal.
- 3.
Enfermedad de membrana hialina y bronconeumonía connatal.
- 4.
Insuficiencia respiratoria global, enfisema intersticial e hipertensión pulmonar persistente.
- 5.
Lúes congénita y neurolúes.
- 6.
La madre presentó un VDRL positivo débil y fue derivada al policlínico de ETS correspondiente para su manejo.
DiscusiónLa sífilis congénita es una infección multiorgánica producida por el Treponema pallidum que causa alteraciones predominantes en el sistema nervioso y a nivel osteoarticular, pudiendo también originar la muerte del feto o el recién nacido.
En nuestra población sigue siendo un problema relevante, especialmente asociado a embarazos no controlados e infecciones tardías. Desde fines de los 80’s se ha reportado un incremento en los casos de sífilis en nuestro país, que ha determinado un consecuente aumento en la incidencia de sífilis congénita (1). En 1990, la tasa de sífilis congénita era de 0,23/1000 nacidos vivos y en 1997, de 0,34/1000 nacidos vivos (1). Valderrama y sus colaboradores coinciden en esta alza en el número de casos de sífilis en América Latina, con una prevalencia promedio en la región de embarazadas para el período 2000- 2001 del 3,1 %, y una incidencia de sífilis congénita en el mismo período que oscila entre el 1,4 y 12 por 1000 nacidos vivos. En EE.UU. también se considera actualmente como un problema de salud relevante en la población pediátrica (2).
Los recién nacidos constituyen uno de los grupos más vulnerables a las enfermedades infecciosas. Su sistema inmune tiene una función subóp-tima en el periodo neonatal temprano, que incluye la menor respuesta de los fagocitos mononucleares (3) entre otras.
Gust y sus colaboradores (2) registraron los datos reportados por el CDC entre 1992 y 1998, incluyendo 14.627 casos; de ellos, 760 (5,2%) fueron mortinatos y 182 (1,2 %) nacidos vivos. Ellos establecieron que la edad gestacional y el peso de nacimiento estaban fuertemente relacionados con el resultado perinatal. La edad gestacional menor de 30 semanas se asoció con mayor probabilidad de muerte perinatal, siendo ésta 44 veces más probable que para aquellos niños nacidos de 37 semanas y 9 veces más probable en niños nacidos entre las 30 y 36 semanas. La muerte perinatal fue 6 veces más frecuente en recién nacidos que pesaron entre 1.500 y 2.499 gramos y casi 33 veces más frecuente en recién nacidos que pesaron menos de 1500 gr.
El diagnóstico sigue siendo difícil, debido a que hasta el 60% de los recién nacidos pueden ser asintomáticos al nacimiento y además los síntomas y signos pueden no ser específicos. El dilema sigue siendo saber qué recién nacido asintomático o de alto riesgo está verdaderamente infectado y requiere tratamiento, debido a que no hay una prueba que sea considerada como estándar (4). La existencia de diferentes fases de actividad de la enfermedad y de períodos prolongados de latencia representa un problema adicional.
La forma de transmisión de la infección al recién nacido es por vía transplacentaria, aunque también es posible infectarse por el contacto con lesiones genitales al momento del parto. El riesgo de infección varía de acuerdo al estado infeccioso de la madre; se estima de 85 a 100% en madres con sífilis primaria no tratada, 40% en la mujer con infección temprana latente y 10% en madres con infección tardía latente. Por ello, en nuestro país se aplica una norma nacional de pesquisa en todas las mujeres embarazadas (Resolución exenta MINSAL N° 1.236, 31 de dic, 2009); estos estudios se deben repetir al inicio del tercer trimestre y al momento del parto, particularmente en pacientes de riesgo. La sífilis no tratada durante el embarazo puede terminar en un aborto espontáneo, óbito, hidrops no inmune y parto prematuro.
La sífilis congénita puede presentarse en formas temprana o tardía:
- a)
Sífilis congénita temprana:los síntomas aparecen antes de los dos años. Estas manifestaciones no son específicas y son compartidas por otras infecciones intrauterinas (citomegalovirus, toxoplasmosis). Estas incluyen: bajo peso de nacimiento, lesiones mucocutáneas, hepa-toesplenomegalia, hiperbilirrubinemia, adenopatías, rinitis, rash cutáneo máculo papular en palmas y plantas, vesículas bulosas, descamación de la piel, fisuras alrededor de la mucosa oral, fosas nasales y ano, co-riorretinitis, glaucoma y uveitis, caída del cabello y cejas, alteraciones hematológicas (anemia hemolítica con Cooms negativo, leucocitosis o leucopenia y plaquetopenia), alteraciones renales (síndrome nefrótico), pancreatitis, anormalidades óseas (distrofia metafisiaria). La osteocon-dritis aparece después de la infección reciente (semanas) y la periostitis implica una afectación de mayor duración (meses), lo que sugiere infección iniciada al menos en el segundo trimestre del embarazo. La parálisis de Erb es causada por la destrucción proximal del húmero y la pseudoparálisis de Parrot está dada por dolor secundario a las lesiones óseas. En el recién nacido de término la neumonía alba puede ser indistinguible de la enfermedad por membrana hialina.
- b)
Sífilis congénita tardía:las manifestaciones clínicas se presentan después de los dos años de vida y se consideran más bien como secuelas de la enfermedad. Incluyen: frente abombada, nariz en silla de montar, mandíbula protuberante, dientes de Hutchinson, tibias en forma de sable, queratitis intersticial con fotofobia, epifora y visión borrosa, hiperemia conjuntival, lesión de VIII par, artropatía recurrente con sinovitis y dolor articular (articulaciones de Clutton), engrasamiento de la articulación es-ternoclavicular (signo de Higouménakis). Las complicaciones de la neuro-sífilis no tratada incluyen: hidrocefalia, infartos cerebrales, retraso mental, crisis convulsivas, parálisis de pares craneanos, paresias y tabes dorsal.
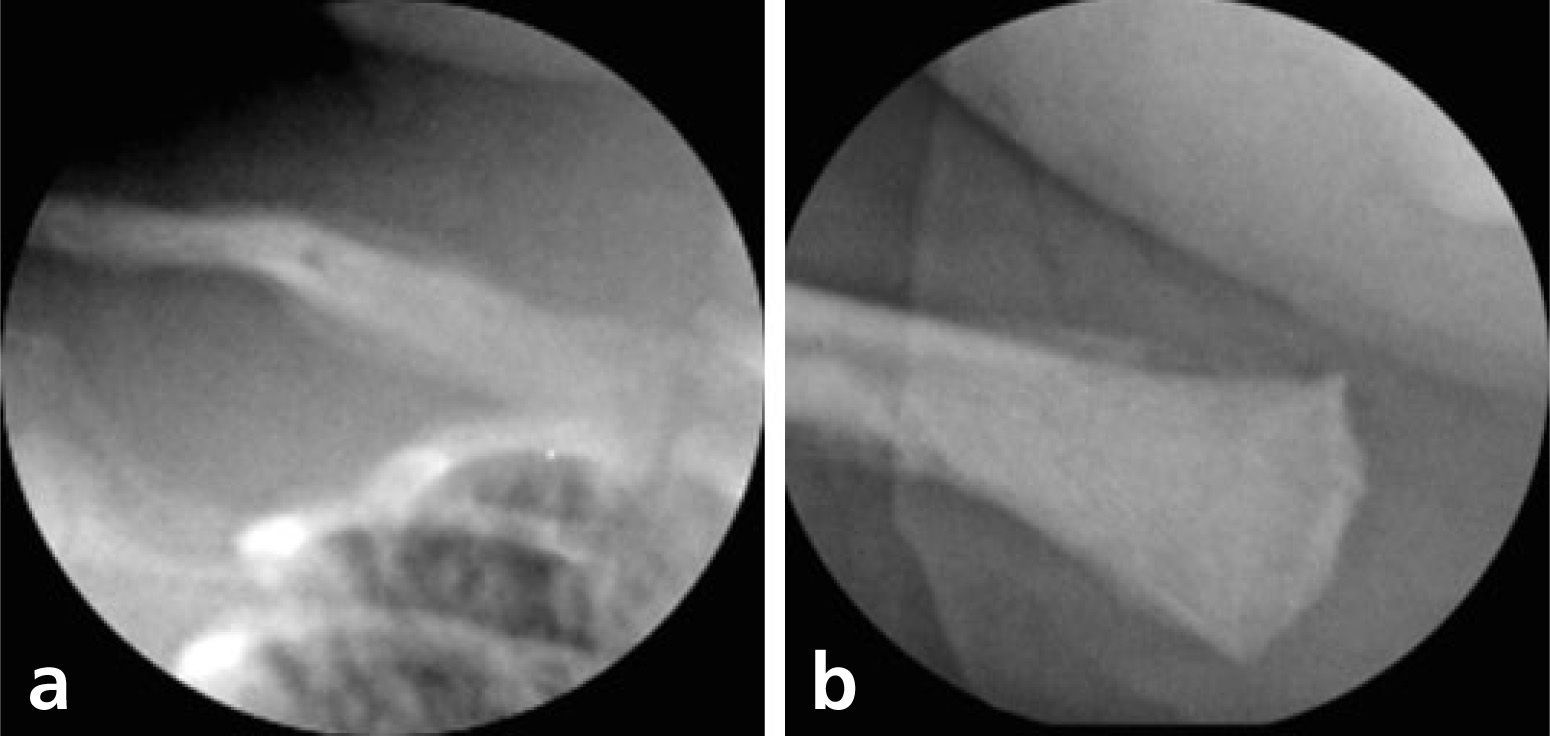
Desde el punto de vista imaginológico, el compromiso óseo es muy frecuente siendo la expresión de la infección diseminada con afectación de múltiples huesos, predominantemente a nivel metafisiario, que sin embargo puede no ser evidente durante las primeras semanas de vida. Se ha descrito en la enfermedad la presencia de bandas lúcidas metafi-siarias, que se consideran actualmente como un hallazgo no específico de la sífilis, resultado de la respuesta del hueso al estrés de la infección. Estas mismas alteraciones pueden ser reproducidas por la osteomielitis habitual, el hiperparatiroidismo y la miofibromatosis (5). Otros signos incluyen reacción perióstica, contornos aserrados de las metáfisisy presencia de áreas de destrucción focal de las metáfisis de las tibias y, en forma más tardía, periostitis diafisiarias. El compromiso pulmonar de la neumonía alba no es específico y consiste en un proceso de predominio intersticial caracterizado por imágenes retículo-nodulares, difusas.
El diagnóstico definitivo de la sífilis congénita se establece con la identificación de las espiroquetas por microscopía de campo oscuro en la placenta, cordón umbilical, líquido amniótico o lesiones mucocutáneas, lo que difícilmente se logra (ausencia de la tecnología, personal entrenado, diagnóstico tardío, etc.). Se debe ser especialmente cuidadoso en la disposición de estas muestras cuando se sabe que estamos en presencia de un recién nacido cuya madre tiene pruebas (+) en el embarazo.
El diagnóstico serológico ha sido dividido en pruebas treponémicas y no treponémicas. Las pruebas no treponémicas detectan la reactividad hacia antígenos de cardiolipina-lecitina-colesterol, para reconocer posibles anticuerpos contra el Treponema pallidum; las más comunes son el VDRL (Venereal Disease Reach Laboratories) y la RPR (rapid plasmatic reagines), que son de bajo costo y fáciles de efectuar, pero no son específicas para sífilis y pueden aparecer falsos positivos en enfermedades febriles agudas, virales, protozoos, mycoplasma, embarazo y post vacuna. Las pruebas treponémicas detectan específicamente los anticuerpos contra el Treponema pallidum; las más comunes son la prueba de absorción de anticuerpos treponémicos (FTA-ABS), la prueba de microhe-maglutinación de anticuerpos, la prueba inmunoenzimática específica para Treponema (ELISA) y PCR. La posibilidad de falsos positivos es baja. El diagnóstico serológico es difícil dada la transferencia pasiva transplacentaria de anticuerpos IgG que complica la interpretación de los resultados y no existir adecuadas pruebas para IgM en este período. Así, la decisión de tratamiento debe basarse en: 1. Identificación de sífilis en la madre. 2. Tratamiento realizado a la madre. 3. Presencia de elementos clínicos, laboratorio o radiológicos de sífilis en el niño. 4. Comparación de los títulos serológicos en la madre y el niño al momento de nacer.
Todo niño nacido de una madre con pruebas (+) para sífilis (no treponémicas o treponémicas) debe ser evaluado con test no treponémico cuantitativo en muestra de suero (no de cordón umbilical) e idealmente de LCR. Pruebas treponémicas en el recién nacido no son necesarias (6). La sífilis congénita puede ser prevenida identificando a las mujeres infectadas con Treponema pallidum y tratándolas eficazmente con penicilina (7). Sin embargo, a pesar de los esfuerzos locales o regionales, la sífilis no está disminuyendo y continuará siendo un problema para las embarazadas y un riesgo perinatal para la población infantil, por lo que debe mantenerse en el diagnóstico diferencial de la sepsis neonatal.
Los autores declaran no tener conflictos de interés, en relación a este artículo.