Los trastornos temporomandibulares (TTM) pueden clasificarse en 3 grupos: trastornos musculares, desarreglos internos y enfermedades degenerativas. Históricamente estas últimas se han pasado por alto como base estructural de los TTM.
La osteoartrosis es una enfermedad no inflamatoria que se caracteriza por un patrón reaccional de la articulación frente a la lesión. Puede observarse un deterioro y abrasión del cartílago articular y de las superficies de tejido blando, un engrosamiento y remodelación del hueso subyacente, y una formación de espolones marginales y quistes subarticulares. Estos cambios son muy frecuentes en pacientes de edad avanzada, pero a menudo son asintomáticos.
Los pacientes pueden manifestar síntomas y presentar una discapacidad severa cuando la osteoartrosis se asocia con una sinovitis. Los cambios inflamatorios secundarios como consecuencia de la lesión tisular en la articulación intervienen en la aparición del dolor. El término osteoartritis describe mejor esta artropatía inflamatoria secundaria.
Prevalencia
La osteoartritis/osteoartrosis (OA) es la enfermedad degenerativa más frecuente de la articulación temporomandibular (ATM); sin embargo, es difícil establecer su prevalencia, ya que existe una falta de concordancia entre los cambios estructurales y el dolor. El método de examen es un factor significativo a la hora de determinar la prevalencia de la OA (tabla 1 y figura 1). La OA se correlaciona de forma estrecha con la edad, y se produce con más frecuencia y está más generalizada en las mujeres que en los hombres.
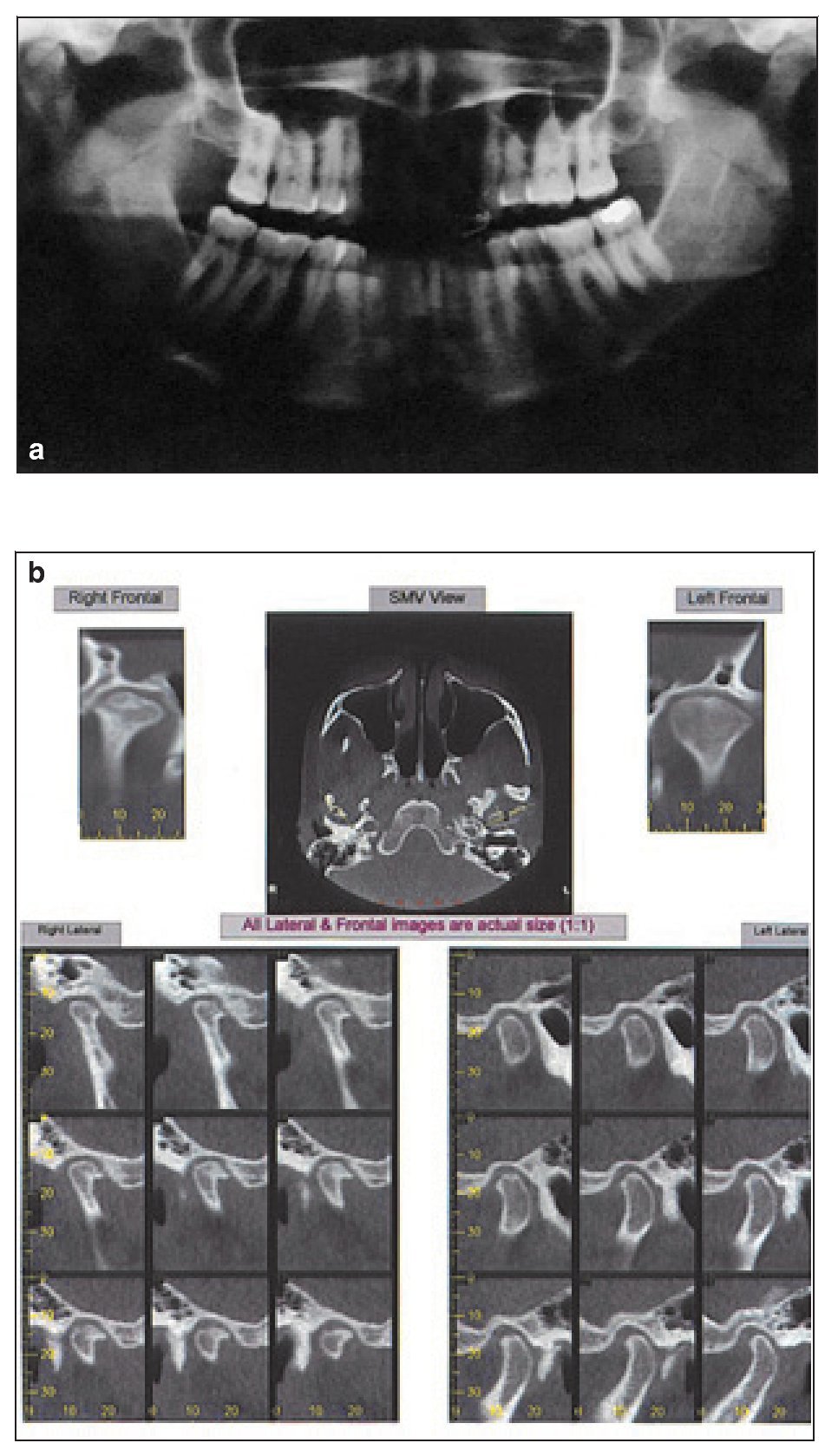
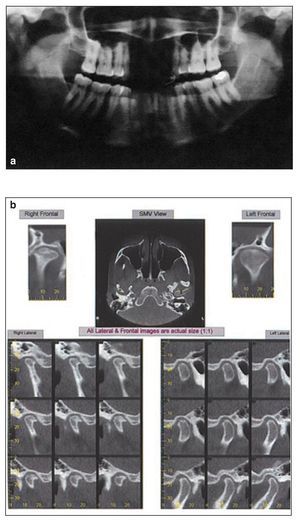
Figuras 1a y 1b (a) Ortopantomografía que muestra cambios estructurales en ambas articulaciones. (b) Cortes axiales y reconstrucciones que muestran la reducción del espacio articular, esclerosis subcondral y la presencia de osteofitos (todas las imágenes laterales y frontales son de tamaño natural [1:1]). (Imágenes por cortesía de Dr. Michael Pharoah, University of Toronto).
Etiología
La etiología de la OA de la ATM no está claramente establecida pero parece que intervienen factores sistémicos y locales. La sobrecarga de la articulación es predominante en el desarrollo de la OA. El cartílago articular se ve afectado en primer lugar, ya que muestra una capacidad adaptativa limitada en comparación con otros tejidos conjuntivos y con el hueso subcondral. La sobrecarga puede exceder las propiedades mecánicas del cartílago y alterar la remodelación tisular.
La edad es claramente un factor de predisposición, a pesar de que no están claras las evidencias de alteraciones dependientes de la edad en el tejido articular. Muchos estudios realizados en autopsias indican una estrecha correlación entre la pérdida del soporte molar y la presencia de OA, especialmente en individuos mayores de 40 años. Dada la elevada prevalencia de edentulismo parcial y total en pacientes de edad avanzada, puede sugerirse que el papel del envejecimiento es significativo en este contexto de dentición reducida que provoca una carga biomecánica adversa.
Con raras excepciones, la OA está asociada al desplazamiento de disco. También se cree que la sobrecarga articular interviene en la aparición de desarreglos internos (DI). No se conoce por completo el lapso de tiempo que transcurre entre los DI y la OA; parece más probable que los DI precedan a la OA, sin embargo, es posible que el factor desencadenante inicie simultáneamente ambos procesos.
El traumatismo facial también puede causar o agravar una OA. La carga repetitiva asociada a la parafunción posiblemente sea un factor etiológico, pero no se ha establecido una correlación clara. Los factores genéticos y metabólicos que podrían influir en el umbral de lesión tisular también pueden ser factores importantes en el desarrollo de la OA.
Signos y síntomas
Los pacientes suelen referir dolor y ablandamiento en la articulación, fatiga muscular mandibular, rigidez y cansancio, reducción del rango de movilidad, y ruidos articulares durante el movimiento mandibular. El dolor se ve agravado por la amplia abertura de la mandíbula, la masticación y la parafunción, y puede irradiar desde la articulación hasta las sienes, oídos, lado del cuello y hombro superior. Los antecedentes de variaciones en la oclusión y deformidades adquiridas del esqueleto facial (mordida abierta, asimetría) también pueden ser signos de una OA.
Estos signos y síntomas son similares a los de otros TTM con ligeras excepciones pero muy significativas. Generalmente la OA es unilateral, aunque puede existir afectación bilateral. En estos casos, un lado suele presentar mayor gravedad. La OA se suele caracterizar por rigidez articular matutina y los síntomas parecen empeorar a lo largo del día. A menudo existe dolor sobre la articulación y crepitación. Con frecuencia existen evidencias radiográficas.
Sin embargo, existe una mala correlación entre los hallazgos radiográficos y los síntomas clínicos. Puesto que la OA afecta en primer lugar al cartílago articular, es posible que en las radiografías no se detecten cambios tempranos como reducción del espacio articular (que indica pérdida de cartílago articular y/o perforación del disco). El cambio temprano más habitual en el cóndilo es la esclerosis del hueso subcondral; sin embargo, para que pueda detectarse son necesarios cambios sustanciales en los tejidos mineralizados. A medida que la enfermedad avanza puede observarse un aplanamiento y «lipping» marginal del cóndilo y un aplanamiento de la eminencia articular. En los últimos estadios, los cambios se producen en forma de erosión de la placa cortical y/o formación de osteofitos.
Los signos y síntomas mejoran con el tiempo en la mayoría de los individuos. La naturaleza de la OA sugiere una progresión sintomática variable, que suele extinguirse en 12 a 24 meses. Por otro lado, los cambios patológicos en la ATM progresan con el tiempo a una velocidad que varía en función de los pacientes.
Tratamiento clínico
Un historial detallado, una evaluación de la cabeza y el cuello y un examen físico general son esenciales para realizar un diagnóstico. La obtención de imágenes de la ATM es necesaria para establecer la presencia de patología y clasificar la enfermedad con el objeto de seleccionar el tratamiento adecuado y establecer un pronóstico.
Dado que los mecanismos adaptativos parecen desempeñar un papel principal en el curso natural de los trastornos degenerativos de la ATM, el tratamiento debe estar destinado a promover un estado articular que tenga grandes probabilidades de reparar cualquier lesión. El objetivo del tratamiento no quirúrgico consiste en restablecer el equilibrio entre los procesos de degradación y reparación en los tejidos afectados.
Entre las estrategias terapéuticas destacan el tratamiento sintomático, el control o la reducción de los factores predisponentes, y el tratamiento de las secuelas patológicas. El tratamiento quirúrgico solamente debe considerarse después de haber realizado esfuerzos no quirúrgicos razonables y en caso de que la calidad de vida del paciente se vea significativamente afectada.
Pierre de Grandmont, DMD, MSc
Professor, Faculty of Dental Medicine University of Montreal, Canada
e-mail: pierre.de.grandmont@umontreal.ca