La parálisis facial es una afectación neurológica que se caracteriza por una parálisis súbita de los músculos inervados por el séptimo par craneal. Si bien es más común en adultos, la población pediátrica no está exenta de presentarla, y aún es más infrecuente que sea de forma bilateral. Se presenta el caso de un varón de 13 años con parálisis facial bilateral y marcadores enzimáticos sugerentes de colestasis, por lo demás asintomático, cuya resolución fue completa mediante el tratamiento exclusivo con acupuntura.
Facial paralysis is a neurological condition characterised by a sudden paralysis of the muscles innervated by the seventh cranial nerve. Although it is more common in adults, the paediatric population is not exempt from presenting with it, and the bilateral form being even rarer. The case is presented of a 13-year-old boy with bilateral facial paralysis. The enzyme markers suggested cholestasis, but otherwise asymptomatic. It was resolved completely by exclusive treatment with acupuncture.
La parálisis facial es una patología neurológica que se caracteriza por parálisis súbita de los músculos inervados por el séptimo par craneal, con una incidencia anual para México aproximada entre 20 y 30 casos por cada 100.000 habitantes1. Si bien solo es posible identificar la causa de la parálisis en aproximadamente un tercio de los casos, se tienen diversas hipótesis respecto a su etiología y fisiopatología, y son las mismas que dictan las líneas terapéuticas actualmente empleadas para el manejo de dicha patología2. Aun cuando se identifica que este padecimiento es mucho más frecuente en adultos, especialmente en mujeres embarazadas y con comorbilidad de otras enfermedades sistémicas como diabetes mellitus, no es infrecuente que se presente en pacientes pediátricos, con una incidencia estimada para México que oscila entre 1,5 a 3 personas por cada 100.000 habitantes según el Instituto Mexicano del Seguro Social para el año 20103; sin embargo, diversos autores reportan otras cifras que fluctúan entre 6,14 y 21 casos por cada 100.000 habitantes en poblaciones pediátricas5. De cualquier manera, es realmente poco frecuente que la presentación de esta entidad sea bilateral, solo entre el 0,7 y el 3,3% de los casos en población pediátrica se manifiestan con parálisis completa o parcial de ambas hemicaras3.
Se presenta el caso de un paciente pediátrico que no solo cursó con parálisis facial de forma bilateral, sino también con una alteración importante en los estudios de laboratorio para función hepática y biometría hemática. Se le aplicó tratamiento con acupuntura y se obtuvo una remisión total de la parálisis y una corrección de la función hepática3.
Descripción del casoVarón de 13 años de edad, que acude al servicio de acupuntura presentando parálisis facial periférica bilateral precedida de aparente faringoamigdalitis de origen bacteriano con 2 semanas de evolución. En el interrogatorio refiere inicio repentino de la parálisis del lado derecho posterior al establecimiento de la infección respiratoria tratada con penicilina; 3 días después la hemicara contralateral comenzó a exhibir signos de parálisis simétricos respecto a la otra hemicara. La madre relata haber acudido al neurólogo, quien prescribió aciclovir, prednisona y vitaminas del complejo B intramusculares por un período mayor a 2 semanas. A la exploración física el paciente mostró signos de parálisis de manera casi generalizada, y los más afectados eran los músculos frontal, buccinador, orbicular de los labios, caninos, alar y piramidal de la nariz, risorio de Santorini y palpebrales con lagoftalmos de 3mm. Se le dio una calificación de IV en escala de House-Brackmann. La garganta no presentaba datos de infección, como exudados, o de inflamación; no se palpaban adenopatías, y el resto de los pares craneales no mostraba ningún tipo de afectación. Únicamente se aplicó tratamiento en puntos de acupuntura de la región facial, específicamente en los músculos afectados, y se solicitó una biometría hemática de control.
A la segunda consulta, 3 días después, el paciente acudió con una biometría hemática que reveló leucocitosis (15,7×103/μl) sin aumento específico en la diferencial; el resto del hemograma era normal. Respecto a la parálisis facial, el paciente mostraba un ligero aumento de la movilidad en los músculos frontales. El resto de los músculos seguían sin mejoría. Además de la acupuntura facial, en esta sesión se aplicó masaje facial y se instruyó a los familiares para realizarlo en casa; asimismo, se indicó una rutina de ejercicios frente al espejo para el trabajo de los músculos afectados.
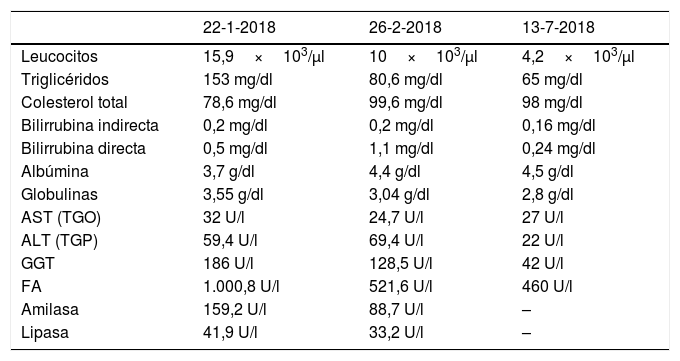
A la tercera consulta el paciente acudió con los estudios realizados. Los valores de relevancia fueron: leucocitosis (15,9×103/μl); hipertrigliceridemia (153mg/dl); aumento de algunas enzimas hepáticas (alanino aminotransferasa [ALT], 59,4 U/l; fosfatasa alcalina [FA], 1.000,8 U/l; gammaglutamiltranspeptidasa [GGT], 186 U/l); elevación de enzimas pancreáticas (amilasa, 159,2 U/l; lipasa, 41,9 U/l), con bilirrubina, albúmina, perfil de lípidos y tiempos de coagulación normales. El ultrasonido abdominal no arrojó ningún dato que sugiriera alguna afectación en algún órgano: el páncreas estaba dentro de los límites de la normalidad (patrón ecográfico normal, sin refuerzos, tumoraciones o infiltrados), el único órgano con algún parámetro fuera de lo normal era el hígado, que, si bien se encontraba agrandado, tenía una ecotextura homogénea, sin alteraciones difusas o focales, sin presencia de infiltrados, obstrucciones o dilatación alguna de las vías biliares; la vesícula biliar era de contenido completamente anecoico y sin colecciones; el colédoco tenía un diámetro de 2mm, y la vena porta un calibre de 9mm, sin alteraciones. El perfil de enzimas cardíacas no reveló ninguna alteración (CK [creatincinasa], 45,6 U/l), y las pruebas serológicas para anticuerpos frente a virus del herpes simple (VHS)-1 y virus de Epstein-Barr (VEB), negativas.
Al examen físico, el abdomen era plano, depresible y no doloroso. Se podía palpar una leve hepatomegalia de bordes suaves con adecuada movilidad diafragmática; la prueba de Murphy y el signo de Courvoisier-Terrier fueron negativos. Asimismo, el bazo era levemente palpable. El resto del abdomen era normal. El paciente no exhibía ningún dato de afectación hepática demostrable mediante interrogatorio o exploración física: anictérico, sin evidencia de ganglios palpables, sin estigmas de hepatopatía, lesiones de rascado, etc. Al interrogatorio, el paciente se declaró completamente asintomático; respecto al probable diagnóstico de pancreatitis, refirió que nunca había cursado con dolor abdominal o hematoma, el signo de Cullen era negativo. Asimismo negó haber presentado coluria o acolia; sin comorbilidad en casa o en la escuela.
Respecto a la parálisis facial se apreció leve aumento en la movilidad de algunos músculos antes afectados, que se evidenció en fasciculaciones de estos al intentar producir movimiento de forma voluntaria. Además del tratamiento en puntos de acupuntura locales en los músculos afectados se aplicaron puntos que se emplean comúnmente para el tratamiento de afectaciones hepáticas.
Tras 2 semanas de tratamientos, a razón de 3 consultas por semana, se realizaron nuevos análisis de laboratorio (tabla 1) que reflejaron algunos cambios de interés: reducción de la leucocitosis a valores más cercanos a la normalidad (10×103/μl), reducción de los triglicéridos a cifras normales para la edad (80,6mg/dl), ligero aumento de la bilirrubina indirecta (1,1mg/dl), aumento de la ALT (69,4 U/l), reducción de la FA prácticamente a valores normales (521,6 U/l), reducción de la GGT (128,5 U/l) y, sobre todo, normalización de las enzimas pancreáticas (amilasa, 88,7 U/l; lipasa, 33,2 U/l). A la exploración física, el hígado aún era palpable, con ausencia de esplenomegalia y el resto del abdomen era normal. La parálisis facial continuó mejorando a un paso lento pero estable; los músculos palpebrales recuperaron fuerza y el lagoftalmos se redujo a 2mm. La mejoría era más lenta en la hemicara izquierda, lo cual daba a la cara una desfiguración cada vez más evidente, con desvío de la comisura labial derecha. Se siguió aplicando tratamiento local en los puntos faciales y se continuó la estimulación de los puntos corporales, así como la rutina de masaje y ejercicios frente al espejo.
Evolución en valores de laboratorio
| 22-1-2018 | 26-2-2018 | 13-7-2018 | |
|---|---|---|---|
| Leucocitos | 15,9×103/μl | 10×103/μl | 4,2×103/μl |
| Triglicéridos | 153 mg/dl | 80,6 mg/dl | 65 mg/dl |
| Colesterol total | 78,6 mg/dl | 99,6 mg/dl | 98 mg/dl |
| Bilirrubina indirecta | 0,2 mg/dl | 0,2 mg/dl | 0,16 mg/dl |
| Bilirrubina directa | 0,5 mg/dl | 1,1 mg/dl | 0,24 mg/dl |
| Albúmina | 3,7 g/dl | 4,4 g/dl | 4,5 g/dl |
| Globulinas | 3,55 g/dl | 3,04 g/dl | 2,8 g/dl |
| AST (TGO) | 32 U/l | 24,7 U/l | 27 U/l |
| ALT (TGP) | 59,4 U/l | 69,4 U/l | 22 U/l |
| GGT | 186 U/l | 128,5 U/l | 42 U/l |
| FA | 1.000,8 U/l | 521,6 U/l | 460 U/l |
| Amilasa | 159,2 U/l | 88,7 U/l | – |
| Lipasa | 41,9 U/l | 33,2 U/l | – |
ALT: alanino aminotransferasa; AST: aspartato transaminasa; FA: fosfatasa alcalina; GGT: gammaglutamiltranspeptidasa; TGO: transaminasa glutámico oxalacética; TGP: transaminasa glutámico pirúvica.
Después de 3 meses de tratamiento, a razón de 3 consultas por semana, la parálisis facial remitió completamente sin dejar secuelas de ningún tipo. Lo más notorio era la normalización absoluta de todos los valores de laboratorio: leucocitos, normales (4,2×103/μl); bilirrubina indirecta (0,24mg/dl); ALT (22 U/l); FA (460 U/l); GGT (42 U/l).
Discusión (tabla 2)Si bien la parálisis facial en poblaciones pediátricas no es extraordinaria, sí es bastante infrecuente, especialmente de forma bilateral. Junto a esto, la alteración de las pruebas de funcionamiento hepático plantea ciertas preguntas, sobre todo si de alguna manera ambas condiciones pudieran tener un origen común o bien son entidades distintas que, de cierta forma, coincidieron en este paciente. Al evaluar posibles causas de parálisis facial (tanto en pacientes pediátricos como en adultos), las infecciones son una de las probables etiologías más comunes: VHS, borreliosis de Lyme, Haemophilus influenzae, tuberculosis, etc.2,4. La enfermedad de Lyme, o infección por Borrelia burgdorferi, se considera una de las causas más probables para parálisis facial bilateral (PFB) incluso en niños. De confirmarse el diagnóstico de esta infección, podría ser viable la explicación de los datos de laboratorio concomitantes (leucocitosis, alteración del perfil hepático); sin embargo, no cursó con datos clásicos de la borreliosis, sobre todo el eritema en diana o eritema migrans, que se considera el dato patognomónico de esta entidad6. Además, el paciente reside en la zona centro del país, en la cual la enfermedad no se encuentra con frecuencia, ya que es más común y casi exclusiva de la zona noreste7. Es por esto que no se consideró como una causa probable. Revisando entre otras probables entidades infecciosas se consideró la probabilidad de una infección por VEB, dado que se han reportado casos similares que cursan con PFB y elevaciones en las enzimas hepáticas8; no obstante, las pruebas serológicas para esta infección arrojaron resultados negativos, asimismo para el VHS-1. Si bien algunos autores recomiendan considerar una etiología central para el establecimiento de casos bilaterales9,10, el signo de Bell se presentó de forma bilateral con afectación generalizada de los músculos faciales, no se conservó la funcionalidad de los músculos frontales y el establecimiento de la debilidad muscular fue rápido y no lento y progresivo, tal y como se manifiesta en casos de etiología central.
Puntos de acupuntura empleados para el tratamiento
| Nombre y número | Funciones tradicionales30 |
|---|---|
| IG 4 Hegu | Libera la superficie, acción general sobre el rostro, regula la Energía defensiva |
| H 3 Taichong | Regula la Energía del Hígado, aclara la Cabeza, elimina el Viento, pacifica el Yang hepático |
| H 13 Zhangmen | Armoniza el Hígado y Bazo, regula la Energía del Hígado |
| H 14 Qimen | Regula la Energía y Sangre del Hígado, cualquier trastorno hepático |
| B 6 Sanyinjiao | Tonifica el Bazo y el Estómago, nutre el Yin y la Sangre en general |
| R 3 Taixi | Nutre el Yin, aclara el Calor |
| E 2 Sibai; E 4 Dicang; E 7 Xiaguan; IG 20 Yingxiang; ID 18 Quanliao; SJ 17 Yifeng; VB 14 Yangbai; Ex-HN 3 Yintang; Ex-HN 4 Yuyao; Ex-HN 8 Shangyingxiang; Ex-HN 20 Jiachengjiang | En general, estos puntos se seleccionaron de manera intermitente entre sesiones por sus cualidades para dispersar el Viento y abrir los Canales, habilidades que les confieren potencial terapéutico en el manejo de la parálisis facial |
Al descartar etiologías infecciosas se sospechó del propio tratamiento farmacológico que se empleó. Si bien diversos organismos apoyan el uso combinado de esteroides y antivirales para el abordaje de la parálisis de Bell11,12, otros sugieren su uso con ciertas precauciones13 e incluso algunos creen que no resultan de gran utilidad en poblaciones pediátricas5. De cualquier manera, los esteroides no suelen administrarse de forma aislada, no solo en este país. Aunque se han realizado diversas evaluaciones respecto a la utilidad de los antivirales14, aun sin una etiología clara de origen viral, la propia American Academy of Neurology reconoce que el beneficio es modesto, si es que existiera alguno13. En este caso en concreto resulta interesante cuestionar el porqué del uso prolongado (más de 2 semanas) de aciclovir vía oral, aun cuando pruebas serológicas descartaron esta etiología. ¿Es posible que las alteraciones sistémicas, que se reflejaron en pruebas de laboratorio alteradas, se debieran a efectos secundarios del uso prolongado de esteroides y antivirales? A revisar los efectos adversos atribuidos tanto a la prednisona15–17 como al aciclovir18–20 se encontró que ninguno de los 2 fármacos tiene una marcada tendencia hepatotóxica, aunque sí nefrotóxica, que de cualquier manera no se manifestó en este paciente (diuresis conservada, BUN [nitrógeno ureico en sangre] y creatinina dentro de rangos normales). Sin embargo, se encontró algo interesante respecto a la prednisona: se ha reportado que es capaz de causar episodios de pancreatitis en pacientes pediátricos15,16, a partir de lo cual resulta interesante plantear la hipótesis sobre si es posible que esta haya sido la razón de la elevación de las enzimas pancreáticas, aun cuando clínica y radiológicamente el paciente no manifestó señales de pancreatitis. De cualquier manera, la probabilidad de un caso de hepatitis tóxica o farmacológica queda descartada.
Analizando más a fondo la diferencial de las enzimas hepáticas elevadas, se evidencia un claro patrón colestásico al hallarse más elevadas la GGT y la FA. Algunos autores clasifican las enzimas hepáticas en 2 grupos o 2 patrones de alteración: citólisis y colestasis21, el caso expuesto se encuentra en el último grupo. Sin embargo, no es posible establecer una causa de colestasis clara, ya que el cuadro clínico clásico de estas se halla ausente: acolia, coluria, ictericia, prurito generalizado, etc.22,23. Se consideró la posibilidad de un caso de colestasis anictérica o intrahepática, pero se descartaron de forma casi inmediata al ser más común en pacientes adultos o en embarazadas, además sea cual sea la causa se excluye el síntoma más común de las colestasis: el prurito, presente en prácticamente todas estas entidades independiente a la etiología24. Al revisar con detalle la historia clínica del paciente, específicamente los antecedentes neonatales y el estado general de salud, hasta el momento no se encuentra ninguna clase de episodio similar precedente como para considerar, por ejemplo, colestasis intrahepática familiar progresiva25.
Si bien el cuadro clínico tiene un patrón enzimático de colestasis, algunos datos clínicos propios de esta entidad permanecen ausentes. Aun así, se decidió abordar como una probable colestasis, y se mantuvo bajo estrecha observación para monitorizar la aparición de nuevos síntomas o cambios en la analítica sanguínea.
Independientemente de los mecanismos mediante los cuales la acupuntura funcione, se ha presentado el caso de un paciente con un conjunto de signos y síntomas atípicos para encontrarse juntos. Tras suspender el tratamiento farmacológico, cuya eficacia resulta difícil de establecer, se aplicó tratamiento exclusivamente con acupuntura por un lapso aproximado de 3 meses, y se obtuvieron resultados excelentes en la recuperación completa y sin secuelas de la parálisis facial y con la normalización de los valores de enzimas hepáticas. No obstante el éxito obtenido con la aplicación de este tratamiento, no fue posible otorgar un diagnóstico claro y certero debido a la heterogeneidad de los hallazgos.
Otro factor interesante a considerar es la leucocitosis constante, que estaba presente aun durante el tratamiento con prednisona, ¿es probable que de no haberse encontrado con tratamiento con corticosteroides las cifras de células blancas se hallaran aún más elevadas? De ser así, podría considerarse incluso alguna reacción leucemoide con un probable infiltrado al nervio facial que podría explicar el cuadro clínico; empero, la leucocitosis se reduce a valores normales propios para la edad, sin tratamiento farmacológico y sin datos clínicos tempranos que sugieran un proceso maligno (adenopatías, pérdida de peso, equimosis, fiebres vespertinas).
Existe mayor cantidad de antecedentes y experiencias en el abordaje de parálisis facial con acupuntura; sin embargo, en el momento de realizar la revisión bibliográfica para esta redacción y el tratamiento del paciente, no fue posible encontrar artículos o investigaciones acerca del manejo de colestasis con acupuntura. Si bien existen investigaciones modestas acerca de mecanismos como la conservación del flujo sanguíneo intrahepático con la aplicación de láser en puntos de acupuntura26, modulación de procesos inflamatorios que llevan a efectos hepatoprotectores para evitar el progreso de esteatosis hepática27 e incluso la protección del propio parénquima contra lesiones por isquemia28,29, es necesario realizar más investigaciones a fondo acerca de las múltiples aplicaciones terapéuticas que la acupuntura tiene para el tratamiento de padecimientos comunes en la práctica clínica, no solo como monoterapia, sino también como un tratamiento sinérgico que mejore el pronóstico de los pacientes.
Conclusión (tabla 2)Se presenta un caso atípico por el conjunto de signos y síntomas tan heterogéneo con el que cursa. En el momento de realizar esta redacción, no fue posible brindar un diagnóstico concluyente que pudiera englobar o explicar todas las características clínicas presentes. Al revisar la bibliografía, no fue posible identificar una patología, salvo las ya mencionadas y excluidas, que englobara la afectación hepática y la PFB de manera conjunta. Surge el interrogante de si ambas afectaciones tuvieron un origen y, por lo tanto, una fisiopatología comunes o, por el contrario, que de alguna forma dos entidades patológicas confluyeron en este paciente de manera simultánea, sin nexo alguno entre ambas.
La parálisis facial fue bastante sencilla de determinar como de origen periférico, dado el patrón de afectación a los músculos y la presencia del signo de Bell; no obstante, la única evidencia que se tiene para proponer el diagnóstico de colestasis es la elevación simultánea de FA y GGT, lo que le da un origen hepático, además de la hepatomegalia sin lesión evidente al parénquima.
El abandono del tratamiento farmacológico y el hecho de que la única terapéutica empleada después de un curso de aciclovir y prednisona (excepcionalmente largo para la edad) haya sido acupuntura, con una completa resolución del cuadro, demuestra que esta tiene utilidad en el abordaje de condiciones propias de medicina interna.
La medicina tradicional china (MTC), en la cual tiene sus bases la acupuntura, tiene un origen milenario y aun así tiene aplicación en problemáticas de salud actuales. Dentro de esta forma de medicina no se identifican enfermedades propiamente, sino síndromes o patrones, conjuntos de síntomas que pueden adjudicarse a diferentes órganos o vísceras dentro de la patogénesis propia de esta corriente terapéutica. A propósito de este paciente, el diagnóstico inicial en términos de MTC se estableció como ascenso del Yang de Hígado, por las características iniciales identificadas en el paciente (parálisis facial repentina, lengua con bordes rojos), para después evolucionar a Deficiencia de Sangre de Hígado (debilidad muscular en la cara con fasciculaciones, y lengua pálida y seca).
El poder llevar a tratamiento patologías de difícil manejo médico, como la parálisis facial, y resolverlas de manera satisfactoria con acupuntura abre la ventana a diseñar tratamientos integrativos eficaces para pacientes de difícil manejo, o con comorbilidades que impidan un abordaje médico o farmacológico más conservador. Se hace énfasis en la inocuidad del tratamiento con acupuntura, que bien realizado por personal calificado no presenta contraindicaciones absolutas de ningún tipo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.