Presentamos el caso de un varón de 42 años, sin antecedentes de interés, salvo la existencia de hipertensión arterial en tratamiento con bisoprolol y enalapril, y dislipemia en tratamiento dietético. El paciente consultaba por presentar lesiones eritematosas muy pruriginosas que comenzaron como pequeñas placas en la región superior de la espalda la semana previa, y que se habían ido extendiendo rápidamente hasta alcanzar la cara posterior de los muslos. Había acudido en varias ocasiones a urgencias de su centro de salud, donde se le había administrado repetidamente metilprednisolona 100mg y dexclorfeniramina 5mg por vía intramuscular, sin mejoría del cuadro. Tampoco presentaba fiebre, pérdida de peso, tos, síndrome miccional ni ningún otro tipo de clínica sistémica. El paciente, que vivía en la ciudad, refería no tener contacto con animales y no había realizado cambios en su medicación habitual. Ninguno de sus contactos presentaba enfermedad cutánea alguna, ni aguda ni crónica.
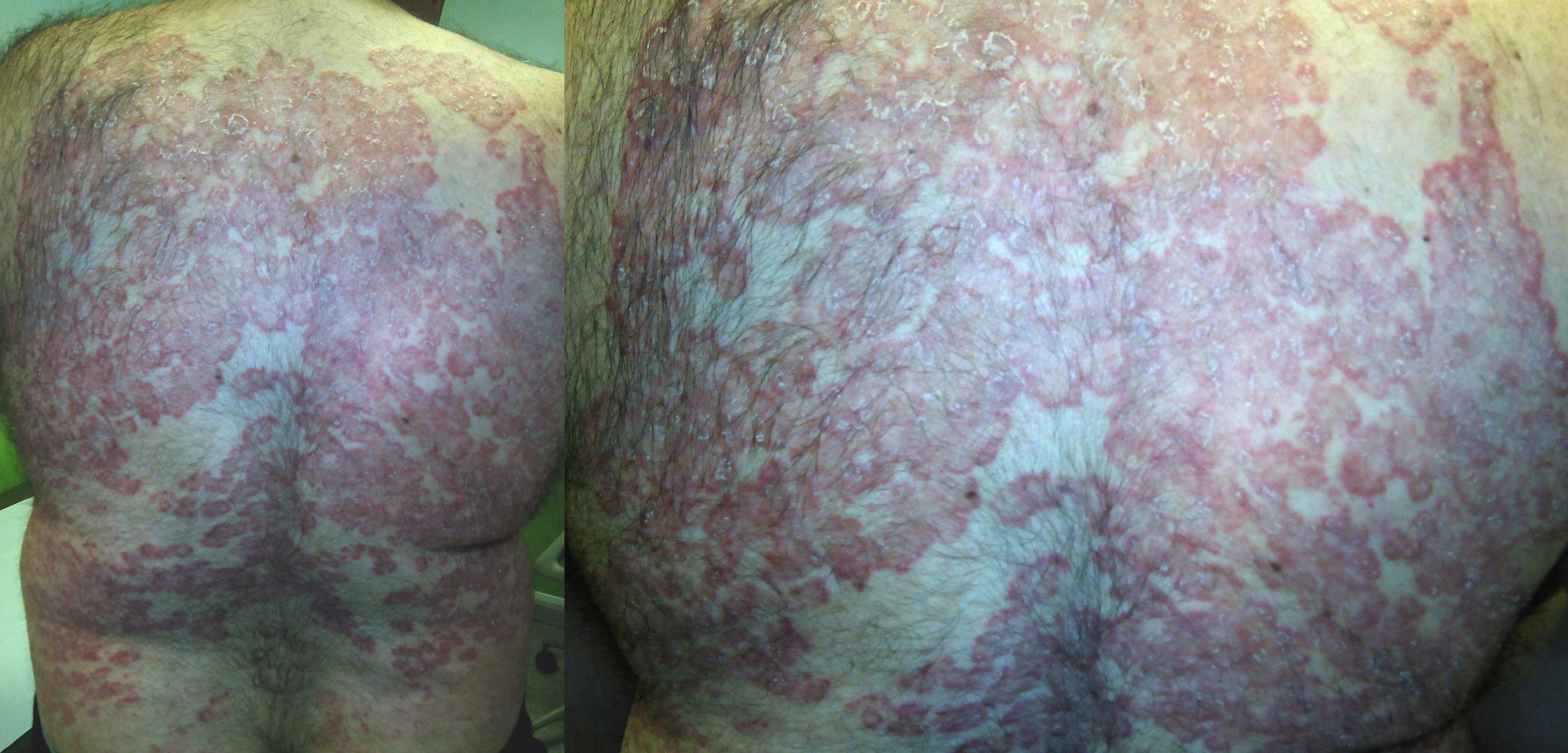
A la exploración el paciente presentaba múltiples placas eritematodescamativas de morfología anular con borde elevado, confluyentes en algunas zonas, que ocupaban gran parte de la espalda dejando islotes de piel sana (fig. 1). Se apreciaban algunas pústulas en la periferia de algunas lesiones. La afectación alcanzaba la cara posterior de los muslos. El resto de la piel, el pelo y las uñas no presentaba alteraciones.
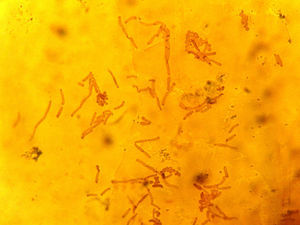
Se realizó un examen directo de las escamas de piel tomadas como muestra con tinción de hidróxido de potasio, donde se apreciaron abundantes hifas hialinas ramificadas compatibles con dermatofitos (fig. 2).
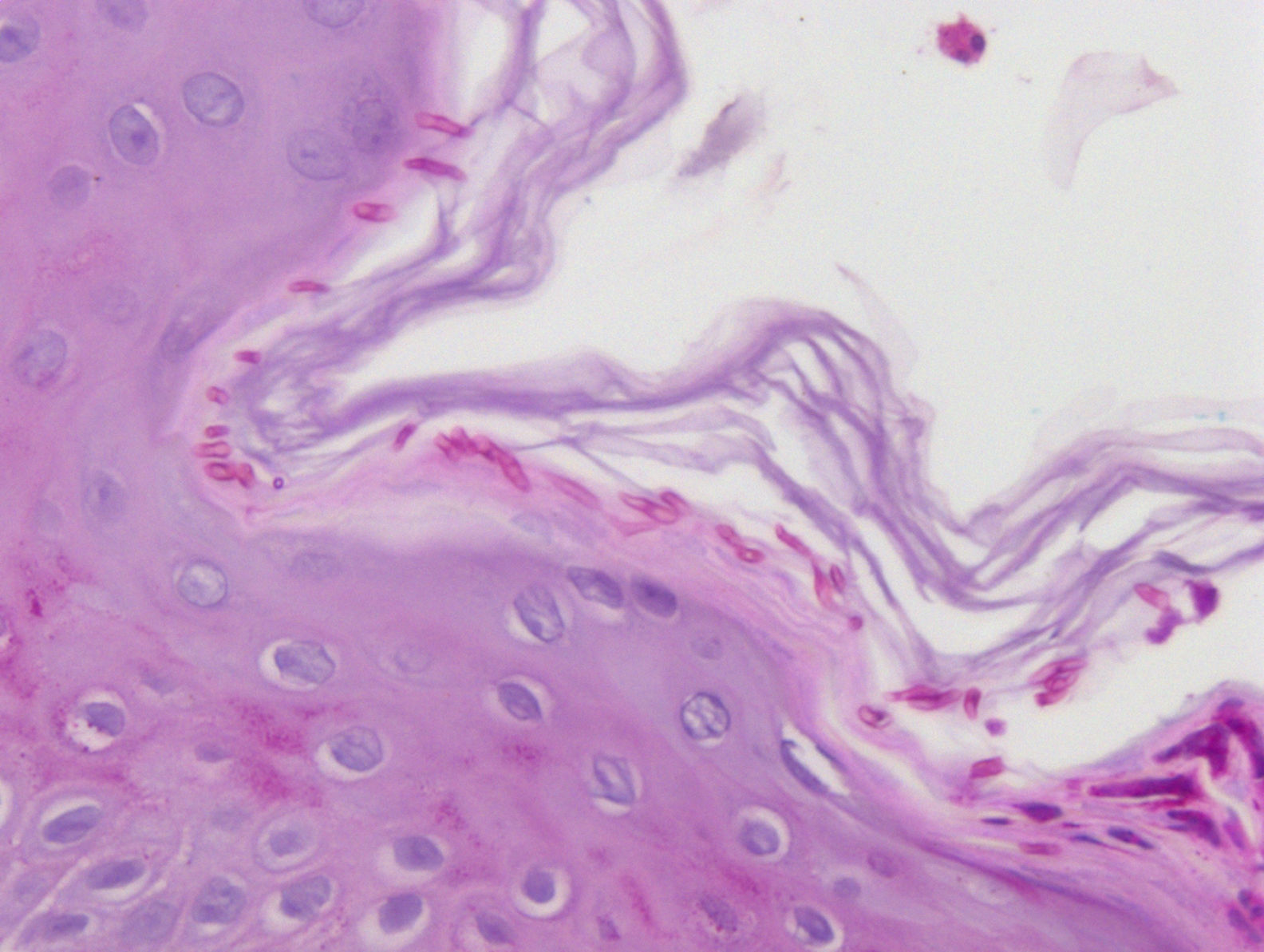
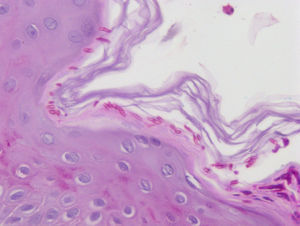
Se realizaron también un cultivo micológico, en el cual creció Trichophyton mentagrophytes, y una biopsia cutánea, donde se apreciaban hifas y levaduras (fig. 3). Con el diagnóstico de tinea corporis se inició un tratamiento con terbinafina oral 250mg/día durante 3 semanas y ciclopiroxolamina crema al 1%, con resolución del cuadro.
La evolución tan rápida del cuadro nos obligó a descartar un estado de inmunodepresión en el paciente, por lo que se realizaron serologías para virus de la inmunodeficiencia humana 1 y 2, virus hepatotropos y sífilis, así como una analítica sanguínea con marcadores de autoinmunidad (ANA, anticuerpos anticentrómero, anti-scl70 y anti-RNA) que no mostraron alteraciones significativas. También se realizó un TAC toraco-abdomino-pélvico, que resultó normal, para descartar neoplasias internas. Por este motivo nuestra principal sospecha es que la administración repetida de corticoides intramusculares a altas dosis haya sido la causa de esta inusual evolución en un paciente inmunocompetente.
T. mentagrophytes es uno de los dermatofitos que encontramos más frecuentemente en las infecciones cutáneas por hongos en todo el mundo1. Las formas atípicas o diseminadas suelen encontrarse en pacientes inmunodeficientes, por lo que siempre debemos descartar esta condición en estos casos.
Los corticoides orales son muy utilizados, a dosis bajas, en el tratamiento de las tiñas con importante componente inflamatorio, para reducir la inflamación y prevenir la destrucción permanente de estructuras cutáneas como el folículo piloso2. En la literatura encontramos mucha información sobre los potenciales efectos nocivos de la corticoterapia tópica sobre la tiña del cuerpo3–5, y también casos de tinea incognito por inmunomoduladores tópicos4,6,7. Aunque se han realizado estudios donde se concluye que la prednisona, la azatioprina y la ciclofosfamida son factores asociados a la tiña multicéntrica8, no encontramos mucha información en la literatura sobre la inmunosupresión transitoria que puede ocasionar la corticoterapia a altas dosis incluso en períodos cortos de tiempo, exacerbando y enmascarando diversas enfermedades cutáneas como la tiña que presentaba nuestro paciente.