A pesar de haber numerosas técnicas de sutura tendinosa y de no existir un acuerdo general sobre cuál es la mejor, sí hay acuerdo en las características generales que debe tener una buena sutura. Debe ser sencilla su realización, tener nudos bloqueados, conseguir una aposición sin tensión y perfecta de los extremos tendinosos con un mínimo o ningún «gap» en el sitio de la reparación sin producir una lesión de la vascularización del tendón y con una fuerza y resistencia suficientes para permitir una movilización precoz.
En este trabajo presentamos una nueva técnica quirúrgica cuyo diseño sigue 5 principios: (1) cruzar la zona de reparación solo 2 veces para hacer más sencilla la técnica y la aposición perfecta de los cabos tendinosos; (2) conseguir una sutura de 4 hilos de un material resistente; (3) evitar nudos abultados en el sitio de reparación, para facilitar la reparación con el menor material interpuesto; (4) evitar nudos abultados sobre la superficie del tendón, de tal forma que la sutura deslice mejor bajo las poleas; y (5) con una resistencia y fuerza superiores a las admitidas como óptimas.
Despite there are lot of surgical sutures techniques and there is no consensus about which one is the best, there is an understanding about the general characteristic a good suture should have. Its performance needs to be easy, with secured knots, smooth end-to-end tendon apposition, with a minimal to no gapping at the repair site, avoiding injury to tendon vasculature, and having enough strength for early active postoperative motion.
We present in this paper a new surgical technique that follows five principles in its design: (1) crossing only twice the repair site, in order to make an easier technique and obtain an accurate coaptation of the tendons ends; (2) a 4-strand suture technique, with a strong material; (3) avoiding bulky knots in the repair site, in order to make the tendon heal better with the less material interposed; (4) avoiding bulky knots over the tendon, in order to make the tendon slide better under the pulleys; and (5), with a resistance and strength higher than the ones admitted as optimal.
A pesar de estar descritas múltiples técnicas quirúrgicas para la reparación de una sección tendinosa, no existe acuerdo general sobre la mejor de ellas1. Sí hay un acuerdo sobre las características ideales que debe tener cualquier sutura y en que el mejor resultado funcional deriva de comenzar un tratamiento de movilización precoz2.
Strikland3 ha definido 6 características ideales que debería tener una reparación tendinosa. Debía ser fácil la realización de la sutura, tener nudos bloqueados, conseguir una aposición sin tensión y perfecta de los extremos tendinosos, con un mínimo o ningún «gap» en el sitio de la reparación, sin lesionar la vascularización del tendón y con una sutura de fuerza y resistencia suficientes para permitir una movilización precoz.
Posteriormente Tang y Xie4 describieron las 10 características biomecánicas que afectaban a la fuerza y resistencia de la sutura: (1) el número de hilos de sutura, (2) la tensión de la reparación, (3) el tipo de sutura central, (4) el tipo de nudo, (5) el tamaño del punto de bloqueo en el tendón, (6) el diámetro de la sutura, (7) las propiedades del material de sutura (8) el tipo de sutura epitendinosa, (9) la curvatura de la trayectoria del tendón en el sitio de reparación, y (10) sobre todo, el estado (biológico) del tendón.
Teniendo en cuenta las características ideales que debe tener una reparación tendinosa y las características biomecánicas que influyen en la resistencia de la sutura, se ha diseñado una técnica de sutura tendinosa que pretende alcanzar 5 objetivos: (1) cruzar la zona de reparación solo 2 veces para hacer más sencilla la técnica y la aposición de los cabos tendinosos; (2) conseguir una sutura de 4 hilos de un material resistente; (3) evitar nudos abultados en el sitio de reparación, para facilitar la cicatrización con el menor material interpuesto; (4) evitar nudos abultados sobre la superficie del tendón, para facilitar el deslizamiento bajo las poleas; y (5) tener una resistencia y fuerza superiores a las admitidas como óptimas.
En el presente trabajo se presenta la técnica quirúrgica para su realización.
Indicaciones y contraindicacionesLa técnica quirúrgica se puede realizar en secciones tendinosas de los tendones flexores en zonas ii-v de Verdan5 y en sección de tendones extensores en zona v-viii de Kleinert6, donde su estructura es más circular y permiten una sutura central.
Anatomía quirúrgica y justificaciónComo se ha mencionado, el objetivo fue diseñar una técnica de sutura que cumpliese 5 principios.
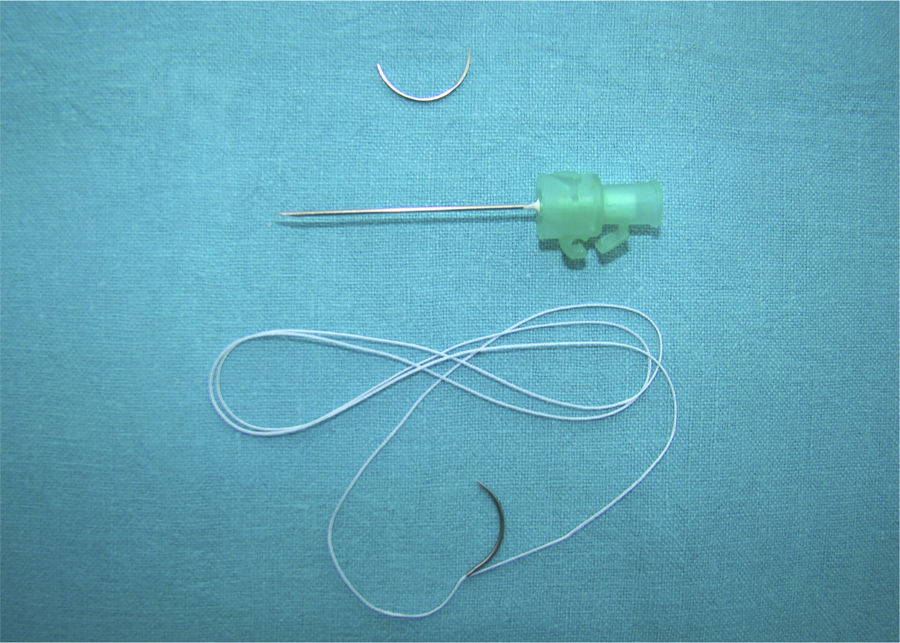
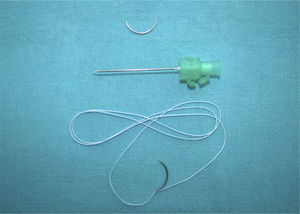
Para conseguir el primer y segundo objetivo, es decir un solo paso por la zona de reparación, pero con 4 hilos de un material suficientemente resistente, se usó una sutura tipo FiberLoop® (Arthrex, Naples, FL, EE. UU.) (fig. 1). Al ser doble, permite una sutura de 2 hilos en cada paso, es decir con solo 2 pasos se obtiene una reparación de 4 hilos. Este tipo de sutura está compuesta por Fiberwire® (Arthrex, Naples, FL, EE. UU.). Se ha visto en estudios biomecánicos7, que es el doble de fuerte que un monofilamento tipo Prolene® (Ethicon, Somerville, NJ, EE. UU.) y casi tanto como una sutura de acero «Stainless Steel» (Ethicon, Somerville, NJ, EE. UU.). De esta forma con solo 2 pasos y 4 hilos, teóricamente se podría conseguir una resistencia similar a 8 hilos de un monofilamento.
Para el tercer y cuarto objetivos se realizó un diseño combinando una sutura tipo Kessler en un cabo y tipo Tsuge en el otro. Los nudos de la sutura se entierran dentro del tendón a través de una incisión longitudinal del mismo, de esta forma se evita que la sutura quede dentro de la zona de reparación o sobre la superficie del tendón.
Por último, para comprobar que la sutura tenía unas características de fuerza y resistencia aceptables, se realizó un estudio biomecánico8. Según los estudios de Tang la fuerza generada durante la flexión de los dedos es de 1-35N, por tanto para permitir una movilización precoz la sutura debe tener una resistencia final de 40-50N y una resistencia a la apertura (gap) de 20-30N. En nuestro estudio biomecánico se demostró que la resistencia final fue de 60,4N sin sutura epitendinosa y de 64 con ella. Por otra parte, la resistencia a la apertura fue de 36,2N sin sutura epitendinosa y 47,2N con ella.
Es decir, este tipo de sutura tiene unas características biomecánicas aceptables, permite una reparación no abultada al tener los hilos dentro del tendón y, al pasar solo 2 veces por la zona de reparación, permite una técnica precisa y sencilla, evitando la complejidad que tiene una reparación de más de 4 hilos con varios pasos a través del tendón.
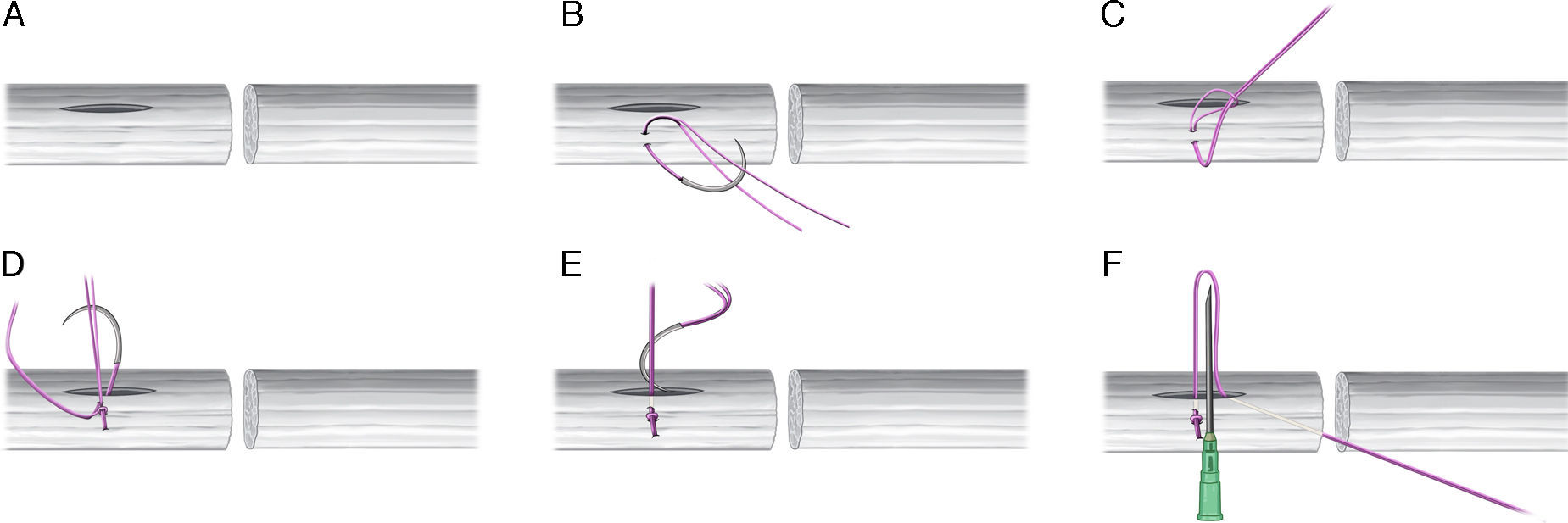
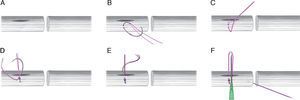
Técnica quirúrgicaCabo proximalSe realiza una incisión longitudinal de aproximadamente 1cm, en la cara volar del tendón, comenzando a 1cm de la superficie de corte (fig. 2A). En estudios biomecánicos, se ha demostrado que el tamaño del tejido que fija la sutura central, influye en la resistencia de esta, siendo 1cm la distancia recomendada por varios autores9–11. Por este motivo la incisión central se debe realizar a 1cm del extremo.
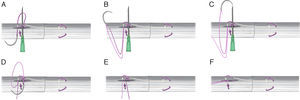
A. Incisión longitudinal de 1cm, en la cara volar del tendón, comenzando a 1cm de la superficie de corte. B-D. Punto bloqueado con el FiberLoop® (Arthrex, Naples, FL, EE. UU.) y se introduce la sutura en el interior de la incisión, desde el lado donde se ha realizado el nudo de bloqueo. E-F. Se introduce nuevamente la aguja en la incisión longitudinal, siguiendo la dirección del tendón se saca en el lado en el que se había realizado el primer punto de bloqueo. Se coloca una aguja intramuscular para que los hilos no se introduzcan dentro de la incisión.
Al lado de esta incisión se realiza un punto bloqueado con el FiberLoop® (Arthrex, Naples, FL, EE. UU.). El tamaño de tejido del nudo de bloqueo debe ser al menos de 2mm para que tenga una resistencia adecuada4. A continuación, introducimos la sutura en el interior de la incisión, desde el lado donde se ha realizado el nudo de bloqueo (fig. 2B-D).
En este momento, se introduce nuevamente la aguja en la incisión longitudinal y siguiendo la dirección longitudinal del tendón se saca en la zona de corte del cabo proximal, en el lado en el que se había realizado el primer punto de bloqueo. Para que los hilos no se introduzcan dentro de la incisión, se coloca una aguja intramuscular para bloquearlos, entre los hilos y el tendón, de forma perpendicular (fig. 2E-F).
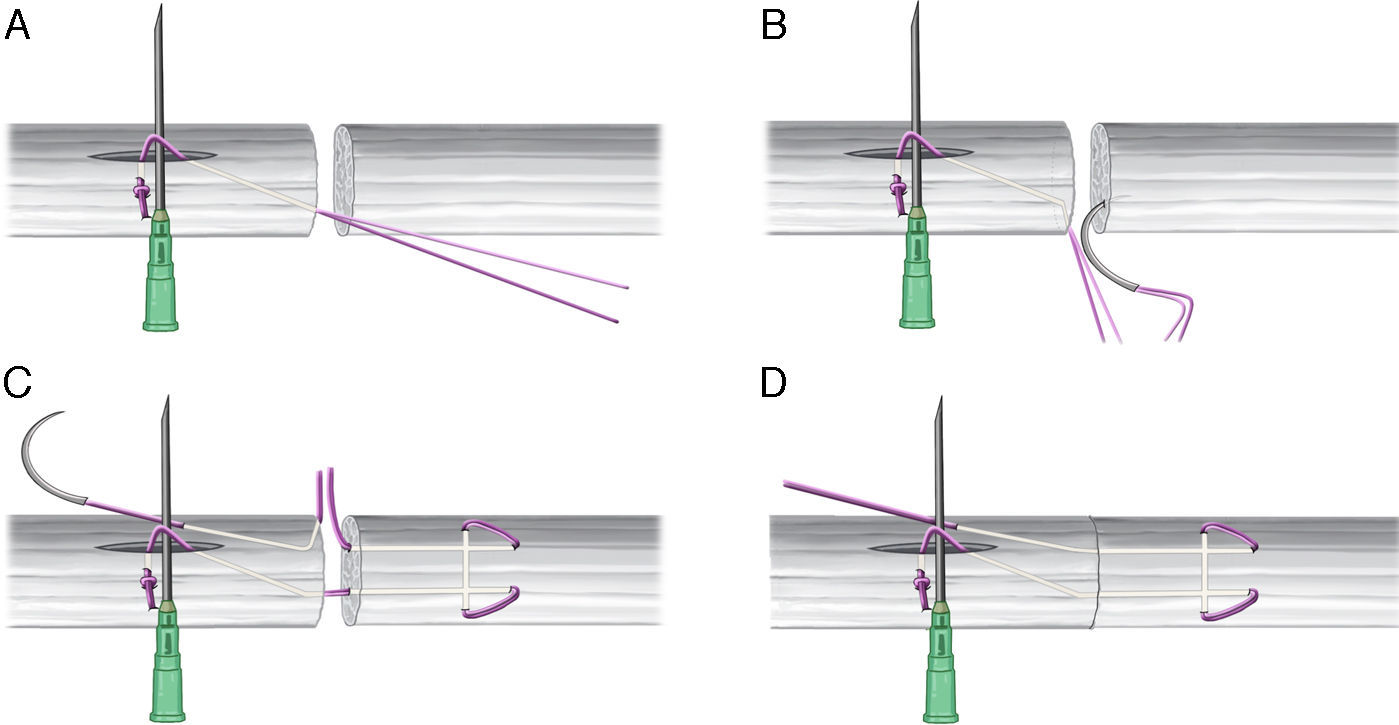
Cabo distalEn el cabo distal se realiza una sutura tipo Kessler modificado. Nuevamente es fundamental que el tamaño del marco sea de 1cm (fig. 3).
Es importante traccionar la sutura tras cada paso, ya que al tratarse de una sutura trenzada, no desliza tan bien como un monofilamento y si se bloquea es muy difícil hacer que deslicen los extremos una vez realizado el marco.
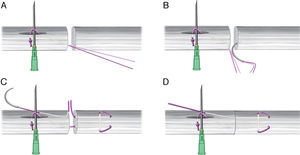
AnudadoPor último, la aguja se introduce nuevamente en el cabo proximal, para salir al lado de la incisión longitudinal (fig. 3D). Se introduce otra vez en el tendón y se saca en la incisión longitudinal (proximalmente a los hilos bloqueados por la aguja intramuscular) (fig. 4A).
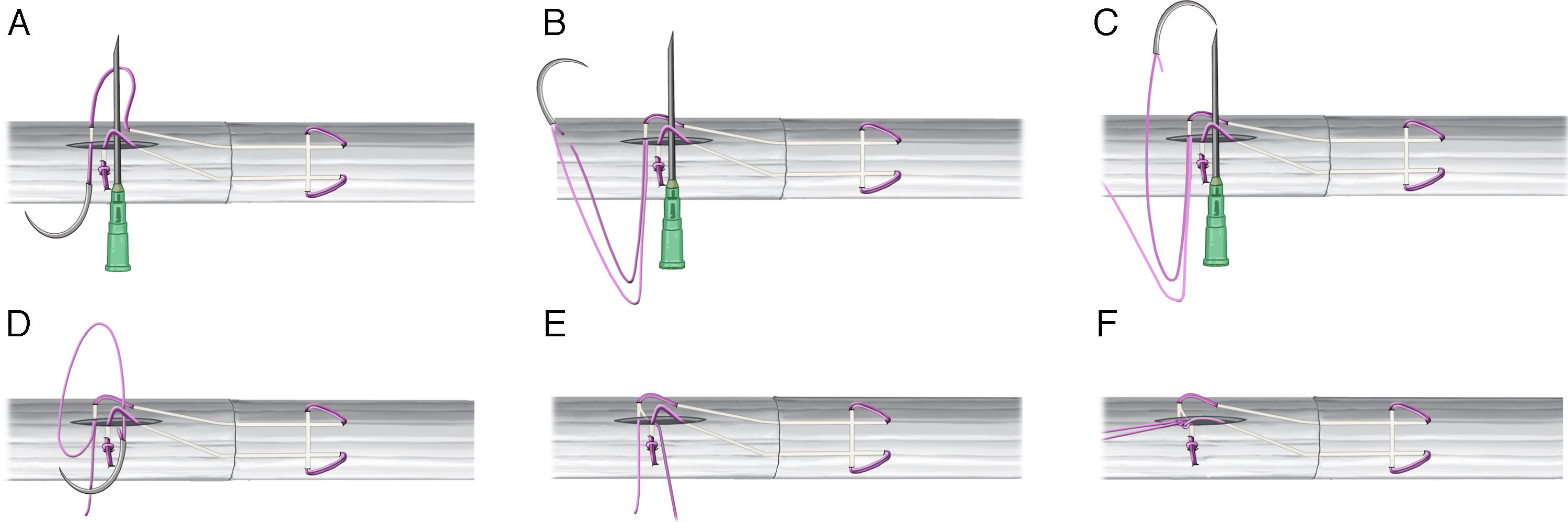
A. La sutura se introduce en el cabo proximal y se saca al interior de la incisión longitudinal. B-E. Se corta uno de los hilos de la sutura. El que permanece unido a la aguja se pasa bajo los hilos bloqueados siguiendo la aguja intramuscular. F. Se anudan ambos cabos de la sutura quedando así los nudos de la sutura central en el interior de la incisión longitudinal y fuera de la zona de reparación.
En este momento, se corta uno de los hilos de la sutura. El que permanece unido a la aguja se pasa bajo los hilos bloqueados sobre la aguja intramuscular. Para ello se coloca la punta de la aguja del FiberLoop® (Arthrex, Naples, FL, EE. UU.) en el interior de la cánula de la aguja intramuscular y se empuja y acompaña hasta sacarla por debajo de los hilos de forma sencilla (fig. 4B-E).
De esta manera queda una de las hebras por encima de los hilos bloqueados y la otra por debajo. Se anudan ambos, con lo que se consigue aproximar aun más los extremos tendinosos, quedando así los nudos de la sutura central en el interior de la incisión longitudinal y fuera de la zona de reparación (fig. 4F).
Por último, para ocultar los hilos, se sacan proximalmente siguiendo la dirección de la incisión longitudinal. Uno usando la aguja a la que permanece unido y el otro utilizando una aguja viuda. Se consigue así que no haya ningún nudo sobre la superficie del tendón (fig. 5).
Una vez terminada la sutura central se realiza una sutura epitendinosa con un hilo tipo monofilamento de 5/0 o 6/0.
La técnica completa en cadáver se puede visualizar en el siguiente enlace (video 1). La técnica «in vivo» se puede visualizar en el mismo enlace (video 2).
PostoperatorioSi de forma intraoperatoria se comprueba que la calidad de la reparación es adecuada, se inicia un tratamiento de rehabilitación con una movilización activa precoz.
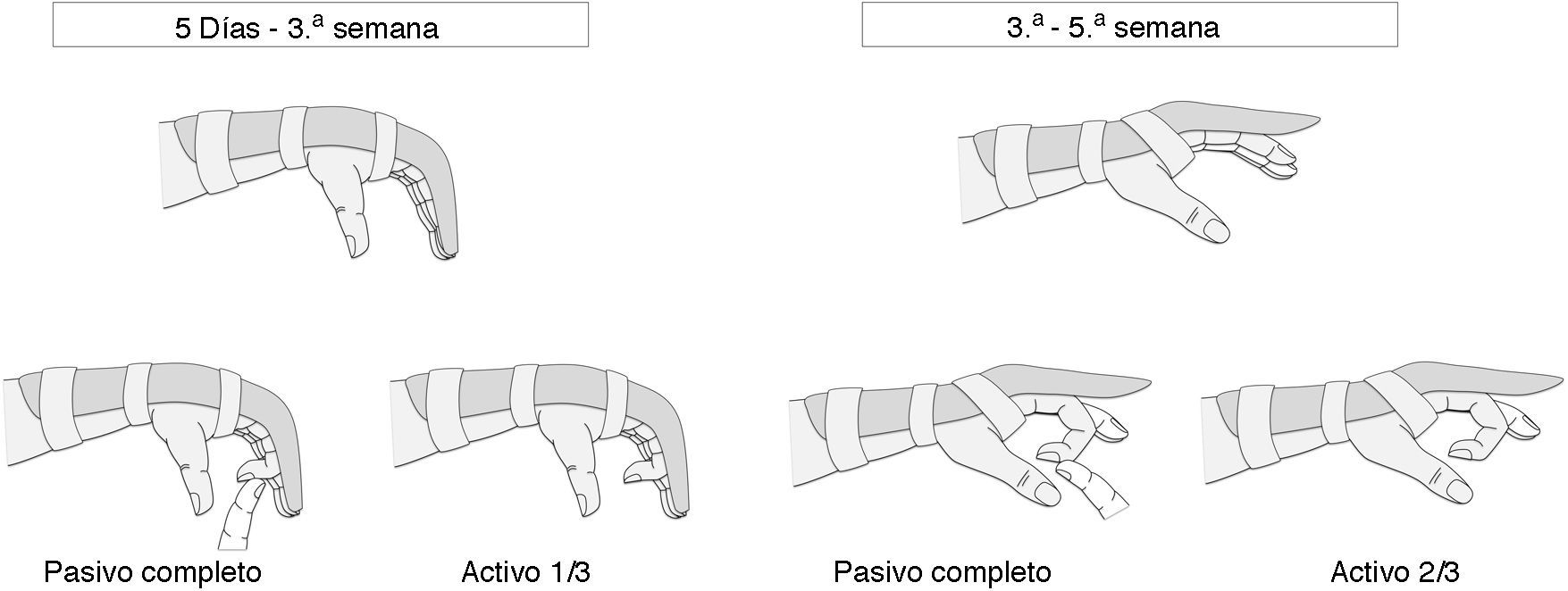
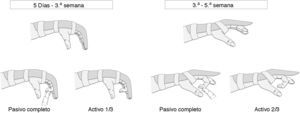
Seguimos el protocolo recomendado por Tang12 (fig. 6).
Hasta la tercera semana: ortesis de termoplástico con muñeca en 20°-30° de flexión, articulación MF en ligera flexión y articulaciones interfalángicas en extensión completa. Se realiza movimiento de flexión pasiva completa y flexión activa hasta un tercio del rango de movimiento completo.
Tres semanas a quinta semana: ortesis de termoplástico con muñeca en ligera extensión de 30°. Se continúa con movilidad pasiva completa, y flexión activa hasta llegar a los dos tercios del rango de movimiento completo (evitando cerrar el último tercio hasta la sexta semana).
Primeros 3-5 días: se mantiene en reposo el dedo, para evitar que una movilización demasiado precoz aumente el sangrado y el riesgo de mayor tejido fibroso. Se inmoviliza con una férula de termoplástico con la muñeca en 20-30° de flexión, la articulación MF también en ligera flexión y las articulaciones interfalángicas en extensión completa.
Cinco días hasta tercera semana: se comienza con movimiento de flexión pasiva completa y flexión activa hasta un tercio o la mitad del rango de movimiento completo (no debe llegar al cierre completo en esto momento). Se realizan también ejercicios de extensión activa. El paciente continúa inmovilizado con la misma ortesis de termoplástico
Tercera semana a quinta semana: se cambia la ortesis, inmovilizando la muñeca en ligera extensión de 30°. Se continúan los ejercicios de movilidad pasiva completa, extensión activa y flexión activa hasta llegar a los dos tercios del rango de movimiento completo. Hasta pasar la quinta semana no se debe realizar un cierre completo y fuerte del dedo, ya que la tensión sobre la sutura, en el último tercio del cierre, aumenta mucho y se pueden producir rupturas secundarias sobre un tendón todavía no resistente.
Quinta semana a octava: a partir de la quinta-sexta semana la ortesis se retira y se permite un rango de flexión completo. A partir de la octava semana el paciente puede realizar una vida normal.
ComplicacionesLas complicaciones que puede tener esta técnica son las mismas que pueden existir con cualquier otra técnica de sutura tendinosa, es decir dehiscencia de la sutura, rigidez articular, adherencias, infección, etc.13.
De forma específica, en cuanto a la técnica, hay 2 detalles que pueden hacer que la sutura no se realice correctamente.
El primero ya se ha mencionado y es que este tipo de sutura tiene el inconveniente de que no desliza bien. Por eso es fundamental traccionar de ella y mantener los cabos aproximados después de cada paso.
El segundo es que la aguja intramuscular se puede mover y se puede perder el bloqueo que realizaba de los hilos. Para evitarlo hay que prestar atención a su desplazamiento, clavarla en algún tejido adyacente con cuidado de no lesionar el paquete neurovascular o introducir una aguja subcutánea dentro de la aguja intramuscular (el calibre de la primera es igual al tamaño de la cánula de la intramuscular).
Caso clínicoPaciente varón de 8 años de edad que acude al servicio de Urgencias tras un corte en zona ii del primer dedo de la mano izquierda.
En la exploración se observaba una herida incisa de 0,5cm en zona volar del primer dedo, el paciente no podía realizar un flexión activa de la articulación interfalángica del primer dedo y esta, en situación de reposo, se encontraba en hiperextensión comparada con la contralateral. La exploración neurovascular era normal.
En el servicio de Urgencias se realizó limpieza de la herida y cierre primario de la piel, se pautó tratamiento antibiótico y se inmovilizó con una férula.
A las 24h se intervino quirúrgicamente realizándose una sutura tipo «un paso, 4-hilos Kessler-Tsuge» (video 3). El postoperatorio cursó con normalidad y fue dado de alta a las 24horas.
En el postoperatorio el paciente siguió el protocolo rehabilitador con una flexión de la articulación interfalángica activa de 30° a las 4 semanas y una flexión activa de 40° a las 8 semanas y una recuperación completa tanto de la flexión como de la extensión a partir del tercer mes.
El Primer y tercer autor son consultores médicos de la compañía Arthrex. El segundo autor es empleado de la compañía Arhtrex.