El seudoquiste hemorrágico crónico puede presentarse después de la resección de grandes seudosacos eventrógenos. Su aparición es infrecuente.
Caso clínicoPaciente que tras una cirugía con prótesis por un defecto en puerta de entrada después de una colecistectomía laparoscópica consulta en el posoperatorio alejado por una tumoración sospechosa de recidiva herniaria. La ecografía y la tomografía axial computarizada confirman el diagnóstico de seudoquiste hemorrágico crónico.
ConclusionesLa disección de un gran saco eventrógeno rara vez presenta como complicación un seudoquiste hemorrágico crónico. La punción evacuadora es contemporizadora.
Chronic hemorrhagic pseudocysts may occur following resection of large pseudo hernial sacs. Its appearance is rare.
Case reportPatient who following surgery with prosthesis for default gateway after laparoscopic cholecystectomy comes to a postoperative consultation due to a suspected tumour of hernia recurrence. Ultrasonography and computed tomography confirmed diagnosis of chronic hemorrhagic pseudocysts.
ConclusionsDissection of a large hernial sac is rarely presented as chronic hemorrhagic complicatied pseudocyst. Paracentesis is a temporising measure.
La hernioplastia incisional con o sin dermolipectomía es una técnica frecuente en los servicios de cirugía general. En la bibliografía médica publicada se han descrito complicaciones como hematomas, necrosis de tejido adiposo, dehiscencia de suturas cutáneas, equimosis y fístulas enterocutáneas.
La aparición de seromas es una causa frecuente de morbilidad posoperatoria. En algunas series alcanzan hasta el 20% de los casos, y su presentación oscila entre el 5% y el 10%1.
Con igual mecanismo, en las dermolipectomías con o sin liposucción, y debido al paso de las cánulas, las necrosis grasas y los espacios muertos facilitan la formación de colecciones líquidas que se encapsulan, en un intento del organismo de aislarlas2.
Sin embargo, el hallazgo de un seudoquiste hemorrágico crónico tras una hernioplastia incisional sin dermolipectomía es excepcional. Este hecho es lo que nos motiva a presentar el caso.
Caso clínicoMujer de 52 años de edad que cursa el posoperatorio alejado de una eventroplastia con prótesis combinada, según técnica de Rives-Stoppa, por una hernia incisional del orificio del trocar umbilical y hernia epigástrica.
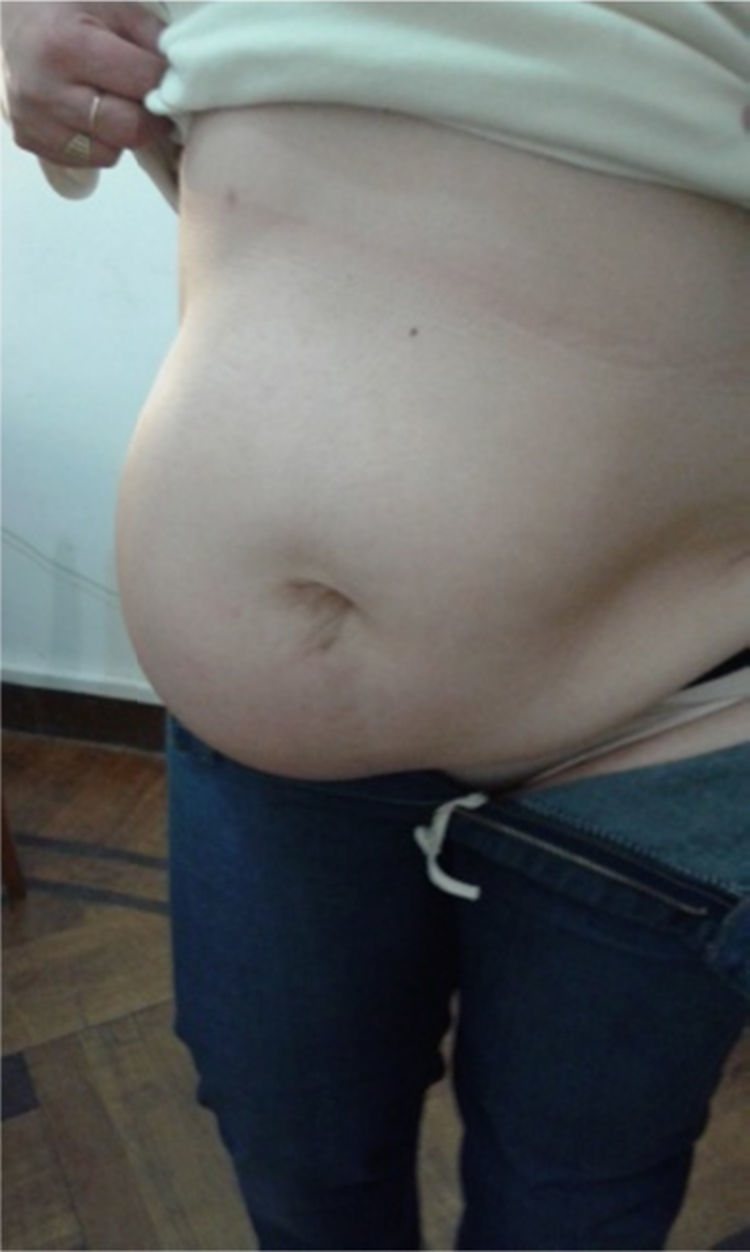
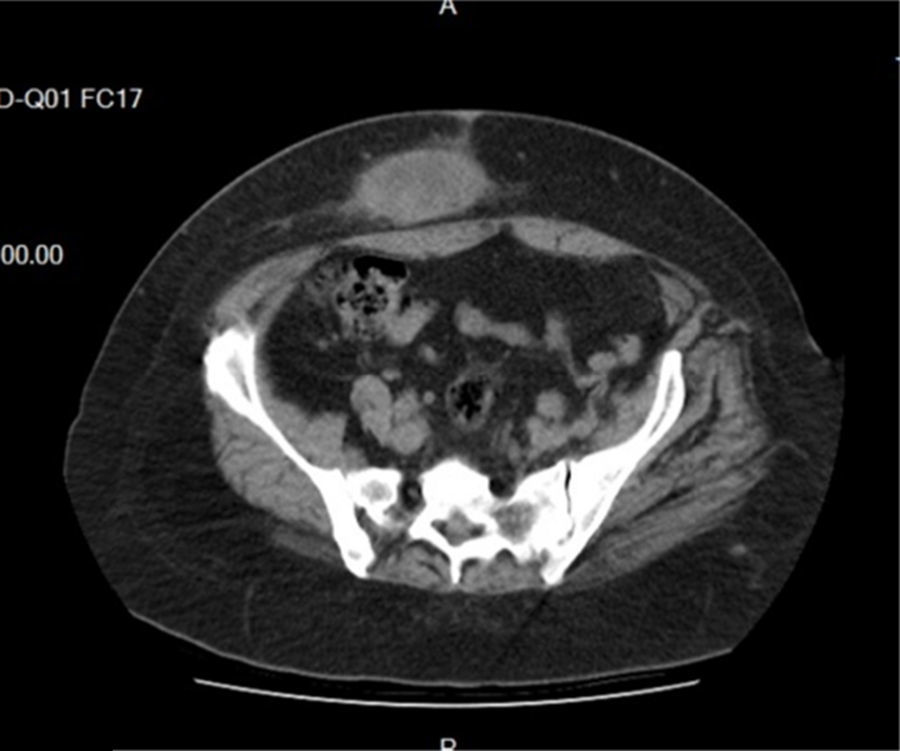
El examen físico preoperatorio pone de manifiesto una gran masa voluminosa que ocupa la región de la fosa ilíaca derecha y que corresponde a un gran seudosaco eventrógeno, cuyo contenido está representado por parte del intestino delgado y del colon transverso (fig. 1).
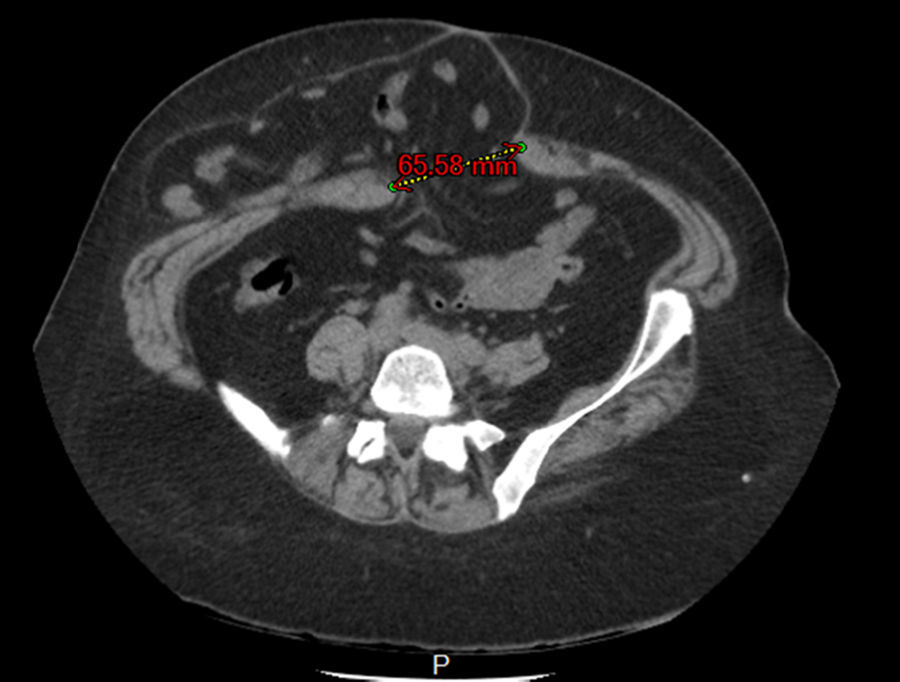
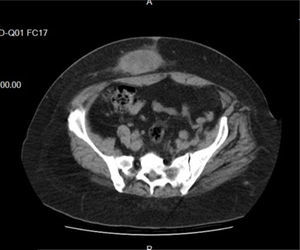
El estudio tomográfico confirma la presencia de asas de delgado y parte del colon que protruye a la maniobra de Valsalva, describiendo además una hernia epigástrica asintomática (fig. 2).
La disección del saco fue laboriosa, al igual que su despegamiento del plano fascial y aponeurótico. Se logró resecar en su totalidad. El gran espacio resultante fue reducido con puntos de Baroudi y se colocó un drenaje aspirativo, que se retiró a los 10 días en el control ambulatorio de la paciente.
Como antecedentes presentaba colecistectomía videolaparoscópica por litiasis vesicular complicada y dos cesáreas anteriores, refiriendo en la última de ellas un sangrado de la pared abdominal cuyo examen analítico de sangre no mostró alteraciones en la coagulación sanguínea.
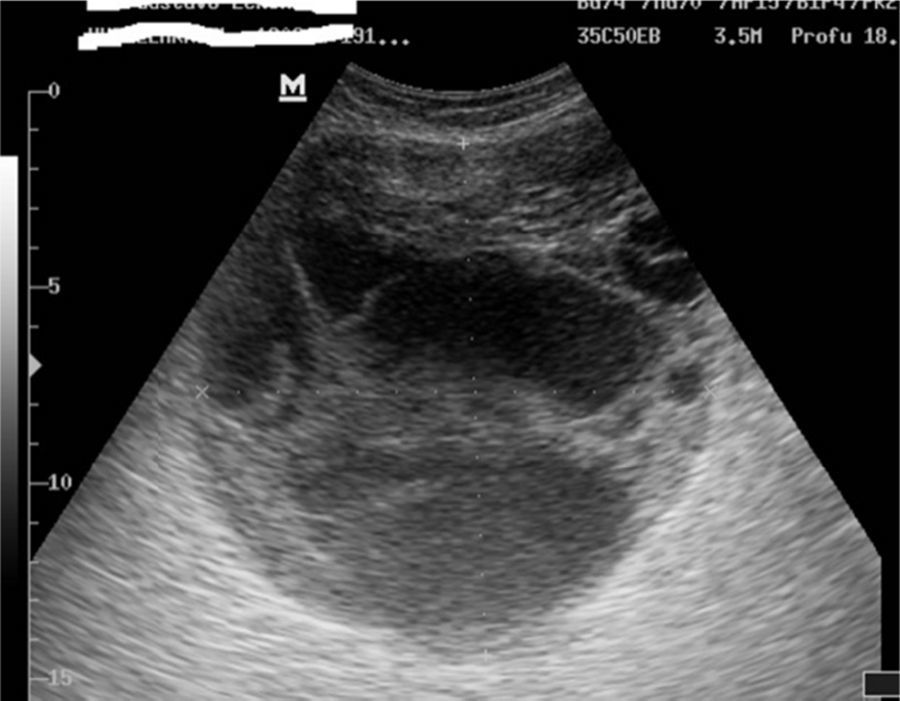
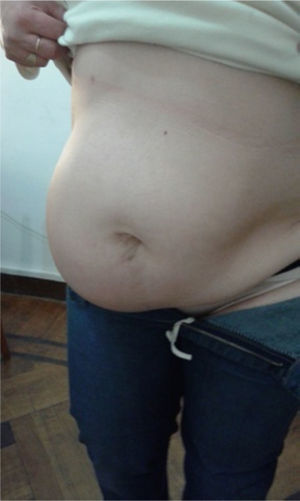
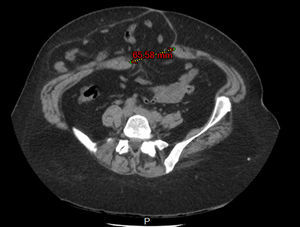
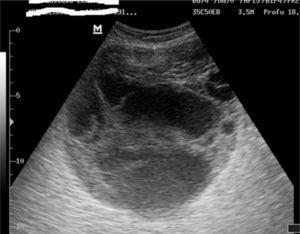
A los 5 meses del tratamiento quirúrgico, la enferma consultó por una gran tumoración que ocupaba la mayor parte de la fosa ilíaca derecha, lo que hizo en primera instancia sospechar la recidiva eventrógena. La ultrasonografía (fig. 3) y la tomografía axial computarizada revelaron la integridad de la plástica realizada, además de una formación seudoquística en el plano del tejido celular subcutáneo, compatible con seudoquiste hemorrágico crónico.
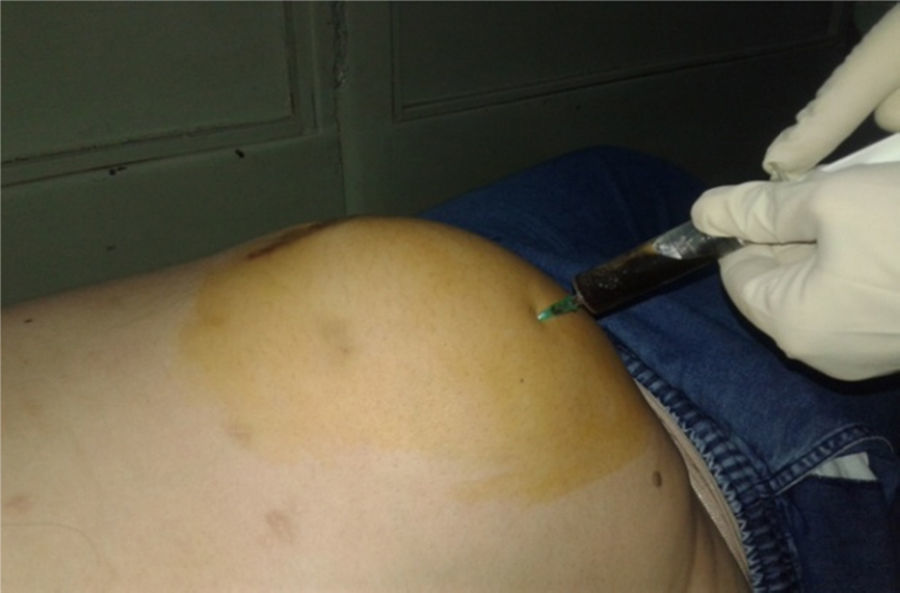
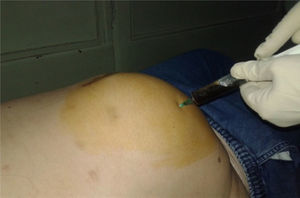
Con la ayuda de la imagenología se procedió a la punción evacuadora y al estudio bacteriológico del líquido serohemático obtenido, cuyo resultado fue negativo para bacterias (fig. 4).
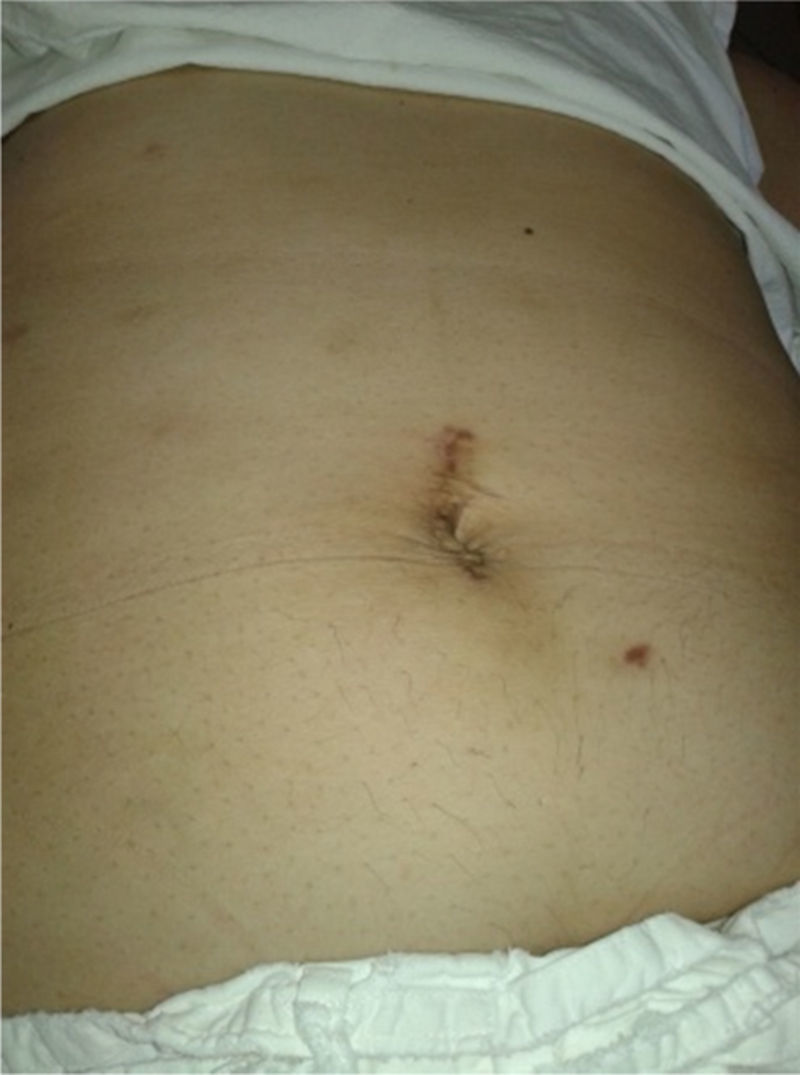
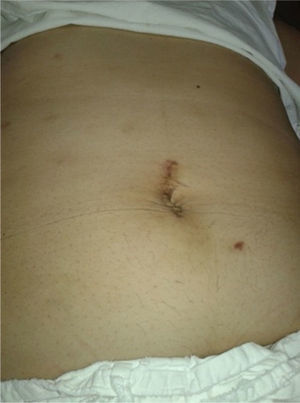
Después de la extracción de 1 500cc de contenido quístico, quedó como remanente una pequeña formación quística de 6×7cm, cuya resección quirúrgica fue rechazada por la paciente (fig. 5).
La paciente se encuentra asintomática en los controles médicos realizados (fig. 6).
DiscusiónCon el advenimiento de la cirugía de invasión mínima se han aportado beneficios indiscutibles para el paciente, como son la disminución del dolor y, por ende, el consumo de analgésicos posoperatorios y la deambulación y la reinserción laboral precoces, hasta tal punto que esta es considerada como el gold standar en el tratamiento de la litiasis vesicular sintomática.
No obstante, nos enfrentamos con otros problemas que creíamos superados con esta técnica, como son las hernias incisionales por los orificios de puerta de entrada, cuya frecuencia varía en las distintas series publicadas.
A pesar de ser aceptada mundialmente por la comunidad médica, esta técnica originaba una hernia por trocar considerada una rareza (entre el 1-2%). Estudios más recientes refieren una prevalencia de entre el 30-40%3.
La cuestión de si la ubicación –en lugar del tamaño– es más importante cuando se considera las hernias incisionales por trocar en cirugía laparoscópica está todavía sin respuesta. Por lo menos así lo expresa Samia4, que afirma que en la línea media la ampliación del orificio de trocar para la extracción de la pieza podría implicar mayor frecuencia de hernias incisionales en cirugía laparoscópica colorrectal.
Esto nos lleva a pensar que la laparoscopia no ha demostrado de forma consistente una disminución de la tasa de recurrencia de la hernia incisional tras una cirugía abdominal. Esta complicación puede imponer a largo plazo una significativa morbilidad y un incremento de los gastos por la necesidad de procedimientos quirúrgicos adicionales.
Por otro lado, no debemos olvidar la tasa de recidiva después de la reparación primaria. No menos importantes son las complicaciones referidas a la eventroplastia, que deben ser consideradas.
Se ha demostrado una disminución significativa de la aparición de seromas cuando se usan puntos de fijación de Baroudi o cuando el nivel de disección se realiza a nivel de la fascia de Scarpa5. Dicha fascia es una reparación anatómica de la pared abdominal, y divide el tejido graso de esta en una capa superficial y otra profunda. Hay publicaciones que aseguran que en una abdominoplastia la preservación in situ de esta estructura mediante disección superficial a esta puede prevenir la formación de seromas, pero en la ejecución de esta técnica se han observado perores resultados estéticos6.
El cierre mediante sutura de la fascia de Scarpa en abdominoplastia con liposucción realizada en pacientes con peso normal o sobrepeso produciría menor incidencia de seroma posoperatorio y, con ello, una menor necesidad de punciones para su drenaje y manteniendo el resultado estético7. Similar observación propuso Baroudi con los llamados “puntos de Baroudi”, que tienen como sustento el principio de evitar el espacio muerto entre el colgajo cutáneo y las superficies subyacentes8.
Es aún motivo de controversia si los drenajes en el tejido celular subcutáneo disminuyen el índice de seromas en los operados por vía convencional. Cerutti et al.9 refirieron 6 seromas en 65 pacientes operados por vía convencional, y 3 en 62 pacientes abordados por cirugía miniinvasiva, en una comunicación que comparaba ambas técnicas.
Es frecuente, en determinados artículos, confundir un seudoquiste poseventroplastia crónico con el seudoquiste de Morel-Lavallèe, sobre todo los referidos a eventroplastias y abdominoplastias con o sin lipoaspiración. Asumimos que la fisiopatología de su aparición es la misma, ya que al producirse la disección de una gran seudosaco eventrógeno con digitoclasia se ocasiona un minitraumatismo que lesiona pequeños vasos perforantes y linfáticos. Si consideramos que esta maniobra es en ocasiones sin visión directa, las posibilidades de estas pequeñas lesiones son factibles. Sin embargo, el mecanismo de producción, por definición y patogenia, es distinto.
El seudoquiste de Lavallèe, también llamado seroma, quiste postraumático, extravasación o efusión de Lavallèe, fue descrito por Morel-Lavallèe en el siglo xix en Francia como una colección de origen exclusivamente traumático, con un volumen y composición variable (más hemático que linfático o viceversa). Aparece siempre como consecuencia de un traumatismo contuso cerrado, sin que exista solución de continuidad en la piel (incisiones o punciones aspirativas).
Se trata de una lesión de los tejidos blandos, y consiste en una separación abrupta de la piel y el tejido celular subcutáneo respecto de la fascia muscular, por lo que se crea un espacio que se llena de líquido por la rotura de vasos perforantes, microcapilares y la red linfática, así como de grasa licuada. Lo más común es encontrarlo en pacientes que sufren traumatismos de alta energía con mecanismo tangencial en la región trocantérea, aunque se han informado de casos con traumatismo de baja energía e incluso como lesión deportiva2.
Por el contrario, el seudoquiste crónico posquirúrgico aparece siempre por un traumatismo abierto, en el que el cirujano, con maniobras controladas manuales o con instrumental quirúrgico, provoca al despegar el tejido celular subcutáneo del plano aponeurótico.
El diagnóstico se realiza con la sospecha clínica de una colección, que en ocasiones se presenta como una recidiva herniaria, y la utilización de métodos complementarios como la ultrasonografía y la tomografía axial computarizada. La punción diagnóstica y bacteriológica es imprescindible.
Las características de la ultrasonografía se basan en el tiempo de la colección. Las lesiones aparecen como focales anecoicas en la colección en el plano superficial, y en profundidad hasta la hipodermis. La masa puede contener glóbulos de grasa, que se manifiestan como nódulos hiperecogénicos a lo largo de la pared.
La tomografía axial computarizada muestra contenido líquido, resultante de la sedimentación de los componentes de la sangre, y puede o no contener cápsula que rodea a la lesión.
La resonancia magnética es la modalidad diagnóstica preferible por algunos autores, dependiendo de la cronicidad y el contenido interno las características de las imágenes10.
Autores como Zhong consideran el drenaje percutáneo como un tratamiento eficaz para los pacientes con retraso en el diagnóstico11.
El tratamiento conservador de estas lesiones en el abdomen inferior utilizando escleroterapia inducida por doxiciclina, seguido de vendaje compresivo elástico, fue propuesto por Bansal, con lo que se logró una resolución completa de acumulación de líquido en 4 semanas12.
En la cirugía de las eventraciones se deben extremar las medidas destinadas a reducir la posibilidad de aparición de seromas y hematomas, ya sea durante el acto quirúrgico, como los puntos de Baroudi, drenajes o cola de fibrina, o en el posoperatorio, con medidas mecánicas como la faja abdominal o láminas de gomaespuma, a efectos de mantener la presión sobre la piel para disminuir el espacio muerto.
Definitivamente, hay que recordar que a pesar de que los beneficios de la cirugía laparoscópica han sido bien establecidos en las últimas dos décadas –y con ello el aumento en el número y la complejidad de los procedimientos laparoscópicos que se realizan– hay también un incremento de las complicaciones específicamente relacionadas al acceso laparoscópico, como es la hernia incisional del puerto de entrada. Esta puede tener complicaciones graves y, con frecuencia, requiere más de una intervención quirúrgica para reparar el defecto herniario. La reparación puede asociarse a una considerable morbilidad13.
Por lo tanto se recomienda el cierre de todos los defectos superiores a los 10mm, bajo visión directa y mientras se mantiene el neumoperitoneo, y el cierre de los de 5mm donde los puertos han sido objeto de manipulación excesiva14.
ConclusionesEl seudoquiste hemático crónico después de eventroplastia es una complicación infrecuente tras una eventroplastia sin dermolipectomía. Su aparición está supeditada al microtrauma en la disección digital de una gran seudosaco eventrógeno, que lesiona pequeños vasos perforantes y plexos linfáticos. La colección suele manifestarse pasados los 5 meses, y en el diagnóstico, la ultrasonografía y la tomografía axial computarizada son los métodos complementarios adecuados para el diagnóstico. La punción, con estudio bacteriológico, solo es contemporizadora, debiéndose proceder a la resección quirúrgica como tratamiento definitivo.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesDeclaramos no tener conflicto de intereses.