A pesar de su alta prevalencia, la hernia umbilical no ha sido analizada como otros defectos herniarios. Además, no hay consenso sobre la opción quirúrgica ideal para su reparación, por lo que se utilizan varias alternativas en su tratamiento. Actualmente se recomienda la utilización sistemática de prótesis para su reparación.
ObjetivoEvaluar los resultados a largo plazo del tratamiento de la hernia umbilical con mallas protésicas.
DiseñoProspectivo, observacional.
Lugar de aplicaciónClínica universitaria privada.
Materiales y métodoAnalizamos 180 hernioplastias entre el 1 de enero de 2005 y el 1 de junio de 2012. En hernias con anillos entre 1 y 3cm de diámetro se colocó un «cilindro protésico» o un «cono» de polipropileno para la reparación. Los defectos mayores de 3cm se repararon con malla preperitoneal.
ResultadosPromedio de edad de 48 años, sexo femenino (70 pacientes); 149 fueron hernias primarias. De los 180 pacientes, 139 tenían anillo herniario entre 1 y 3cm, en los que en 83 casos se instaló un «cono» de polipropileno, y en 56, un «cilindro». El resto (41) tenían anillos de más de 3cm y se les colocó una malla preperitoneal.
ComplicacionesTrece pacientes presentaron complicaciones: tres hematomas (1.6%), ocho seromas (4.4%) e infección de herida en dos pacientes (1.1%). A los 42 meses de seguimiento (promedio) se registraron 2 recidivas (1.1%). El seguimiento se obtuvo en el 70% de los casos a 3 años y medio (promedio).
ConclusionesLa reparación de la hernia umbilical con prótesis de polipropileno es una técnica segura y reproducible, y de bajo porcentaje de complicaciones y recidiva.
Despite its high prevalence, umbilical hernia has not been analyzed likeother abdominal wall defects. No consensus has yet been reached on the ideal surgical option and several alternatives are being used for treatment. Nowadays,the systematic use of prostheses for hernia repair is the recommended approach.
ObjectiveTo evaluate long-term results of umbilical hernia treatment with prosthetic mesh.
DesignProspective observational study.
Location of the studyPrivate University Clinic.
Materials and methods180 umbilical hernias were analyzed between January 1st 2005 and June 1st 2012. Hernias with rings between 1 and 3cm diameter were repaired placing a “plug” or a polypropylene “cone”; defects larger than 3cm were repaired with preperitoneal mesh.
ResultsThe average age was 48 years old, 70 patients were female and 149 of the cases were primary hernias. From a total of 180 patients, 139 had a hernia ring of between 1 and 3cm. A polypropylene cone was placed in 83 cases and a plug in 56. The rest (n=41) had rings larger than 3cm, and were treated with preperitoneal mesh.
ComplicationsThirteen patients reported complications; 3 developed hematomas (1.6%), 8 seromas (4.4%) and operative site infection was observed in 2 patients (1.1%). After 42 months of follow-up, the recurrence rate was 1.1% (2 cases). The follow-up was achieved in 70% cases after an average period of three and a half years.
ConclusionsThe use of a polypropylene mesh in umbilical hernia repair has proven to be a safe and easily reproducible technique with a low percentage of complications and recurrences.
La hernia umbilical (HU) es una afección frecuente en el adulto que se ha estudiado con menos frecuencia en comparación con otros defectos herniarios1. Representa un 6-15% de las hernias de la pared abdominal2–4. En la mayoría de las hernias sintomáticas o asintomáticas se aconseja la reparación, aunque curiosamente no hay consenso en cuál es la mejor técnica de reparación para estos defectos parietales. Desde la primera publicación de la reparación quirúrgica de Mayo en 19015 se han sucedido distintas opciones técnicas hasta la actualidad: cierre simple, prótesis (cilindros, conos o planas), los dispositivos protésicos mixtos (PHS) y la reparación por vía laparoscópica, todas con resultados variables a largo plazo. Con la técnica de Mayo y de cierre simple el porcentaje de recidiva alcanza el 54%, dependiendo del diámetro de anillo y el tiempo de seguimiento de los pacientes6,7. Las técnicas protésicas han ganado más aceptación y han reemplazado mayoritariamente a las técnicas anatómicas por una más corta estadía, menor malestar posquirúrgico, precoz retorno laboral y bajo porcentaje de complicaciones y de recidivas1. Igualmente, la reparación con dispositivos mixtos (PHS) también genera bajas tasas de recurrencia8,9. Las escasas publicaciones del tratamiento de la HU con la técnica laparoscópica también muestran un bajo porcentaje de recidivas en comparación con otras técnicas10,11. El objetivo de este trabajo es evaluar el resultado de la colocación de un cono de polipropileno en el defecto umbilical como posible alternativa en las HU con anillo menor de 3cm, y analizar los resultados a largo plazo del tratamiento de las HU con las técnicas protésicas.
Materiales y métodoAnálisis prospectivo y observacional de todas las HU (180) realizadas por el Servicio de Cirugía General de la Clínica Universitaria Reina Fabiola de la ciudad de Córdoba (Argentina) entre el 1 de enero de 2005 y el 1 de junio de 2012. Se incluyeron todas las reparaciones de HU en pacientes de ambos sexos, entre 18 y 85 años de edad. Se excluyeron todas las reparaciones anatómicas con anillo herniario menor a 1cm y las cirugías de urgencia.
Las variables evaluadas son edad, sexo, HU primaria o recidivada, ASA (riesgo quirúrgico según la Asociación Americana de Anestesia), tamaño del anillo herniario y técnica realizada, tiempo quirúrgico, estadía hospitalaria, dolor posoperatorio según una escala visual analógica, tiempo para el retorno laboral (en días), complicaciones, reingreso hospitalario y porcentaje de recidivas.
En todos los pacientes se realizó profilaxis antibiótica con cefalotina (2g) intravenosa (iv) media hora antes del comienzo de la cirugía.
En el 98% de los pacientes se utilizó como técnica anestésica un bloqueo raquídeo, y en el 2%, anestesia general.
Técnica quirúrgica: En todos los pacientes se realizó una incisión supraumbilical semilunar a 2cm (promedio) de la cicatriz umbilical para evitar isquemias de la piel. Luego se continuó la sección del tejido celular subcutáneo hasta llegar a la aponeurosis, desde donde se desinserta la cicatriz umbilical de la aponeurosis para evaluar y evidenciar el anillo.
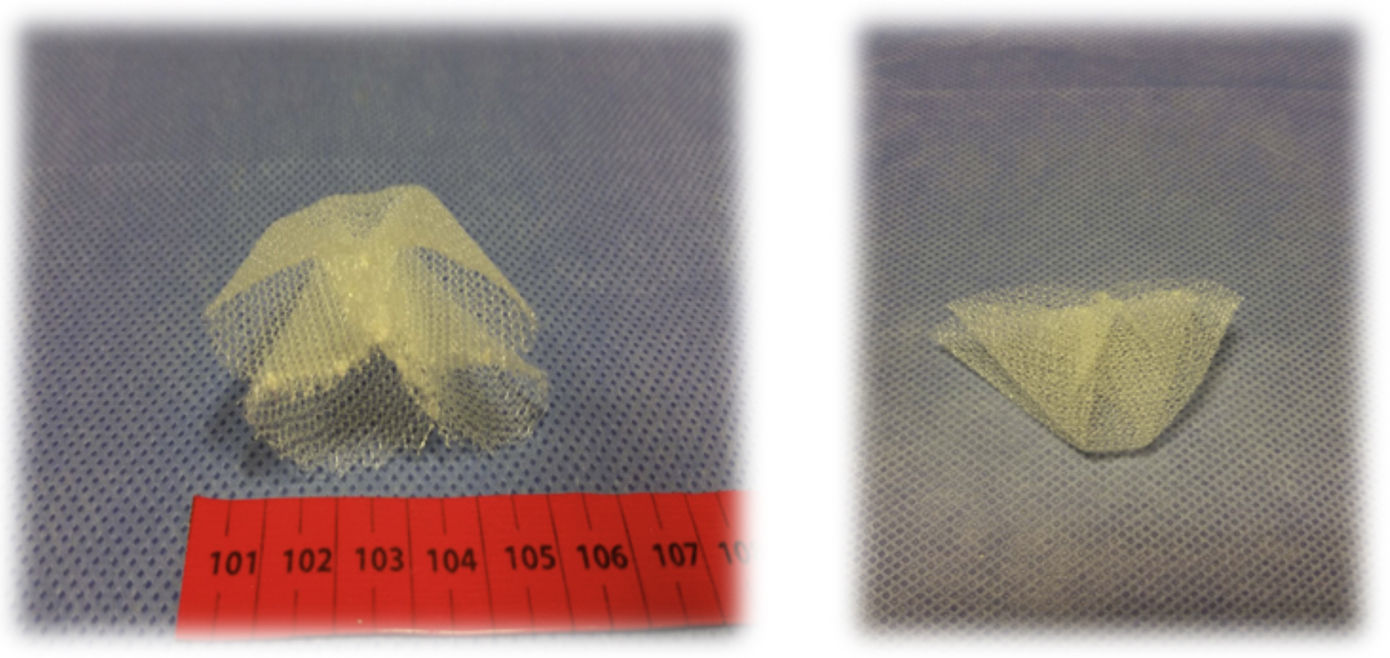
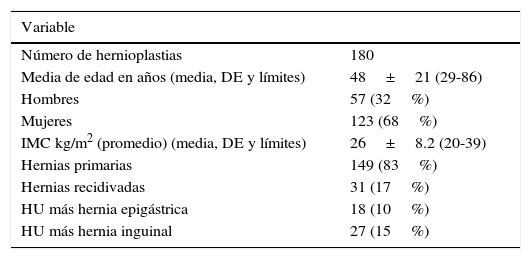
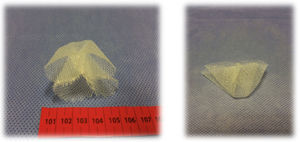
Se definieron dos grupos de pacientes, dependiendo del diámetro del anillo. En el grupo 1 se incluyeron pacientes con anillo entre 1 y 3cm de diámetro. Se colocó un cilindro protésico confeccionado con malla de polipropileno (macroporoso) de 2cm de largo por 1cm de ancho en promedio, y se suturó a los bordes del anillo umbilical con 4 puntos cardinales de polipropileno 2.0, previo cierre del saco herniario, si hubo apertura, para evitar el contacto de la prótesis con vísceras de la cavidad abdominal (fig. 1). Como otra alternativa, en este grupo de pacientes con anillo de igual diámetro se instaló un cono de 5cm de largo por 5 de ancho, confeccionado manualmente con prótesis del mismo material, y se fijó a los bordes del anillo con puntos sueltos de polipropileno 2.0 (fig. 2). En ambas técnicas la aponeurosis se cierra sin tensión para evitar posibles seromas, que pueden provenir del contacto de la prótesis con el tejido celular subcutáneo. La elección de colocar cilindro o cono es aleatoria, basada en nuestra experiencia. Tanto el cilindro como el cono son manufacturados en el momento de colocarlos, y las medidas varían de acuerdo al diámetro del anillo umbilical.
En el grupo 2, en casos de HU con anillos mayores a 3cm de diámetro, y siguiendo los mismos pasos quirúrgicos que el grupo 1, se instaló una malla de polipropileno recortada ad hoc, en el espacio preperitoneal, previa disección cuidadosa del mismo y cierre del saco peritoneal en caso de apertura. El tamaño de esta sobrepasó 3cm los bordes del anillo herniario, y se fijó con puntos sueltos de polipropileno 2.0 a la aponeurosis sana. En los casos en que quedó una cavidad en el tejido celular subcutáneo, se colocó un drenaje aspirativo con sistema cerrado.
Culminada la reparación, se reinsertó nuevamente el ombligo con puntos sueltos de polipropileno 3.0 y se procedió al cierre del tejido celular subcutáneo con sutura continua de poliglactina 910, tratando de disminuir al máximo el espacio muerto para prevenir la posibilidad de seromas. La piel se sutura con Mononylon 4.0 (sutura intradérmica).
La analgesia posquirúrgica se realizó con ketorolac 60mg (iv) al final de la cirugía y una dosis de 30mg (iv) 5h después. Al alta se utilizó ketorolac 10mg (vo)/8h durante 3 días.
Para medir el dolor posoperatorio se utilizó una escala visual analógica. Todos los pacientes en los que se colocó cono o cilindro refirieron dolor posquirúrgico leve en la escala visual analógica de dolor. En el grupo 2, el 92% tuvo dolor leve, y el 8% dolor moderado.
Los pacientes fueron controlados en el posquirúrgico a los 14 y 45 días, al sexto mes, al año y con un control anual hasta los 5 años en los que correspondiera.
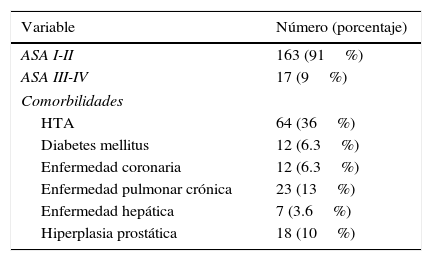
ResultadosSe analizaron 180 pacientes con hernioplastias umbilicales electivas, cuyas características se detallan en la tabla 1.
Análisis demográfico de la serie
| Variable | |
|---|---|
| Número de hernioplastias | 180 |
| Media de edad en años (media, DE y límites) | 48±21 (29-86) |
| Hombres | 57 (32%) |
| Mujeres | 123 (68%) |
| IMC kg/m2 (promedio) (media, DE y límites) | 26±8.2 (20-39) |
| Hernias primarias | 149 (83%) |
| Hernias recidivadas | 31 (17%) |
| HU más hernia epigástrica | 18 (10%) |
| HU más hernia inguinal | 27 (15%) |
El riesgo anestésico y comorbilidades se señalan en la tabla 2, y las variables operatorias y posoperatorias se enumeran en la tabla 3.
Riesgo quirúrgico y comorbilidades de la serie
| Variable | Número (porcentaje) |
|---|---|
| ASA I-II | 163 (91%) |
| ASA III-IV | 17 (9%) |
| Comorbilidades | |
| HTA | 64 (36%) |
| Diabetes mellitus | 12 (6.3%) |
| Enfermedad coronaria | 12 (6.3%) |
| Enfermedad pulmonar crónica | 23 (13%) |
| Enfermedad hepática | 7 (3.6%) |
| Hiperplasia prostática | 18 (10%) |
Hubo 149 pacientes (83%) con hernias primarias y 31 (17%) con hernias recidivadas. En 32 de los casos operados (18%) la hernia umbilical fue irreductible.
En el grupo 1 (cono o cilindro), en 139 casos (77%), el diámetro del anillo umbilical era de 3cm o menos. En 83 pacientes (60%) de este grupo se colocó un cono de polipropileno, y a los 56 restantes (40%) se les puso un cilindro para la reparación.
En el grupo 2 (malla plana), 41 pacientes (23%) tenían un anillo herniario de más de 3cm de diámetro; se les reparó el defecto con la instalación de una prótesis plana de polipropileno en el espacio preperitoneal.
En las reparaciones del grupo 1 no se utilizó drenaje. Sí fue colocado en cinco pacientes del grupo 2, del tipo cerrado, y se extrajo en un promedio de 20h (16-28).
El promedio de duración de la cirugía fue de 39±5min para el grupo 1, y de 45±6min para el grupo 2.
El promedio de estadía hospitalaria fue 12±3h para el grupo 1; en los casos del grupo 2 fue de 24±6h.
En cuanto al retorno laboral y actividades cotidianas, el 85% de los pacientes de ambos grupos retornó al trabajo antes de la semana de la operación; el 10% estuvo en condiciones de hacerlo pero no lo hizo, y el 5% restante lo hizo después de la primera semana.
Se controló al 70% de la serie según el esquema propuesto con anterioridad. El promedio de seguimiento en consultorio fue de 42±8meses.
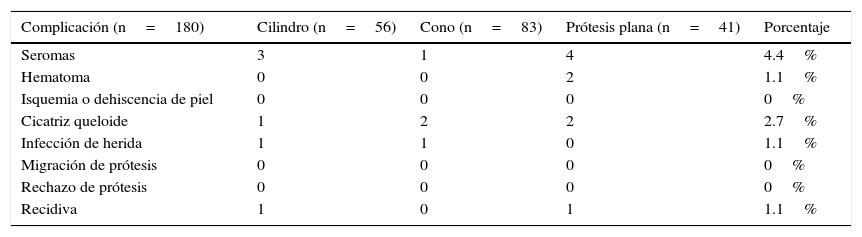
Las complicaciones posoperatorias se detallan en la tabla 4; todas fueron manejadas con tratamiento conservador. Un paciente con infección de herida fue reinternado para tratamiento con antibióticos iv. En ningún caso se necesitó la retirada de la prótesis. Hubo dos recidivas. La primera, un paciente del grupo 2, con recidiva a los 27 meses de la cirugía original, que fue reoperado. Se objetivó una recidiva pequeña craneal al anillo umbilical que se resolvió con la inserción de un cono de polipropileno, y se mostró sin recidiva a los 21 meses de seguimiento de la reoperación. En el otro caso se trató de un paciente del grupo 1 en el que se evidenció una pequeña recidiva asintomática; para la resolución se planteó la cirugía, que el paciente rechazó. No hubo mortalidad posquirúrgica.
Complicaciones posquirúrgicas
| Complicación (n=180) | Cilindro (n=56) | Cono (n=83) | Prótesis plana (n=41) | Porcentaje |
|---|---|---|---|---|
| Seromas | 3 | 1 | 4 | 4.4% |
| Hematoma | 0 | 0 | 2 | 1.1% |
| Isquemia o dehiscencia de piel | 0 | 0 | 0 | 0% |
| Cicatriz queloide | 1 | 2 | 2 | 2.7% |
| Infección de herida | 1 | 1 | 0 | 1.1% |
| Migración de prótesis | 0 | 0 | 0 | 0% |
| Rechazo de prótesis | 0 | 0 | 0 | 0% |
| Recidiva | 1 | 0 | 1 | 1.1% |
La HU del adulto es una patología relativamente común, y constituye alrededor del 6-15% de todas las hernias de la pared abdominal1–4. En una reciente publicación, las reparaciones de este tipo de hernia ocupan el segundo lugar en frecuencia después de las hernioplastias inguinales, observándose un incremento de un 5-19% del total de reparaciones en los últimos 26 años. Dentro de los factores que favorecen su aparición destacan fundamentalmente dos: la distensión de la pared del abdomen, debido a procesos que aumentan la presión abdominal, y aquellos otros procesos relacionados con el deterioro metabólico del tejido conectivo. El predominio es claro en mujeres obesas, multíparas y en pacientes con cirrosis1–4.
A una mayoría de los pacientes se les recomienda tratamiento quirúrgico, sean o no sintomáticas. Kulah et al. comunicaron un 12.5% de HU incarceradas en 385 casos de hernias de la pared complicadas, y de estas, una quinta parte requirieron resección intestinal, lo que reveló una notable frecuencia de hernias complicadas que ensombrecen el pronóstico posquirúrgico12,13. En nuestra serie, las HU irreductibles constituyeron el 18%, motivo por el que nos sumamos a las indicaciones de otros autores para operarlas independientemente del tamaño y la sintomatología, ya que por lo general tienen un anillo pequeño y rígido, que aumenta la probabilidad de complicaciones14.
Actualmente no existe consenso en cuál es la mejor técnica para el tratamiento de las HU, posiblemente –y entre otras causas– porque los resultados quirúrgicos a corto y largo plazo no han sido evaluados de forma crítica como los de las otras hernias de la pared abdominal. Esto explica la variedad de técnicas quirúrgicas aparecidas desde que en 1740 Cheselden1 reportó el primer método para reparar una HU, y poco más de siglo y medio más tarde, en 1901, W. J. Mayo describió la técnica vest over pants («chaleco sobre pantalón»), siguiendo el esquema operatorio en la hernia inguinal de L. Championiere, utilizando una superposición horizontal de la fascia4. Esta técnica tuvo notable popularidad, aunque otros autores6,15 han publicado altas tasas de recurrencia (54%) –resultados inaceptables para este tipo de reparación de hernias–. Bowley y Kingsnorth publicaron un índice de recurrencia del 4% con la técnica de Mayo, lo que para ellos no justifica la utilización sistemática de prótesis en ausencia de factores de riesgo. Sin embargo, en ese estudio no todos los pacientes fueron controlados a largo plazo, por lo que creemos que la tasa de recurrencia total no puede ser evaluada16. Lau y Patil11 reportan un 0% de recurrencia en 43 pacientes operados con un seguimiento de 2 años de promedio, pero tienen un 23% de complicaciones en la herida y un 30% de morbilidad global con esta técnica.
Los resultados publicados que emplean la sutura simple del anillo son variables. Arroyo et al., en un ensayo clínico aleatorizado, hallan un porcentaje de un 11% de recidiva en 100 casos operados con técnica protésica con un promedio de seguimiento de 64 meses. El 70% de esos pacientes tenía un anillo herniario mayor de 3cm, aunque no se encontró una relación estadísticamente significativa entre recurrencia y tamaño de la hernia. La tasa global de recurrencia era similar para defectos menores y mayores de 3cm (8% frente a 5%)1. Otros autores11 han publicado una tasa de recurrencia del 8.7%, pero acompañadas de frecuentes complicaciones generales y de herida (33% y 20%, respectivamente). González et al.10 publican el 8% de recidivas a 28 meses de seguimiento. Se han publicado tasas de recurrencias aún más altas (de un 54%), pero en hernias mayores de 4 cm7.
La otra alternativa, actualmente recomendada para la HU, es la reparación con prótesis, bien con un cilindro o un cono de polipropileno en el anillo umbilical, bien colocando mallas planas o dispositivos tipo PHS, preperitoneales o intraperitoneales1–3,8,9,17.
Se han utilizado también con éxito otros dispositivos en hernias inguinales, incisionales y epigástricas pequeñas, poco voluminosas18. Perrakis et al. publicaron los resultados a corto plazo mediante esta técnica, con un 0% de recurrencias, mínimo dolor y bajo índice de complicaciones en 48 pacientes9. Martin et al. estudiaron 88 casos de hernias de la línea media con otros tipos de dispositivos (Ventralex™: PTFE más polipropileno), y hallaron el 4.5% de complicaciones en general sin recidivas en un seguimiento de un promedio de 27 meses19. Recientemente, Tollens et al. publicaron sus resultados en 176 pacientes, con un promedio de seguimiento de 49 meses, y encontraron igualmente, con el dispositivo Ventralex™, una tasa de recurrencias del 8.9 %, complicaciones del 8.5% en el primer mes de posoperatorio, un elevado porcentaje de pacientes con malestar posoperatorio y una tasa de complicaciones a largo plazo del tercer mes después de la operación20.
Las técnicas con prótesis planas (sin dispositivos) en la HU han dado excelentes resultados, como los de Arroyo et al., en los que con un seguimiento de un promedio de 64 meses tuvieron un porcentaje de recidiva del 1%, con un bajo porcentaje de complicaciones, corto tiempo operatorio y de estadía hospitalaria, de lo que deducen los autores que la reparación protésica podría convertirse en el tratamiento estándar de esta dolencia1. Halm et al.3 también publicaron excelentes resultados, con una recidiva del 0% a 32 meses de seguimiento. Los estudios de Kurzer et al.17, sin recurrencias en un seguimiento promedio de 43 meses, concluyeron que la técnica protésica «sin tensión», empleando un cono o una prótesis retromuscular, presentaba una baja morbilidad, sin recidiva y con un alto porcentaje de satisfacción del paciente, sumándose al tratamiento de elección. En el mismo sentido, Erylmaz et al.14 encontraron una tasa de recurrencias del 2% con la técnica protésica frente al 11% de la sutura primaria, y hallaron diferencias estadísticamente significativas, por lo que concluyeron que todos los defectos herniarios umbilicales deberían repararse con prótesis, independientemente de su tamaño. Esta técnica también se ha utilizado con excelentes resultados en hernias paraumbilicales21,22. Contrariamente a lo discutido hasta aquí, González et al., en 20 casos, reportaron una alta tasa de recurrencia (20%), un elevado porcentaje de complicaciones posoperatorias (30%), un mayor tiempo quirúrgico, una prolongada estadía hospitalaria y un tardío retorno laboral, comparando las técnicas protésicas con la sutura primaria y la técnica laparoscópica10. En nuestra experiencia sobre 180 hernioplastias umbilicales con un promedio de seguimiento de 42 meses en el 70% de los pacientes, objetivamos dos recidivas, el tiempo quirúrgico y la estadía hospitalaria fueron cortos, el dolor posquirúrgico, mínimo, el retorno laboral fue precoz y el porcentaje de complicaciones, bajo.
La laparoscopia se ha propuesto recientemente como opción técnica para la reparación de la HU, con trabajos con un número limitado de pacientes y con resultados dispares. Por un lado, Wright et al.23 no observaron recurrencias en 30 casos seguidos 23 meses; resultados similares ofrecen los trabajos de González et al.10 y Lau y Patil11, con 32 pacientes seguidos en 22 meses y 26 pacientes seguidos durante 2 años, respectivamente. Sin embargo, un extenso estudio prospectivo con 3 431 pacientes operados de hernia umbilical y epigástrica (3 165 por vía abierta y 266 por laparoscopia) revela que con técnica laparoscópica hubo mayor tiempo de hospitalización y mayor porcentaje de readmisión y de reoperaciones, además de una mortalidad con una tasa significativamente mayor de complicaciones, frente a la reparación abierta24.
Además de la recurrencia, otro aspecto trascedente en la cirugía de pared son las complicaciones de la herida. Con las técnicas anatómicas o la técnica de Mayo, el porcentaje de estas complicaciones ha sido variable, entre el 4% y el 23%1,3,10,11,23. La infección de la herida es un importante factor de riesgo en el desarrollo de la recurrencia posoperatoria y un aspecto importante en la morbilidad de la herida quirúrgica, un 0-12 %1,3,11,17,21,25. La mayoría de estas infecciones se resuelven con antibióticos y un manejo conservador en los cuidados de la herida, sin necesidad de retirar la prótesis. Recientemente, Nieuwenhuizen et al.26, en un reporte sobre la utilización de prótesis en hernias urgentes, encontraron un 10.5% de infecciones de la herida en hernias umbilicales, y concluyeron que encontraban una alta tasa de complicaciones con escasas consecuencias clínicas para el paciente y que la reparación justificaba el empleo de mallas en estas hernias, sobre todo si están incarceradas. Abdel Baki et al., en su estudio prospectivo aleatorizado, también hallaron que la utilización de prótesis en la reparación de hernias paraumbilicales incarceradas es segura y que presenta mejores resultados en cuanto a recurrencia, comparada con las reparaciones convencionales22. En un reciente metaanálisis, el uso de mallas en la reparación de hernias umbilicales redujo la tasa de recurrencias y presentó una similar tasa de complicaciones de la herida, comparadas con las técnicas anatómicas27. En nuestra serie tuvimos dos pacientes con infecciones de la herida quirúrgica, con un porcentaje de seromas y hematomas relativamente bajo (4.4% y 1.6%, respectivamente). Estos pacientes no fueron reoperados, sino tratados con medidas conservadoras y antibióticos de uso común.
ConclusionesBasados en nuestros resultados, la reparación de la hernia umbilical con prótesis de polipropileno es una técnica segura, rápida, fácil de aplicar, con un bajo porcentaje de complicaciones y un precoz retorno laboral. La colocación de un cono de polipropileno en los anillos umbilicales menores de 3cm debería considerarse como técnica alternativa al cilindro tapón.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Trabajo presentado el miércoles 16 de noviembre de 2011 en el 82.o Congreso Argentino de Cirugía, sesión de temas libres de pared abdominal.