La hernia de Amyand se define como la presencia del apéndice cecal en el interior del saco de una hernia inguinal. Se trata de una patología infrecuente de difícil diagnóstico preoperatorio, y resulta en la mayoría de las ocasiones un hallazgo intraoperatorio.
Presentamos tres casos evaluados y tratados en nuestro centro. Dos de ellos fueron intervenidos de forma programada, mientras que el tercero necesitó cirugía urgente.
Dada la rareza del cuadro y la escasa bibliografía médica existente, resulta complicado unificar criterios sobre el manejo óptimo de esta patología. A pesar de esto, consideramos que la mejor opción es la reducción del apéndice al interior de la cavidad abdominal sin exéresis de este en los casos en los que no exista cuadro de apendicitis concomitante, junto con una reparación del defecto herniario según las técnicas habituales.
Amyand's hernia is defined as the presence of the appendix in an inguinal hernial sac.
It is a rare pathology that represents a diagnostic challenge. In the majority of cases diagnosisis not reached until surgical exploration of the inguinal canal is performed.
We present three cases treated in our center, two of them underwent programmed surgery and a third case was intervened as an urgent procedure.
Due to the exceptional presentation of this kind of hernia and the scarce bibliographic reference it is difficult to decide what is the ideal management of this pathology. We consider that the best treatment approach is to reduce the appendix into the abdominal cavity, if there are no signs of inflammatory process, and perform a standard hernial repair.
La hernia de Amyand se define como la presencia del apéndice cecal en el interior del saco de una hernia inguinal1–4. El apéndice puede encontrarse normal, inflamado, perforado o gangrenoso, pero la primera situación es la más frecuente.
La denominación de «hernia de Amyand» se debe al cirujano inglés Claudius Amyand (1681-1740), que en 1735 realizó la primera apendicectomía en un niño de 11 años durante la intervención de una hernia inguinal incarcerada que contenía el apéndice cecal perforado en su interior2.
Cuando el apéndice vermiforme se encuentra en el interior de una hernia femoral se denomina hernia de Garengeot, en reconocimiento a René Jacques Croissant de Garengeot (1688-1759), cirujano francés que fue el primero en describir la presencia del apéndice vermiforme en el interior de un saco de una hernia inguinal indirecta en 1731; en este caso, el apéndice no presentaba signos inflamatorios5,6.
Generalmente el diagnóstico es intraoperatorio, ya que al ser una patología infrecuente, sin clínica específica y que precisa una alta sospecha diagnóstica, el diagnóstico preoperatorio suele ser excepcional.
El objetivo de este artículo es presentar nuestra experiencia en esta patología mediante tres casos clínicos, y realizar una revisión de la bibliografía existente.
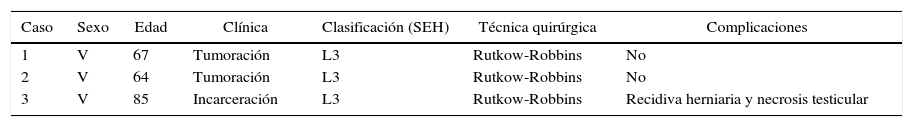
Material y métodosPresentamos tres casos clínicos diagnosticados intraoperatoriamente en nuestro servicio (tabla 1).
Características de los pacientes
| Caso | Sexo | Edad | Clínica | Clasificación (SEH) | Técnica quirúrgica | Complicaciones |
|---|---|---|---|---|---|---|
| 1 | V | 67 | Tumoración | L3 | Rutkow-Robbins | No |
| 2 | V | 64 | Tumoración | L3 | Rutkow-Robbins | No |
| 3 | V | 85 | Incarceración | L3 | Rutkow-Robbins | Recidiva herniaria y necrosis testicular |
SEH: Sociedad Europea de Hernia; V: varón.
Paciente varón de 67 años de edad, hipertenso, intervenido previamente de hernia inguinal izquierda. Fue remitido desde atención primaria por presentar una tumoración de características herniarias en la región inguinal derecha, que propulsaba en bipedestación y con maniobras de Valsalva y que se reducía con maniobras de taxis en la exploración física. No presentaba complicaciones locales (dolor, endurecimiento, etc.) ni refería episodios de oclusión intestinal previos. Se le practicó el estudio preoperatorio completo (radiografía de tórax, electrocardiograma y analítica de sangre), que no contraindicaba la intervención quirúrgica. Etiquetado de hernia inguinal, se efectuó el abordaje de la región inguinal a través de una incisión parainguinal derecha. Una vez identificado el cordón inguinal, se evidenció un saco herniario voluminoso, con componente escrotal (hernia inguinal indirecta de tipo III en la clasificación de Gilbert o L3 en la clasificación de la Sociedad Europea de Hernia)7,8, intensamente adherido a los elementos del cordón. Este se abrió incidentalmente durante la manipulación y evidenció el apéndice cecal en su interior. El apéndice se encontraba sin signos externos de inflamación, por lo que se redujo al interior de la cavidad abdominal y se cerró el saco peritoneal, sin realizarse, por tanto, apendicectomía. La reparación herniaria se llevó a cabo mediante hernioplastia de tipo Rutkow-Robbins8 con un tapón preformado en el anillo inguinal profundo, fijado con puntos sueltos de ácido poliglicólico 2/0 (Dexon®) y una malla de polipropileno autoadhesiva (Parietene Progrip®) fijada al pubis con un punto suelto de ácido poliglicólico 2/0 (Dexon®). El paciente, incluido inicialmente en el programa de cirugía sin ingreso, precisó ingreso por cuadro de retención aguda de orina secundario a la raquianestesia. El posoperatorio transcurrió sin complicaciones, e inició tolerancia oral a las pocas horas de la intervención. Fue dado de alta al tercer día de la intervención. En el control al tercer mes del posoperatorio, el paciente no presentó signos de infección ni recidiva herniaria.
Caso 2Paciente varón de 64 años de edad, que acudió por presentar una tumoración en la región inguinal derecha de características herniarias. Presentaba como antecedentes de interés hipertensión, obesidad, síndrome de apnea obstructiva del sueño y dislipidemia. Fue intervenido de hernia inguinal izquierda hacía cuatro años, y en dicha intervención se identificó una hernia inguinal indirecta de tipo III según la clasificación de Gilbert, que fue reparada mediante la técnica de Rutkow-Robbins7,8, sin complicaciones y sin que presentara recidiva en el seguimiento posterior.
La exploración física de este episodio demostraba una tumoración en la región inguinal derecha que propulsaba con maniobras de Valsalva; se reducía con maniobras de taxis, sin signos de complicación local ni episodios previos de oclusión intestinal.
Se realizó un estudio preoperatorio completo, que no contraindicó la cirugía. No se realizaron pruebas de imagen complementarias para el diagnóstico.
La intervención se realizó a través de una incisión parainguinal derecha, y se identificó el cordón inguinal, que contenía una hernia inguinal indirecta de tipo III según la clasificación de Gilbert o L3 según la clasificación de la Sociedad Europea de Hernia7,8, con el apéndice cecal en su interior. Ante la ausencia de signos inflamatorios externos del apéndice, se procedió a disecar el saco herniario hasta el orificio inguinal profundo, reduciendo este al interior de la cavidad abdominal. La reparación del defecto herniario se realizó según la técnica de Rutkow-Robbins8, descrita en el caso anterior.
El paciente fue dado de alta cuatro horas después de la intervención desde la unidad de cirugía sin ingreso.
En los controles evolutivos refería leves molestias en el pubis, que desaparecieron en controles sucesivos. En la exploración en el sexto mes después de la intervención no presentó recidiva herniaria.
Caso 3Paciente varón de 85 años de edad, que presentaba como antecedentes médicos de interés hiperplasia benigna de próstata, tratada mediante resección transuretral, e insuficiencia renal crónica. Fue intervenido también de neoplasia gástrica (se le practicó una gastrectomía parcial sin seguimiento posterior y una reparación de hernias inguinales bilaterales sin malla). El paciente acudió a Urgencias por presentar una tumoración indolora en la región inguinal derecha, de 48 horas de evolución, sin dolor abdominal, sin náuseas ni vómitos acompañantes y sin alteración del tránsito intestinal. En la exploración física presentaba un abdomen blando y depresible, no doloroso en la palpación, sin signos de irritación peritoneal, cicatriz de laparotomía media, cicatrices en ambas regiones inguinales de la cirugía inguinal previa y una tumoración de aproximadamente 5×7cm a nivel inguinal derecho, no reductible con maniobras de taxis, por lo que se le diagnosticó hernia inguinal derecha recidivada incarcerada. En la analítica sanguínea presentaba una leve leucocitosis con neutrofilia (leucocitos, 11200/mcl; neutrófilos, 80.4%), junto con una elevación de la PCR (82.8mg/l) y del fibrinógeno (455mg/dl), un sedimento de orina sin alteraciones y una radiografía de abdomen en la que se visualizaban algunas asas de intestino delgado moderadamente dilatadas con presencia de gas a nivel distal.
Se indicó cirugía urgente. El abordaje se realizó a través de una incisión parainguinal derecha por la cicatriz de la cirugía previa. Tras la disección de las distintas estructuras, se observó una hernia inguinal indirecta con hidrocele, que contenía el apéndice cecal gangrenoso y un absceso localizado en el interior del saco herniario. A su vez, presentaba debilidad de la pared posterior del canal inguinal. Tras la apertura del saco herniario se realizó la apendicectomía y el cierre de la base mediante una bolsa de tabaco con ácido poliglicólico 2/0 (Dexon®). Se reintrodujo el saco herniario en la cavidad antes del cierre del peritoneo. Además, se procedió a la eversión del hidrocele y a la exéresis del hidátide de Morgagni. Finalmente, se reparó el defecto herniario mediante hernioplastia de tipo Lichtenstein con una prótesis de polipropileno de 15×15cm, fijada con una sutura continua a ligamento inguinal y con puntos sueltos al pubis y al tendón conjunto con ácido poliglicólico 2/0 (Dexon®). Se realizó lavado con suero fisiológico del lecho quirúrgico previo al cierre.
En el posoperatorio inmediato presentó buena tolerancia oral y reanudación del tránsito digestivo, además de una mejoría analítica con un marcado descenso de la PCR (34.5mg/dl) y la desaparición de la leucocitosis y la neutrofilia (leucocitos, 7400/mcl; neutrófilos, 69.8%), por lo que fue dado de alta al octavo día de la intervención. No se pudo retirar el sondaje vesical, por episodio de retención aguda de orina.
El paciente acudió de nuevo a urgencias al octavo día tras el alta, con clínica de malestar general, fiebre de hasta 38°C y dolor e inflamación en el hemiescroto derecho; no presentaba dolor abdominal ni alteración del tránsito intestinal.
En la exploración presentaba el hemiescroto derecho aumentado de volumen, hiperémico, doloroso y caliente. En la ecografía se describió una recidiva herniaria con presencia de asas intestinales paréticas en el hemiescroto derecho y ausencia de vascularización en el interior del testículo derecho. Se realizó una exploración en quirófano, en la que se confirmó los hallazgos ecográficos: existía una recidiva en la región próxima al pubis, por lo que se procedió a su reparación mediante hernioplastia preperitoneal según la técnica de Nyhus, junto con una orquiectomía derecha.
El paciente evolucionó favorablemente durante el posoperatorio; se le retiró el sondaje vesical y fue dado de alta al sexto día de la intervención.
La anatomía patológica verificó que la pieza de la apendicectomía y la de la orquiectomía eran apendicitis aguda gangrenosa y orquiepididimitis aguda supurada inespecífica, respectivamente.
Se ha realizado una revisión bibliográfica sobre la hernia de Amyand, centrándonos en las distintas opciones de tratamiento existentes y su resultado.
La información se ha obtenido de bases de datos electrónicas (Pubmed, Clinicalkey, etc.), utilizando las siguientes palabras clave: hernia, Amyand, apéndice, apendicitis. Se han revisado un total de 147 artículos, de los que la gran mayoría eran comunicaciones de uno o dos casos.
Discusión y revisión bibliográficaClaudius Amyand fue el primer cirujano que realizó una apendicectomía en una hernia inguinal incarcerada en un niño de 11 años. En su caso contenía una apendicitis perforada2. Sin embargo, fue René Jacques Croissant de Garengeot, un cirujano francés, el primero que describió una hernia de este tipo cuatro años antes5,6.
El apéndice puede encontrarse tanto en el interior de una hernia inguinal indirecta como directa4.
La prevalencia de la hernia de Amyand varía, según las series entre, el 0.19% y el 1.7% del total de hernias inguinales intervenidas. Es, por tanto, una patología infrecuente4.
La prevalencia de apendicitis en el saco de la hernia inguinal es aún menor, ya que se sitúa entre el 0.07% y el 0.13% del total de apendicitis4,9,10.
Es tres veces más frecuente en niños que en adultos, y alcanza una prevalencia del 1%, debido a la persistencia del proceso vaginal en la población pediátrica2,4.
La forma más frecuente de presentación es como una hernia inguinal irreductible, a veces dolorosa y mayoritariamente derecha, por lo que es clínicamente indistinguible de una hernia inguinal incarcerada o estrangulada2.
Se han descrito casos de hernia de Amyand en el lado izquierdo, en relación con malrotación intestinal, ciego móvil o situs inversus. Esta situación, aunque muy infrecuente, dificulta aún más el diagnóstico11–13.
La hernia de Amyand es una patología claramente infradiagnosticada. La tendencia actual de reducir el contenido herniario sin apertura del saco podría contribuir a este hecho. En la mayoría de los casos el diagnóstico es intraoperatorio, como un hallazgo incidental durante la intervención quirúrgica de una hernia inguinal1–4,10.
La clínica varía dependiendo de la fase de la apendicitis. Puede aparecer fiebre, vómitos, dolor en la región periumbilical (que posteriormente se localiza en la fosa ilíaca derecha o en la región inguinal), distensión abdominal e incluso síntomas de irritación peritoneal (que en la mayoría de los casos serán localizados, dado que el orificio inguinal limita la extensión de la inflamación2)14-23.
La presencia de marcadores inflamatorios típicos en los cuadros de apendicitis aguda, como son la leucocitosis y la elevación de PCR, no aparecen de forma constante en la hernia de Amyand con apéndice inflamado2,9.
Se han descrito casos de diagnóstico preoperatorio mediante TAC abdominal o ecografía abdominal. En la mayoría de los casos se solicitaron para descartar una posible complicación intraabdominal, sin sospechar una hernia de Amyand2,4,9,24,25.
El diagnóstico diferencial se debe realizar con múltiples patologías, entre las que se encuentran la hernia incarcerada, la hernia estrangulada, la hernia de Richter, la adenitis inguinal, la epididimitis aguda, la orquiepidimitis, etc.
Debido a la escasa frecuencia del cuadro, carecemos de grandes series que muestren el manejo adecuado de esta patología.
Revisando la bibliografía existente, se encuentran distintas opciones tanto en el manejo del apéndice como a la hora de abordar la reparación herniaria, a saber:
- 1.
Posibilidades en el manejo del apéndice cecal
La mayoría de los autores consideran indicada la apendicectomía solo en los casos en los que el apéndice esté inflamado, sin que sea necesaria cuando no presenta ningún signo inflamatorio (como ocurrió en dos de los casos presentados).
Estos argumentan que al realizar la apendicectomía en un apéndice normal convertimos una cirugía a priori «limpia» en una cirugía «limpia-contaminada», hecho que contraindicaría la posterior reparación herniaria con malla. Esta es la técnica de elección en la cirugía de la hernia inguinal, por su menor índice de recidivas posterior (aunque esta contraindicación no es aceptada por todos los autores). Entre las razones para no realizar la apendicectomía se encuentran un mayor riesgo de infección, fístula y recidiva herniaria, además de aumentar el riesgo de la cirugía y, consecuentemente, la morbimortalidad de los pacientes2–4,9,10.
Otros autores consideran que se debe realizar la apendicectomía en todos los casos8,9,26, independientemente de que el apéndice esté inflamado o no, y se basan en distintas razones:
- -
Evitar futuras complicaciones, sobre todo en niños (que tienen mayor riesgo de desarrollar una apendicitis futura); hernia de Amyand izquierda, donde una apendicitis posterior podría cursar con clínica atípica, y por tanto, mayor riesgo de diagnóstico tardío (y consecuentemente, mayor morbimortalidad).
- -
Posible error diagnóstico: en algunas ocasiones la distinción entre apéndice normal o inflamado es exclusivamente intraoperatorio, mediante la palpación por parte del cirujano.
- -
La reparación herniaria se podría llevar a cabo con material protésico asociado a una correcta cobertura antibiótica tras la apendicectomía.
- -
La posibilidad de uso de mallas biológicas en estos casos, no contraindicadas en zonas contaminadas (a priori resistentes a la infección aunque faltan estudios a largo plazo)8,26.
- -
- 2.
Reparación herniaria
El uso de mallas en la reparación herniaria ha demostrado una menor tasa de recidiva con respecto a las técnicas anatómicas (actualmente es el gold standard), pero su uso está en principio contraindicado en campos contaminados, como es el caso de una hernia de Amyand con apéndice inflamado o perforado, debido a un alto riesgo de infección del material protésico con rechazo posterior de este.
La mayoría de los autores consideran segura la reparación herniaria con material protésico en caso de hernia de Amyand con apéndice no inflamado, tanto laparoscópica como abierta. El conflicto surge en el manejo de los casos con apendicitis, ya que como hemos comentado previamente, algunos autores no consideran este hecho una contraindicación para el uso de malla y otros recurren al uso de mallas biológicas, aunque la falta de estudios a largo plazo y su alto coste no facilitan su difusión2–4,9,10.
Losanoff y Basson proponen una clasificación para facilitar el manejo terapéutico basada en su experiencia (tabla 2)27.
Tabla 2.Clasificación Losanoff y Basson
Tipo 1 Con apéndice normal Reducción del apéndice y hernioplastia Tipo 2 Apendicitis aguda dentro del saco Apendicectomía y herniorrafia Tipo 3 Apendicitis aguda y peritonitis Apendicectomía (vía abdominal) y herniorrafia Tipo 4 Apendicitis aguda y otra patología abdominal (mucocele apendicular, adenocarcinoma o pseudomixoma apendicular) Apendicectomía y tratamiento de la patología asociada más herniorrafia En resumen, podemos decir que la hernia de Amyand presenta un difícil diagnóstico preoperatorio, y en la mayoría de los casos es un hallazgo intraoperatorio. Hemos presentado dos casos representativos de dicha circunstancia, en los que el hallazgo del apéndice cecal sin signos inflamatorios no modificó ni la técnica quirúrgica ni el manejo durante el posoperatorio, siendo estos pacientes candidatos a cirugía mayor ambulatoria. El tercer caso es una clara muestra de las posibles complicaciones de esta patología. El hecho de que se tratara de una hernia recidivada y la magnitud del defecto herniario hizo preciso el uso de material protésico en la reparación, a pesar de los riesgos que ello suponía con un apéndice gangrenoso y un absceso en el interior del saco herniario. Todas estas circunstancias favorecieron la aparición, en el posoperatorio, de recidiva herniaria y orquiepididimitis.
En nuestra opinión, será difícil establecer un protocolo de actuación en esta patología, por lo que se debe individualizar cada caso y plantear el tratamiento ideal en cada situación, teniendo en cuenta no solo el criterio de apéndice inflamado o no, sino otros factores no menos importantes como la fase de la apendicitis, el grado de afectación del tejido circundante, el tipo de hernia, el tamaño del defecto herniario, las incidencias que surjan durante la intervención, la existencia de cirugía previa de la región inguinal en caso de recidivas y las comorbilidades de cada paciente.
No recomendamos el uso de material protésico para la reparación herniaria si el apéndice presentara signos inflamatorios, y tampoco somos partidarios de las mallas biológicas en estos casos. A su vez, recomendamos la práctica de la apendicectomía solo en aquellos casos en los que el apéndice presente signos inflamatorios. Dicha actuación se practicará en el mismo acto quirúrgico; la reparación herniaria en estos casos la realizaremos según técnicas anatómicas. Sin embargo, como hemos comentado antes, habrá que individualizar cada paciente, valorando casos como hernias recidivadas o grandes defectos herniarios que pueden hacer necesaria el uso de mallas, prefiriendo en estos casos las mallas clásicas bajo cobertura antibiótica frente a las mallas biológicas.
Los autores declaran no tener ningún conflicto de intereses.