Los defectos incisionales de la pared abdominal posterolateral son un reto para cualquier cirujano. El manejo quirúrgico de estos pacientes no se ha estandarizado aún.
ObjetivoPresentación de un caso excepcional de una paciente con 2 lesiones incisionales en la pared abdominal posterolateral: una hernia lumbar izquierda y una seudohernia gigante derecha por denervación. Planteamiento de su manejo quirúrgico en un tiempo mediante doble laparoscopia.
Caso clínicoUna mujer de 65 años, tras un accidente de tráfico, precisa 4 cirugías de columna y otras 4 por litiasis renal derecha. Un tac confirma la existencia de una hernia incisional lumbar izquierda y una seudohernia con intensa atrofia muscular lateral. Se plantea un abordaje laparoscópico único: plastia transabdominal retroperitoneal (izquierda) y plastia mixta, intraabdominal anterior y retroperitoneal posterior, de la hemipared abdominal lateral (derecha) con fijación en límites óseos (12.a costilla y cresta ilíaca). El seguimiento a un año no muestra recurrencia alguna en la hernia lumbar, pero sí ausencia de mejoría en la seudohernia, pues presentaba similar perímetro abdominal y eje costoilíaco.
DiscusiónLa cirugía laparoscópica para tratar los defectos de pared abdominal laterales es una opción todavía controvertida ya que no reproduce los pasos del abordaje abierto. La reparación laparoscópica parece ser beneficiosa en los casos de hernia lumbar, pero en el caso de las pseudohernias la documentación disponible es muy limitada.
ConclusiónLa hernia y la seudohernia lumbar son frecuentes complicaciones de una cirugía previa. Es necesario un tac para asegurar el diagnóstico y plantear el correcto tratamiento. El abordaje laparoscópico es eficaz en el tratamiento de la hernia lumbar (plastia retroperitoneal), pero ineficaz para tratar la seudohernia (plastia mixta, intraabdominal en la mitad anterior y retroperitoneal en la mitad posterior, de toda la hemipared lateral del abdomen).
Incisional defects of the posterolateral abdominal wall are a challenge for any surgeon. No standard surgical treatment has been set for these patients.
ObjectiveThe aim of this study is present the unusual case of a patient with 2 incisional lesions, a left lumbar hernia and a giant right-sided pseudohernia, and to develop their surgical treatment at the same time using double laparoscopy.
Clinical caseA 65-year-old woman, who after a car accident needed 4 spinal surgeries, and another 4 for right renal lithiasis. A tomography confirmed the existence of a left lumbar incisional hernia and a pseudohernia with intense lateral muscular atrophy. A single laparoscopic approach is set out: transabdominal retroperitoneal hernioplasty (left), and intra-abdominal hernioplasty of the left hemiabdominal wall (right) with fixation to the osseous margins (12th rib and the iliac crest). Follow-up over one year shows no recurrence of the lumbar hernia but no clear improvement of the pseudohernia, which had a similar abdominal perimeter and costoiliac axis.
DiscussionLaparoscopic surgery for the treatment of posterolateral abdominal wall defects is still a controversial choice as it does not reproduce the open technique. Laparoscopic repair seems to be the most beneficial choice for the patient with lumbar hernia, but for incisional pseudohernias the documentation available is limited.
ConclusionLumbar hernias and pseudohernias are frequent complications after previous surgery. Laparoscopic approach is an effective treatment for the lumbar hernia, but ineffective for the pseudohernia.
Las hernias lumbares son una rara variedad de hernias posterolaterales de la pared abdominal. Se clasifican en congénitas y adquiridas, y estas últimas son las más frecuentes como consecuencia de cirugías o traumatismos1,2. Aunque la sospecha clínica sea elevada, el diagnóstico debe confirmarse con un tac, pues en ocasiones la cirugía puede causar una lesión nerviosa que conlleva una denervación y atrofia muscular progresiva que se manifiesta clínicamente como una tumoración en el flanco similar a una hernia, pero sin rotura muscular. Es lo que se denomina «seudohernia»2–4.
Debido a la rareza de la seudohernia, el manejo quirúrgico de estos pacientes no ha podido estandarizarse. Como opción de tratamiento para corregir los defectos de la pared abdominal posterolateral, la cirugía laparoscópica es todavía una alternativa controvertida, pues no reproduce la técnica abierta. Existen algunas publicaciones sobre su papel en las hernias lumbares, pero en la bibliografía no disponemos aún de ninguna evidencia respecto al problema de la seudohernia.
Presentamos el raro caso de una paciente con 2 lesiones incisionales de la pared abdominal posterolateral: una hernia lumbar izquierda y una seudohernia gigante por denervación derecha. Planteamos su manejo quirúrgico en un tiempo mediante doble laparoscopia.
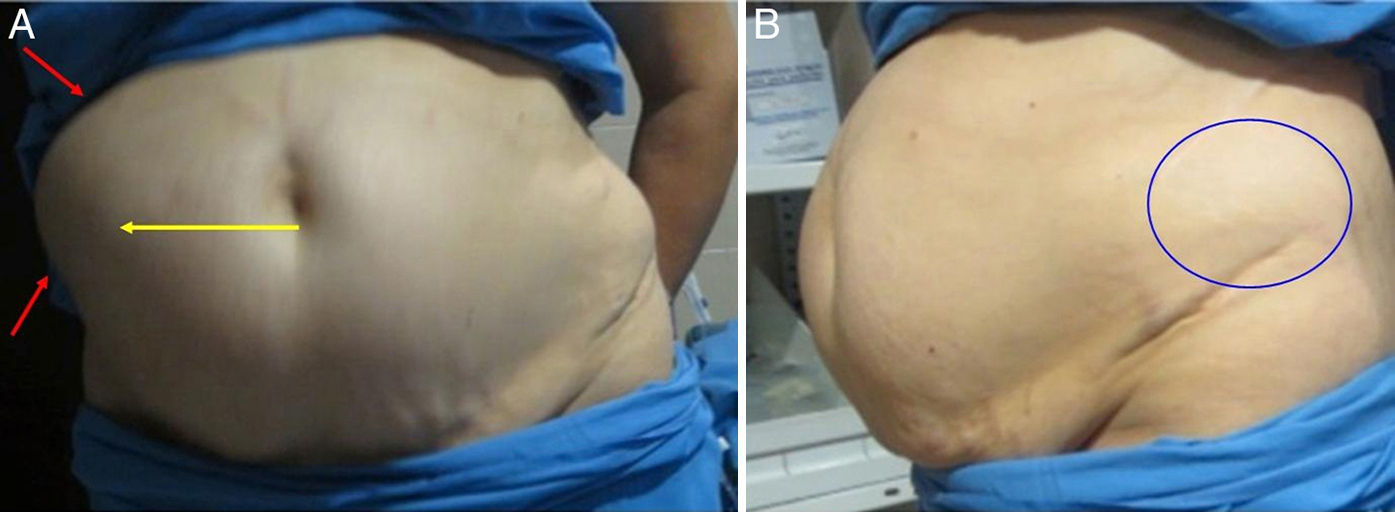
Caso clínicoUna mujer de 65 años fue remitida a nuestra Unidad de Cirugía de Pared Abdominal por dolor, que refería más intenso sobre el flanco derecho (fig. 1). La paciente sufrió un accidente de tráfico en 2001 y fue operada de urgencia por fractura pélvica y vertebral (L1). En 2004 fue reoperada mediante artrodesis vertebral dorsolumbar, hemicorperectomía con injerto autógeno, osteotomía en V y fijación pedicular (T12-L1-L2). En 2007 fue intervenida de nuevo por dolor lumbociático persistente mediante descompresión y artrodesis (L5-S1). En 2000 fue intervenida de pieloplastia por nefrolitiasis y cólicos de repetición sobre el hemiabdomen derecho; en 2006, de pielolitectomía por litiasis piélica; en 2010, fue reintervenida de nuevo de pielolitectomía por litiasis con afectación de las vías urinarias, y en 2012 se le realizó una nefrectomía por dolor invalidante, litiasis renal e hidronefrosis de grado iii (en total, 4 cirugías de columna y 4 urológicas).
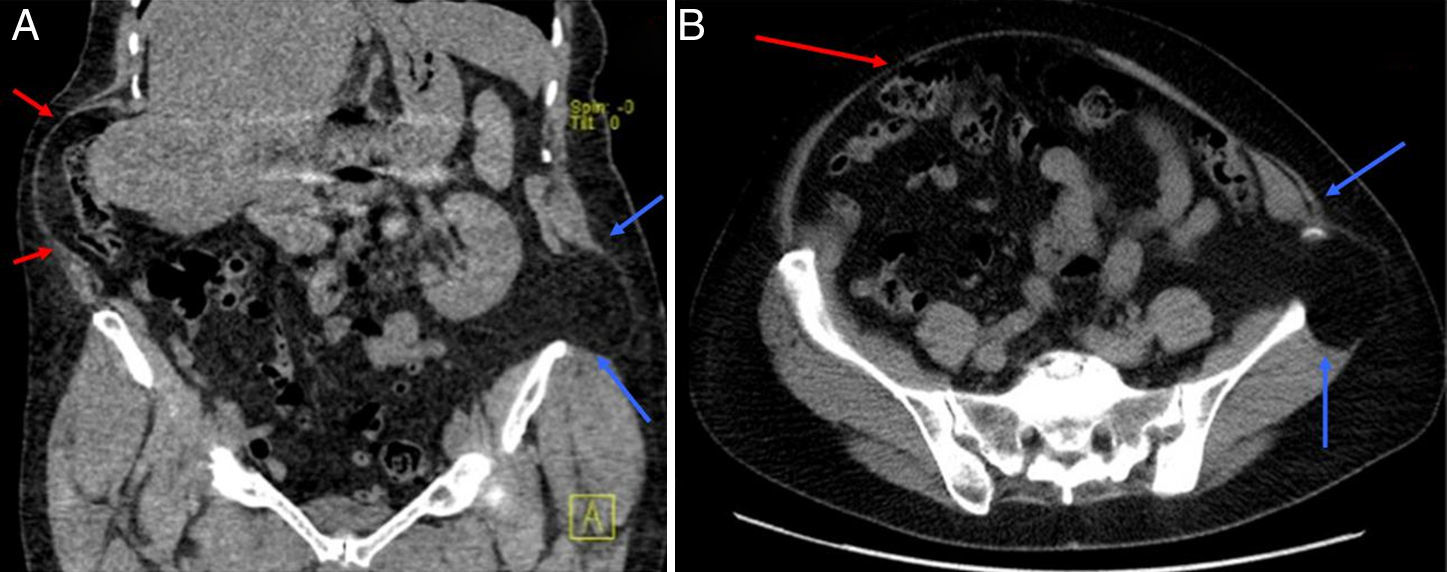
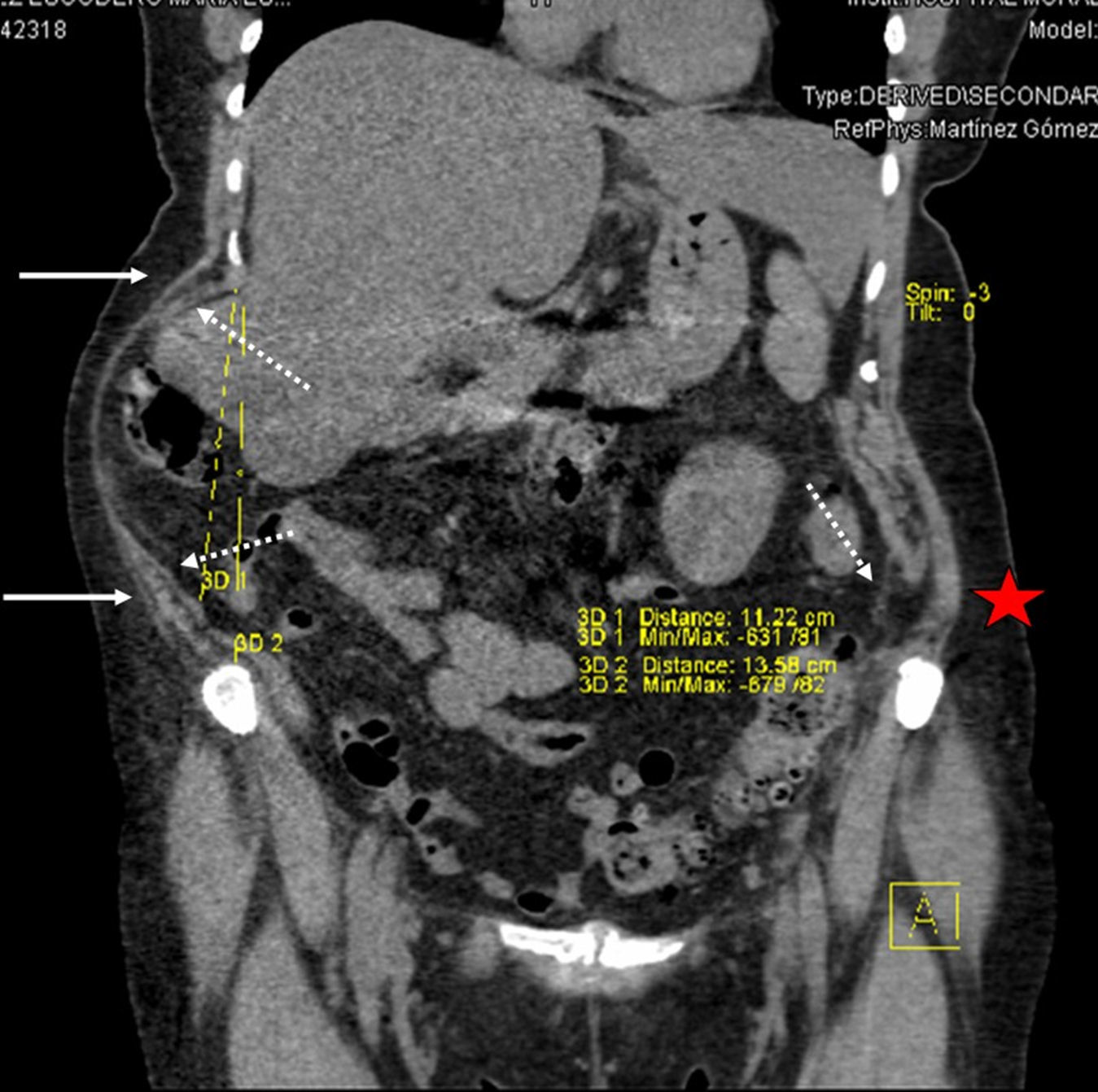
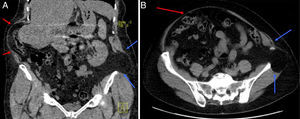
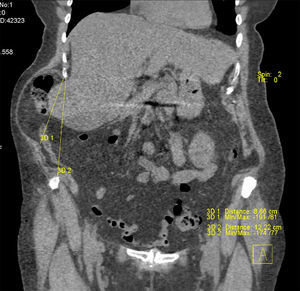
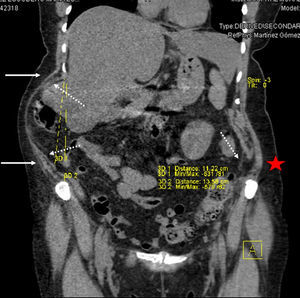
En la exploración física destacaba un gran abultamiento con desplazamiento del contenido intestinal hacia el lado derecho (que se hacía más evidente al caminar), pero sin anillo muscular palpable, y sobre la cicatriz izquierda una tumoración reductible sobre la cresta ilíaca y paravertebral. Se solicitó un tac, que confirmó la existencia de una hernia incisional lumbar izquierda, con un defecto de 6×5cm y contenido visceral, y una gran seudohernia derecha por denervación con intensa atrofia muscular lateral, de 12.5cm de eje costoilíaco, y como contenido desplazado el segmento hepático vi, colon derecho y omento (figs. 2 y 3).
Se explicó a la paciente y a sus familiares la situación y posibilidades terapéuticas. Se decidió plantear un abordaje laparoscópico único para ambos problemas, y se firmó el adecuado consentimiento informado.
Técnica quirúrgicaBajo anestesia general, se crea el neumoperitoneo con aguja de Veress a nivel subcostal, línea axilar anterior. Cuando se alcanza una presión de 12mmHg, para la óptica se coloca un trocar de 10mm a nivel medio entre la cresta ilíaca y el último arco costal, y después, bajo visión, se sitúan 2 trocares de 5mm equidistantes. Se explora la cavidad abdominal y se realiza una completa adhesiolisis. Se revisan todas las incisiones para descartar hernias incisionales asociadas.
- 1)
Hernia incisional lumbar izquierda.
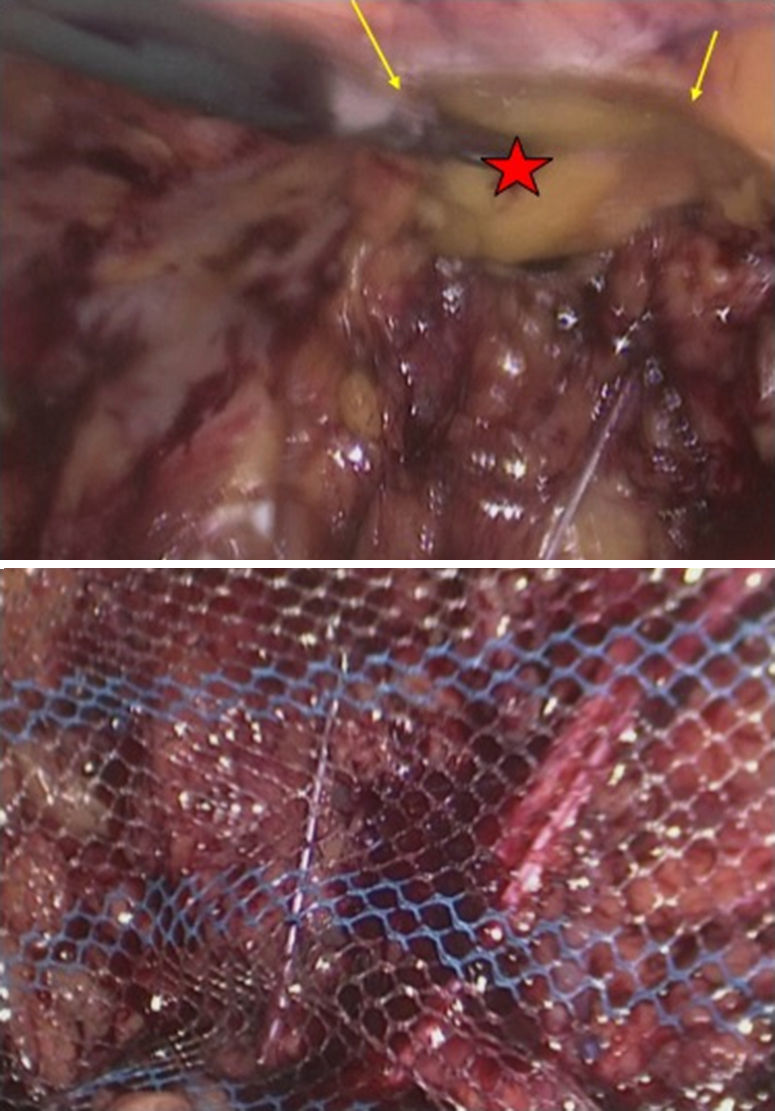
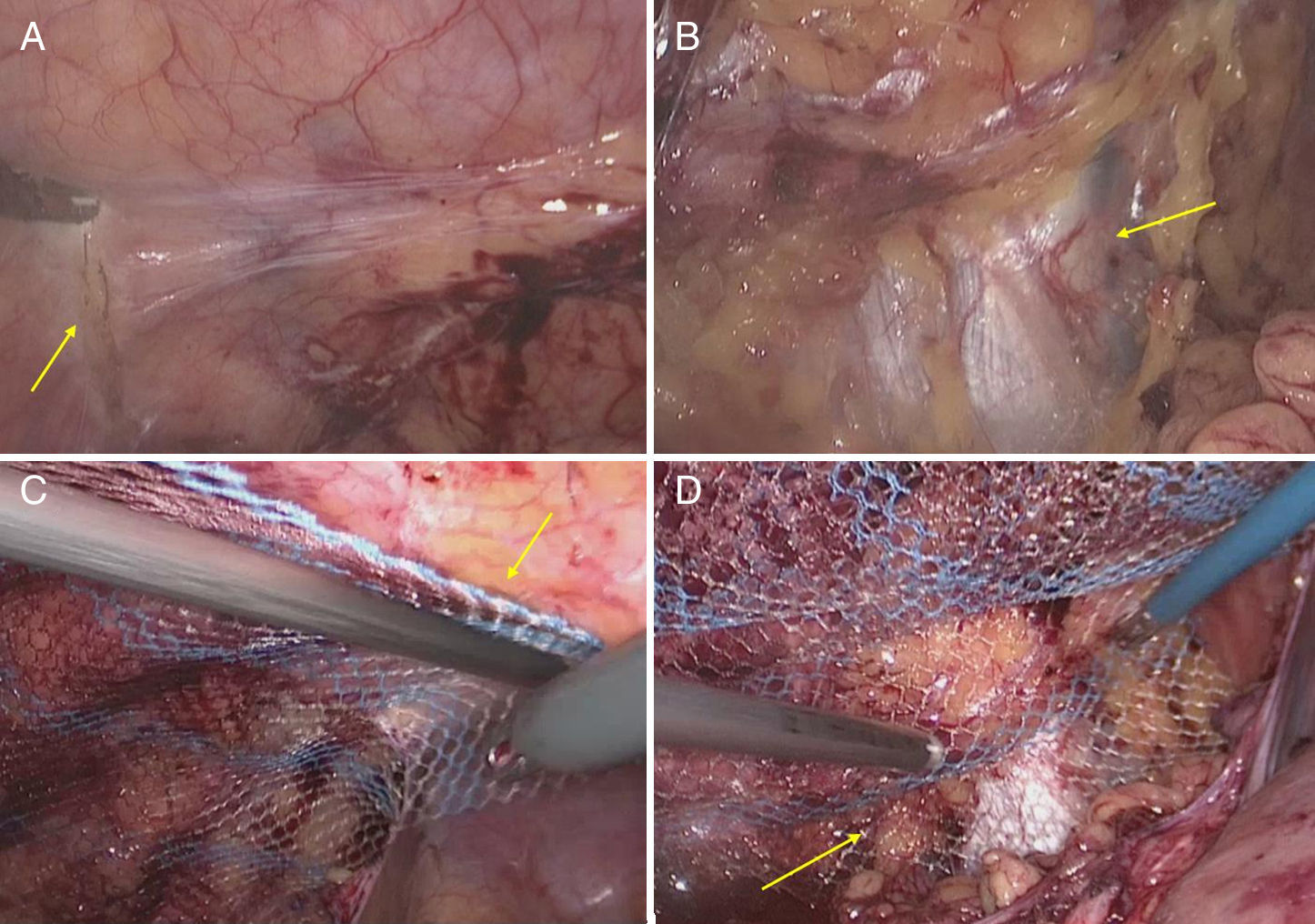
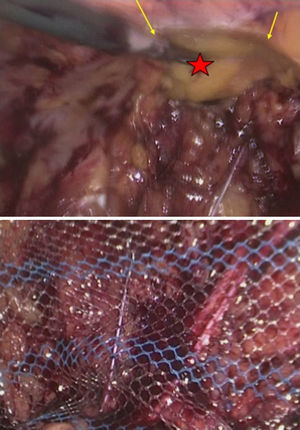
La disección se inició con una incisión peritoneal, superior y lateral al defecto herniario. Se expuso ampliamente el espacio extraperitoneal creando un flap bastante distal al defecto, y se identificaron pubis, ligamento de Cooper, nervios y vasos ilíacos. Esta amplia disección permitía colocar una malla de 30×30cm con un solapamiento mayor de 5cm en todo su perímetro, con lo que se evitaban lesiones vasculares o nerviosas no advertidas. Se colocó, cubriendo el defecto, una malla de polipropileno revestida de titanio (TiMesh®, Pdf, Alemania), que se fijó mediante grapas espiroideas (Scure-straps®, Ethicon, EE. UU.). La fijación se completó con un adhesivo tisular sintético (Ifabond®, Vitalitec, Francia) dosificado a través de una cánula para laparoscopia. Los nervios iliohipogástrico e ilioinguinal se protegieron durante la manipulación y en el momento de la fijación. El peritoneo se recolocó separando totalmente la reparación del contenido intraabdominal. Una vez revisada la cavidad, se extrajeron todos los trocares bajo visión, y se concluyó la intervención de este lado (fig. 4).
Figura 4.Detalles de la reparación de la hernia incisional lumbar izquierda. Superior: Visión totalmente retroperitoneal, que muestra el defecto sobre la cresta ilíaca. Inferior: Se muestra la malla de amplio poro que solapa el borde posterior y permite controlar el trayecto de los nervios para evitar su traumatismo durante la fijación. Las flechas muestran la pseudohernia persistente derecha; la estrella, la reparación lumbar ixquierda completada.
- 2)
Seudohernia derecha.
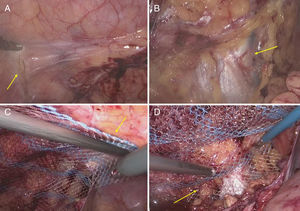
Después se colocó a la paciente en decúbito lateral izquierdo. Los trocares se situaron ahora sobre la línea axilar anterior derecha. Los límites óseos de la hemipared abdominal lateral se identificaban bien: como margen costal superior, las 11.a-12.a costillas, y como inferior, la cresta ilíaca. El peritoneo se abrió en la mitad posterior de la reparación, para evitar que la malla se fijara en falso sobre la grasa retroperitoneal. En la mitad medial estaba en contacto directamente con el plano muscular por la poca cantidad de grasa, por lo que no fue necesaria su disección. Se colocó una malla de 30×30cm (TiMesh®, Pdf, Alemania) sobre toda la hemipared, y se fijó usando una técnica combinada de grapas espiroideas (Scure-straps®, Ethicon, EE. UU.) con los siguientes límites: la 12.a costilla (límite superior), la cresta ilíaca (inferior), el músculo espinal (posterior) y el peritoneo posterior de la fascia semilunar (borde anterior). El resto de la superficie de la malla se fijó mediante un adhesivo tisular sintético (IfabondTM, Vitalitec, Francia). Tras retirar bajo visión los trocares, se dio por concluida la operación (fig. 5).
Figura 5.Detalles de la reparación de la seudohernia incisional derecha. A: Límite óseo inferior, cresta ilíaca marcada por abrasión para favorecer una rápida integración (flecha). B: Límite óseo superior, 11.a-12.a costillas (la flecha señala los vasos intercostales). C: La flecha indica el borde intraabdominal de fijación sobre la línea semilunar. D: La flecha indica la fijación posterior retroperitoneal sobre la vaina paraespinal.
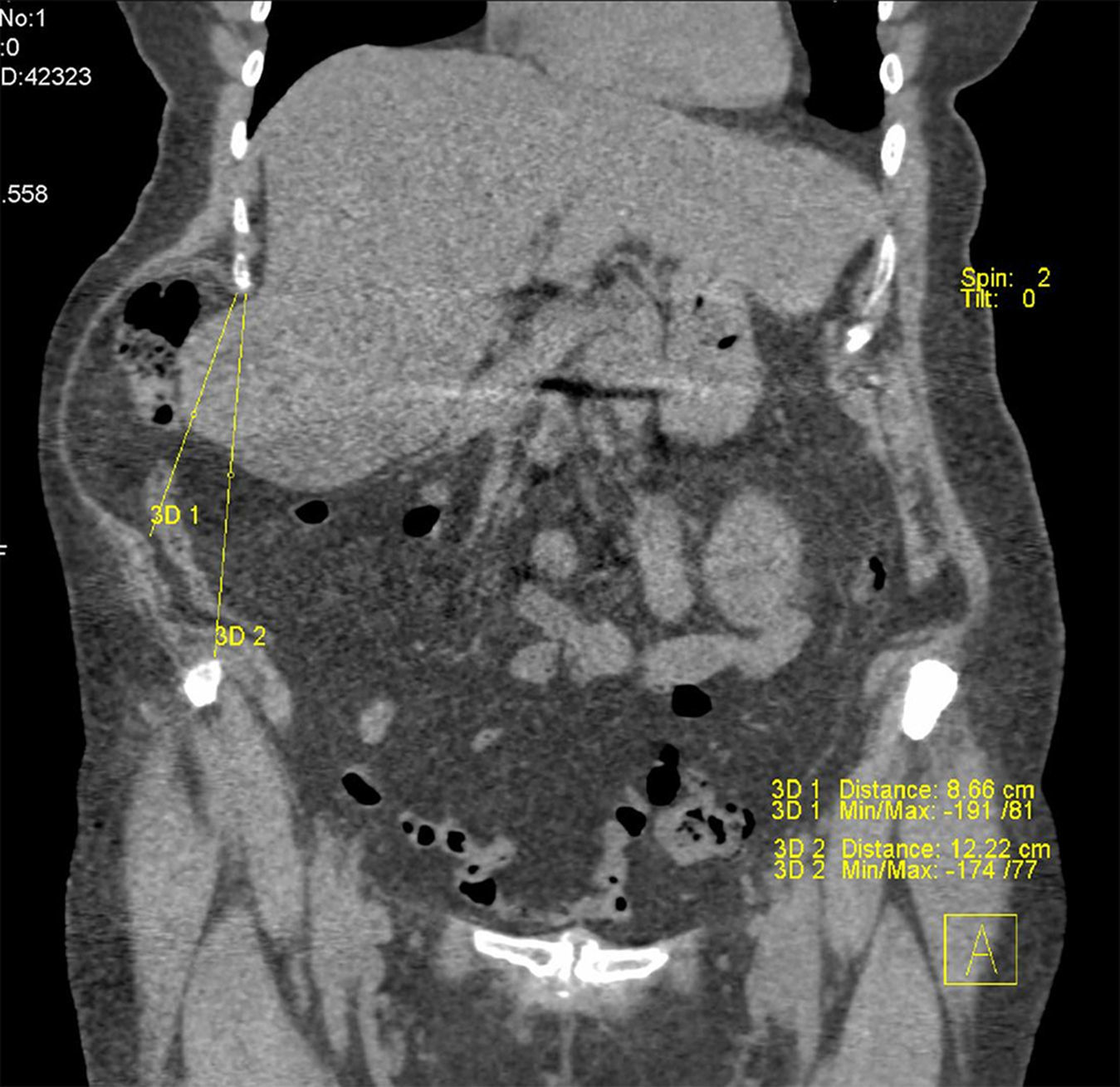
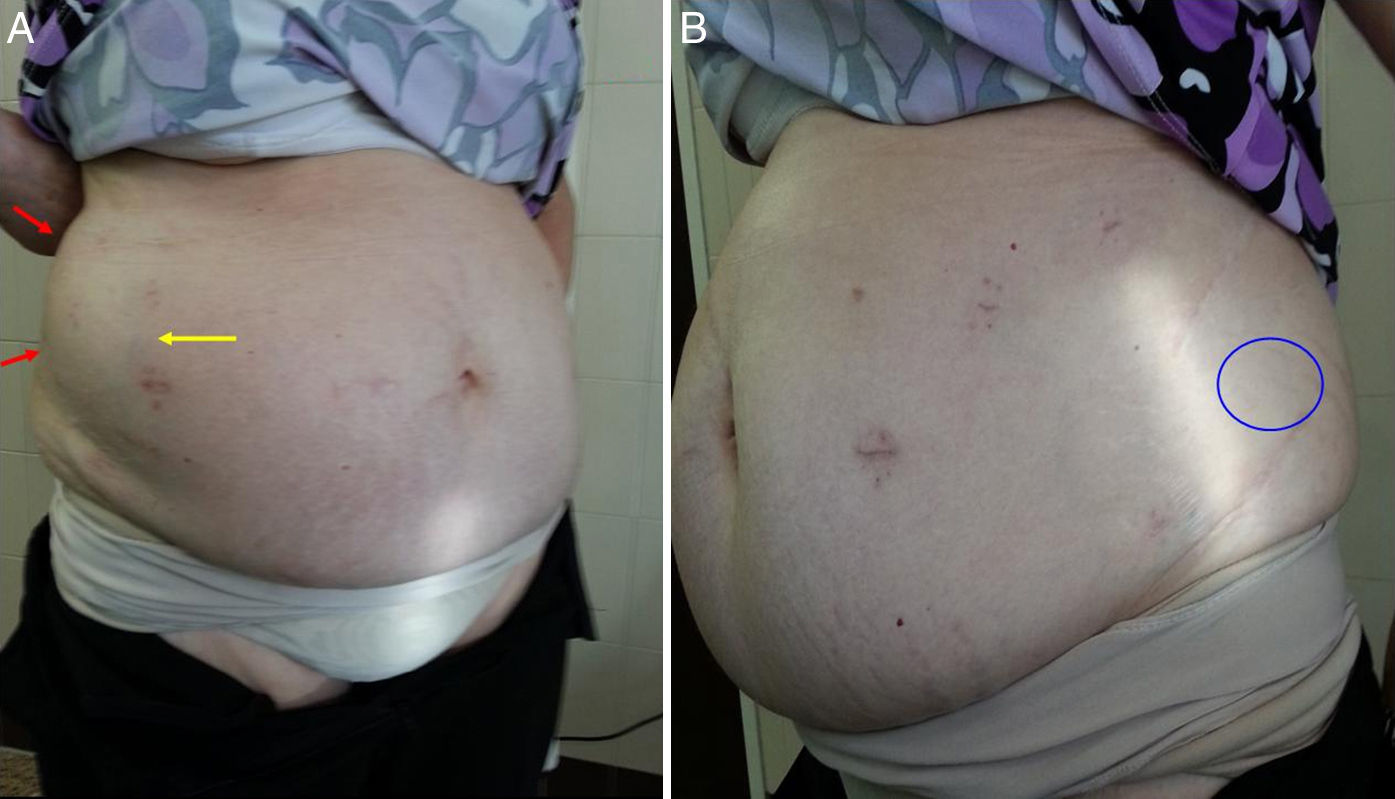
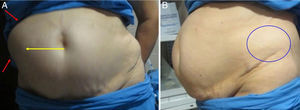
Se incluyó a la paciente en un protocolo de seguimiento, y fue revisada en consulta externa a uno, 3, 6 meses y un año. Dado lo especial del caso, se definieron 2 parámetros para cuantificar los resultados del tratamiento: 1) valoración clínica mediante la medición del perímetro abdominal pre- y posquirúrgico, con una cinta métrica milimetrada (fig. 6), y 2) valoración radiológica mediante la medición del diámetro costoilíaco y del contenido que protruía sobre dicho eje (selección de la imagen y cuantificaciones por un solo observador: uno de los autores) (fig. 7).
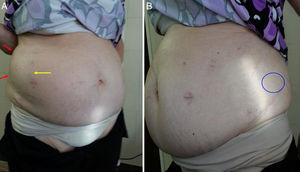
Control clínico tras la cirugía. A: El desplazamiento del contenido abdominal es menor (flecha amarilla), y el bulto ha disminuido (flechas rojas). La hemipared abdominal derecha parece haberse rectificado. B: El defecto lumbar ha desaparecido (círculo azul). La paciente camina con mayor estabilidad.
La cirugía laparoscópica se completó en 150min sin complicaciones. La paciente fue dada de alta hospitalaria al segundo día de la intervención, sin incidencias. No se registró morbilidad durante el seguimiento, y la paciente precisó analgesia oral durante 7 días, a partir de los cuales no refirió dolor y se reincorporó a sus actividades habituales. A los 6 meses se mostró una reducción del perímetro abdominal de 9cm (123cm en el preoperatorio frente a los 114cm en el posoperatorio) (fig. 6). El tac de control mostró un eje costoilíaco de 13.5cm, y se confirmó la persistencia de contenido por fuera de este eje al realizar esfuerzo (Valsalva) (fig. 7). No se han detectado recurrencias después de un año de la cirugía.
DiscusiónLas hernias incisionales de la pared abdominal posterolateral siempre son un reto para cualquier cirujano. Estos pacientes resultan de difícil manejo quirúrgico, y no existe consenso que nos ayude a decidir lo que es mejor para ellos. El objetivo del cirujano sí que debe estar claro: restaurar la continuidad mecánica y funcional de la pared abdominal con la mayor efectividad, la mínima morbilidad y el mejor resultado estético.
Las incisiones en el flanco pueden causar una completa disrupción fascial y muscular, o solo una laxitud de la pared abdominal que desarrollará un «bulto». Mientras la primera situación crea una hernia incisional, la segunda genera lo que se conoce como «seudohernia», que se origina por la lesión nerviosa, denervación y posterior atrofia muscular con pérdida del tono muscular y aumento de la laxitud de la pared abdominal denervada5,6. En ambos casos, los pacientes pueden presentar el mismo cuadro clínico: dolor y deformidad abdominal que afecta de forma progresiva la calidad de vida. El diagnóstico se completa con un tac que confirma la existencia de la rotura de la pared, su localización exacta, tamaño y contenido (en el caso de una hernia incisional lumbar), o nos advierte de que solo existen cambios atróficos y no hay pérdida de solución de continuidad entre los planos musculoaponeuróticos, por lo que se etiqueta entonces de «seudohernia»7,8.
El manejo quirúrgico de la hernia lumbar se ha documentado bien en los últimos años. Después de un tac para confirmar la sospecha clínica, y en función del tamaño del defecto, la reparación laparoscópica por parte de cirujanos expertos parece ser la opción más beneficiosa para el paciente. En los defectos difusos es donde un abordaje abierto con una malla en situación intraabdominal debe seguir considerándose como la opción más segura y satisfactoria9–12. Nuestro caso documenta el gran beneficio del abordaje laparoscópico. La técnica transabdominal retroperitoneal permite realizar una plastia sin tensión, con una malla que solapa el defecto más de 5cm en todo su perímetro. Con este abordaje, la malla puede fijarse de una forma combinada, grapas espiroideas y adhesivo tisular, y el peritoneo recolocado aísla toda la reparación del contenido abdominal.
Por el contrario, la seudohernia incisional es una entidad poco conocida, y la documentación disponible es excepcional y confusa. Algunos autores reconocen haber intervenido esta entidad sin un diagnóstico preoperatorio, solo con la sospecha clínica de hernia lumbar13,14. Se han publicado varias técnicas abiertas. Peterson et al.15 aconsejan una reparación local con malla en posición subaponeurótica. Hoffman et al.16 recomiendan una abdominoplastia con plicatura transversal del músculo recto del abdomen. Zieren et al.17 abordan el problema a través de una laparotomía media con malla en posición subaponeurótica. Pineda et al.18 aconsejan una reparación local a través de la incisión previa, movilizando el músculo oblicuo externo como flap miocutáneo y colocando una malla en posición preaponeurótica. Sin embargo, todas estas opciones suponen una nueva agresión a la pared abdominal. El único estudio comparativo disponible hasta el momento, en el que se confronta el abordaje abierto con el laparoscópico, fue publicado por Moreno-Egea et al. en 2012, y los resultados clínicos demostraron ser mejores con la vía abierta (técnica de doble reparación protésica) que con la vía laparoscópica19. A pesar de ello, la morbilidad de la reparación abierta no debe menospreciarse, sobre todo cuando estamos manejando un proceso benigno sin posibilidad de complicación (incarceración o estrangulación), y cuya indicación lo es por las molestias o motivos estéticos. Algunos autores han publicado buenos resultados en casos de seudohernia tras una reconstrucción mamaria, pero no detallan el beneficio final20–23. El caso que presentamos es el primero que documenta los resultados posoperatorios, clínicos y de imagen (tac), empleando un abordaje laparoscópico en un caso de seudohernia multiincisional compleja. La técnica de reparación que hemos utilizado ha sido una plastia parcialmente intraabdominal con una malla que refuerza toda la hemipared abdominal lateral, desde el borde costal a la cresta ilíaca, y desde la fascia lumbar a la semilunar de Spiegel24. La mitad posterior de la reparación es retroperitoneal para asegurar que la malla contacta directamente con músculo y no con grasa, mientras la mitad anterior es intraabdominal, pues apenas existe plano graso y la malla se coloca directamente sobre el peritoneo posterior. La malla debe fijarse en los límites óseos con grapas espiroideas, y el resto de su superficie, con un adhesivo tisular para evitar mayor daño a la pared. No se ha conseguido en este estudio, a pesar de una leve mejoría clínica, la posible hipótesis de que la integración de la malla a la pared abdominal posterior podría estabilizar la atrofia muscular, y de que su posterior retracción podría conseguir una disminución del perímetro abdominal25. Nuestro estudio muestra que la seudohernia lumbar no debería manejarse con laparoscopia, ya que no consigue ningún beneficio a medio plazo. Por ello recomendamos la cirugía abierta, y recordamos la elección de la malla como un punto decisivo en el resultado cosmético de la seudohernia.
La reparación laparoscópica de una hernia lumbar en un plano retroperitoneal debe asegurar un solapamiento adecuado (al menos de 5cm) y una buena fijación para evitar las recurrencias. Pero la reparación de una seudohernia precisa colocar una malla gigante a nivel intraabdominal de tipo compuesta que permita el contacto visceral y que además sea lo más biocompatible posible, ultraligera y de un tamaño grande del poro para que se integre completamente, no se encapsule y no cause excesiva sensación de rigidez26–28. En nuestro caso hemos elegido una malla revestida de titanio de baja densidad (24g/m2), alta resistencia tensil (28N/cm) y gran tamaño de poro (3mm), pero conscientes de que no hay todavía ningún estudio o experiencia que nos indique si la cantidad de polipropileno podría afectar al bulto o debilidad de la pared abdominal a largo plazo.
Como conclusión, podemos decir que la hernia y la seudohernia lumbar son una complicación frecuente de la cirugía previa, y que es necesario el tac para asegurar el diagnóstico y plantear la estrategia del tratamiento. El abordaje laparoscópico puede ser una solución eficaz para tratar la hernia lumbar (plastia retroperitoneal), pero resulta ineficaz como tratamiento definitivo de la seudohernia mediante plastia mixta, intraabdominal en la mitad anterior-retroperitoneal en la mitad posterior, de toda la hemipared lateral del abdomen.
Conflicto de interesesLos autores declaran no tener ningún conflicto de interés económico con empresa alguna.