Introducción
A diferencia de los seudotumores, como los gangliones o los quistes sinoviales, las neoplasias sinoviales no son frecuentes. Según su origen se clasifican en primarias y secundarias. La mayoría de los tumores primarios son benignos y se originan a partir de componentes mesenquimales de la sinovial de las articulaciones, vainas tendinosas o bolsas serosas. Se consideran secundarios a los tumores que invaden la sinovial por diseminación hematológica o desde los tejidos contiguos1,2.
En la literatura médica abundan los artículos que analizan las manifestaciones clínicas, el diagnóstico, el tratamiento y el pronóstico de las neoplasias sinoviales, a propósito de series, generalmente pequeñas, así como de casos aislados. La mayoría se ha realizado sobre la sinovitis villonodular (SVN), entidad de naturaleza discutida pero que, a juzgar por recientes observaciones, se comporta como una verdadera neoplasia. Esta clasificación está avalada por su agresividad local, su elevada tendencia a recidivar, la detección de aneuploidía y alteraciones citológicas3,4, así como la posibilidad de malignización5,6. La información disponible sobre los aspectos epidemiológicos de los tumores sinoviales es limitada. En nuestra área sanitaria gallega, hasta la fecha, no conocemos ningún estudio acerca de las características epidemiológicas y clínicas de los tumores sinoviales benignos, motivo por el que hemos revisado los datos disponibles en nuestros archivos durante la última década (1992-2002).
Material y métodos
Excepto las especialidades de ginecología y pediatría, POVISA es un hospital concertado con el Servicio Gallego de Salud (SERGAS) para la asistencia de un área sanitaria con 127.000 habitantes adultos, de los que aproximadamente 90.000 viven en la ciudad de Vigo o núcleos urbanos cercanos (a menos de 30 km). Las historias se custodian en el servicio de documentación clínica y los diagnósticos se codifican siguiendo la Clasificación Internacional de Enfermedades de la Organización Mundial de la Salud (CIE-9-MC).
Se revisaron retrospectivamente las historias clínicas de los pacientes adultos, pertenecientes al área sanitaria de POVISA, en los que, durante el período comprendido entre el 1 de enero de 1992 y el 30 de diciembre de 2001, se había diagnosticado histológicamente una neoplasia sinovial benigna. De acuerdo con recientes estudios, la SVN fue considerada una verdadera neoplasia3-6. En cambio, debido su incierto origen y a que muchos autores siguen clasificándolas como seudotumores o lesiones metaplásicas7,8, las condromatosis y las osteocondromatosis se han excluido de esta serie.
La información fue recogida por el servicio de documentación clínica de forma protocolizada. Se incluyeron datos demográficos (edad, sexo, procedencia urbana o rural), datos clínicos (duración y tipo de sintomatología, hallazgos en la exploración física), pruebas complementarias (exploraciones radiológicas y datos de laboratorio), anatomía patológica de la neoplasia, tipo de tratamiento quirúrgico y médico, así como evolución clínica, con especial referencia a las complicaciones locales, secuelas y recidivas. El análisis estadístico de la asociación entre variables cualitativas se realizó con la prueba de la *2 o, cuando las condiciones lo exigían, la prueba exacta de Fisher. Para las variables continuas se utilizó la prueba de la t de Student. Se consideraron significativos los valores de p < 0,05.
Adicionalmente, mediante Medline Embase-Plus, revisamos la literatura médica en inglés, francés y español sobre los tumores sinoviales en el período 1980-2001, ambos inclusive, utilizando las siguientes palabras clave: tumor sinovial, neoplasia sinovial, hemangioma sinovial, lipoma sinovial, fibroma sinovial, condroma y sinovitis villonodular.
Resultados
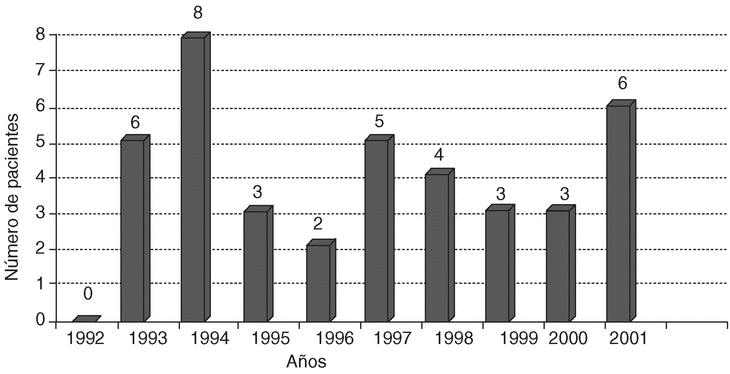
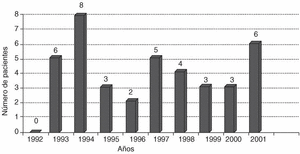
Durante el período de estudio se diagnosticaron 35 neoplasias benignas sinoviales: 2 lipomas, ambos en la rodilla; un fibroma localizado en la bolsa retroaquílea izquierda; 2 hemangiomas, uno en la quinta metatarsofalángica derecha y otro en la rodilla izquierda, así como 30 SVN. Cada tumor afectó a un paciente. La edad de los enfermos, predominantemente varones (66%), osciló entre 16 y 74 años (44 ± 17,8; media ± desviación estándar [DE]). La mayoría de los enfermos procedían del medio urbano (29/35; 83%). La incidencia anual de los tumores sinoviales benignos, recogida en la figura 1, tuvo un promedio de 3,5 casos por cada 100.000 habitantes y año.
Figura 1. Incidencia anual de los tumores sinoviales en el período 1992-2002.
Las SVN fueron las neoplasias más frecuentes (30/35; 86%). Otros tumores benignos fueron 2 hemangiomas (5,7%), 2 lipomas (5,7%) y un fibroma (2,8%).
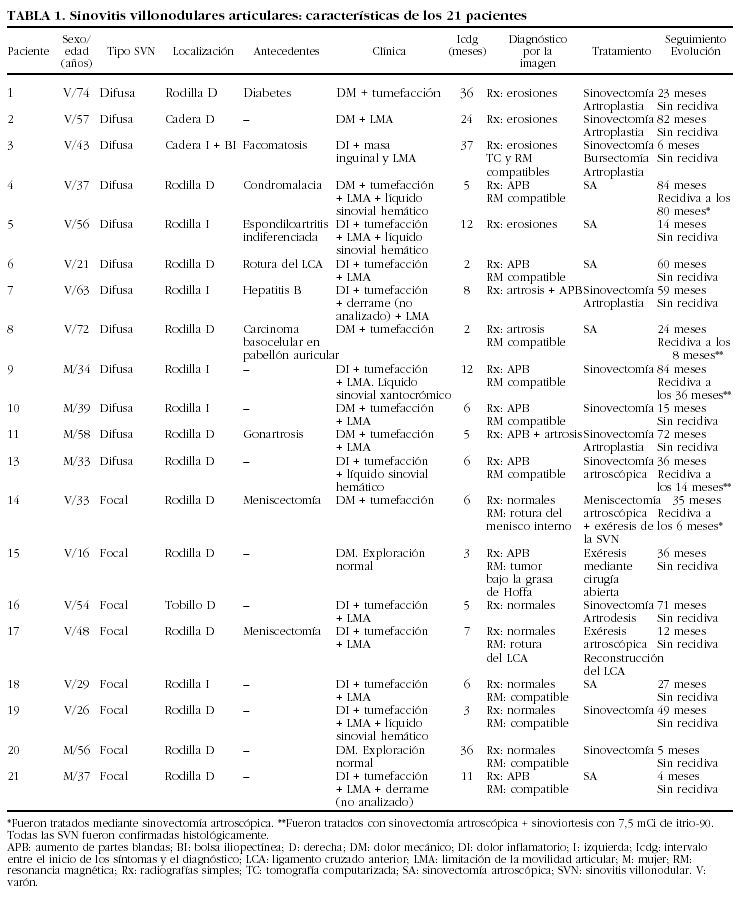
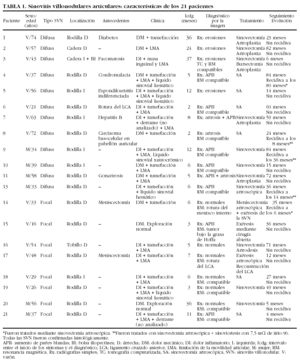
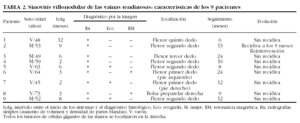
Sinovitis villonodular (SVN) (tablas 1 y 2)
Se recogieron 21 pacientes con afección articular por SVN, que fue difusa en trece (62%) y focal en ocho (38%). La tercera forma de SVN, la tendosinovitis nodular localizada o tumor de células gigantes de las vainas tendinosas (TCG), se diagnosticó en 9 casos. En conjunto, el promedio de la incidencia de todas las formas de SVN fue de 2,36 casos/100.000 habitantes/año, mientras que para las formas articulares (difusas y focales) fue de 1,7 casos/100.000 habitantes/año. Hubo un predominio de varones (63%; p = 0,2). En el momento del diagnóstico, la edad de los pacientes con SVN en las articulaciones osciló entre los 16 y 74 años (formas difusas, 50,2 ± 16,65; formas focales, 37,4 ± 14,2 [p = 0,09]; TCG, 56,2 ± 9,15).
La mayoría de las SVN articulares se detectaron en la rodilla (17/21; 81%), sobre todo la derecha (12/17; 70%). Las otras 2 articulaciones involucradas fueron la cadera (3/17; 17,6%) y el tobillo derecho (1/17; 6%). Los TCG afectaron a la vaina flexora del índice derecho en 4 pacientes (4/9; 33%), al flexor propio del primer dedo del pie en 2 (2/9; 22%) y, además, se registró un caso en cada una de las siguientes ubicaciones: vaina del flexor del tercer dedo de la mano izquierda, vaina del flexor del quinto dedo de la mano derecha y bolsa prepatelar derecha.
Todos los enfermos con lesiones articulares de SVN refirieron dolor local, con algunos períodos de exacerbación y persistencia nocturna, que precedieron al diagnóstico entre 2 meses y 7 años (SVN difusas, 16,5 ± 17,5; SVN focales, 9,6 ± 10,9 [p = 0,96]). En 2 pacientes con TCG el motivo de consulta fue la deformidad indolora en un dedo de la mano. Los 7 enfermos restantes presentaban dolor mecánico, tumefacción e impotencia funcional variable. Para los TCG, el intervalo entre el inicio de los síntomas y el diagnóstico osciló entre 2 meses y un año, con un promedio de 7 meses.
En 10 de los pacientes con SVN difusa, durante la exploración se apreció hipertrofia sinovial y, además, 6 de ellos tenían derrame articular que fue hemático en 4 y xantocrómico en 2. En un varón de 43 años con afección de la cadera izquierda, además de una limitación significativa de su movilidad se palpaba una masa inguinal provocada, como se verificó en la intervención quirúrgica, por la extensión de la SVN a lo largo de la bolsa del psoas-ilíaco. De los 8 pacientes con SVN focal, en 2 no se apreciaron signos anormales en la exploración y en otro, un varón de 33 años, el hallazgo de la SVN focal en la rodilla derecha fue fortuito durante una artroscopia realizada por una lesión del menisco interno.
En todos los casos se obtuvieron radiografías simples. Las erosiones y geodas subcondrales, la osteo porosis yuxtaarticular y la disminución de la inter- línea articular fueron hallazgos restringidos a las SVN difusas, observándose en las 3 caderas y en 4 de las 11 rodillas (7/21; 33%). En otros 2 pacientes con SVN difusa, en los que estaban implicadas la rodilla derecha y la cadera izquierda, respectivamente, los únicos hallazgos radiográficos fueron cambios degenerativos asociados a un incremento de volumen y densidad de partes blandas. Dos
enfermos con SVN focal (2/7; 29%) con afección del tobillo derecho y rodilla derecha, respectivamente, sólo mostraron aumento de volumen y densidad de partes blandas. En los 10 pacientes restantes, las radiografías fueron normales. La resonancia magnética permitió identificar imágenes compatibles con el proceso en los 7 pacientes con SVN difusa en los que se realizó y en 6 de los 8 enfermos con SVN focal (fig. 2). En los otros 2 sólo mostró alteraciones sugestivas de rotura meniscal, si bien, en ambos casos, esta exploración precedió en 5 meses a la cirugía artroscópica. La ecografía fue la técnica de imagen utilizada para estudiar a 2 pacientes con TCG. En uno de ellos y en los 2 con afección de la vaina del flexor del primer dedo del pie se recurrió a la resonancia magnética.
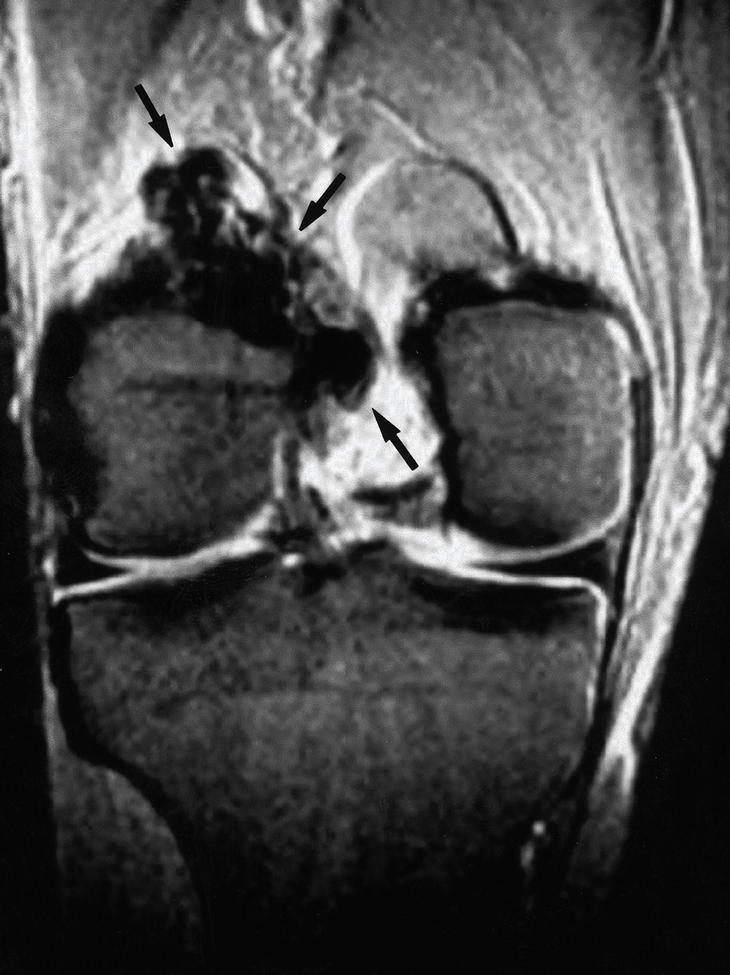
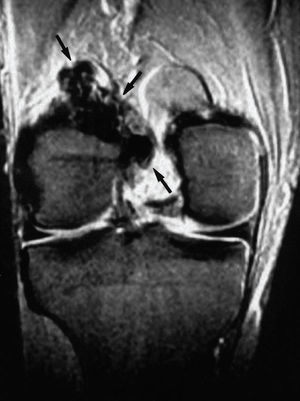
Figura 2. Imagen coronal ponderada en T2 de la rodilla de uno de los pacientes con sinovitis villonodular pigmentada focal. La tumoración (flechas) es hipointensa a causa de su contenido en hemosiderina.
Excepto por un elevado recuento de hematíes o xantocromía en los 6 pacientes con SVN difusa en los que se analizó el líquido articular, los datos de laboratorio fueron normales o inespecíficos. En una paciente con SVN difusa de rodilla la VSG estaba aumentada (51 mm en la primera hora) y existía una discreta leucocitosis (11.800/mm3).
Ocho pacientes con SVN difusa fueron tratados mediante sinovectomía quirúrgica abierta, y en 6 de ellos se requirió adicionalmente una artroplastia. En los otros 5 casos de SVN difusa, la sinovectomía se efectuó mediante artroscopia. Las recidivas fueron más frecuentes en estos últimos (3/5, 60% frente a 1/8, 12,5%). Entre los 8 enfermos con SVN focal, 7 de ellos intervenidos mediante artroscopia, sólo se registró una recidiva (1/7; 14%). Por su parte, una mujer con TCG de la vaina del flexor del índice derecho tuvo una recidiva nueve meses después de su exéresis. Durante los actos quirúrgicos se obtuvieron las muestras de sinovial que permitieron el diagnóstico histológico en todos los casos (fig. 3). El período medio de seguimiento postoperatorio para las SVN articulares fue de 38,2 ± 28,5 meses, con una duración superior en los pacientes sometidos a sinovectomía abierta (46 ± 8,7 meses) que en los que fueron tratados mediante procedimiento artroscópico (33 ± 9,8 meses). Para los TCG, el seguimiento fue de 13,1 ± 6,5 meses.
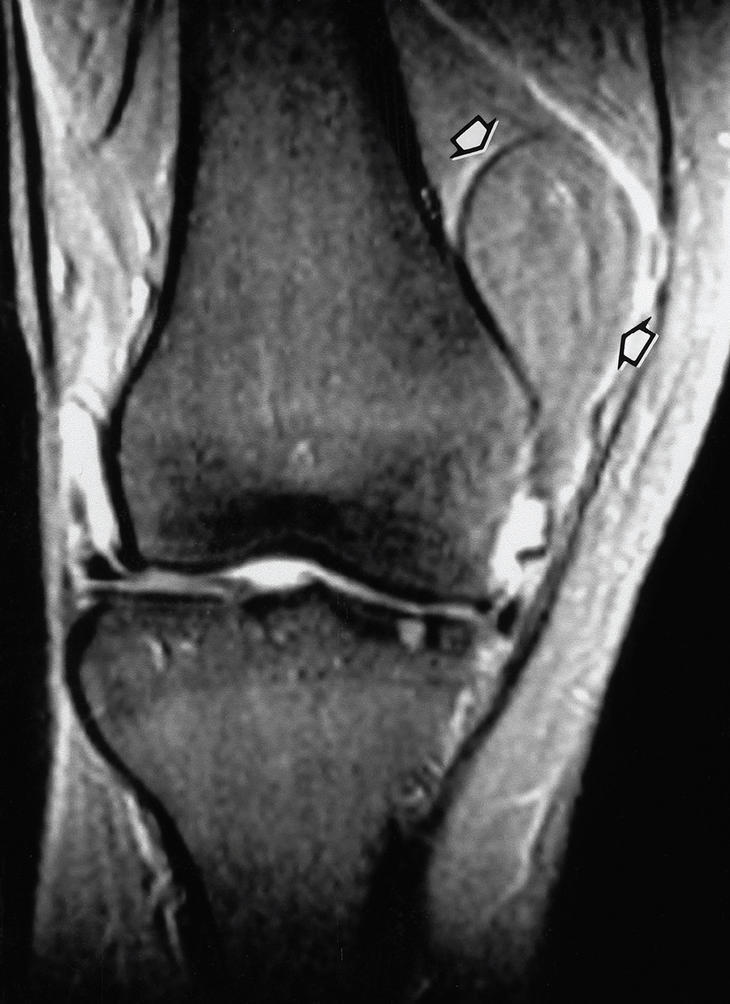
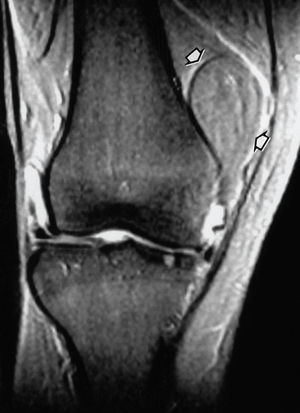
Figura 3. Imagen coronal ponderada en T2 de la rodilla derecha de una paciente de 47 años. En su interior se aprecia una tumoración bien delimitada, correspondiente a un lipoma (flechas).
Hemangiomas sinoviales
Se recogieron 2 casos de hemangioma sinovial, ambos en varones, cuyas respectivas edades eran 17 y 21 años. El primero de ellos tenía afectada la quinta metatarsofalángica derecha, donde presentaba dolor y tumefacción intermitentes desde hacía dos años. En el segundo estaba involucrada la rodilla izquierda y los síntomas se habían iniciado nueve años antes, en forma de dolor inflamatorio, tumefacción e impotencia funcional después de realizar ejercicio físico. Las dos artrocentesis realizadas durante su curso clínico, ambas coincidiendo con los episodios de inflamación, mostraron un líquido hemático como «agua de lavar carne». Las radiografías fueron inespecíficas en los dos enfermos, evidenciando únicamente aumento de densidad y volumen de las partes blandas periarticulares. En el segundo, además, se realizó una resonancia magnética, en la que se observó que el hemangioma sinovial involucraba a los tejidos periarticulares y al vasto medio. El estudio se completó con una arteriografía.
En la intervención del primer paciente se objetivó un hemartros a tensión. Tras el lavado articular, los procedimientos hemostásicos y la identificación del área sinovial afectada, se procedió a su exéresis. El estudio histológico mostró un hemangioma de tipo capilar. En el segundo paciente, la extensión del hemangioma contraindicó el tratamiento quirúrgico. La biopsia abierta demostró un hemangioma de vasos venosos. Se desaconsejó cualquier ejercicio intenso y se realizó una sinoviortesis con 7,5 milicuries (mCi) de 90Y, sin que en los 23 meses siguientes se repitiesen los episodios de hemartros.
Lipomas
Uno de los lipomas se identificó en la rodilla derecha de una mujer de 47 años con antecedentes de meniscectomía artroscópica en dicha localización 9 años antes y que, desde hacía 11 meses, refería artralgias mecánicas y dificultad progresiva para la flexión. El segundo paciente, un varón de 49 años, aquejaba dolor inflamatorio y tumefacción intermitente en la rodilla izquierda durante los 2 meses previos.
Las radiografías simples evidenciaron únicamente un aumento de volumen de partes blandas. En ambos casos se efectuó una resonancia magnética, cuyos hallazgos fueron sugestivos del tumor.
La exéresis del lipoma de la paciente se realizó mediante cirugía abierta, pero 11 meses después se produjo una recidiva y tuvo que ser reintervenida. El varón fue sometido a cirugía artroscópica y, durante los dos años de seguimiento ambulatorio, permaneció asintomático y sin evidencia radiológica de recidiva.
Fibroma
Se localizó en la bolsa retroaquílea de un varón de 38 años que consultó por dolor, tumefacción local y dificultad progresiva para caminar. Los síntomas se habían iniciado 5 meses antes y, tras la exploración, se diagnosticó de bursitis retroaquílea. Debido a la falta de respuesta al tratamiento conservador durante 6 meses, los traumatólogos realizaron una bursectomía. En la intervención se objetivó un
tumor sólido que ocupaba la bolsa, cuyo estudio histológico llevó al diagnóstico definitivo de fibroma.
Discusión
Aunque en la sinovial puede desarrollarse eventualmente cualquier tumor mesenquimal, las neoplasias benignas son poco frecuentes1,2. La mayoría de los artículos publicados incluyen casos aislados o pequeñas series de las que no puede extraerse información epidemiológica. Exceptuando la SVN, la escasa representación de las restantes neoplasias no nos ha permitido inferir datos válidos sobre su incidencia. Además, algunos pacientes de nuestro sector sanitario (SERGAS) podrían haber sido atendidos en otros centros por ser beneficiarios de compañías privadas de seguros, lo que determinaría la subestimación de la incidencia anual de dichos tumores. Aun así, la incidencia obtenida en la SVN articular (16,5 casos/106 habitantes/año) fue notablemente más alta que la reseñada por Myers et al9 en 1980 (1,8/106 habitantes). En cambio, los TCG de las vainas tendinosas tuvieron una incidencia algo inferior (7,1 casos/106 habitantes/año) a la observada por dichos autores (9,2/106 habitantes/año). En la revisión de la bibliografía no hemos localizado ningún estudio cuyo diseño permitiese obtener información adicional sobre la incidencia de la SVN. La distribución de las formas clinicopatológicas también difirió de la hallada en otras series9,10, ya que predominaron las SVN difusas (43%), seguidas de las tendosinovitis nodulares (30%) y de las SVN focales (27%). Aunque se han descrito en niños y ancianos, la mayoría de los casos de SVN se diagnostican entre los 20 y los 50 años11. La edad media de nuestros pacientes con SVN articular fue de 45,3 años y resultó superior en las formas difusas que en las focales (50,2 frente a 37,4; p = 0,09), hecho que podría deberse al número de casos relativamente pequeño, ya que no se ha documentado la eventual transformación de formas focales en difusas. Las SVN articulares, con discretas variaciones, inciden de modo similar en ambos sexos1,2,10,12, aunque la afección de las vainas tendinosas predomina en mujeres1. En nuestra serie, 5 de los 9 pacientes con TCG fueron varones (55,5%).
La etiopatogenia de las SVN es desconocida. Algunos autores sugieren un papel potencial de traumatismos o hemartros9,13. Sin embargo, recientes investigaciones aportan datos que apoyan su origen como una proliferación neoplásica de la sinovial3-6. Uno de nuestros pacientes, además de una SVN difusa de rodilla izquierda, presentaba una espondiloartritis seronegativa indiferenciada. En este sentido, la coexistencia con enfermedades reumáticas inflamatorias como la artritis reumatoide, aunque inhabitual, ha sido descrita anteriormente14,15.
Salvo contadas excepciones16,17, las SVN afectan a una sola articulación1,8, sobre todo la rodilla (80% casos), seguida de la cadera y del tobillo18-21, lo que coincide con la distribución hallada en nuestra serie. Otras localizaciones son las muñecas22, la articulación temporomandibular23, los codos, las articulaciones calcaneocuboideas24, el hombro y las articulaciones interapofisarias de la columna vertebral25.
Las manifestaciones clínicas de la SVN articular son inespecíficas e incluyen dolor de intensidad y ritmo variables, tumefacción difusa o local e impotencia funcional1,2,8. La sintomatología se instaura de modo insidioso, aunque suele experimentar exacerbaciones intermitentes. Además, entre el 25 y el 50% de los enfermos recuerda algún antecedente traumático local9,10,12,13,25. Estos factores explicarían, al menos parcialmente, el prolongado período que antecede al diagnóstico y que, como ocurrió en nuestra serie, suele superar el año9,12,18,26. En la rodilla se han descrito bloqueos del recorrido articular e incluso luxación recurrente de la rótula27, aunque la inestabilidad articular es poco común1. La articulación puede estar tumefacta, sobre todo en las formas difusas, y a la palpación puede notarse engrosamiento sinovial y signos de derrame. El líquido sinovial suele tener aspecto xantocrómico o hemorrágico1,2,8, pero sus restantes características son de poca utilidad para el diagnóstico diferencial1. En alguna ocasión, su estudio mediante microscopia óptica con luz polarizada permitió observar imágenes en «cruz de Malta» como consecuencia de los lípidos liberados desde la SVN28. Los parámetros hematimétricos, bioquímicos y los reactantes de fase suelen ser normales, aunque estos últimos pueden elevarse coincidiendo con períodos de actividad inflamatoria, sobre todo si resultan afectadas articulaciones de gran tamaño. Las tendosinovitis nodulares provocan comúnmente una tumefacción poco dolorosa, de crecimiento lento, situada en los bordes o en la cara volar de los dedos, especialmente en las manos1,10,29.
Las radiografías simples aportan una información limitada, que suele restringirse a un aumento de volumen y densidad de partes blandas, difuso o focal. Las calcificaciones son raras y su existencia obliga a considerar otros procesos1. En fases avanzadas, las SVN articulares, sobre todo en sus formas difusas, pueden provocar erosiones o geodas bien delimitadas, manteniendo la interlínea relativamente preservada y con escasa osteopenia yuxtaarticular1,11,30. Se identificó una artropatía erosiva en 7 de nuestros 13 pacientes con SVN difusa (54%) frente a ninguno de los afectados por formas focales. Aunque esta diferencia fue significativa, debemos valorarla teniendo en cuenta los antecedentes y los procesos concomitantes de algunos de los enfermos con SVN difusa, como espondiloartritis indiferenciada, artrosis, traumatismo articular previo o diabetes. La ecografía es útil en las tendosinovitis nodulares, debido a su bajo coste y a su capacidad para precisar las relaciones anatómicas de la masa nodular, que por su localización es fácilmente accesible. La resonancia constituye la técnica de elección por su alta rentabilidad diagnóstica, siendo característica la disminución de la señal en las imágenes ponderadas en T1 y T2 a causa de los depósitos de hemosiderina. Tras la administración de gadolinio se produce una intensificación de toda el área afectada1,11,31.
En las tendosinovitis nodulares, la exéresis es generalmente curativa y, en las SVN articulares, el tratamiento recomendado es la sinovectomía que, en algunas articulaciones, especialmente en la rodilla, puede efectuarse mediante artroscopia26,27,32. El porcentaje de recidivas tras la sinovectomía artroscópica oscila entre el 16 y el 48%, lo que se debe a las dificultades técnicas para acceder a ciertos recesos sinoviales1,19. En nuestra serie, este procedimiento tuvo una elevada tasa de recidivas en las SVN difusas (3/5; 60%) frente a ninguna entre las formas focales (0/7; 0%), si bien deben tenerse en cuenta las diferencias en el tiempo de seguimiento posquirúrgico en ambos casos (43 y 24 meses, respectivamente). La única recidiva de la SVN focal se produjo tras una artrotomía realizada por otra indicación. Sólo hubo una recidiva entre las SVN difusas tratadas mediante sinovectomía abierta (fig. 4) (1/8; 12,5%). La cirugía abierta tiene mayor coste y morbilidad postoperatoria que la artroscopia26, aunque podría ser una técnica más efectiva para abordar las SVN difusas y algunas SVN focales de gran tamaño33. La radioterapia y las sinoviortesis con 90Y, aunque debatidas, tienen un papel en el control de las recidivas, ya que pueden evitar una cirugía más agresiva1,12,34. En 2 de nuestros pacientes con SVN difusa en la rodilla en los que se produjeron recidivas se realizó una sinoviortesis con 7,5 mCi de 90Y, consiguiéndose buenos resultados en los siguientes 9 meses (continúan realizando controles ambulatorios). Ante la presencia de un importante deterioro articular, además de la sinovectomía, se requiere la implantación de una prótesis1,12, lo que ocurre con más frecuencia en la cadera35.
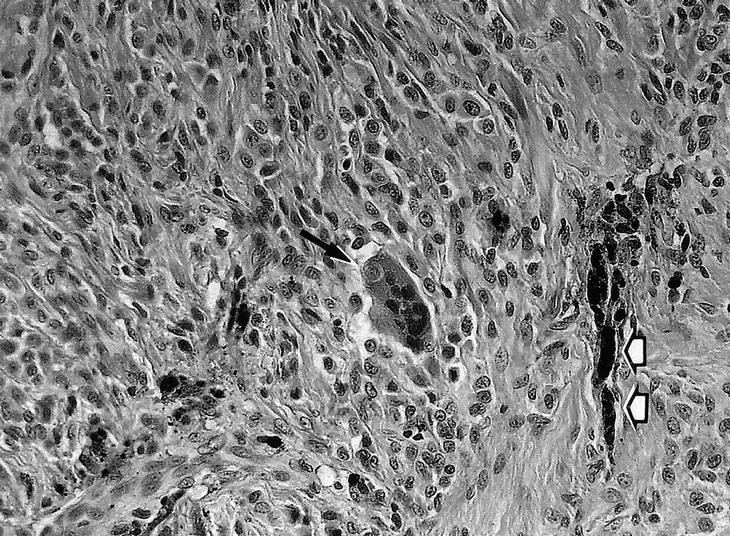
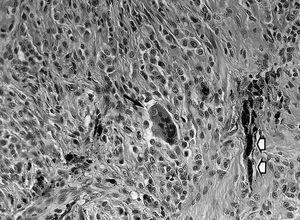
Figura 4. Sinovitis villonodular pigmentaria articular difusa (paciente 9). Imagen microscópica de la sinovial en la que se aprecian los característicos depósitos de hemosiderina (flechas blancas) y células gigantes multinucleadas (flecha negra) (HE, x320).
Describimos 2 pacientes con hemangiomas sinoviales, neoplasias poco frecuentes que suelen diagnosticarse en adultos jóvenes o adolescentes, aunque no es raro que el inicio de los síntomas se remonte a la infancia1,36. Son característicos el dolor y los signos inflamatorios intermitentes, desencadenados por el ejercicio físico o pequeños traumatismos1,36. La rodilla es la principal localización, pero también se han descrito en las vainas tendinosas, codos, articulaciones de los pies1 e incluso en la articulación temporomandibular37. En ocasiones, cuando se favorece el drenaje venoso elevando la extremidad donde se encuentra la articulación afectada, puede observarse cómo ésta reduce su volumen1. Mediante artrocentesis es frecuente la obtención de líquido sinovial hemático o xantocrómico. En las radiografías pueden observarse aumento de volumen y densidad de partes blandas, osteopenia yuxtaarticular y/o flebolitos, aunque éstos son más típicos de las malformaciones arteriovenosas que de los verdaderos hemangiomas sinoviales1. La resonancia magnética es la técnica de radiodiagnóstico que proporciona más información. La arteriografía puede ser negativa en los hemangiomas capilares y en los localizados1. La escisión quirúrgica es el tratamiento de elección, pero queda restringida a las formas localizadas de pequeño tamaño. La embolización y la radioterapia son posibles alternativas en los tumores de gran tamaño1.
Frente a la lipomatosis difusa o lipoma arborescens, los lipomas sinoviales, bien sésiles o pediculados, son raros. Están formados por lóbulos de tejido adiposo maduro rodeados por una cápsula fibrosa y su localización más frecuente es la rodilla. Excepto la torsión de su pedículo y la subsiguiente necrosis isquémica, provocan dolor mecánico articular. Si tienen suficiente tamaño se pueden palpar como una masa de morfología redondeada u ovoide de consistencia blanda y elástica. Las imágenes de la resonancia magnética son muy sugestivas en este tumor y su tratamiento es la escisión quirúrgica1, bien por artrotomía, bien por artroscopia, dependiendo de su tamaño.
Los fibromas son neoplasias de crecimiento indolente que rara vez se localizan en las articulaciones, siendo más frecuentes en las vainas de los tendones de manos y pies. Comparten características clínicas con las tendosinovitis nodulares o tumores de células gigantes38. Predominan en varones entre los 35 y 45 años, aunque pueden presentarse a cualquier edad1. El caso que describimos asentaba en una localización excepcional: la bolsa serosa retroaquílea izquierda. Su tratamiento es quirúrgico, pero tienen una tasa relativamente elevada de recurrencias.
Excepto la SVN, los restantes tumores sinoviales benignos son poco frecuentes lo que, unido a la escasa especificidad de sus manifestaciones clínicas, supone un reto diagnóstico para el reumatólogo y el cirujano ortopédico. Ambos deberán aumentar el índice de sospecha y colaborar más estrechamente para que los períodos sintomáticos previos al diagnóstico se acorten y pueda evitarse, en la medida de lo posible, la progresión del daño articular.