Caso clínico
Dra. A. Arteaga. Presentamos el caso de un varón de 55 años con antecedentes personales de enfermedad pulmonar obstructiva crónica (EPOC), fumador activo con un índice de paquetes/año de 30, bloqueo auriculoventricular de primer grado, hábito etílico crónico activo, pancreatitis crónica de origen etílico y diabetes mellitus pancreatopriva secundaria. El paciente había presentado desde 1990 (10 años previos al evento actual) episodios repetidos de pancreatitis aguda alcohólica. En 1994 se le realizó una colangiopancreatografía retrógrada endoscópica (CPRE) que demostró un conducto de Wirsung dilatado, arrosariado y múltiples calcificaciones pancreáticas. Tras dicha CPRE, presentó una colangitis aguda secundaria que requirió intervención quirúrgica y realización de colecistectomía, pancreatectomía parcial, pancreatoyeyunostomía en Y de Roux y yeyunostomía terminoterminal. El paciente se hallaba en tratamiento con ß2 adrenérgicos por su enfermedad pulmonar e insulina subcutánea.
En octubre de 1999 ingresó en el Servicio de Cirugía General y Digestiva de nuestro hospital por presentar nuevo episodio de colangitis aguda, que requirió su ingreso en la Unidad de Cuidados Intensivos y nueva intervención quirúrgica, con colocación de tubo de Kehr. Durante este ingreso presenta shock séptico secundario que requiere antibioterapia de amplio espectro e intubación orotraqueal, con estancia prolongada en dicha unidad hasta resolución del cuadro. Se detectaron cultivos positivos para Stapyhlococcus epidermidis en herida quirúrgica y Candida albicans en orina, por lo que recibió tratamiento específico. El paciente presentó buena evolución, pasó a planta y se procedió al alta para control en consultas externas. Fue valorado de forma ambulatoria 15 días más tarde, y presentó buen estado general sin otras incidencias significativas.
Tras un mes del alta ingresó de nuevo por presentar dolor lumbar fijo, no irradiado a miembros inferiores que progresivamente había ido en aumento hasta impedirle la deambulación, que no cedía con el reposo, incluso llegaba a despertarle por la noche, y no se acompañaba de rigidez matinal. En la exploración física realizada en dicho ingreso presentaba: temperatura, 37,5 °C; desnutrición; palidez cutánea, y auscultación cardiopulmonar sin hallazgos significativos salvo sibilancias espiratorias aisladas. El estado general se conservaba, no se palpaban adenopatías, y la exploración del sistema nervioso y del abdomen eran normales. En la exploración del aparato locomotor no se hallaron déficit motores ni sensitivos, las maniobras sacroilíacas fueron negativas, el dolor no se modificaba con la maniobra de Valsalva, la movilidad de coxofemorales estaba respetada y el paciente presentaba un dolor intenso a la palpación de la apófisis espinosa de L4.
En ese momento se realizó analítica general con los siguientes hallazgos: velocidad de sedimentación globular, 76 mm/h; proteína C reactiva, 56 mg/dl; hematocrito, 28%; hemoglobina, 9 g/dl; leucocitos, 11.700/mm3 (neutrófilos, 73%; linfocitos, 12,5%); plaquetas, 446.000/mm3; BUN, 10 mg/dl; creatinina, 0,9 mg/dl; glucosa, 106 mg/dl; ácido úrico, 5,3 mg/dl; albúmina, 2,6 g/dl; proteínas totales, 6,4 g/dl; bilirrubina, 0,4 mg/dl; GOT, 15 U/l; GPT, 14 U/l; tiempo de protrombina, 72%; GGT, 44 U/l; fosfatasa alcalina, 238 U/l; amilasa, 38 U/l; lipasa, 18 U/l; calcio, 8,5 mg/dl; marcadores tumorales, negativos, y proteinograma en la normalidad. El sedimento y anormales en orina fue normal. Se realizaron hemocultivos, urocultivo, Mantoux, serología para Brucella, virus de la inmunodeficiencia humana (VIH), antígeno de superficie para la hepatitis B (HBsAg) y virus de la hepatitis C, con resultados negativos. El electrocardiograma fue normal, la radiografía de tórax demostró discreto patrón enfisematoso sin otros hallazgos, y en la radiografía de abdomen se visualizaban calcificaciones pancreáticas. Se efectuó, como era lógico, una radiografía de la columna lumbar que demostró un estrechamiento en el espacio discal L4-L5, con esclerosis y erosiones en ambas superficies articulares, superior e inferior.
Se practicó una prueba diagnóstica: biopsia de disco intervertebral y material óseo adyacente en L4-L5, mediante abordaje quirúrgico.
Diagnóstico diferencial
Dr. I. Ferraz Amaro. Así pues, presentamos el caso de un varón con repetidas intervenciones quirúrgicas abdominales, que presentó dolor lumbar no filiado. Hoy día sabemos que el dolor lumbar presenta una etiología tan amplia como multifactorial y de difícil catalogación, por lo que, tomando como síntoma guía el dolor, el primer interrogante sería dilucidar el origen osteoarticular o visceral de éste, dados los antecedentes abdominales del paciente comentados previamente.
Las causas de dolor visceral que pueden ser referidas a nivel dorsal o lumbar son múltiples1 (tabla 1):
Dolor de origen cardiológico. Tal es el caso del dolor anginoso, las pericarditis, dolor de origen aórtico, etc. Nuestro paciente no presentaba antecedentes cardiológicos, tenía un electrocardiograma en la normalidad y las características clínicas de presentación no correspondían a un dolor de origen cardíaco.
Dolor de origen pleuropulmonar. Tal es el caso de las pleuritis, neumonías, neumotórax, neumomediastino o tromboembolismo. El dolor de nuestro paciente no se modificaba con la respiración y, aunque tenía antecedentes de EPOC y era un fumador activo importante, no presentaba anomalías radiográficas de interés que sugirieran el origen pulmonar de su cuadro.
Dolor de origen genitourinario. La afección del aparato genitourinario puede ser causa frecuente de dolor lumbar. El paciente nunca había tenido antecedentes de litiasis renal y, si bien en su ingreso previo había presentado infección urinaria intrahospitalaria, en el momento actual no refería sintomatología urinaria y tenía un sedimento urinario en la normalidad, por lo cual se excluyó esta posibilidad.
Dolor de origen gastrointestinal. Son innumerables las causas gastrointestinales que pueden referirse como dolor lumbar, éstas superan el propósito de este caso clínico pero consideraremos las más relevantes. Excluimos la pancreatitis porque nuestro paciente presentaba una amilasemia y lipasa sérica en la normalidad y no presentaba sintomatología similar a sus cuadros previos de pancreatitis aguda. Aunque la relación de la pancreatitis crónica con el cáncer de páncreas es dudosa, esta posibilidad diagnóstica se tuvo en cuenta, pero no hubo evidencia en estudios de imagen realizados previamente y durante este ingreso, que sugirieran esta hipótesis. Las colangitis, la úlcera duodenal, la diverticulitis o el cáncer de colon2 o diferentes patologías esofágicas producen dolor dorsal o lumbar, pero no era el caso de nuestro paciente.
Como ya comentamos con anterioridad, el dolor lumbar puede tener un origen visceral o osteoarticular; una vez ilustrado el primero, desarrollaremos las causas de dolor osteoarticular.
Antes que nada, es importante conocer que en menos del 10-20% de las lumbalgias de origen osteoarticular se demuestra una base anatómica o patológica susceptible de ser diagnosticada3. Diferenciamos pues entre lumbalgias comunes, dentro de las que incluiríamos el lumbago, la hernia discal, la estenosis del canal espinal, etc., y lumbalgias atípicas4, éstas se definen como aquellas que duran más de 2 o 3 semanas, persisten con el reposo, presentan exacerbación nocturna, fiebre, síndrome tóxico o dolor intenso a la presión de las apófisis espinosas. Las clasificaciones de dolor lumbar ostearticular son varias, pero de forma general podemos diferenciar las siguientes causas:
Dolor lumbar sin compromiso radicular agudo o crónico. Se trata de aquellos pacientes con dolor lumbar de características mecánicas que no se acompañan de sintolmatología radicular, y en los que se evidencia una limitación de la movilidad lumbar, con o sin contractura muscular importante, y sin signos de estiramiento radicular ni alteración de reflejos5. Representan más del 90% de las lumbalgias ostearticulares, suelen ser autolimitadas y la respuesta al tratamiento conservador es buena o mejora de forma espontánea.
Lumbociatalgia secundaria a compromiso radicular. Aquellos pacientes que consultan por dolor lumbar de mayor o menor intensidad con irradiación al miembro inferior en territorio radicular, y que muestran a la exploración signos de estiramiento radicular, alteración en los reflejos osteotendinosos y/o alteración de la fuerza del grupo muscular afectado. En este grupo incluiríamos a las lumbalgias tras fracaso de la cirugía lumbar generalmente secundarias a la existencia de una inestabilidad segmentaria lumbar de probable origen iatrogénico.
Dolor lumbar secundario a estenosis del canal lumbar. Se trata de aquel dolor lumbar desencadenado por la bipedestación y/o marcha prolongada, que se acompaña de parestesias, dolor y limitación funcional en uno o los 2 miembros inferiores, con irradiación no estrictamente radicular, y que sólo mejora al sentarse o al flexionar la columna lumbar6.
Dolor lumbar secundario a espondilolistesis. Dolor sobre todo durante la bipedestación o la extensión de la columna lumbar, que en ocasiones se acompaña de sintomatología radicular.
Dolor lumbar coincidente con la gestación. Es más frecuente a partir del quinto mes de embarazo; en su génesis se han implicado el incremento de peso, la mayor laxitud ligamentosa, el aumento de retención hídrica, la postura en hiperlordosis y la debilidad muscular abdominal.
Dolor lumbar de causa inflamatoria. Representan un subgrupo caracterizado por rigidez matinal, persistencia nocturna del dolor, y suelen ocurrir en el contexto de una enfermedad sistémica como pueden ser las espondiloartropatías inflamatorias (espondilitis anquilopoyética, enfermedad de Reiter u otras).
Dolor lumbar secundario a enfermedad raquídea. Entre ellas tendríamos las metástasis o tumores primarios, infecciones, procesos extravertebrales, etc. Las de causa infecciosa representan 1 de cada 10.000 lumbalgias7 y suelen tener lugar en inmunodeprimidos, usuarios de drogas por vía parenteral o tras cirugía de la columna vertebral (hernia discal).
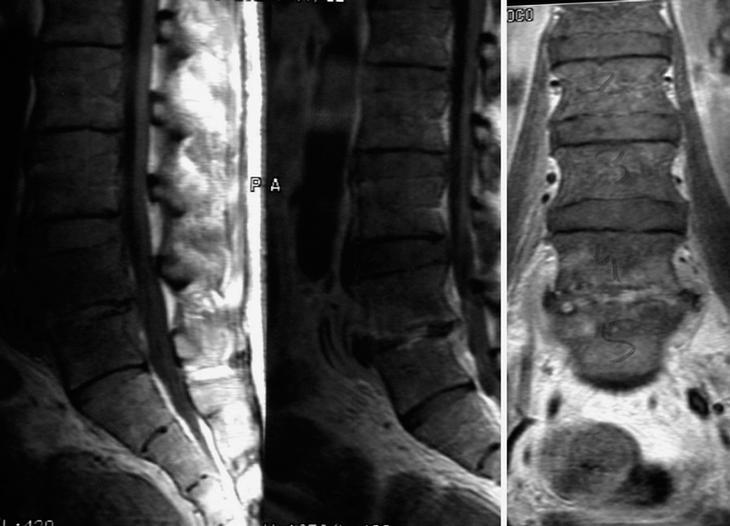
Así pues, una vez hubimos descartado un origen visceral del dolor tal y como se ha comentado previamente (lo cual era prioritario dado sus antecedentes de múltiple patología quirúrgica abdominal) y ante la imagen radiográfica que mostraba el paciente, se interpretó como un dolor lumbar de origen osteoarticular. Por todo ello, se realizó una resonancia magnética nuclear con el resultado de espacios y cuerpos vertebrales en L4-L5 hipointensos en T1, aumento de partes blandas anterior a dicho espacio y presencia de pequeños abscesos epidurales (fig. 1). Ante las características radiológicas mencionadas tanto de la radiografía simple de columna lumbar como de la resonancia magnética, se constató como causa del dolor la presencia de dicha imagen. La presencia de abscesos epidurales anteriores y las características descritas sugerían un origen infeccioso. Las metástasis o neoplasias que afectan a la columna vertebral suelen afectar más comúnmente al cuerpo vertebral que a los elementos posteriores, pueden adoptar aspecto de vértebra en marfil, que es típico del carcinoma de próstata, y en su evolución pueden afectar al pedículo de forma secundaria pero suelen respetar el espacio intervertebral. En lo que se refiere a la resonancia magnética nuclear, las metástasis suelen dar imágenes hipointensas en T1 mientras que en T2 suelen ser de intensidad más variable, aunque lo más característico es un aumento de la intensidad de la señal8. Ni la imagen ni la clínica de nuestro paciente parecía corresponder con un origen neoplásico.
Figura 1.Resonancia magnética nuclear en la que se observa destrucción del espacio intervertebral L4-L5, junto con aumento de partes blandas anterior a dicho espacio y presencia de pequeños abscesos epidurales.
Por tanto, nos hallábamos ante la presencia de una espondilodiscitis infecciosa, éstas se dividen en virtud de su etiología en: piógenas, tuberculosas, brucelares y fúngicas. Nuestro paciente presentó durante su evolución hemocultivos y serología para Brucella melitensis y Mantoux negativos. Por este motivo, y ante la necesidad de obtener un diagnóstico etiológico e instaurar tratamiento antibiótico específico, se procedió a la realización de biopsia quirúrgica y estudio anatomopatólogico y microbiológico.
El resultado microbiológico de la muestra fue positivo para C. albicans.
Anatomía patológica
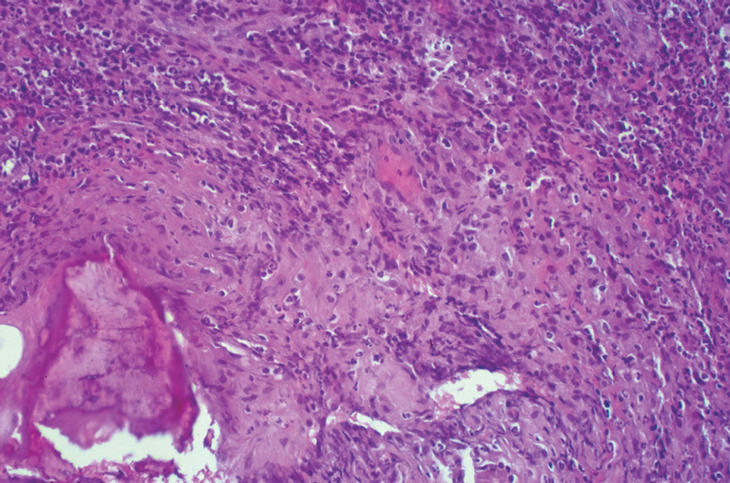
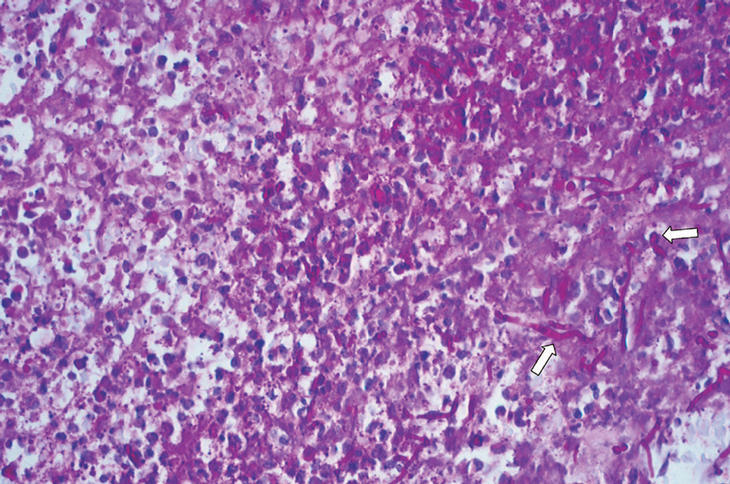
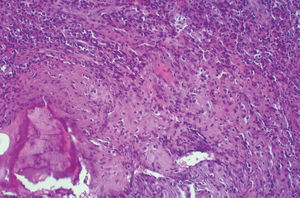
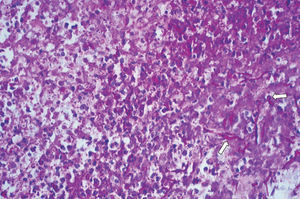
Dres. R. Méndez y P. García. La muestra remitida comprende fragmentos de fibrocartílago con aumento de la sustancia fundamental de la matriz, aunque el hecho más llamativo es la existencia de fenómenos reparativos marginales, a veces asociados a fenómenos de osificación, donde se incluyen focos confluentes de microabscesificación sobre material necrótico. Con técnicas especiales es posible distinguir en algunos de ellos esporas micóticas y algunas hifas seudotabicadas de tipo C. albicans (figs. 2 y 3).
Figura 2. Zona marginal de fibrocartílago con concreciones cálcicas, fenómenos reparativos y focos confluentes de microabscesificación-supuración (HE* 200).
Figura 3. Detalle de uno de los focos de microabscesificación con presencia de algunas esporas e hifas tabicadas (flechas) (PAS* 400).
Diagnóstico del Dr. I. Ferraz Amaro
Espondilodiscitis infecciosa en L4-L5 por C. albi-cans.
Discusión
Dra. S. Bustabad. En una reciente revisión9, se resumen las características principales de las espondilodiscitis infecciosas, éstas consisten en la colonización por un microorganismo del cuerpo vertebral y/o del disco intervertebral, afectan generalmente a adultos en torno a la quinta y sexta décadas de la vida y representan el 5% de las osteomielitis. Generalmente están producidas por un único germen, sólo el 5% son polimicrobianas (cuando están son posquirúrgicas o se producen por contigüidad). En un 7-30% de ellas no se obtiene germen.
Dentro de los gérmenes piógenos, en términos generales, el más frecuente es Staphylococcus aureus, si bien, la incidencia de gérmenes gramnegativos va en aumento. La infección estreptocócica está adquiriendo gran importancia y en series recientes se describen Streptococcus viridans asociados a infección oral y endocarditis; S. milleri y S. bovis relacionados con lesiones intestinales; S. agalactiae en pacientes con diabetes mellitus, cirrosis hepática o tratados con inmunosupresores; el S. pneumoniae constituye una causa excepcional y generalmente se relaciona con pacientes alcohólicos, afectados de hemoglobinopatías o con déficit inmunológicos siendo generalmente el origen de la infección una neumonía, otitis supurativa, colonización de la orofaringe o endocarditis, esta última como causa excepcional. Los enterococos son poco frecuentes y en la bibliografía únicamente se observan casos aislados. Los anaerobios son poco frecuentes, generalmente asociados a enfermedad digestiva inflamatoria o tumoral que lesiona la mucosa colónica, los más frecuentes son Bacteroides fragilis, Fusobacterium nucleatum o Peptostreptococcus. La Salmonella no typhi también representa una posibilidad, y generalmente es S. enteritidis la causante, ya que suele asociarse a enfermedades que cursan con hemolisis como la drepanocitosis, el paludismo o algunas enfermedades hematológicas; más raros son otros serotipos como S, typhimurium, S. newport, S. infantis o S. lomita. En lo que se refiere a bacterias como Eikenella, Haemophylus, Actinobacillus o S. aureus con resistencia a la meticilina; su descripción se relaciona con infecciones nosocomiales tras largas estancias hospitalarias. Las micobacterias son raras como causa de espondilodiscitis, se ha descrito Mycobacterium xenopi en relación con pacientes inmunodeprimidos o en tratamientos con glucocorticoides. También se han descrito M. chelonae, M. avium intracellulare y M. bovis, este último como complicación del tratamiento con instilaciones intravesicales de bacilo de Calmette-Guerin, en pacientes con tumores vesicales. En lo referente a los hongos, éstos se han relacionado con el uso de inmunosupresores en enfermedades neoplásicas o hematológicas, con la drogadicción por vía parenteral, grandes quemados y en casos de cateterización prolongada. C. albicans es la causante más frecuente de espondilodiscitis fúngicas. Aspergillus también se ha descrito en relación generalmente con aspergilosis pulmonar previa. Otros hongos como Coccidioides immitis o Blastomyces dermatitidis son propios de áreas endémicas y sólo excepcionalmente causan espondilodiscitis.
Las espondilodiscitis afectan fundamentalmente a la columna lumbar (56%) y menos frencuentemente a la dorsal y cervical, 35 y 9%, respectivamente7. Presentan abscesos epidurales en un 35% de casos10 y el mayor riesgo para tener una infección en la columna vertebral es, obviamente, presentar una infección extraespinal de forma concurrente.
Dr. F. Díaz González. Dada su poca frecuencia y debido a lo excepcional de su presentación, vamos a referirnos más concretamente a las espondilodiscitis por C. albicans. El género Candida comprende más de 160 especies diferentes. Pueden hallarse en humanos, pero también en otros mamíferos, pájaros, artrópodos, plantas, suelo e incluso en el aire11. De ellas, al menos 13 son patógenas para el hombre, las más frecuentes son: C. albicans, C. krusei, C. parapsilosis, C. tropicalis y Torulopsis glabrata12. Las especies del género Candida tienen escasa virulencia, lo cual viene ilustrado por su capacidad de ser comensal del hombre y de otras especies animales, a pesar de lo cual cada vez son más frecuentes13 como causa de patología en el ser humano. La mayoría de las espondilodiscitis fúngicas se deben a C. albicans, y son mucho menos frecuentes las debidas a otras especies, como C. tropicalis14,15, C. parapsilosis16, C. stellatoidea17 y C. guillermondii18.
Desde 1967, en la literatura médica hay descritos 56 casos de espondilodiscitis por C. albicans19, si bien es probable que su verdadera incidencia haya sido mayor. Las espondilodiscitis por C. albicans cursan como infecciones subagudas, con una presentación clínica y radiológica clásica. Se dan en pacientes que consumen drogas por vía parenteral20,21, cuando se realizan prácticas diagnósticas y terapéuticas que comportan cateterización de la vía genitourinaria22 o árbol vascular, en pacientes que toman fármacos inmunosupresores23,24, que han recibido tratamientos prolongados con antibióticos25, en enfermedades crónicas que comportan inmunosupresión o tras cirugía raquídea. Generalmente, la vía de propagación de la infección es la hematógena desde cualquier foco séptico, también por inoculación directa26 (punciones diagnósticas y terapéuticas, catéteres epidurales, cirugía, etc.) y excepcionalmente por contigüidad. El diagnóstico diferencial puede ser difícil por su confusión con otros patógenos como la tuberculosis, por lo cual suele ser necesaria la cirugía raquídea o la aspiración con aguja para obtención de muestra27 y posterior cultivo, y es más rentable la primera que la segunda, 85 frente a 70%. No existe consenso sobre su tratamiento, tanto la anfotericina B como el fluconazol parecen ser efectivos y bien tolerados. Tampoco se conoce exactamente la duración adecuada del tratamiento, y generalmente se recomiendan 6 semanas. El pronóstico suele ser bueno. En la bibliografía se describen infecciones previas por C. albicans hasta 5 meses antes de la presentación clínica18,28, generalmente por propagación hematógena tras una fungemia, si bien en 2 casos29,30 se produjo por inoculación directa tras discectomía lumbar.
Dr Iván ferraz Amaro. Nuestro paciente era un paciente inmunodeprimido por varias razones como alcoholismo, desnutrición, diabetes, pancreatitis crónica, etc., y había requerido hospitalizaciones prolongadas con estancias en unidades de medicina intensiva, intervenciones quirúrgicas abdominales en los últimos años, la última hacía aproximadamente un mes y medio y había presentado infecciones nosocomiales durante su último ingreso, como fue un cultivo positivo para C. albicans en orina. Probablemente, dicha infección nosocomial fue la responsable de la espondilodiscitis, dado que no tenemos otra evidencia de que el paciente presentara alguna otra infección por este patógeno. Tras el diagnóstico etiológico se comenzó tratamiento con anfotericina B liposomal intravenosa durante 6 semanas, y el paciente presentó buena evolución y mejoría del dolor lumbar, aunque necesitó, del mismo modo, tratamiento rehabilitador y corsé lumbar. No se constataron síntomas neurológicos, el paciente no se refirió a ellos en ningún momento, y tampoco la resonancia magnética objetivó compromiso radicular o medular por lo cual no fue preciso reparación neuroquirúrgica. Recientemente, se ha realizado resonancia de control que demuestra únicamente cambios degenerativos y artrósicos con desaparición de los abscesos epidurales. Actualmente, el paciente se encuentra asintomático.
Diagnóstico definitivo
Espondilodiscitis infecciosa en L4-L5 por C. albicans.