Introducción
Este grupo de alteraciones comprende las lesiones dérmicas y ungueales localizadas en el pie y que generalmente cursan con dolor1-3. La mayor parte de ellas presenta un componente etiológico común, que es la presencia de microtraumatismos continuados provocados no tan sólo por el efecto de fricción del calzado, sino también por las distintas deformidades asociadas al proceso reumático.
Si bien es cierto que un calzado inadecuado, con una capacidad interna inferior a la que el pie precisa, o fabricado con materiales que no cumplen las características de flexibilidad correctas, puede ser el desencadenante de la aparición de estas lesiones, en otros casos la principal causa es la deformidad o bien la alteración biomecánica propia del pie, que llevan a la aparición de zonas de hiperpresión donde se instauran las alteraciones dérmicas de origen mecánico.
Queratopatías
El proceso de queratinización se corresponde con las variaciones fisiológicas, químicas y morfológicas que tienen relación en el proceso que siguen las células epiteliales desde su formación en la capa basal hasta que se desprenden de la capa córnea. Existen muchos factores que influyen en este proceso, pero los principales son la irrigación y la irritación presentes en la zona.
Entendemos por queratosis todas aquellas alteraciones que provocan anomalías en el proceso de queratinización. Pueden ser congénitas, como la ictiosis o la queratodermia palmoplantar, en las que un trastorno hereditario de la piel provoca su engrosamiento en diversas partes del cuerpo, o bien adquiridas, en las que el engrosamiento de la piel se debe a irritantes externos, como la hiperpresión o el microtraumatismo continuado en la zona donde aparece la lesión. Este último grupo es el que se presenta con mayor frecuencia en el pie, ya que en él suelen estar presentes los 2 componentes que más conducen a su formación: por un lado, la presencia de deformidades y/o alteraciones biomecánicas y, por otro, un agente externo productor de irritación como es el calzado.
Las queratopatías adquiridas por procesos microtraumáticos se conocen globalmente como hiperqueratosis mecánicas y se pueden diferenciar en hiperqueratosis y helomas.
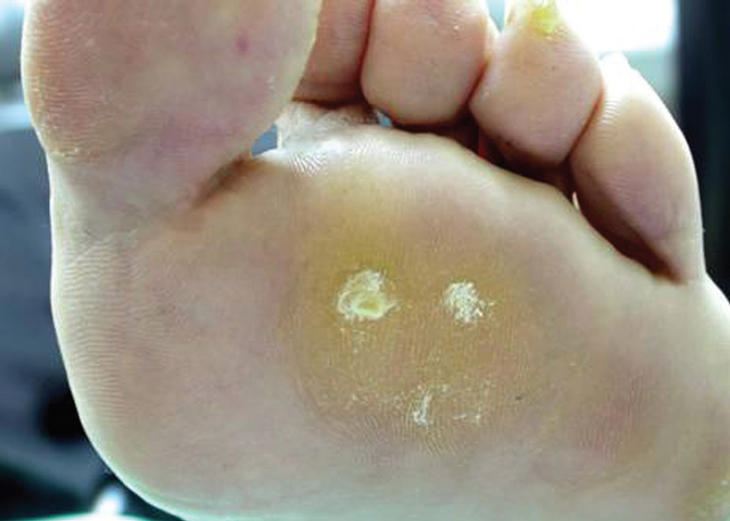
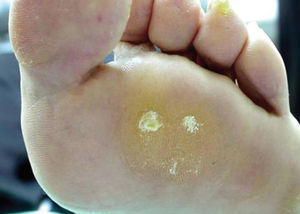
La hiperqueratosis es una hipertrofia o hiperplasia de la capa córnea por un aumento de queratina que cursa con un engrosamiento uniforme de la piel en una superficie amplia. El mecanismo de producción es el resultado de una alteración biomecánica que implica una zona que recibe más presión de la fisiológicamente adecuada. La localización más frecuente de esta lesión es la zona plantar del antepié, bajo las cabezas metatarsales (fig. 1).
Figura 1. Hiperqueratosis metatarsal.
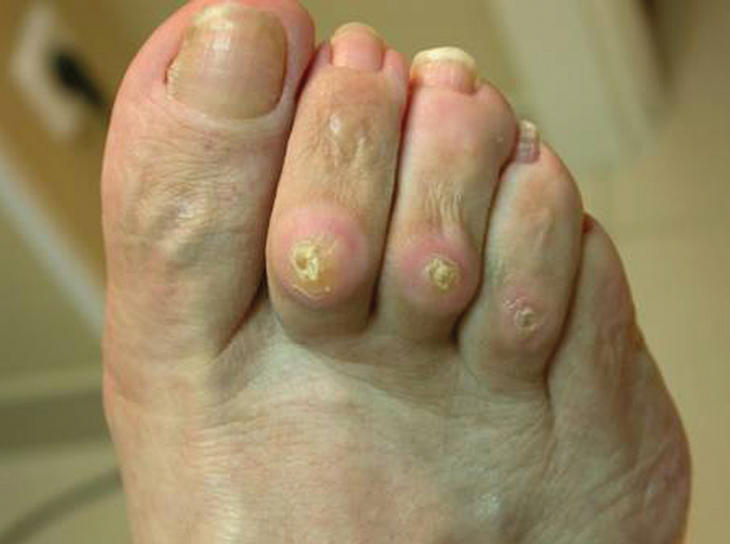
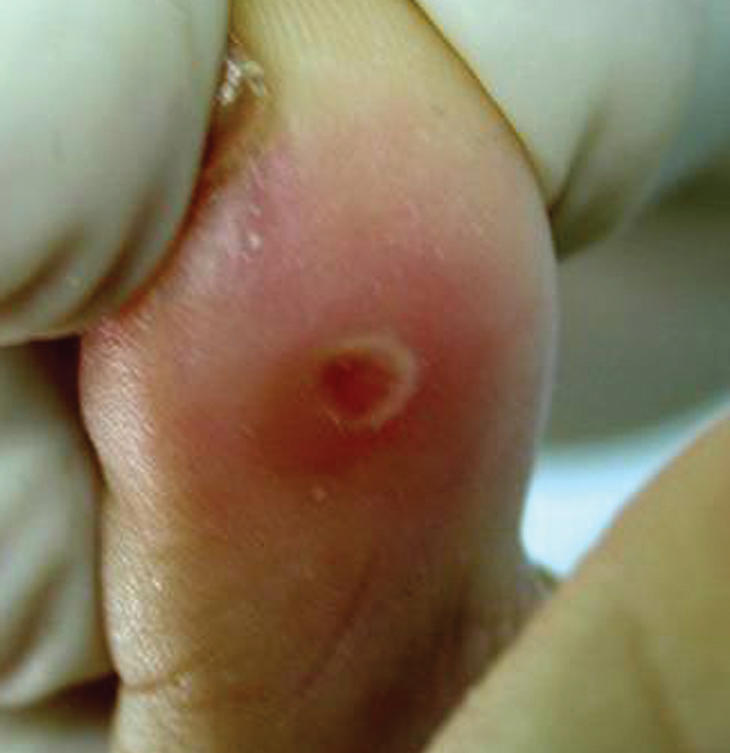
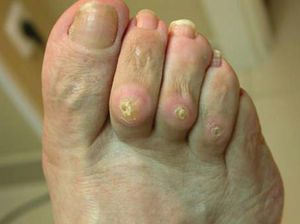
Los helomas son hiperqueratosis con un núcleo que se corresponde con una zona de hiperpresión intermitente de la piel sobre un punto óseo, lo que condiciona una isquemia de la capa basal. El mecanismo de producción se debe a la presión o a la fricción a la que se somete una determinada zona del pie donde se unen, por un lado, un relieve óseo o una exostosis y, por otra, la acción externa del calzado. Son lesiones muy delimitadas y más profundas que las hiperqueratosis simples. Se localizan principalmente en el dorso de los dedos (fig. 2), los espacios interdigitales y también en la zona plantar del antepié, justo en el punto donde existe máxima presión o cizallamiento de las cabezas metatarsales.
Figura 2. Helomas dorsales.
El aspecto y las características de la piel del paciente también influyen en la formación de hiperqueratosis, de modo que pacientes con tendencia a tener piel seca y escamosa desarrollarán con mayor facilidad estas lesiones.
El tratamiento podológico de las hiperqueratosis consiste en la realización de la quiropodia, es decir, la deslaminación de la capa córnea con bisturí. Esta deslaminación se realiza con el bisturí paralelo a la zona a tratar mientras se mantiene la piel a tensión, de modo que se eliminan progresivamente capas superficiales de tejido hiperqueratósico hasta que desaparece el tejido amarillento y aparece tejido sonrosado. Cuando existe heloma se practica una enucleación de éste con el bisturí en posición perpendicular sobre la piel, con movimientos circulares siguiendo el tejido hiperqueratósico que lo forma.
La quiropodia supone el tratamiento sintomático de estas lesiones pero, mientras exista el mecanismo que ha desencadendo el proceso de su formación, volverán a aparecer, por lo que desde un punto de vista podológico se hace necesario realizar una exploración biomecánica que esclarezca los factores etiológicos y la consecuente realización de un tratamiento ortopodológico, mediante la aplicación de ortesis para tratar dichos factores etiológicos.
Desde que se inicia el mecanismo que desencadena la formación de la hiperqueratosis hasta que ésta es sintomática pueden presentarse diferentes fases:
1. Sensibilización. Es el inicio de cualquier queratopatía, en el que se producen enrojecimiento de la piel, ligero edema, inflamación y pequeño aumento de la capa córnea. En esta fase pueden aparecer pequeñas molestias, o puede ser totalmente asintomática. En algunos casos es motivo de consulta más por una cuestión estética que por el dolor que pueda producir.
El tratamiento en esta fase consiste en deslaminar con bisturí la capa córnea y aplicar pequeños padings o descargas para eliminar la fricción de la zona. También está indicado aplicar crema hidratante.
2. Hiperqueratosis o heloma. La zona enrojecida pasa a adquirir un color marrón claro debido al aumento de las células que contienen queratina, y el grosor de la capa córnea aumenta. A partir de aquí la zona hiperqueratósica puede permanecer con un grosor uniforme o bien profundizarse en un punto determinado hasta adquirir una forma cónica que compone el heloma.
El tratamiento consistirá en la deslaminación de las capas hiperqueratósicas superficiales y, si existe heloma, la enucleación de éste. La zona tratada posee una hipersensibilidad que disminuye cubriéndola con fieltro de algodón adhesivo que se mantiene durante los 4 o 5 días posteriores a la realización de la quiropodia.
3. Higroma subcutáneo. Consiste en la formación de una bolsa de líquido intersticial que se produce en las capas profundas de la piel por las fuerzas de cizallamiento que actúan entre 2 superficies duras como son, por un lado, la hiperqueratosis y, por otro, la prominencia ósea sobre la que se forma. Es una lesión muy dolorosa que, además de la quiropodia, precisa ser tratada con una descarga en forma de herradura, confeccionada con fieltro adhesivo de 3 a 5 mm de espesor, de forma que aísle totalmente la zona de la presión existente.
4. Bursitis. Aparece cuando el higroma se inflama, creándose una bolsa adventicia que puede fistulizarse y drenar al exterior, lo que supone una vía de entrada con el consecuente riesgo de infección. El tratamiento consiste en la exéresis de las capas afectadas, limpieza a presión con suero fisiológico, descarga con fieltro y aplicación tópica de antibiótico.
Localización y tipos de lesiones hiperqueratósicas
Las hiperqueratosis planas, sin núcleo, están presentes, en un porcentaje más alto, en las cabezas metatarsales centrales, si bien en función de la alteración biomecánica que las produzca pueden aparecer bajo cualquier cabeza metatarsal. Pies con tendencia a la pronación presentarán hiperqueratosis en el aspecto medial, bajo la primera cabeza metatarsal y el primer dedo. Por el contrario, pies con tendencia a la supinación sobrecargarán los radios externos, y la lesión aparecerá bajo la cuarta y quinta cabezas metatarsales. La verticalización o la hipermovilidad de un determinado metatarsiano también actúan como factores etiológicos. Es frecuente encontrar uno o varios metatarsianos que presentan una flexión plantar estructurada, de modo que la cabeza metatarsal incide directamente sobre el tejido plantar, al que imprime una fuerza directa y de cizallamiento que desemboca en hiperqueratosis y también en heloma. Otra hiperqueratosis que se observa frecuentemente es la que se localiza bajo la segunda cabeza metatarsal. En este caso su formación se encuentra asociada a primeros radios hipermóviles que se horizontalizan al recibir las fuerzas de reacción del suelo en dinámica, lo que transmite estas fuerzas hacia la segunda cabeza metatarsal. Hay que tener presente que en muchos pacientes con problemas reumáticos el tejido conjuntivo subcutáneo se encuentra adelgazado y esclerosado, lo que hace que pequeñas hiperqueratosis puedan llegar a ser muy dolorosas.
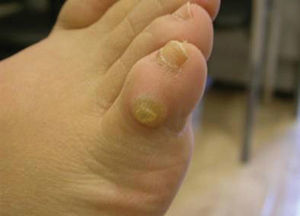
Los helomas se localizan principalmente en los dedos, con mayor frecuencia en el dorso; el quinto dedo es el que presenta un porcentaje más elevado de aparición, probablemente esto se debe a que el quinto dedo es el que recibe directamente la fricción del calzado (fig. 3). Sin embargo, no es solamente este agente externo el causante de su aparición, sino que se observan asociadas pequeñas rotaciones o alineaciones incorrectas que favorecen esa fricción desde el propio dedo. Este mecanismo también está presente en el resto de los dedos, de forma que la presencia de dedos en garra es el origen etiológico de la formación de los helomas digitales. Su localización en las diversas zonas del dedo viene determinada por el tipo de garra que está presente y que condiciona su aparición en el dorso, en las articulaciones interfalángicas, en el pulpejo del dedo y, como consecuencia de la subluxación metatarsofalángica asociada, también en la región plantar de la zona metatarsal.
Figura 3. Heloma dorsal de quinto dedo.
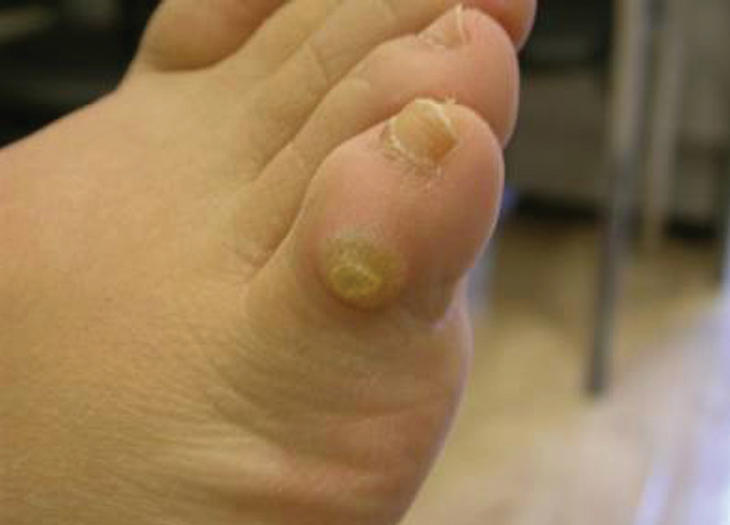
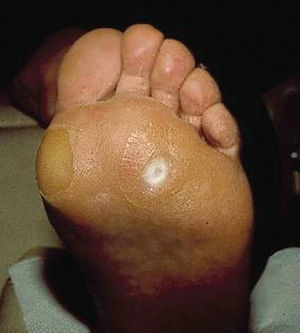
En esta zona metatarsal puede aparecer el heloma por inclusión (fig. 4), que muchas veces se confunde con un papiloma o verruga plantar porque también duele al pinzamiento, cuando en realidad se trata de un heloma en cuya base se ha formado una fibrosis claramente visible al estar formada por un tejido blanquecino que sigue doliendo al deslaminarse y requiere ser descargada totalmente de presión para una evolución adecuada, mediante la aplicación de soportes plantares de descarga. En algunos casos está indicada la extirpación quirúrgica.
Figura 4. Heloma por inclusión.
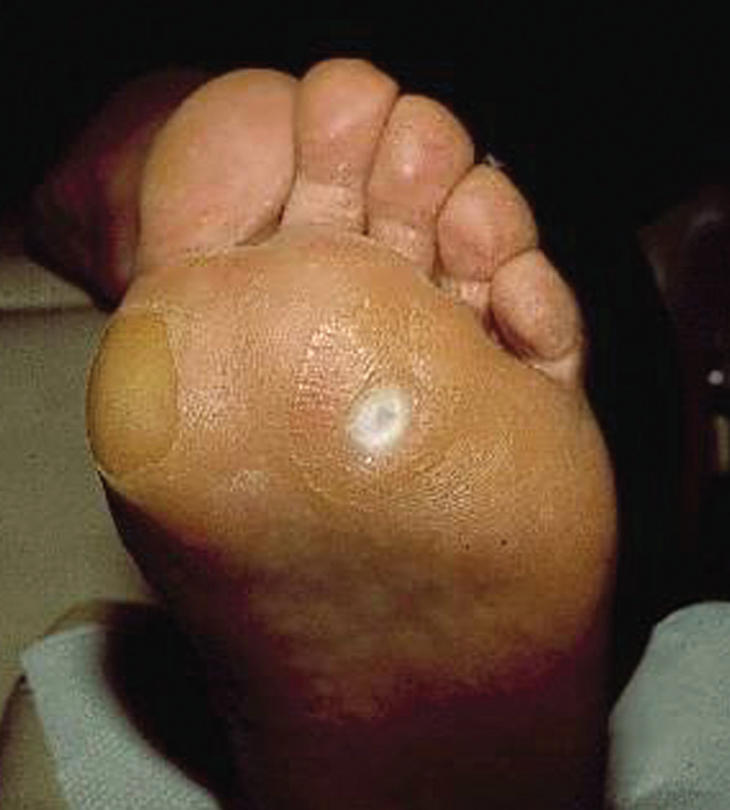
El heloma interdigital aparece por formación de capas de queratina en los espacios interdigitales, en las articulaciones interfalángicas o bien en zonas de la falange donde ha aparecido una exostosis que provoca compresión (fig. 5). También puede aparecer en el fondo del espacio interdigital por compresión entre una cabeza metatarsal prominente y la base de la falange proximal del dedo adyacente. Estos factores, ayudados por la presión externa de un calzado estrecho, provocan la aparición de estos helomas, que se diferencian del resto debido a que la humedad presente en el espacio interdigital les da un aspecto blanquecino, consistencia blanda y una forma circular característica por la que popularmente reciben el nombre de «ojo de gallo». A pesar de no presentar un núcleo excesivamente profundo, son muy dolorosos.
Figura 5. Heloma interdigital.
Las formaciones de queratina que se localizan en el surco o canal periungueal se denominan helomas periungueales y se desarrollan debido a la presión que ejerce la lámina ungueal contra el canal ungueal. Existe predisposición en las uñas en teja o en aquellas que presentan una excesiva curvatura de modo que los laterales inciden excesivamente sobre el canal. También están causados por onicocriptosis de repetición. Son formaciones pequeñas que tienen forma alargada, suelen ser profundos y muy dolorosos; muchas veces pasan inadvertidos y el dolor en la zona se atribuye a otras causas. Cuando el heloma es subungueal, suele estar ocasionado por la misma etiología, o bien las alteraciones biomecánicas que llevan asociada una hiperextensión dinámica del primer dedo pueden provocar que el heloma se produzca en cualquier punto del espacio subungueal.
Por último, otra zona donde aparece con frecuencia hiperqueratosis es el talón. En este caso también una alteración biomecánica puede condicionar su aparición, de modo que retropiés varos favorecerán su aparición en el aspecto lateral del talón, mientras que pies con una pronación excesiva desarrollarán estas lesiones en el aspecto medial. Sin embargo, la causa más frecuente de aparición es el uso de calzado descubierto en el retropié y la presencia de piel seca.
Tratamiento ortopodológico
Como se ha descrito anteriormente, la mayor parte de las lesiones hiperqueratósicas presentes en el pie tienen un origen biomecánico; por lo tanto, para tratarlas se hace imprescindible no tan sólo aplicar un tratamiento quiropodológico que aporte un alivio inmediato de la sintomatología, sino que además debe realizarse un estudio biomecánico que permita establecer qué alteraciones funcionales o estructurales, tanto estáticas como dinámicas, están presentes y diseñar y aplicar el tratamiento ortésico adecuado. Entre las diversas opciones de tratamiento ortopodológico, las más utilizadas son los soportes plantares y las ortesis digitales.
Los soportes plantares o plantillas son ortesis que se aplican en la cara plantar del pie y que tienen por objetivo compensar o corregir las diferentes alteraciones biomecánicas que pueden estar presentes, y se tratarán en el siguiente artículo.
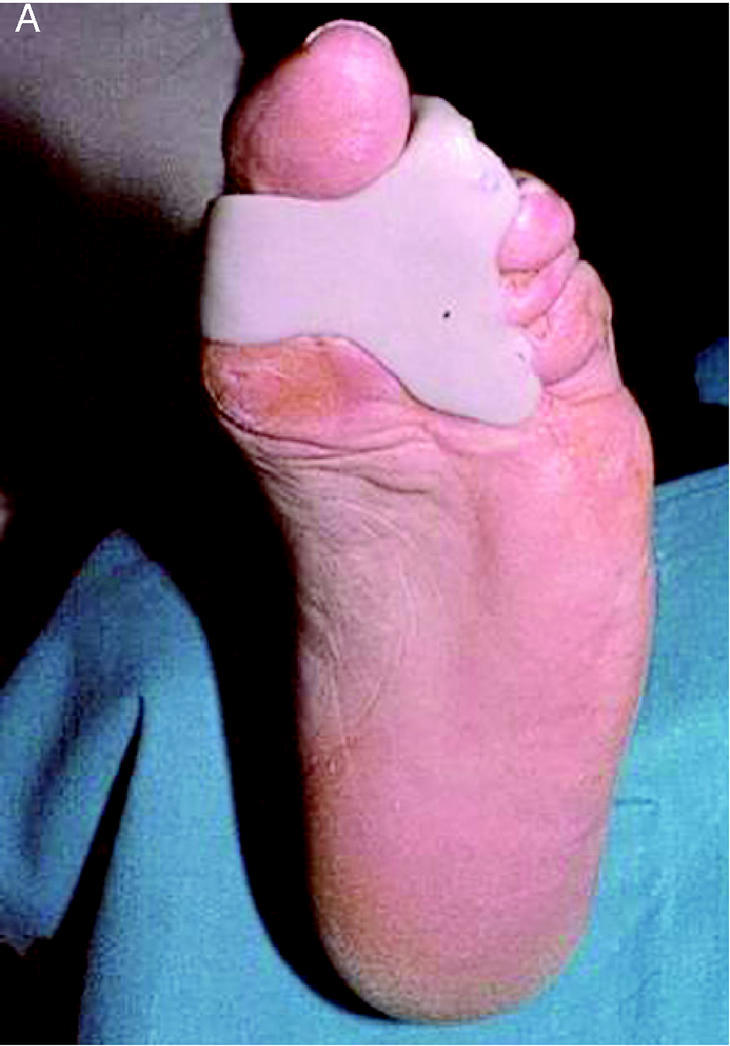
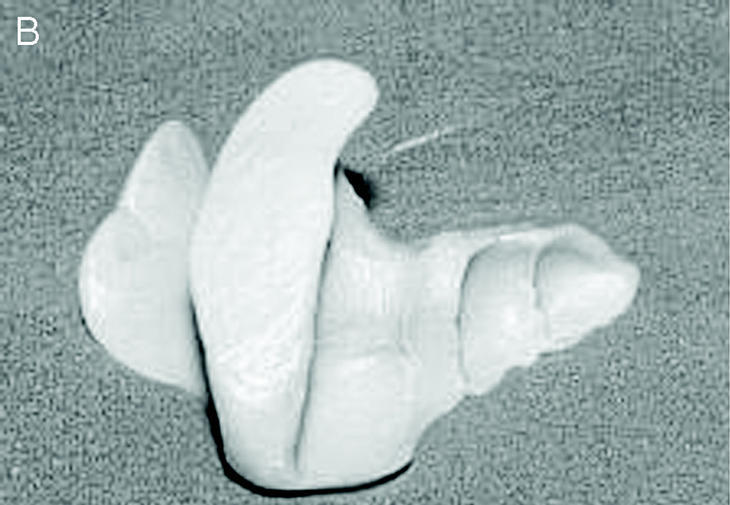
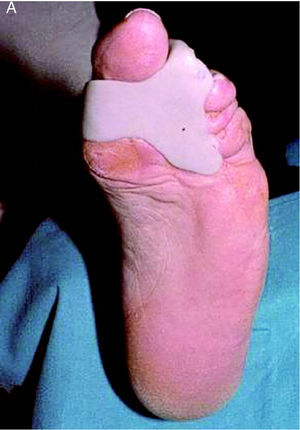
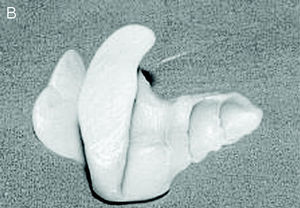
Las ortesis digitales son pequeños dispositivos ortésicos confeccionados con silicona que, aplicados en los dedos del pie, actúan corrigiendo o compensando alteraciones digitales o digitometatarsales. Ante alteraciones estructuradas la ortesis actuará como protección de zonas de hiperpresión y fricción, que son aquellas en las que aparecerán helomas. Ante alteraciones flexibles, la ortesis reducirá la deformidad situando el dedo en su posición correcta, devolviéndole su funcionalidad y alineando la articulación metatarsofalángica, lo que en muchos casos supone la mejora del dolor en metatarsalgias (fig. 6).
Figura 6. Ortesis para alteración digital estructurada y sobrecarga de la primera cabeza metatarsal (A) y ortesis anterior (B).
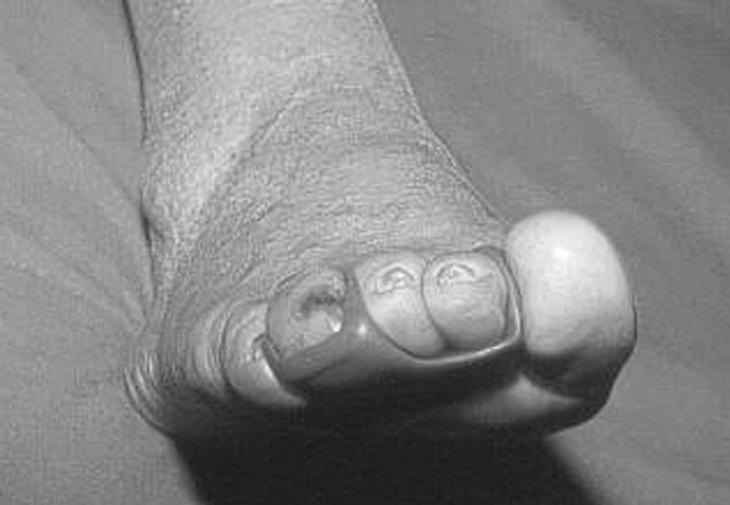
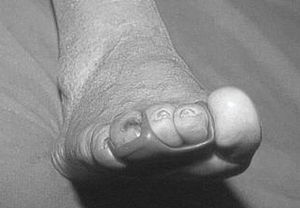
Estas ortesis digitales pueden tener diversas formas en función de la patología que se va a tratar, el tipo de deformidad o el grado de reductibilidad que presenta. La ortesis más utilizada es la descarga subfalángica, que ocupa el espacio subdigital de los tres dedos centrales (fig. 7). Esta ortesis está indicada cuando hay dedos en garra reductibles. Cuando la alteración es irreductible y aparecen hiperqueratosis o helomas en el dorso de los dedos, la ortesis más indicada es la anilla, que, además de actuar en el espacio subfalángico, protege el dorso de los dedos del roce del calzado.
Figura 7. Descarga subfalángica con protección del pulpejo del tercer dedo.
Alteraciones ungueales
Las alteraciones ungueales más comunes son las causadas por traumatismos, por infecciones fúngicas y por psoriasis. Clínicamente es difícil establecer un diagnóstico diferencial, ya que estos tres factores etiológicos producen con frecuencia un engrosamiento de la placa ungueal y en muchos casos onicólisis. Para confirmar que existe infección fúngica se hace imprescindible la realización de un cultivo de placa ungueal antes de iniciar cualquier tratamiento.
La placa ungueal por el microtraumatismo continuado que ejerce el calzado tiene tendencia a engrosarse y curvarse, y adquiere un color más amarillento. Esta hipertrofia comporta una mayor presión del calzado sobre la placa que llega a afectar a los canales y el lecho subungueal, lo que favorece la formación de hiperqueratosis sub y periungueales.
El tratamiento quiropodológico de estas afecciones ungueales consiste en el corte y fresado de la lámina, de modo que al disminuir el grosor se libera de presión el espacio subungueal y se alivia el dolor. Si se confirma el diagnóstico de onicomicosis se administrará el tratamiento farmacológico adecuado.
Bibliografía general
Berker D, Baran R, Dawber R. Manual de enfermedades de las uñas y su tratamiento. Oxford: Edimsa, 1999.
Poyner T. Enfermedades cutáneas comunes Oxford: J & C Ediciones Médicas S.L., 2001.
Valmasy R. Clinical biomechanics of the lower extremity. San Francisco: Mosby, 1995.