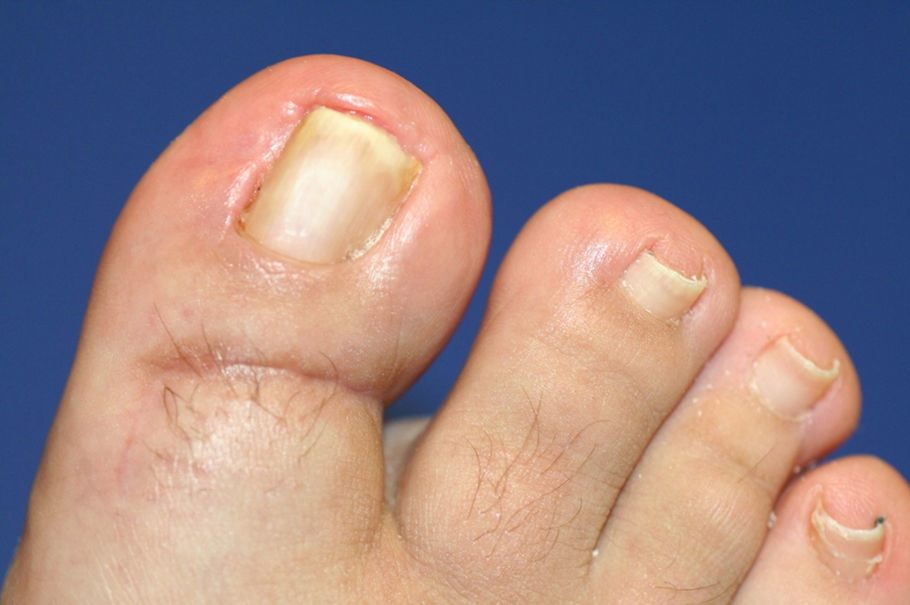
La uña en teja es una dolencia de difícil solución estética y podológica. La necesidad de encontrar una solución definitiva y satisfactoria para los pacientes requiere nuevas alternativas quirúrgicas para esta condición. La autora presenta los resultados de una nueva técnica quirúrgica que ha denominado teguloplastia.
Pacientes y métodoSe realizó una intervención quirúrgica en pacientes con deformidad de uña en pinza que presentaban dolor de al menos 5 años de evolución y en los que el tratamiento conservador había fracasado. La cirugía se realizó bajo anestesia local y consistió en retirar la lámina ungueal y, a continuación, diseccionar un colgajo que incluía la matriz y el lecho ungueal para realizar un aplanamiento de la cara dorsal y de los cóndilos basilares de la falange distal. Finalmente, el colgajo se suturó con un lifting frontal. Se midió el dolor preoperatorio, al mes postoperatorio y al año postoperatorio mediante una escala analógica visual (EVA).
ResultadosSe intervinieron un total de 19 casos en los que el valor preoperatorio de la escala EVA era de 8,42. Este valor disminuyó a 1,79 al mes de la intervención (p<0,001) y a 0,00 al año de la intervención (p<0,001). La única complicación encontrada fue la necesidad de retirar una espícula residual en un borde ungueal.
ConclusionesEl presente estudio muestra la teguloplastia como una técnica quirúrgica válida para el tratamiento de la uña en pinza y su eficacia para quitar el dolor en pacientes con deformidad de uña en pinza.
Registro de Ensayo: El presente estudio fue registrado en clinicaltrials.gov (Número de Registro NCT02939521).
Pincer nail is a disorder that have a difficult aesthetic and podiatric solution. The necessity of finding a definitive solution has fueled the appearance of new surgical approaches for this condition. The author presents the results of a new surgical technique named teguloplasty.
Patients and methodSurgical reconstruction of the nail was carried out in patients with a painful pincer nail condition. Inclusion criteria included patients with pincer nail deformity of at least 5 years of evolution in which conservative treatment had fail and pain was still present. Surgeries were performed under local anesthesia and consisted in exeresis of the nail plate followed by dissection of the nail bed to obtain a flap that includes nail bed and matrix. Afterwards, a flattening of the dorsal part of the distal phalange was performed including the condyles and the flap was finally sutured in with a frontal lifting. Pain was measured preoperatively, one month post and one year postoperatively with a visual analog scale (VAS).
ResultsA total of 19 cases were treated. Preoperative VAS was 8,42. This value lowered to 1,79 at one month operatively (P<.001) and to 0,00 at 1 year postoperatively (P<.001). The only complication was the need a removal of a residual spike edge on the nail of one patient.
ConclusionThe present study shows teguloplasty as a valid technique for the treatment of pincer nail showing its efficacy in pain relief in patients with pincer nail deformity.
Trial registration: The study was registered at clinicaltrials.gov (Registry number NCT02939521).
La uña en teja o involuta es una dolencia de etiología hereditaria o adquirida, con alteración de los tejidos blandos y óseos periungueales, de difícil solución estética. Los pacientes solicitan cuidados paliativos periódicos debido a la recurrencia de la afección, con repetidos periodos dolorosos e infecciones. Las técnicas quirúrgicas, como la avulsión marginal y la total de la lámina ungueal —con o sin matricectomía parcial o total—, en un intento por dar al paciente solución a largo plazo, muchas veces son mal aceptadas por los pacientes debido a los resultados estéticos1–3. Algunos autores describen cirugías en la piel, con plastias en zigzag4 o en T invertida, algo complicadas de realizar o con pobres resultados estéticos. En este sentido, no hemos encontrado técnicas correctivas sobre el tejido matricial publicadas hasta la fecha.
El término «teguloplastia» deriva del substantivo latino tegula (teja) y del término plastia, del griego πλαστóζ, que define una operación quirúrgica con la que se pretende restablecer y mejorar estéticamente la forma de esta parte del cuerpo. La técnica quirúrgica que hemos denominado teguloplastia surge, por tanto, con la pretensión de restablecer y mejorar el aspecto estético de la uña en forma de teja. La teguloplastia comienza eliminando la placa ungueal y consiste en la realización de un remodelado de la faceta dorsal y las tuberosidades laterales o cóndilos de la falange distal (sin realizar matricectomía de la uña) despegándolo y diseccionándolo del lecho y de los tejidos blandos adyacentes, con el objeto de crear un colgajo para suturar mediante la técnica del lifting frontal. Con esto se consigue una reconstrucción de la deformidad, para que cuando se produzca el crecimiento de la lámina ungueal lo haga de forma recta y plana. El objetivo es corregir las alteraciones óseas y de partes blandas responsables de la malformación. Como en cualquier otra técnica quirúrgica, es necesario evaluar la condición del dedo para elegir la técnica apropiada, por si fueran necesarias técnicas adicionales1–3. Es necesario saber si existe enfermedad ósea subyacente, desviaciones del hallux en cualquier plano, o afectación de los bordes ungueales, entre otras, ya que estos condicionantes nos harán tener que sumar a la teguloplastia alguna otra técnica para resolverlos.
El presente trabajo describe de forma retrospectiva los resultados con respecto al dolor de un estudio que se realizó utilizando esta técnica para el tratamiento de pacientes con deformidad severa de uña en teja. El objetivo de la técnica que se propone es la reparación del aparato ungueal anómalo, creando las condiciones óptimas para el crecimiento de una nueva uña plana.
Pacientes y métodosSe realizó la técnica quirúrgica de teguloplastia a pacientes con deformidad en uña en teja que acudieron a la clínica privada de la autora del artículo en Alcázar de San Juan entre los meses de septiembre de 2014 y marzo de 2015. El presente estudio se realizó respetando las recomendaciones internacionales sobre investigación clínica de la Declaración de Helsinki de la Asociación Médica Mundial.
Los criterios de inclusión fueron pacientes con deformidad de uña en teja, de al menos 5 años de evolución, en los que el tratamiento conservador había fracasado o en los que persistía dolor o infección. Los criterios de exclusión hacían referencia a todos los que contraindican una cirugía en el pie por condiciones médicas o mentales del paciente, la presencia de cirugías previas en la uña, rodetes hipertróficos, pacientes asintomáticos y ausencia de tratamientos conservadores previos.
A los pacientes se les realizó el protocolo para cirugía ambulatoria del pie1,2, consistente en historia clínica, exploración radiográfica preoperatoria, intraoperatoria y posoperatoria, y consentimiento informado en referencia a la nueva técnica. En las historias clínicas se anotaron los procedimientos quirúrgicos realizados, el tiempo de seguimiento de los casos y las complicaciones posquirúrgicas. Las complicaciones que se anotaron fueron tanto las aportadas por los pacientes como las observadas por el cirujano, aunque estas no se refieran a enfermedad de la uña1–3.
Todas las intervenciones fueron realizadas por la autora del artículo, que estuvo a cargo del paciente durante todo el curso pre-, intra- y postoperatorio.
Técnica quirúrgicaEl paciente se situó en decúbito supino para seguidamente aplicársele la anestesia local por infiltración troncular del dedo1. Si a esta técnica hubo que añadirle otra técnica quirúrgica, se adecuó el bloqueo anestésico al tipo de cirugía que se iba a realizar.
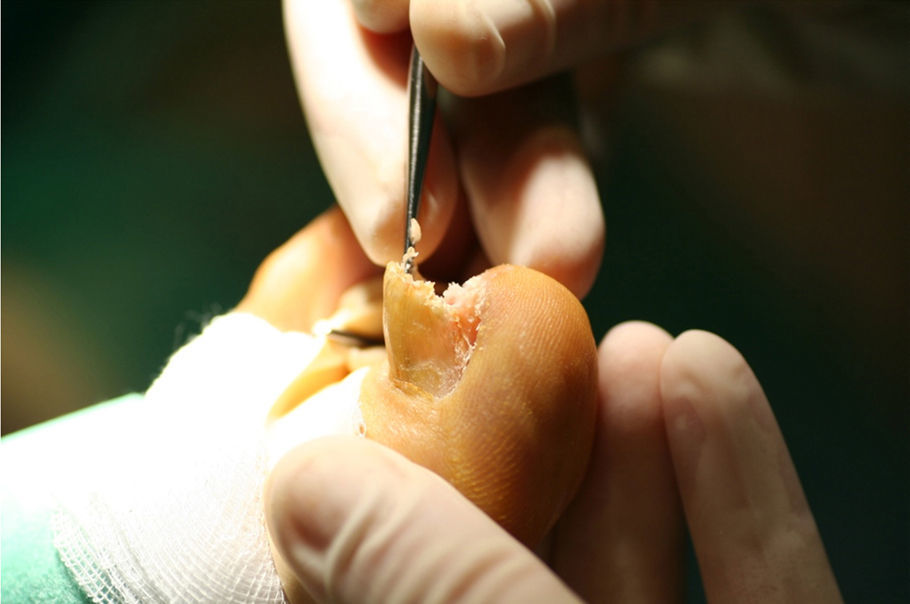
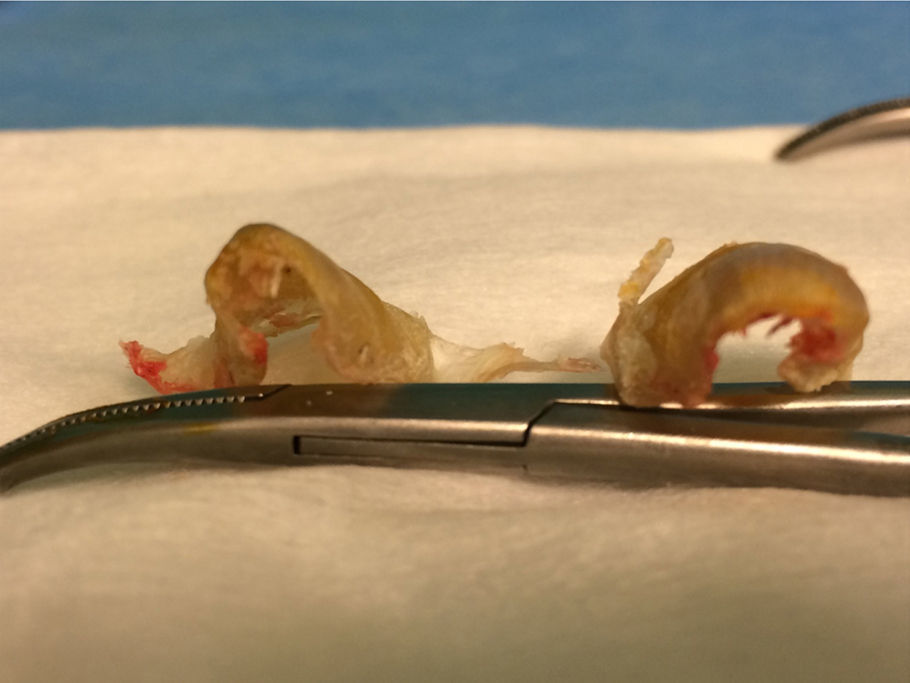
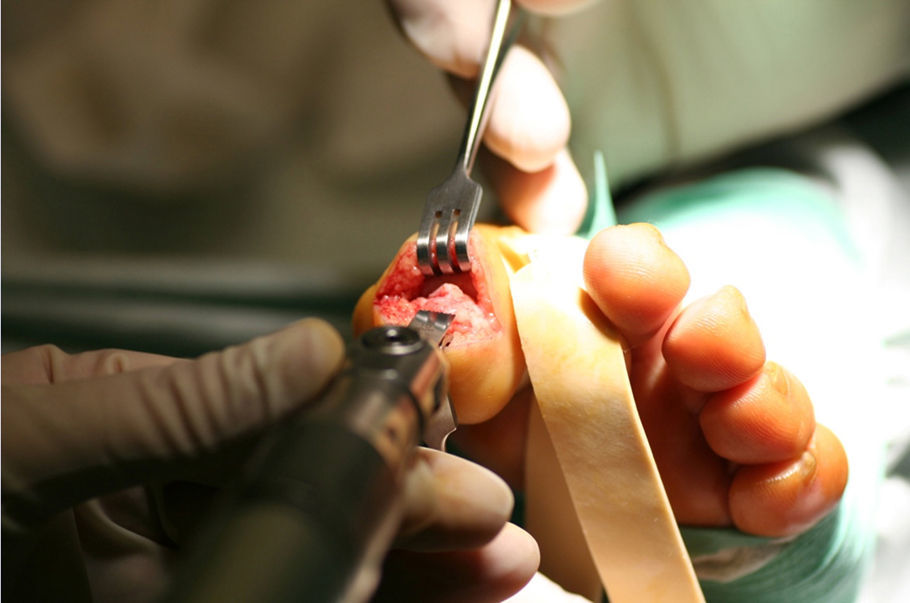
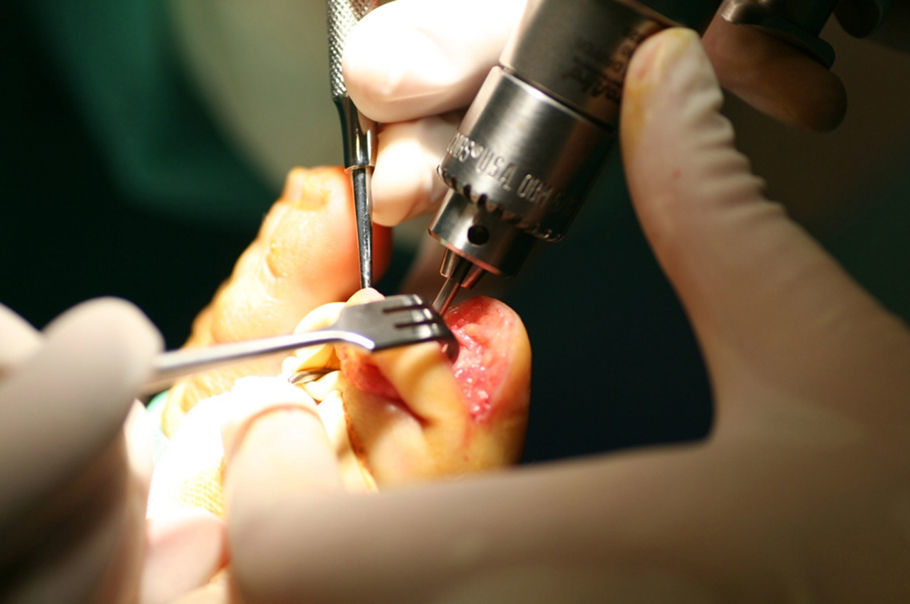
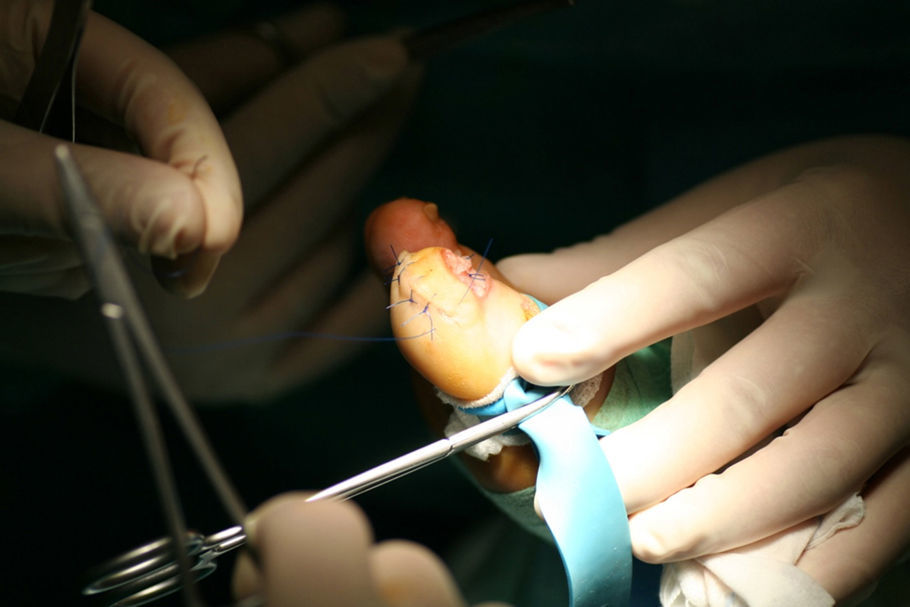
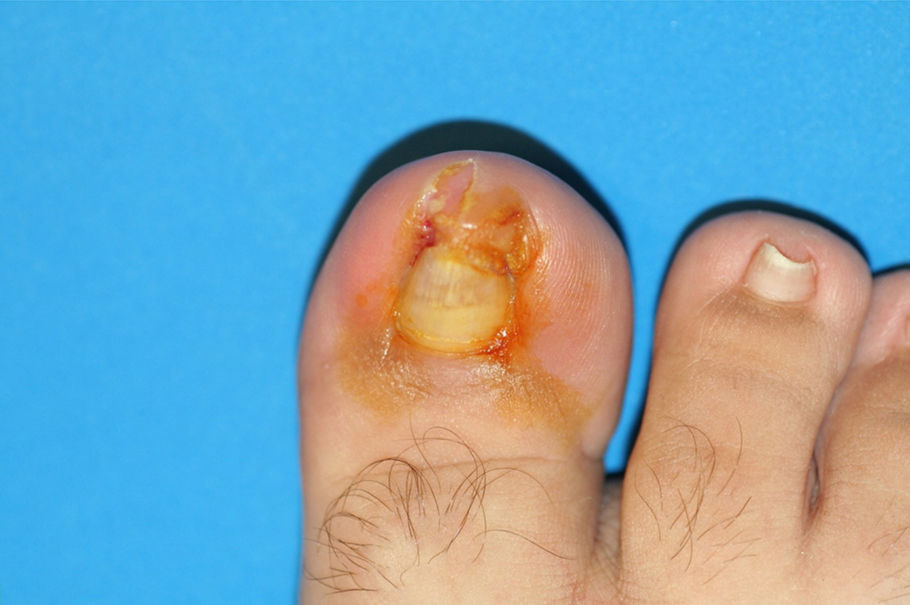
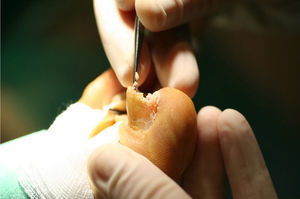
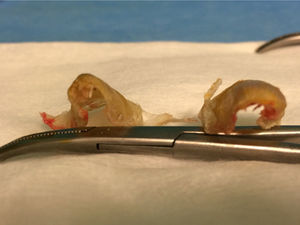
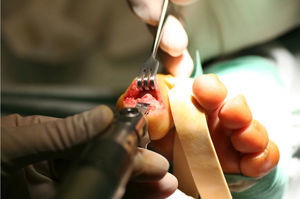
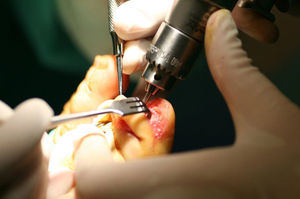
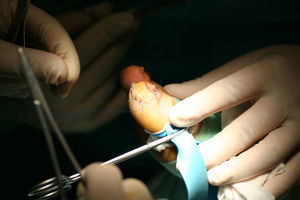
El primer paso de la teguloplastia es la avulsión total de la lámina ungueal, despegándola sin dañar ni el lecho ni la matriz por debajo del eponiquio (fig. 1). Podemos ver como las fuerzas deformantes han actuado sobre la lámina ungueal (fig. 2). El segundo paso es la realización de una amplia incisión en boca de pez para despegar el lecho ungueal de la falange. La disección, con ayuda de la pinza y un elevador, del lecho ungueal alrededor de las rugosidades que sirven de inserción para los ligamentos interóseos laterales es muy dificultosa: estos ligamentos tienen expansiones a la lámina ungueal y al lecho ungueal5,6 que han de ser liberadas. Los citados ligamentos originan fuerzas tensiles que producen y mantienen la deformidad de la uña en teja. A su vez, los ligamentos colaterales tienen expansiones a los ligamentos laterales, y lo mismo ocurre con el tendón del extensor propio del hallux. Todas estas estructuras anatómicas, el lecho y la matriz ungueal, los ligamentos laterales y colaterales y el del tendón del extensor propio del hallux son las que denominaremos «grupo A» de tejidos blandos que producen y mantienen la uña en teja. Por este motivo es importante despegarlos incluso en la zona submatricial, como se explicará más adelante. Los tejidos disecados del grupo A conforman un colgajo de anchura máxima. El tercer paso consiste en efectuar el aplanamiento de la cara dorsal en la falange distal que, a modo de cama lisa, servirá para colocar el colgajo del lecho ungueal como si de una sábana por alisar se tratara. La superficie dorsal de la falange ultracurvada, la exóstosis dorsal si existe y la morfología de las tuberosidades laterales o cóndilos de la base componen las partes óseas a las que denominaremos «grupo B», y que podrían ser parte del origen de la deformidad ungueal5,6. La presencia de osteofitos es frecuente, sobre todo cuando la falange está en hiperextensión. Para reducirlos, podemos servirnos de fresa, lima o sierra. Con la ayuda de un elevador, se despegarán las zonas submatriciales medial y lateral, y los ligamentos de las caras laterales y los cóndilos de la falange, que se van a regularizar mediante fresado (figs. 3 y 4), con lo que se creará una superficie sobre la que reposará el colgajo compuesto por el grupo A de tejidos blandos, principalmente por la matriz y el lecho ungueal. Evaluamos de visu y por palpación la superficie ósea sobre la que se extenderá el lecho ungueal preservado, como si de una sábana sobre la cama se tratase. Consideramos protocolario realizar una radiografía comprobadora del resultado, y documentar el acto quirúrgico1. El cuarto y último paso será el posicionamiento del colgajo de avance del grupo A y su fijación mediante sutura, siguiendo la técnica del lifting frontal que se utiliza comúnmente en cirugía plástica (fig. 5). Este procedimiento es sencillo, eficaz y presenta buenos resultados estéticos.
Finalizada la intervención, se aplica un vendaje semicompresivo, que permite al paciente la deambulación inmediata, sin necesidad de elementos de descarga.
Variables analizadas y análisis de los resultadosSe recogieron las variables de edad, sexo y Escala Visual Analógica (EVA) de los pacientes intervenidos. Para evaluar el dolor que manifestaban los pacientes se utilizó la EVA. Esta valoración del dolor mediante la escala EVA fue realizada a todos los pacientes antes de la intervención (EVA preoperatoria), al mes de la intervención (EVA 1 mes) y al año de la intervención (EVA 1 año). Previamente a la realización de la cirugía, todos los pacientes pasaron el test de Pfeiffer (Short portable mental state questionnaire) con el que confirmar la máxima capacidad cognitiva para poder participar en el estudio.
Se realizó un análisis descriptivo de las principales variables de estudio recogidas (mediante la mediana y el rango) y uno inferencial del cambio en el tiempo de la EVA. Para este último análisis se realizó un test de significación de la hipótesis nula mediante la prueba de los rangos, con signo de Wilcoxon como prueba no paramétrica para medir el análisis del cambio de EVA en muestras relacionadas. Se realizó esta prueba específicamente para EVA preoperatorio vs. EVA 1 mes y para EVA preoperatorio vs. EVA 1 año. La hipótesis nula planteada fue que no existían diferencias en los valores de la EVA preoperatoria con respecto a los valores postoperatorios al mes y a los 12 meses de la intervención. El análisis fue realizado con el programa informático SPSS v. 22 (IBM Corp, Armonk, EE. UU.).
ResultadosSe realizó la técnica quirúrgica de teguloplastia en 19 uñas en teja de 10 pacientes. Cinco de los pacientes a los que se les realizó la técnica eran hombres (50%) y 5 eran mujeres (50%), con una edad media de 45,8 años (mediana de 47 años, rango 33-55 años). El estudio recopiló la información posoperatoria hasta julio de 2016. La mediana del tiempo de seguimiento fue de 19,5 meses (rango 17-22 meses).
En todos los pacientes, la intervención se realizó sobre el primer dedo del pie. En 10 de los casos se intervino el pie derecho (52,6%) y en 9 casos se intervino el pie izquierdo (47,4%). Quince de los casos intervenidos presentaban un hallux extensus; en uno de ellos se realizó una artrodesis de la articulación interfalángica, y en 14casos se procedió a la tenectomía del extensor propio del hallux. Estas técnicas se realizaron en el mismo tiempo quirúrgico de la teguloplastia.
La media para el valor EVA preoperatorio era de 8,42, para el valor EVA 1 mes 1,74 y para el valor EVA 1 año 0,0. Los resultados del test de significación para el valor EVA vienen recogidos en la tabla 1. La prueba de los rangos con signo de Wilcoxon mostró diferencias estadísticamente significativas entre EVA preoperatoria y EVA 1 mes (Z=−3,91; p<0,001) y entre EVA preoperatoria y EVA 1 año (Z=−3,91; p<0,001).
Entre las complicaciones es necesario señalar que en un caso fue preciso retirar una espícula de un borde ungueal que apareció a los 10 meses después de la teguloplastia, con lo que se resolvió esa situación.
DiscusiónLa uña en teja o involuta es una afección que origina dolor, imposibilidad de calzarse, e incluso alteración de la marcha1,2. La etiopatogenia de la uña en teja es multifactorial y obedece a factores extrínsecos, como las medias elásticas o de compresión, microtraumatismos por el calzado, actividad física intensa, traumatismo directo, alteraciones biomecánicas y sistémicas, y a factores intrínsecos. Dentro de estos factores intrínsecos existen, por un lado, un grupo A de tejidos blandos formados por el lecho, matriz ungueal, tendón extensor propio del hallux, ligamentos laterales y ligamentos colaterales con sus expansiones (todos ellos son productores y mantenedores de la deformidad, ya que se van adaptando a dicha desviación y mantienen las fuerzas tensiles que produce la deformidad de la lámina ungueal) y un grupo B de estructuras óseas de la falange distal formadas por las tuberosidades laterales o cóndilos, la curvatura diafisaria exagerada y la posible presencia de exóstosis. La teguloplastia persigue corregir la uña en teja modificando los factores intrínsecos predisponentes, para dar paso a la formación de una nueva uña recta y plana. Para conseguir este efecto hay que valorar y corregir, además, los factores extrínsecos o externos, como el calzado inadecuado, medias compresivas, traumatismos repetitivos, alteraciones biomecánicas, etc.
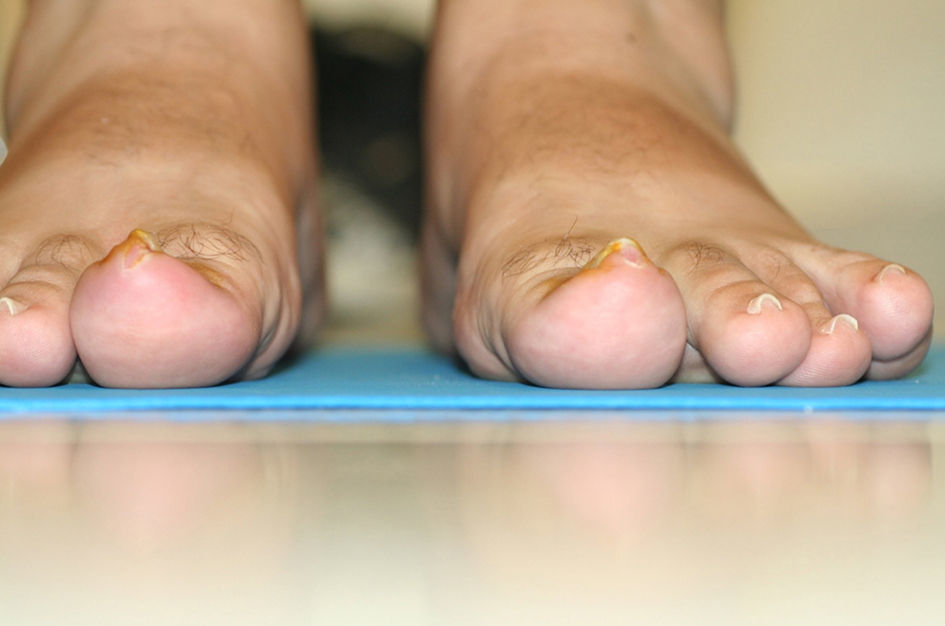
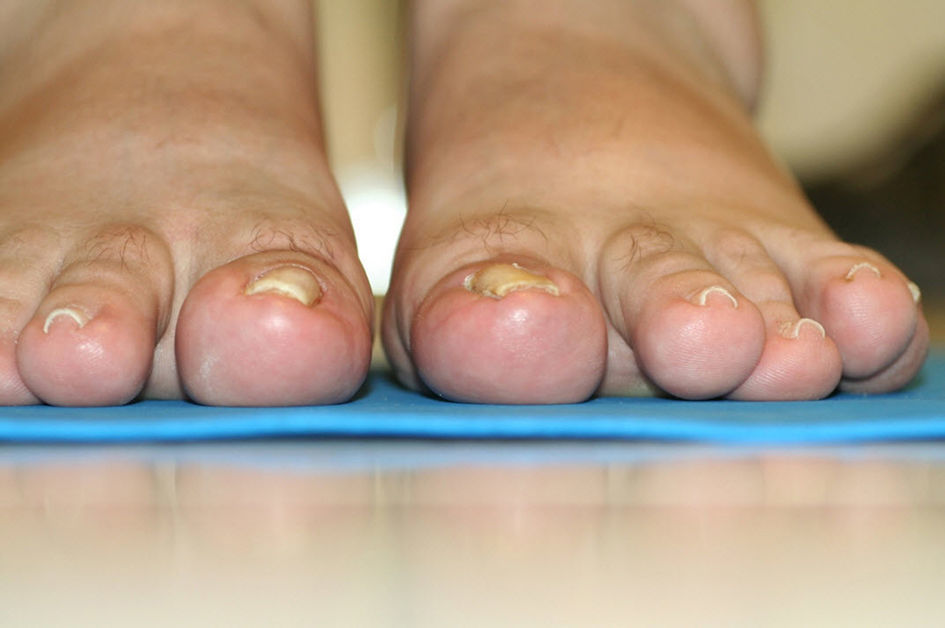
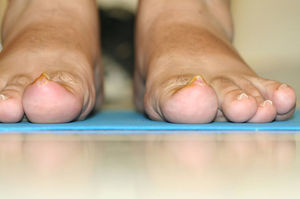
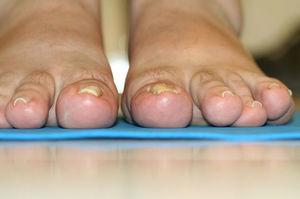
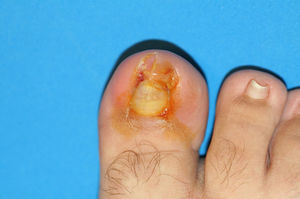
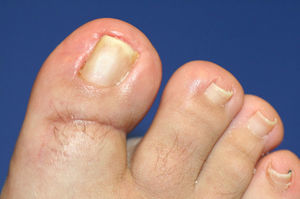
En este estudio, la teguloplastia se ha mostrado como una técnica quirúrgica capaz de aliviar la sintomatología dolorosa de los pacientes. Preoperatoriamente, la puntuación media de dolor estaba en 8,42 (dolor muy severo). A las 4semanas el dolor postoperatorio era de 1,8 (dolor leve) y al año de la cirugía, todos los pacientes estaban libres de dolor, con una puntuación de 0 en la EVA (sin dolor). De esta forma, en todos los pacientes el dolor relativo a la actividad física o uso de calzado desapareció al año de la intervención y se corrigió la deformidad de uña en teja con unos resultados estéticos que la autora considera que fueron satisfactorios (figs. 6–9). No obstante, este último aspecto no fue valorado mediante ninguna escala ni sistema de medición. Sería interesante en futuros estudios valorar el grado de corrección de la deformidad que se llega a alcanzar con dicha técnica, una vez que la uña haya vuelto a crecer de forma completa.
Aspecto postoperatorio del caso de la figura 6.
Aspecto postoperatorio del caso de la figura 8.
El objetivo de la cirugía, tras eliminar la lámina ungueal, es realizar una liberación del grupo A de tejidos blandos con el objetivo de crear un colgajo y liberar las fuerzas tensiles que podrían originar y hacer recidivar la uña en teja después de la cirugía; en este momento resulta crucial el no perforar el colgajo y manejarlo con extremo cuidado. Modificaremos la morfología ósea de la falange del grupo B de las partes óseas mediante el corte o fresado de la falange, en su porción dorsal, ya liberada, y también en los cóndilos de la base, creando una superficie plana con la amplitud necesaria para que pueda asentarse sobre ella el colgajo que contiene la matriz y lecho ungueales. Posteriormente, se suturan a la piel los bordes del colgajo de avance, mediante la técnica del lifting frontal que se usa en cirugía plástica; ello permite adaptar el lecho ungueal, habiendo retirado la porción redundante del colgajo. Tras la curación, la cicatriz es imperceptible; en nuestra casuística no ha habido ninguna complicación en ese sentido.
En conclusión, el presente estudio muestra una técnica quirúrgica novedosa para el tratamiento de la deformidad en uña en teja que se ha mostrado eficaz en el alivio sintomático del dolor que presentan estos pacientes. La técnica repara el aparato ungueal anómalo y crea unas condiciones óptimas para el crecimiento de una nueva uña plana que mejora también su aspecto estético.
Conflicto de interesesLa autora declara no tener ningún conflicto de intereses.
Quiero agradecer de corazón su entrega incondicional a mis primeros maestros en cirugía del pie y tobillo, Javier Aycart Testa y Manuel González San Juan, que además han realizado la revisión de esta publicación. Y a mi tercer gran maestro Luke Cicchinelli, impresionante profesional y persona. Han sido y son un buen ejemplo por su excelente disciplina quirúrgica. Tengo en ellos unos maestros excelentes y unos buenos amigos, desde hace más de 2décadas.
Dedico también este trabajo a todos aquellos que comparten sus conocimientos con los demás, y demuestran con su generosidad que la sabiduría es un bien de todos.