La osteotomía de Weil es una técnica quirúrgica comúnmente utilizada para el tratamiento de las alteraciones de los metatarsianos menores en el antepié. En los últimos años se han publicado una gran cantidad de artículos acerca de esta técnica valorando su efectividad y sus posibles complicaciones. Sin embargo, a pesar de que los estudios clínicos han mostrado una efectividad en la reducción del dolor en entre el 80-90% de los pacientes, el índice de complicaciones reportados es relativamente alto en algunas series. El presente artículo revisa los artículos clínicos, radiológicos y de laboratorio o cadavéricos que se han realizado sobre esta técnica para que el lector pueda entender de forma coherente todos los aspectos relacionados con la osteotomía de Weil, especialmente sus indicaciones, efectos mecánicos, modificaciones, posibles complicaciones y resultados de los estudios clínicos.
The Weil osteotomy is a common technique used in the treatment of lesser metatarsal deformities of the forefoot. In the last years a large amount of papers have been published showing its effectiveness and the complication rates of the Weil-type osteotomy. Although most of studies have shown an effectiveness in pain reduction close to 80-90%, complication rates are also relatively large in some reports. The present paper is intended to review clinical, radiological and cadaveric studies of the Weil osteotomy in an attempt to make a comprehensive review for the reader regarding all aspects of this common used technique.
El tratamiento quirúrgico de la metatarsalgia fue durante muchas décadas un aspecto muy poco definido dentro de la cirugía del pie. Históricamente se han descrito más de 25 procedimientos diferentes en la literatura para el tratamiento quirúrgico de los metatarsianos menores que incluyen procedimientos tan dispares como condilectomías plantares, osteoclasis, osteotomías distales elevadoras, osteotomías distales acortadoras, combinaciones de ambas, osteotomías proximales elevadoras, enclavamientos metatarsianos tipo peg-in hole, colectomías o resección de porciones cilíndricas del metatarsiano y, finalmente, resecciones parciales o totales de la cabeza metatarsiana1. La realización de osteotomías metatarsianas se asoció durante años a malos resultados después de la cirugía. La gran mayoría de estas técnicas se basaban en la realización de una o varias osteotomías altamente inestables sobre los radios menores que se acompañaban de carga inmediata por el paciente y cuyos resultados en el acortamiento o elevación del metatarsiano eran con frecuencia impredecibles.
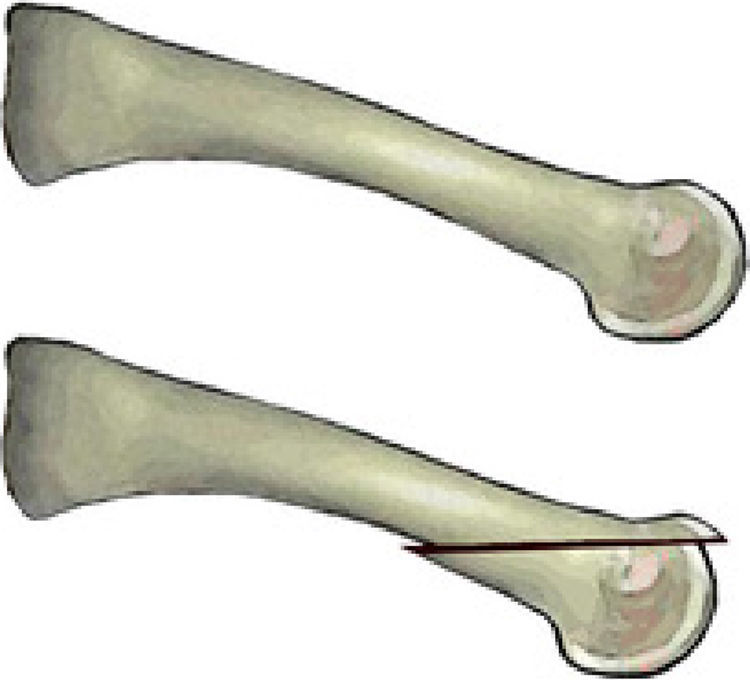
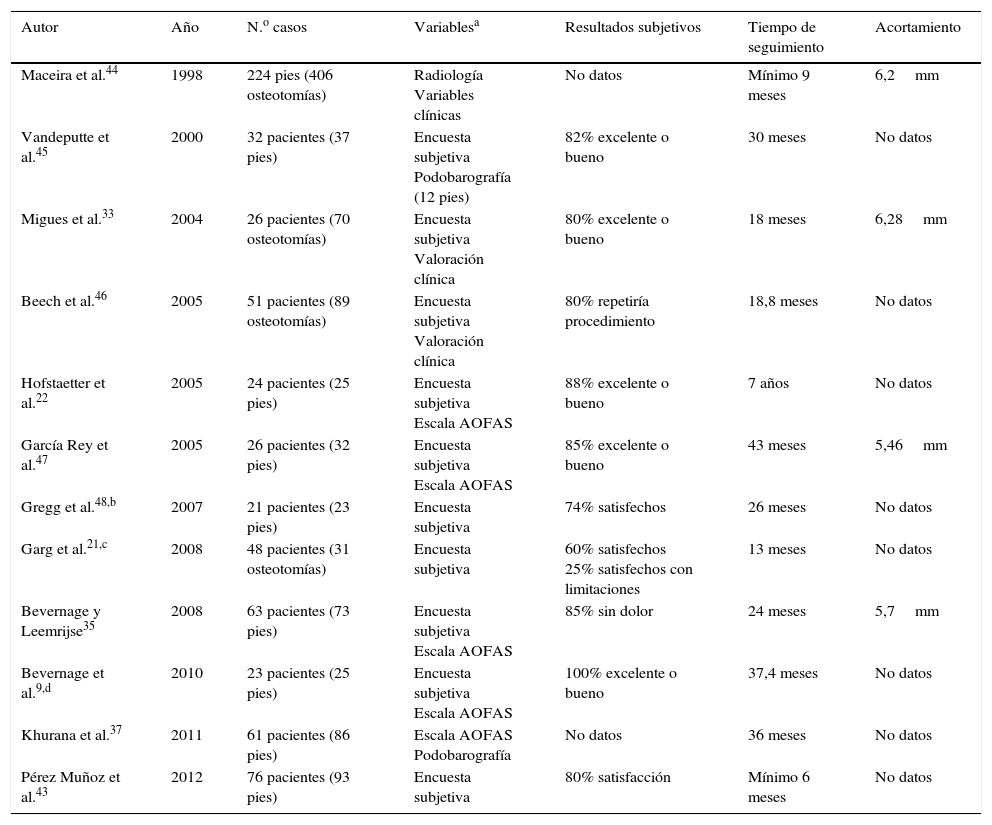
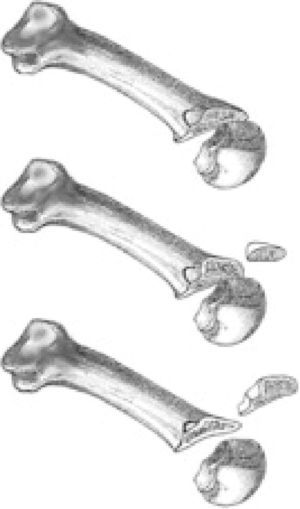
Sin embargo, en los últimos años la osteotomía de Weil ha adquirido gran relevancia en el tratamiento de las alteraciones de los radios menores convirtiéndose en una osteotomía comúnmente utilizada. A pesar de que no existen publicaciones formales en la literatura que detallen el comienzo de esta técnica, Lowell Scott Weil, un podiatra de Chicago, realizó por primera vez esta técnica quirúrgica sobre un paciente real en 19852. La osteotomía estaba pensada inicialmente como un corte paralelo al suelo que permitía acortar el metatarsiano de forma programada (fig. 1). Louis Samuel Barouk, un cirujano ortopédico francés asentado en Burdeos, conoció a LS Weil en un congreso en Chicago donde compartieron experiencias y le habló inicialmente de la osteotomía. En 1992, LS Weil fue invitado por Barouk a un meeting en Burdeos sobre la osteotomía de scarf, y en una cirugía en vivo LS Weil realizó por primera vez esta osteotomía en Europa3. A partir de entonces Barouk acogió esta técnica con gran entusiasmo y comenzó a realizar la técnica de forma sistemática en sus pacientes. La primera publicación formal de la técnica fue realizada en 1996 por el propio Barouk en la revista alemana Orthopade4. A raíz de esta publicación y de los libros posteriores que Barouk escribió sobre la reconstrucción quirúrgica del antepié3,5, la técnica se popularizó en Europa y, actualmente, la osteotomía de Weil es la osteotomía sobre la que más publicaciones a nivel mundial se han realizado en los últimos años en el campo quirúrgico del antepié, principalmente en la literatura ortopédica.
Es la opinión de los autores de esta revisión que las ventajas inherentes a la técnica han acelerado su propagación y diseminación a nivel mundial. Por un lado, la osteotomía de Weil es técnicamente sencilla de realizar y no requiere una curva de aprendizaje muy elevada. Muchas de las osteotomías metatarsianas descritas en la literatura presentaban una complejidad técnica considerable, con curvas de aprendizaje elevadas, y con frecuencia el fracaso de la cirugía se debía a errores propios de la dificultad de la técnica que impedían completar la cirugía de forma correcta. Por otro lado, la osteotomía de Weil realiza un acortamiento programado o predecible de la longitud metatarsiana, siendo a su vez una técnica muy estable que permite la carga inmediata favoreciendo la compresión de la osteotomía y no su distracción. Por primera vez, los cirujanos tenían una técnica con la que se podía calcular de forma precisa y reproducible la cantidad de acortamiento que se quería realizar y al mismo tiempo la técnica era tan estable que permitía la carga inmediata sin miedo a que la cabeza metatarsiana se desplazara elevándose o acortándose de forma no controlada en respuesta a la carga postoperatoria precoz. Este segundo aspecto mitigaba uno de los problemas más importantes que encontraban los cirujanos de pie y tobillo en la cirugía metatarsiana, que era la falta de control en el acortamiento o elevación del metatarsiano una vez sometido a carga6. De esta forma, las propias características de la osteotomía favorecieron su rápida expansión e internacionalización hasta convertirla actualmente en la osteotomía más comúnmente utilizada para el tratamiento de la metatarsalgia a nivel mundial.
La técnica y sus indicacionesLa osteotomía de Weil está diseñada para realizar un acortamiento controlado de la longitud del metatarsiano en el plano transverso, por lo que la indicación primaria de la osteotomía hace referencia a un metatarsiano excesivamente largo con una parábola metatarsiana anormal7. Sin embargo, en los últimos años, las indicaciones de la técnica se han «expandido» y se ha utilizado la osteotomía de Weil para el tratamiento de deformidades posicionales en el plano sagital del dedo acompañadas de luxaciones o subluxaciones metatarsianas3,5 y también para deformidades digitales en el plano transverso8,9. Estas indicaciones se asocian a que la osteotomía de Weil produce una relajación indirecta de las partes blandas por un acortamiento de la longitud del metatarsiano concreto, mejorando así la contractura digital. Igualmente, en los últimos años Maceira ha indicado esta osteotomía en el tratamiento de la metatarsalgia mecánica propulsiva, en lo que este autor ha denominado como «metatarsalgias de tercer rocker» que se producen en la fase propulsiva de la marcha10,11. Esta idea se engloba dentro del estudio mecánico del pie durante el ciclo de la marcha y hace referencia a la aparición de metatarsalgia o dolor metatarsiano debido a una biomecánica anormal en la fase propulsiva o «tercer rocker» y lo diferencia de metatarsalgias producidas en otras fases como la fase de apoyo medio o «segundo rocker». En el «tercer rocker», el talón se levanta del suelo y todo el peso corporal recae en el antepié justo antes de que el talón del pie contralateral contacte con el suelo. Es en este momento cuando alteraciones en la longitud de los metatarsianos menores (p.ej., index minus) muestran su mayor potencial lesivo. Un acortamiento controlado de la longitud metatarsiana de los metatarsianos implicados ayudaría a reducir la presión en la fase propulsiva, y en este aspecto se basa la indicación de la osteotomía para el tratamiento de la metatarsalgia mecánica propulsiva.
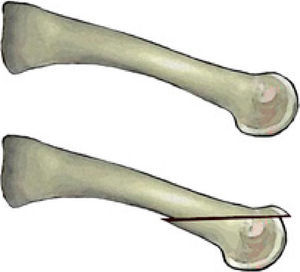
La técnica comienza con el paciente en decúbito supino. Generalmente se suele utilizar anestesia local según la preferencia del cirujano acompañada de sedación consciente o ansiólisis del paciente. Suele ser suficiente un torniquete por encima del tobillo si no se va a realizar ningún otro procedimiento adicional en la zona posterior de la pierna como liberación de la aponeurosis de gastrocnemios. El abordaje es esencialmente dorsal y la incisión se puede realizar justo encima de la articulación metatarsofalángica o en el espacio intermetatarsiano si se van a realizar 2 osteotomías en metatarsianos adyacentes. También se puede optar por una incisión transversa cuando se realizan múltiples osteotomías de Weil en los metatarsianos menores (generalmente 3 o más)12, aunque se puede realizar este abordaje igualmente con incisiones longitudinales en los espacios intermetatarsianos (en 2.o espacio para metatarsianos 2.o y 3.o y en 4.o espacio para metatarsianos 4.o y 5.o)3. En caso de optar por la incisión transversa para múltiples metatarsianos, es aconsejable realizar la incisión transversa más proximal a la interlínea articular de las articulaciones metatarsofalángicas para facilitar una mejor exposición de la cabeza metatarsiana, lo que nos facilitará el trabajo de la fijación de la osteotomía después del acortamiento realizado (fig. 2).
Una vez realizada la incisión se profundiza en la fascia superficial con cuidado de no dañar los paquetes vasculonerviosos hasta alcanzar la fascia profunda que se visualiza con los extensores largo y corto del dedo en la articulación metatarsofalángica. En este punto existen diversas maniobras para exponer la articulación. Por un lado se puede realizar una incisión longitudinal en la articulación medial al extensor largo, lateral al extensor corto o entre el extensor largo y el corto de los dedos. Con esta incisión se abre la articulación y se disecan los ligamentos colaterales para exponer la cabeza metatarsiana en toda su extensión. Otra maniobra consiste en realizar un alargamiento en «Z» de ambos tendones extensores (extensor largo y corto) a dicho nivel de forma conjunta replegando sus cabos distal y proximalmente y liberando así la aponeurosis extensora metatarsofalángica con dicha maniobra. Posteriormente la cápsula articular se puede abrir de forma transversal o en forma de «T» con el brazo vertical orientado proximalmente en la zona metafisodiafisaria del metatarsiano disecando igualmente los ligamentos colaterales hasta exponer la cabeza metatarsiana. Esta maniobra de capsulotomía metatarsofalángica transversal es especialmente indicada si se ha realizado previamente un procedimiento de artroplastia o artrodesis de la articulación interfalángica proximal del dedo en la que se puede replegar proximalmente el cabo proximal del extensor largo de los dedos.
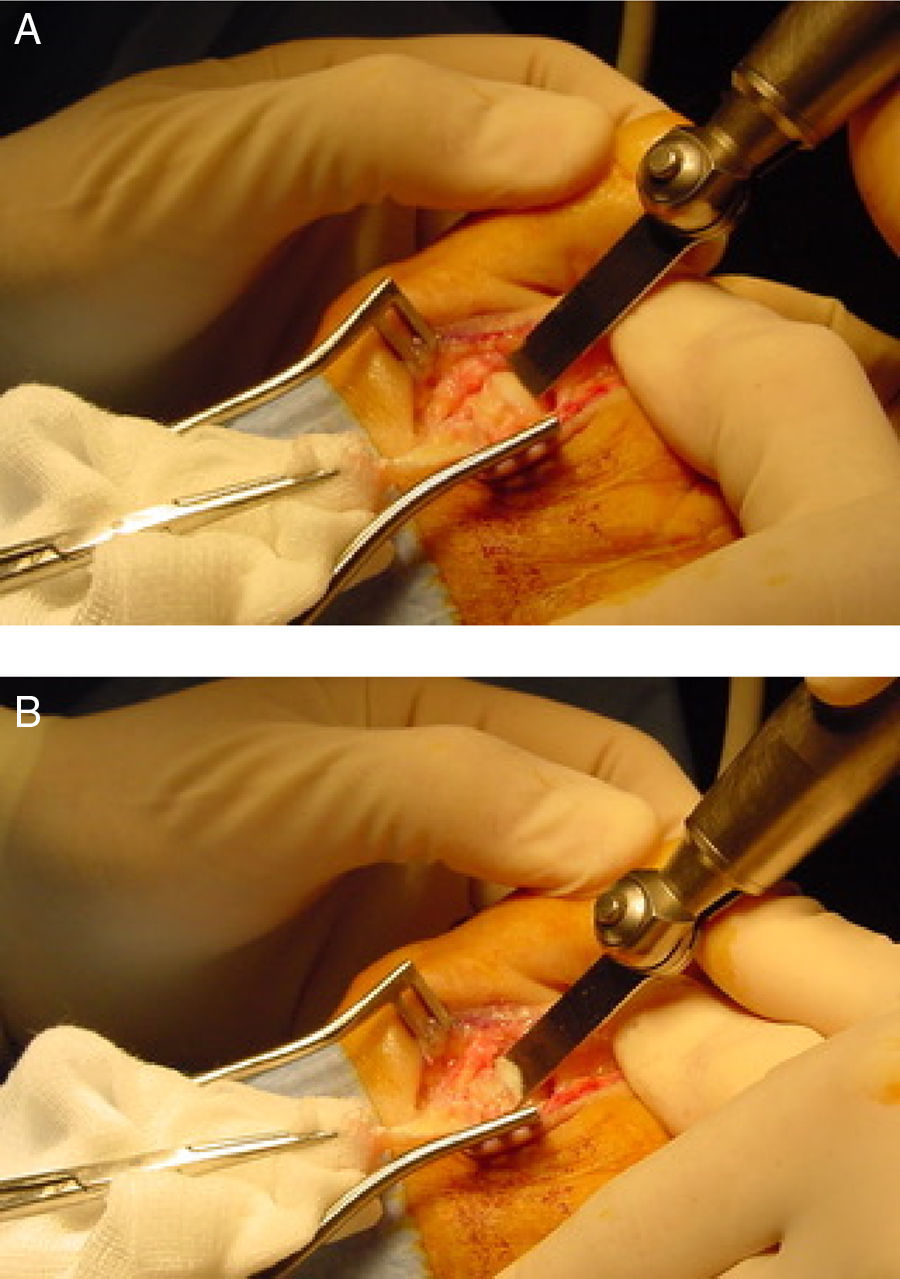
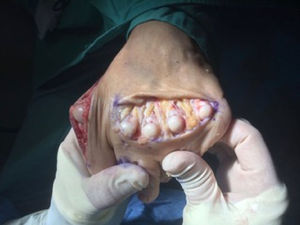
Una vez la articulación está expuesta, el ayudante separa medial y lateral a la cabeza metatarsiana protegiendo los paquetes neurovasculares para que no queden dañados con la hoja de sierra y el cirujano realiza con una mano flexión plantar forzada de la falange proximal consiguiendo una exposición adecuada de la cabeza metatarsiana. Se realiza un corte completo del metatarsiano que comienza en la cabeza metatarsiana, generalmente unos 2mm inferior al borde dorsal del cartílago articular orientando la hoja de sierra lo más paralela posible a la superficie de apoyo (fig. 3). Para ello es importante visualizar y/o palpar la cara plantar del talón y la cara plantar de la zona metatarsiana del paciente a la vez. Es importante que la inclinación de la hoja de sierra sea adecuada para evitar progresar por la diáfisis del metatarsiano sin conseguir acabar la osteotomía proximalmente. Generalmente, esto requiere una inclinación de 10-15° de la hoja de sierra con respecto al plano del suelo y se debe utilizar una hoja de sierra suficientemente larga que permita acabar la osteotomía en la diáfisis plantar del metatarsiano. En el momento en el que la osteotomía se está completando, el cirujano suele notar un aumento en la resistencia derivado de la incursión de la sierra en la cortical plantar del metatarsiano que está siendo atravesada de forma oblicua. Una vez completada la osteotomía, la cabeza metatarsiana casi siempre migra proximalmente «asentándose» en una zona de descompresión. Se comprueba el nivel de acortamiento deseado midiendo los milímetros de acortamiento en el fragmento dorsal de la osteotomía. La cantidad de acortamiento suele medirse preoperatoriamente para determinar el grado de acortamiento adecuado sin alterar la parábola metatarsiana, no obstante, esto debe comprobarse siempre intraoperatoriamente con fluoroscopia o comprobando directamente la longitud de los metatarsianos adyacentes. Si se requieren más de 3mm de acortamiento para los metatarsianos centrales (especialmente 2.o y 3.o), es aconsejable sacar una pequeña loncha o cilindro de hueso preferiblemente del fragmento plantar ya que el fragmento dorsal es mucho menos ancho y quedaría más estrecho, lo que podría dificultar la fijación posterior. Esta modificación es denominada por Barouk como «la doble capa»3. Ya que el corte nunca es estrictamente paralelo al suelo y generalmente está angulado unos 10-15° con respecto a este, la traslación hacia proximal de la cabeza metatarsiana va asociada a cierto grado de plantarflexión del fragmento capital. Generalmente esta plantarflexión no es clínicamente relevante si el desplazamiento es pequeño. Sin embargo, en desplazamientos más grandes (generalmente mayores de 3mm) esta idea de «doble capa» permite elevar la cabeza y compensar la plantarflexión asociada a acortamientos más importantes.
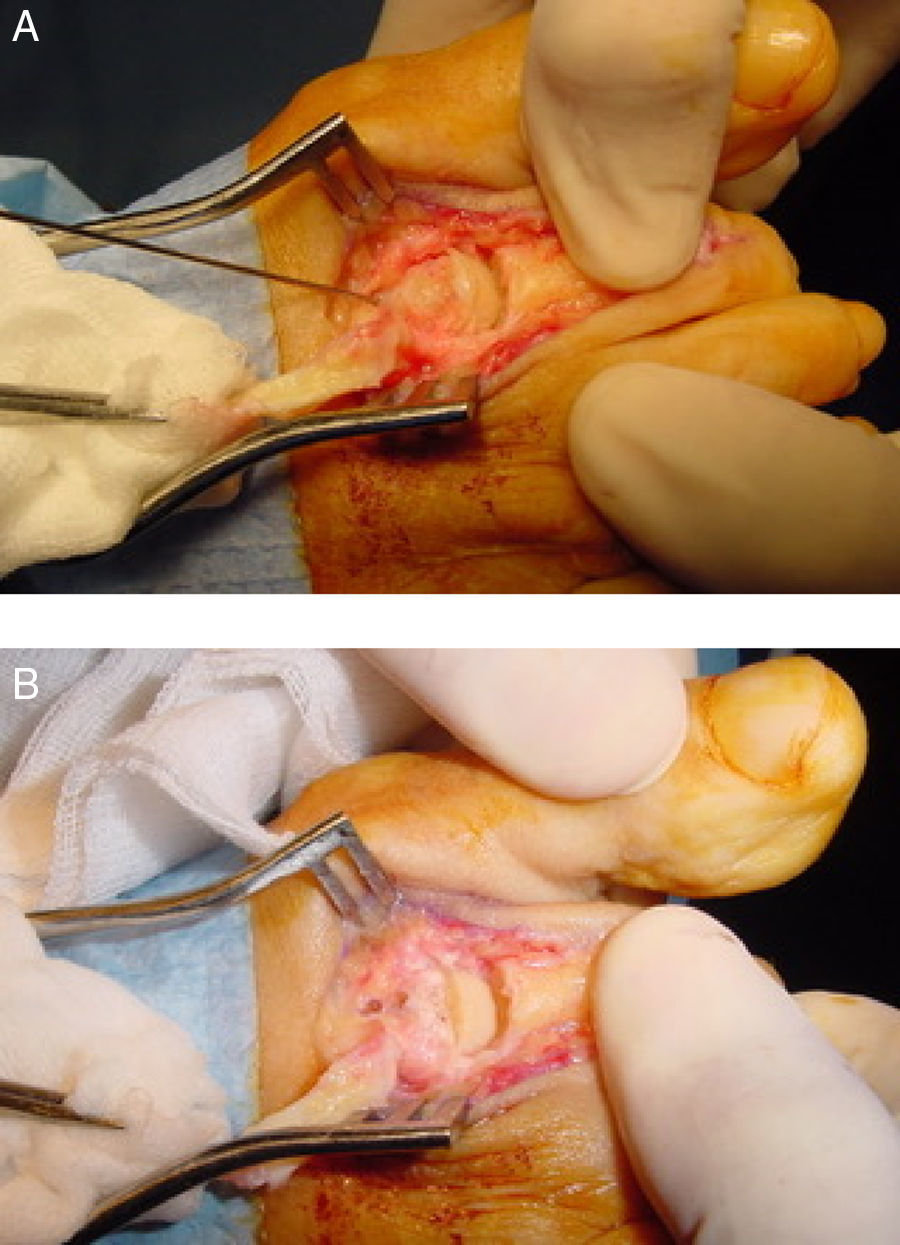
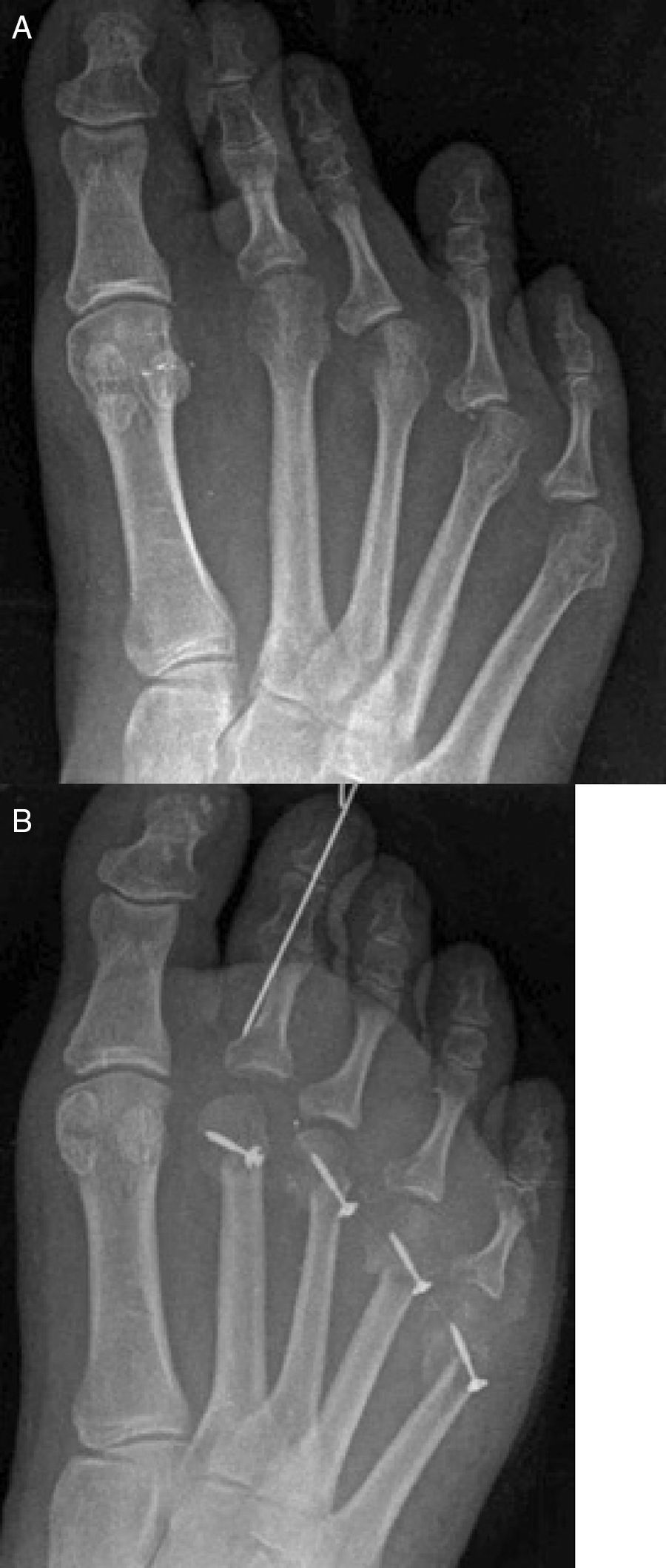
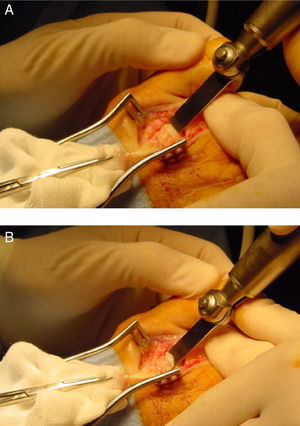
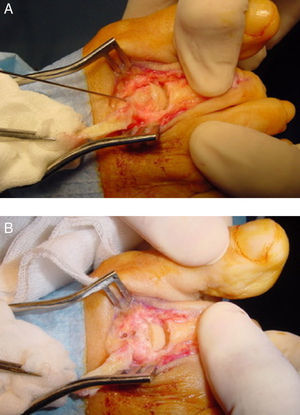
Una vez que la cabeza metatarsiana es desplazada la cantidad deseada, la fijación de la osteotomía puede realizarse con diversos métodos, como 2 agujas Kirschner lisas enterradas (absorbibles o no absorbibles) o percutáneas, paralelas o cruzadas, una aguja roscada enterrada o tornillos que pueden ser de 2,0mm (minifragment set) con técnica non-lag, tornillos de 2,4mm canulados (tipo Herbert) o tornillos autorrompibles especialmente diseñados para la fijación de esta osteotomía. Debido a la estabilidad inherente de la técnica, cualquiera de estos métodos de fijación es factible aportando estabilidad muy aceptable a la osteotomía13. La técnica de fijación consiste en realizar plantarflexión forzada de la articulación metatarsofalángica en cuestión, de tal forma que la falange proximal realiza fuerza de plantar a dorsal sobre la cabeza metatarsiana comprimiendo así la osteotomía. En esa posición se realiza la fijación con cualquiera de los métodos antes mencionados. En caso de utilizarse un tornillo puede utilizarse una aguja Kirschner a modo de fijación temporal de la osteotomía colocándola más proximal al lugar de la colocación del tornillo, aunque en la experiencia de los autores este paso no es estrictamente imprescindible. Finalmente, la prominencia de hueso dorsal se elimina con un alicate tipo rongeur con objeto de dejar una forma más anatómica de la cabeza metatarsiana que permita una flexión dorsal de la falange proximal correcta (fig. 4).
Fijación de la osteotomía. A) Aguja Kirschner temporal previa a la colocación final de la fijación. B) Fijación final de la osteotomía, en este caso con la colocación de 2 agujas Kirschner absorbibles de forma paralela. Se ha retirado el reborde dorsal dando un aspecto más redondeado a la cabeza metatarsiana.
Después de lavar la zona se realiza el cierre secuencial de la herida. El plano capsulotendinoso sobre la articulación metatarsofalángica puede cerrarse con sutura de 3/0 absorbible o, en la experiencia de los autores, puede quedarse sin cerrar con los cabos tendinosos sobrepuestos. En caso de suturar dicho plano se recomienda posicionar el dedo en posición de sobrecorrección en flexión plantar para realizar la sutura. El cierre de subcutáneo y piel debe realizarse de forma habitual siguiendo las preferencias del cirujano. Sutura absorbible continua para el tejido subcutáneo de 4/0 y subcuticular de 5/0 en piel es una buena forma de cierre permitiendo al paciente mojar la herida de forma temprana y sin necesidad de retirar los puntos posteriormente.
ModificacionesEn los últimos años se han descrito varias modificaciones a esta técnica, como la osteotomía triple de Weil o Weil en tres pasos14, tilt up, tilt down2 o la traslación medial o lateral de la cabeza, entre otras9,15. La modificación de Weil en tilt up consiste en realizar la osteotomía tal y como se ha descrito anteriormente haciendo una doble capa, pero realizando un segundo corte en forma de cuña con el vértice en la zona distal y la base de la cuña en la zona proximal. La indicación más importante de esta modificación es elevar la cabeza metatarsiana en casos de cóndilos plantares prominentes o lesiones de tipo IPK en parábolas metatarsianas correctas. La modificación de Weil en tilt down consiste en realizar una cuña exactamente contraria al tilt up, de tal forma que el ápex de la cuña triangular sea proximal y la base sea distal. La idea teórica de esta modificación es «rotar» el cartílago efectivo de la cabeza metatarsiana con idea de evitar la dorsiflexión del dedo y evitar así deformidades postoperatorias en dedos flotantes3.
Por su parte, la traslación medial o lateral de la cabeza metatarsiana tiene su indicación en la corrección de las deformidades digitales en el plano transverso, como deformidades en aducción o abducción de los dedos. Consiste en trasladar la cabeza entre un tercio o la mitad de su tamaño en el plano transverso para intentar corregir la deformidad8. Si la deformidad del dedo es en aducción, la traslación de la cabeza se realiza en dirección medial y si la deformidad del dedo es en abducción, la traslación de la cabeza se realiza en dirección lateral. La idea es acortar el metatarsiano y trasladar la cabeza metatarsiana para colocarla debajo de la base de la falange con el objetivo de corregir la deformidad de la misma forma que se realiza la corrección en el hallux valgus mediante osteotomías tipo scarf o austin para cerrar el ángulo intermetatarsiano9 (fig. 5).
A y B) Imágenes pre y postoperatorias de un caso con osteotomías de Weil de 2.o a 5.o metatarsianos en las que se realizó traslación medial de la cabeza metatarsiana para corregir la deformidad en aducción de los dedos acompañada de transposición de Haddad51.
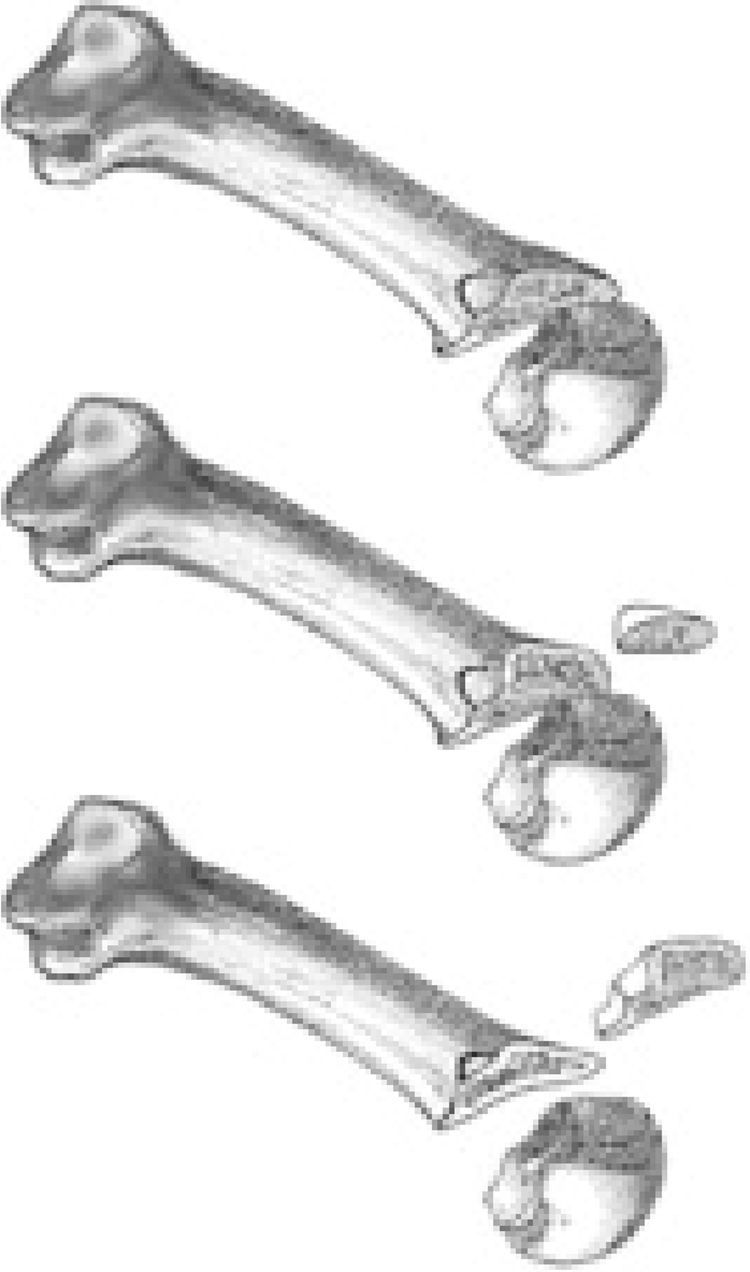
No obstante, la modificación más utilizada es la modificación de Maceira o la osteotomía de Weil triple o Weil en tres pasos14. Esta modificación consiste en la realización de 3 cortes sobre el metatarsiano con la idea de extraer un cilindro de la diáfisis metatarsiano distal. Una vez expuesta la cabeza metatarsiana de la misma forma que se ha descrito para realizar la osteotomía de Weil simple, se realiza un primer corte completo de cortical a cortical comenzando justo proximal al cartílago articular de la cabeza metatarsiana (en este caso la osteotomía es extraarticular). La orientación de este primer corte es levemente más inclinada con respecto al plano del suelo que la orientación de la osteotomía de Weil simple con objeto de acabar la osteotomía plantarmente salvando los cóndilos plantares de la cabeza metatarsiana. La orientación exacta es variable en cada individuo dependiendo de la inclinación del metatarsiano y de la morfología de la cabeza metatarsiana. A continuación se realiza un segundo corte proximalmente sobre el metatarsiano de forma perpendicular al suelo (de dorsal a plantar) con la idea de acortar la longitud del metatarsiano los milímetros que previamente hayan sido planificados en el preoperatorio. Finalmente, se realiza un tercer corte completo de dorsal a plantar en el mismo borde dorsal donde se realizó el segundo corte pero con una inclinación paralela al primer corte. El fragmento de hueso suelto se extrae y se aposiciona la cabeza con la diáfisis del metatarsiano (fig. 6). Se realiza fijación de la osteotomía mediante cualquiera de las técnicas anteriormente descritas. La fijación de la osteotomía con esta modificación es técnicamente más compleja por dos motivos. En primer lugar, los cortes proximales hacen que la diáfisis metatarsiana se estreche proximalmente haciendo que la zona de fijación proximal sea menos ancha y, en segundo lugar, la oblicuidad del corte hace más difícil colocar la fijación interna perfectamente perpendicular a la osteotomía. La consecuencia más evidente de esta modificación es que realiza un acortamiento controlado junto con elevación de la cabeza metatarsiana. Al extraer un cilindro de hueso la cabeza metatarsiana queda más acortada y elevada respecto a su posición inicial. Esta elevación es una elevación coaxial al eje del metatarsiano, por lo que la cantidad exacta de elevación realizada depende de la inclinación del metatarsiano con respecto al suelo, la cual puede ser muy diferente de pacientes con pies planos a pacientes con pies cavos.
Complicaciones y análisis mecánico de la osteotomíaA raíz de que la técnica se hiciera más popular en la década del 2000 y su uso se expandiera de forma masiva, aparecieron igualmente complicaciones asociadas a la osteotomía como son la presencia de dedos flotantes, metatarsalgia de transferencia, recidiva de la lesión o del dolor metatarsiano y uniones retrasadas o no uniones, entre otras. Highlander et al.16 publicaron en 2011 una revisión sistemática acerca de las complicaciones de la osteotomía de Weil en los estudios clínicos publicados en la literatura hasta esa fecha. Las complicaciones encontradas por orden de aparición fueron las siguientes: 36% de dedos flotantes, 15% de recidivas, 7% de lesiones de transferencia y 3% de unión retrasada, no unión o mal unión (reportadas estas 3 últimas de forma conjunta). Debido a su amplia superficie de contacto y a la estabilización de la osteotomía mediante sistemas de fijación junto con la carga del paciente, el índice reportado de no uniones o uniones retrasadas es realmente escaso (0-2%) y algunos trabajos no han encontrado diferencias en los resultados clínicos postoperatorios entre usar fijación y no usar fijación para la osteotomía de Weil17.
Sin embargo, las otras complicaciones reportadas pueden ser explicadas a través de un análisis mecánico de la osteotomía. La combinación de diferentes variables como la orientación de la osteotomía junto con la cantidad de acortamiento y junto con las diferentes modificaciones realizables son aspectos críticos para entender el efecto mecánico final en el metatarsiano o metatarsianos operados con respecto al plano del suelo y al plano de los otros metatarsianos adyacentes.
Lowet Scott Weil describió la osteotomía como una osteotomía paralela a la superficie del suelo de tal forma que el desplazamiento hacia proximal del fragmento distal produciría un acortamiento del metatarsiano sin plantarflexionar ni elevar la cabeza metatarsiana respecto al resto de metatarsianos. Es por ello que, para que el corte pudiera ser paralelo a la superficie de apoyo, es necesario comenzar la osteotomía intraarticularmente, aproximadamente a unos 2mm por debajo del cartílago articular de la cabeza metatarsiana dorsal (fig. 3). Si la osteotomía se realiza extraarticularmente (dorsal al cartílago de la cabeza metatarsiana) y de forma paralela al suelo, el corte se prolongará a lo largo de toda la diáfisis metatarsiana entrando en la articulación metatarsocuneana sin poder completar la osteotomía. Esta idea del corte paralelo al suelo ha sido un aspecto muy discutido de la técnica, que ha promovido la aparición de diversas modificaciones. En el 2001, Trnka et al.18 llevaron a cabo uno de los primeros estudios de laboratorio sobre la osteotomía de Weil en el que realizaron la osteotomía sobre 2 cadáveres y también sobre diferentes modelos óseos para observar el efecto mecánico de la osteotomía. Este estudio destacó dos aspectos importantes de la osteotomía de Weil. El primero fue la imposibilidad de realizar la osteotomía a un ángulo menor de 25° con respecto a la diáfisis metatarsiana. Según estos autores, se necesitó un ángulo mayor de 25° en los modelos óseos utilizados para que la hoja de la sierra utilizada pudiera acabar la osteotomía saliendo por la cortical plantar del metatarsiano. Una inclinación menor de 25° respecto a la diáfisis metatarsiana propiciaba que la hoja de sierra progresara en la diáfisis metatarsiana, con la consiguiente imposibilidad de finalizar la osteotomía plantarmente. Si extrapolamos estos datos con el valor medio de inclinación del segundo metatarsiano, que es de 15° con respecto al suelo5, resultaría imposible realizar la osteotomía de Weil paralela al suelo y en el caso del segundo metatarsiano la inclinación final de la osteotomía sería de 10°, como mínimo, para poder acabar la osteotomía por la zona plantar del metatarsiano. Esta inclinación predice un efecto plantarflexor de la osteotomía que se acentúa cuanto mayor es el desplazamiento proximal del fragmento distal y cuanto menor es la inclinación del metatarsiano con el suelo, especialmente en los metatarsianos tercero, cuarto y quinto cuya inclinación es generalmente menor de 15°.
En resumen, estos autores señalaron la imposibilidad de realizar un corte paralelo al suelo y es la primera publicación que muestra la inherente plantarflexión que se asocia al desplazamiento proximal de la cabeza del metatarsiano con la osteotomía de Weil. Esta plantarflexión no parece tener repercusiones clínicas importantes cuando el desplazamiento proximal del metatarsiano es leve, generalmente menor de 3mm, aunque algunos autores hablan de hasta 5mm19. Sin embargo, acortamientos más grandes de 3mm podrían conllevar una plantarflexión del fragmento proximal que clínicamente podría ser relevante2,5. Es en estos casos en los que se han propuesto modificaciones como doble capa o la osteotomía triple de Weil para compensar la plantarflexión asociada3,14,20.
La realización de una doble capa produce una elevación coaxial de la cabeza metatarsiana que compensa la plantarflexión asociada con el acortamiento de la osteotomía, mientras que la realización de una osteotomía triple de Weil (resección de cilindro metatarsiano) produce a la vez acortamiento y elevación, por lo que en esos casos no es necesario desplazar aún más en acortamiento la cabeza metatarsiana sobre la diáfisis14. Garg et al.21 realizaron la osteotomía triple de Weil en 48 pacientes en los que observaron que un acortamiento mayor de 2mm producía una transferencia de cargas «inaceptable» al metatarsiano adyacente y que requería «tocar» u operar dicho metatarsiano para evitar la sobrecarga. Dicha transferencia venía dada por el acortamiento y la elevación conjunta que producía la técnica, dejando la cabeza más acortada y más elevada en el plano frontal sobre el resto de cabezas metatarsianas. El problema principal de estas modificaciones está en la dificultad para conocer de forma exacta los milímetros de doble capa o de cilindro metatarsiano que es necesario extraer para compensar la plantarflexión asociada al acortamiento de la osteotomía. Hasta la fecha, este aspecto sigue siendo un punto oscuro de la técnica que necesita ser estudiado más extensamente, especialmente cuando se realizan osteotomías en varios metatarsianos a la vez. Todos estos aspectos son debatidos más profundamente en el siguiente apartado de la revisión.
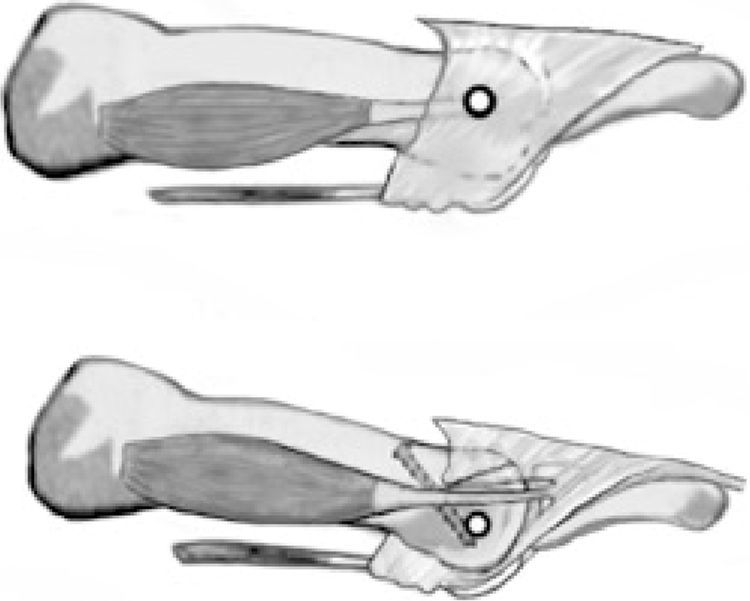
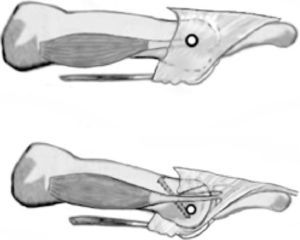
El segundo aspecto que señalaron Trnka et al.18 en su publicación intentaba explicar la etiología de la complicación del dedo flotante tras la osteotomía de Weil, tan comúnmente reportada en los estudios clínicos. Según estos autores, la traslación proximal de la cabeza metatarsiana y la plantarflexión asociada a este desplazamiento producía una modificación de la posición del eje de rotación de la articulación metatarsofalángica con respecto al tendón de los músculos interóseos. En esta nueva situación, los autores estimaron que los tendones de los músculos interóseos pasaban de estar en una posición inferior al eje de rotación de la articulación metatarsofalángica (realizando flexión plantar) a colocarse en una posición superior del eje (pasando ahora a realizar flexión dorsal de la articulación), contribuyendo a la deformidad en extensión que se observa posterior a la realización de la osteotomía de Weil (fig. 7). Este razonamiento ha sido empleado comúnmente en la comunidad ortopédica22 para poder explicar el elevado índice de dedos flotantes que aparece tras la cirugía de Weil en la literatura.
Efecto mecánico de la osteotomía sobre la orientación del eje de la articulación metatarsofalángica con respecto a los tendones interóseos descrito por Trnka et al.18.
Sin embargo, la presencia de dedos flotantes después de la osteotomía de Weil parece ser un aspecto más complejo y no muy bien entendido de la técnica. Garg et al.21 publicaron un estudio sobre 48 pacientes en los que realizando la osteotomía triple de Weil (en la que la posición del eje de la articulación metatarsofalángica no varía en relación con los tendones de los músculos interóseos) mostraron un índice de dedos flotantes en el postoperatorio (27,1%) similar al reportado en otros estudios en los que se realizó la osteotomía de Weil simple. Igualmente, estos autores observaron que la presencia de dedos flotantes disminuía con el tiempo de seguimiento de los pacientes y que los pacientes con menos tiempo de evolución presentaban mayor índice de deformidad que los pacientes con más tiempo de evolución (41,2% vs. 17,6%). Los propios autores reconocían en su artículo que este hallazgo contradice la teoría de que la aparición de dedos flotantes viene determinada por el cambio de equilibrio de los músculos interóseos de plantarflexores a dorsiflexores metatarsofalángicos propuesto por Trnka et al.18. Igualmente, Pascual et al.23 realizaron un análisis retrospectivo de 25 casos intervenidos mediante la osteotomía de Weil simple (8 casos) u osteotomía triple de Weil (17 casos) en los que no encontraron diferencias con respecto a la aparición de dedos flotantes en ambos grupos.
Otros autores han sugerido otros factores en la presencia de deformidad en flexión dorsal persistente después de la osteotomía, como es la relajación de las partes blandas plantares24. Es importante entender que la principal fuerza plantarflexora en la articulación metatarsofalángica viene derivada de la fascia plantar con su inserción en la placa flexora a través del mecanismo de windlass invertido25,26. De hecho, se han reportado casos de deformidad digital en extensión como consecuencia de la sección de la fascia plantar27. El acortamiento de los metatarsianos mediante la osteotomía de Weil, especialmente en acortamientos importantes superiores a 5-6mm, relaja las partes blandas plantares debilitando la fuerza plantarflexora de la fascia plantar sobre la articulación metatarsofalángica. Esta disminución de los momentos plantarflexores sobre la articulación metatarsofalángica hace que el mecanismo de windlass invertido sea menos eficaz en los metatarsianos acortados, permitiendo que el dedo quede desplazado hacia dorsiflexión en el postoperatorio inmediato. Pérez et al., en un estudio cadavérico, confirmaron esta hipótesis mostrando que la osteotomía de Weil producía una deformidad metatarsofalángica en flexión dorsal que se corregía al retensar la placa flexora24. Los autores de la presente revisión están de acuerdo con esta última explicación y en su experiencia la deformidad de dedo flotante después de la osteotomía de Weil tiende a reducirse con el tiempo (6-12meses) llegando en la mayoría de los casos a desaparecer a largo plazo, lo que podría explicarse como un proceso de adaptación de la fascia plantar a una nueva situación de acortamiento del metatarsiano.
Unido a todo esto, existen dos consideraciones más a tener en cuenta con respecto a la deformidad postoperatoria en dedos flotantes. La primera es que el cirujano tiene que valorar la presencia de una deformidad preoperatoria en dedo flotante que posiblemente no se corrija únicamente con la realización de la osteotomía. En muchos de los casos en los que se aplica esta técnica existe luxación o subluxación metatarsofalángica previa en los que el dedo se encuentra clínicamente en posición flotante. La técnica de Weil realiza un acortamiento del metatarsiano o acortamiento con elevación, pero no ejerce ninguna fuerza plantarflexora sobre la articulación metatarsofalángica, que generalmente está debilitada por atenuación o rotura de la placa flexora previa a la intervención en estos casos. Si no se aplica ninguna otra técnica que ayude a plantarflexionar el dedo como trasposición del flexor largo de los dedos28,29 o la propia reparación de la placa flexora30-32, el resultado natural después de la cirugía es que el dedo quede en una posición de flexión dorsal que es la misma que tenía preoperatoriamente. Es en esos casos en los que, según la opinión de los autores, la osteotomía de Weil deja casos de dedos flotantes persistentes que no mejoran con el tiempo, pero la realidad es que ya estaban flotantes antes de la cirugía.
La segunda consideración con respecto a la presencia de dedos flotantes en el postoperatorio es la realización conjunta de procedimientos en el dedo como artrodesis en la articulación interfalángica proximal o distal. Migues et al. publicaron un estudio clínico de 70 osteotomías de Weil en 26 pacientes33, en los que encontraron una asociación estadísticamente significativa de la presencia de dedos flotantes postoperatorios en los casos en los que se habían realizado la osteotomía conjuntamente con artrodesis de la articulación interfalángica proximal del dedo en comparación con los casos en los que únicamente habían realizado la osteotomía de Weil sin procedimientos de artrodesis en las articulaciones interfalángicas (50% vs. 15%). La realización conjunta de la osteotomía de Weil junto con artrodesis de la articulación interfalángica proximal suele ser bastante común, especialmente en casos de deformidad digital, luxación metatarsofalángica y/o deformidades digitales en el plano transverso. Por un lado, la artrodesis ayuda a estabilizar la articulación interfalángica corrigiendo la posición del dedo y, al mismo tiempo, la fusión realizada convierte la fuerza plantarflexora sobre la articulación interfalángica proximal del flexor corto en fuerza plantarflexora directa sobre la articulación metatarsofalángica, lo que igualmente ayuda a estabilizar la articulación metatarsofalángica plantarmente. Sin embargo, para conseguir estos efectos es necesario sacrificar la movilidad de la articulación interfalángica proximal. En muchas ocasiones un dedo en posición levemente flotante se podría compensar con cierta plantarflexión de la articulación interfalángica proximal haciendo que la punta distal del dedo toque el suelo. Cuando esta articulación está artrodesada, el dedo queda en una posición más recta y pierde su capacidad de compensación en esta articulación, impidiendo que la punta del dedo toque el suelo. Es por esto que la realización de artrodesis interfalángica proximal asociada a la osteotomía de Weil colabora en la aparición de dedos flotantes al dejar postoperatoriamente un dedo recto y rígido e impedir que el dedo pueda plantarflexionar en la articulación interfalángica proximal.
Con todos estas ideas, parece evidente que la biomecánica de la articulación metatarsofalángica después de la osteotomía de Weil necesita ser más estudiada y puede ser que el cambio en el eje de la articulación con respecto a los tendones interóseos después de la osteotomía pueda influir en el desarrollo de dedos flotantes, pero es muy posible que otros factores como la relajación de la fascia plantar, la presencia de dedos flotantes previos a la cirugía o la realización conjunta de osteotomía de Weil junto con artrodesis de la articulación interfalángica proximal sean factores que también influyan en su desarrollo.
Descompresión longitudinal, múltiples Weil y parábola metatarsianaProbablemente haya sido Barouk el cirujano que mejor haya sabido aplicar la osteotomía de Weil para la reparación de deformidades moderadas y severas del antepié. Para este autor, la osteotomía de Weil de los metatarsianos menores tiene una importancia capital en el tratamiento de deformidades severas del antepié con subluxaciones o luxaciones completas de las articulaciones metatarsofalángicas. En este sentido, el concepto de «descompresión longitudinal» del antepié es uno de los pilares básicos de la reconstrucción preconizada por Barouk y por el propio Weil3.
Es la opinión de los autores de la presente revisión que las deformidades más comunes de los radios menores como los dedos en garra o martillo, especialmente cuando van acompañados de luxación o subluxación metatarsofalángica, presentan un componente de acortamiento de las partes blandas (tendones, ligamentos, piel…) sobre segmentos óseos que funcionalmente resultan «demasiado largos». Este componente de tensión o acortamiento mantenido durante años en las partes blandas es clave para entender el proceso etiopatogénico de las deformidades de antepié y se vuelve más severo según la deformidad progresa. El desajuste de longitud que se establece en el antepié entre las partes blandas y los segmentos óseos va agravándose con el paso de los años y contribuye a mantener las deformidades, especialmente en casos de luxaciones o subluxaciones metatarsofalángicas que acaban realizando fuerzas retrógradas de las bases de las falanges proximales plantarflexionando las cabezas metatarsianas y aumentando la presión de la cabeza metatarsiana sobre el suelo. A pesar de que puede ser un aspecto más debatible, es también la opinión de los autores de este trabajo que las deformidades del primer radio como el hallux valgus comparten etiología con estas deformidades de los metatarsianos menores presentando un componente de acortamiento de las partes blandas o un «sobrealargamiento» de segmentos óseos implicados. Con esta idea en mente, y de un modo simplista, podríamos decir que el abordaje terapéutico de las deformidades del antepié presentaría dos vertientes básicas, o bien realizar un alargamiento de las partes blandas implicadas (liberación de ligamentos, tenotomías o alargamientos tendinosos, plastias de piel alargadoras, etc.), o bien realizar un acortamiento de las partes óseas implicadas (una tercera vertiente haría referencia a utilizar ambos conceptos alargando las partes blandas contracturadas y acortando los segmentos óseos). Independientemente de cuál sea el abordaje más ideal para cada caso, es en este contexto donde adquiere relevancia la idea de realizar una descompresión longitudinal del antepié mediante osteotomías de Weil múltiples en varios metatarsianos. Los autores de la presente revisión están de acuerdo con la idea básica acerca de la utilidad de esta técnica en el concepto de «descompresión» aplicado a las deformidades del antepié.
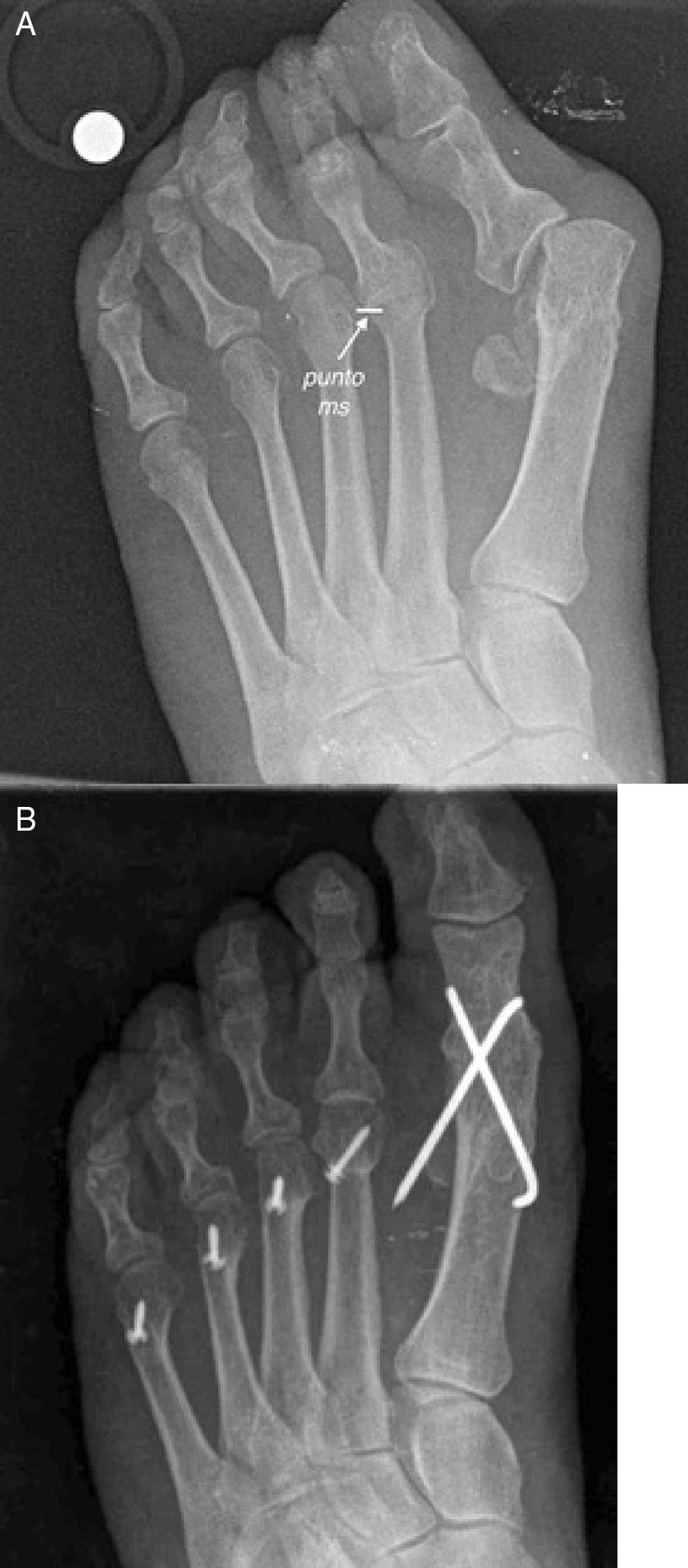
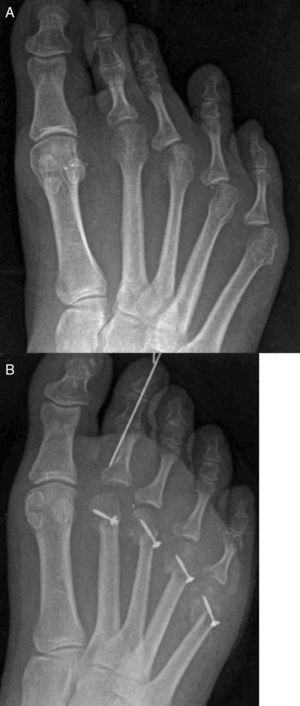
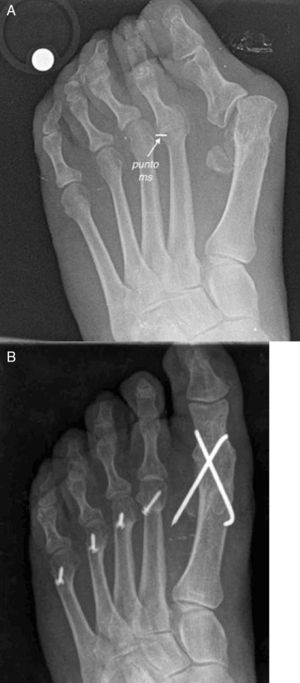
Para llevar a cabo este concepto de descompresión, Barouk desarrolló la idea del «punto ms» o punto de máxima deformidad3. Esta idea consiste en identificar en la radiografía dorsoplantar en carga del paciente el punto más proximal de la base de la falange en la articulación metatarsofalángica con mayor grado de deformidad en desviación/luxación (fig. 8). Este punto de máxima deformidad indica el nivel de contractura máximo de las partes blandas del antepié e indica la cantidad de descompresión necesaria para solucionar la luxación o subluxación articular en dicho radio. Una vez identificado el «punto ms» se mide la distancia que existe desde el punto más distal de la cabeza metatarsiana de dicho metatarsiano hasta el «punto ms» y de esta forma se cuantifica la cantidad de acortamiento necesario para poder reducir la deformidad metatarsofalángica existente en dicha articulación. Este concepto es especialmente relevante a la hora de reparar luxaciones y/o subluxaciones metatarsofalángicas, ya que permite calcular de forma exacta el acortamiento necesario para reducir la deformidad en un radio concreto.
A) Imagen preoperatoria de un paciente con deformidades en luxación de la 2.a articulación metatarsofalángica. Obsérvese el «punto ms» señalado como el punto de mayor deformidad de la base de la falange con respecto a la cabeza metatarsiana. Este punto da una referencia de la cantidad de acortamiento necesario para corregir la deformidad. B) A raíz del concepto del «punto ms» se calcula la cantidad de acortamiento necesario y se reestablece una nueva parábola metatarsiana.
Sin embargo, una vez realizado el acortamiento en un metatarsiano aislado, es posible que la parábola metatarsiana quede desestructurada y este metatarsiano pierda carga, fundamentalmente en la fase propulsiva («tercer rocker»), trasladando esta carga a metatarsianos adyacentes que ahora han quedado más largos con respecto al metatarsiano acortado. Por ello, este abordaje supone en muchos casos la necesidad de realizar cirugía en metatarsianos no sintomáticos para reestablecer posibles desajustes que se puedan producir en la parábola metatarsiana (fig. 8). Es decir, la idea básica final consiste en realizar acortamientos en los metatarsianos menores (sintomáticos y no sintomáticos) con el objetivo de restaurar una parábola metatarsiana correcta tomando como referencia inicial de acortamiento el «punto ms» o punto de mayor deformidad en la articulación metatarsofalángica del antepié con mayor grado de desviación/luxación para conseguir «descontracturar» dicha articulación y, de paso, todo el antepié. Este es, ciertamente, el punto más difícil de asimilar para los clínicos, cirujanos y especialistas en el pie en general. La tendencia universal, especialmente en cirugía, ha sido pensar que «lo menos es más», por lo que lógicamente no es sencillo de entender inicialmente que para corregir la deformidad de una articulación metatarsofalángica sea necesario realizar múltiples osteotomías en el antepié para producir una descompresión longitudinal. Es una idea actualmente aceptada por muchos cirujanos y por los autores de esta revisión que este abordaje, a pesar de alargar la recuperación postoperatoria del paciente y añadir los riesgos inherentes de una cirugía más agresiva, aporta resultados más fiables y predecibles en la corrección de las deformidades del antepié a largo plazo. Por un lado, se consigue descontracturar todas las articulaciones metatarsofalángicas del antepié, tanto las que tienen un proceso de luxación como aquellas que no lo tienen pero que presentan deformidad y probablemente podrían desarrollarlo en un futuro. Por otro lado, los metatarsianos no sintomáticos adquieren una longitud adecuada con respecto a los metatarsianos acortados consiguiendo un buen reparto de cargas para así evitar un problema de metatarsalgia de transferencia en el futuro.
No obstante, ¿cuál es la nueva parábola metatarsiana correcta que se va a construir? Prácticamente toda la literatura ortopédica se centra en el trabajo de Maestro et al.34 para definir el concepto de la parábola metatarsiana correcta o «armoniosa» como referencia a la hora de planear una cirugía que requiera una reconstrucción de la parábola metatarsiana. En el año 2003, Maestro et al. publicaron un trabajo en Foot and Ankle Clinics of North America con el objetivo de identificar un morfotipo ideal de parábola metatarsiana que sirviera de guía o de referencia en los casos en los que era necesario reconstruir la parábola metatarsiana quirúrgicamente en pacientes con deformidades severas del antepié34. Por un lado, el artículo relata un primer estudio inicial que realizaron los autores en 1995 en el que analizaron las radiografías dorsoplantares de 40 pies «normales» (no especifican en cuántos pacientes) con una edad media de 55 años, y en los que encontraron que las cabezas de los metatarsianos menores se encontraban posicionadas una con respecto a la otra en una progresión geométrica de razón 2. Concretamente, Maestro et al. encontraron la posición de la cabeza del segundo metatarsiano 3,37mm más larga que la cabeza del tercer metatarsiano, la cabeza del tercer metatarsiano 6,54mm más larga que la cabeza del cuarto metatarsiano y la cabeza del cuarto metatarsiano 12mm más larga que la cabeza del quinto metatarsiano. Junto a este primer estudio, los autores describen en su manuscrito un segundo estudio en el que estudiaron un total de 84 pies «normales» (tampoco especifican en cuántos pacientes) en el que utilizaron 34 pies del estudio anterior (media de edad de 55,2 años) a los que añadieron 50 pies con una edad media de 30,3 años. Con las radiografías de estos 84 pies, los autores identificaron 4 morfotipos principales de parábolas metatarsianas. El primero de ellos (presente en un 31%) fue denominado como normal o «armonioso» y se caracteriza por una progresión geométrica de factor 2 de las cabezas metatarsianas (p.ej., 2-4-8, 3-6-9, etc., con una tolerancia del 20%). Los otros 3 morfotipos fueron considerados como «no armoniosos» y se caracterizaban por presentar: a) un segundo y tercer metatarsianos excesivamente largos (30%), b) un acortameinto de cuarto y quinto metatarsianos (37%), y c) un primer metatarsiano excesivamente largo (2,4%). Maestro et al. recomiendan finalmente adherirse al concepto de parábola metatarsiana «armoniosa» en la planificación preoperatoria de los casos que requieran una reconstrucción completa de la parábola metatarsiana34.
Barouk acogió esta idea de Maestro et al. y actualmente es aceptada la idea de planear la reconstrucción del antepié de tal forma que primer y segundo metatarsianos mantengan la misma longitud y que los metatarsianos menores guarden la progresión geométrica de factor 2 tal y como describieron Maestro et al.3. No obstante, a pesar de que el trabajo de Maestro et al. se ha convertido en una referencia a nivel mundial, la idea de parábola metatarsiana correcta o armoniosa defendida por estos autores presenta puntos muy discutibles. El más evidente de ellos es que la descripción de los morfotipos con parábola metatarsiana «armoniosa» y con parábola metatarsiana «no armoniosa» se basa en una muestra de sujetos «normales», entendida como sujetos sin dolor ni patología diagnosticada en el antepié. Es evidente que la planificación preoperatoria es importante para evitar desajustes en la parábola metatarsiana y a pesar de que intentar reproducir la parábola metatarsiana «armoniosa» puede ser una buena elección en un número importante de casos, los autores del presente trabajo no han encontrado ninguna evidencia que justifique buscar únicamente ese morfotipo y rechazar el resto de parábolas metatarsianas denominadas como «no armoniosas» a la hora de planificar una reconstrucción completa del antepié. De hecho, la naturaleza transversal del estudio de Maestro et al. no permite observar si alguno de los morfotipos descritos (incluido el «armonioso») desarrolló dolor o patología a medio-largo plazo.
Varios trabajos han hecho notar este aspecto. Bevernage y Leemrijse35 publicaron una serie de casos sobre 73 pies de 63 pacientes intervenidos con osteotomía de Weil para realinear la parábola metatarsiana buscando preoperatoriamente el concepto de parábola metatarsiana «armoniosa» definido por Maestro et al. Estos autores mostraron lo difícil que es lograr quirúrgicamente una parábola armoniosa, ya que solo un 23% de los 71 antepiés reconstruidos tuvieron todos los criterios propuestos por Maestro et al. como para poder ser catalogados de parábola metatarsiana «armoniosa». Además de la dificultad que entraña el conseguir todos estos criterios, los autores destacan en su estudio que el hecho de conseguir una parábola armoniosa no está exento de complicaciones ya que no encontraron asociación significativa entre lograr una adecuada y geométrica curva con factor 2 y la aparición de recurrencia de la metatarsalgia o metatarsalgia por transferencia. Igualmente, los autores de la presente revisión publicaron un caso clínico36 en el que, a pesar de haber realizado una reconstrucción del antepié siguiendo los criterios de parábola metatarsiana «armoniosa» descritos por Maestro, la paciente presentó una deformidad postoperatoria en flexión plantar del tercer metatarsiano que requirió una osteotomía elevadora posteriormente, cuestionando la validez de este método en la planificación preoperatoria de forma sistemática.
Parece que el estudio de la parábola metatarsiana como método único no excluye de forma absoluta la posibilidad de metatarsalgia de transferencia. Es evidente que esta planificación solo tiene en cuenta la corrección en el plano transverso y no la posición en el plano frontal de las cabezas metatarsianas, y los problemas postoperatorios de recidiva o metatarsalgia de transferencia postoperatorios suelen estar comúnmente provocados por deformidades en el plano frontal37. Un buen abordaje para entender la mecánica del antepié en este contexto es el modelo mecánico propuesto por Kirby38,39. Aunque no es el objeto de esta revisión, es importante comprender que desde un punto de vista mecánico podemos entender el antepié como 5 radios independientes que poseen coeficientes de rigidez independientes en respuesta a las fuerzas reactivas del suelo. Cada radio posee una curva de carga-deformación diferente que determina la cantidad de presión que soporta cada cabeza metatarsiana en condiciones de carga. Un buen ejemplo de esto es la imagen intraoperatoria de la figura 2. En dicha imagen se ha realizado flexión plantar de todas las articulaciones metatarsofalángicas y en dicha posición se ha simulado carga (fuerza hacia dorsal) en todas las cabezas metatarsianas. A pesar de que las cabezas metatarsianas están teóricamente recibiendo la misma carga, el comportamiento mecánico de cada una de ellas es diferente. Los radios primero y quinto tienen coeficientes de rigidez mucho más bajos (presentan mayor dorsiflexión ante la misma fuerza comparados con el resto de radios), mientras que los metatarsianos segundo y tercero presentan coeficientes de rigidez más altos (se dorsiflexionan menos ante la misma fuerza comparados con el resto de radios). Este comportamiento del antepié, que ya ha sido descrito en otros estudios40,41, determina las presiones plantares que recibe cada radio específico en condiciones de carga. Para los autores de este trabajo, este patrón de rigidez es un buen método para entender la mecánica del antepié pero trae el problema de que la rigidez individual de cada radio es variable de unos sujetos a otros. En nuestra experiencia no todos los sujetos presentan el mismo patrón de rigidez, existiendo sujetos con rigidez variable en el primer radio e, igualmente, con rigidez variable en el resto de radios (p.ej., aunque el segundo radio suele ser el más rígido, los autores han encontrado casos en los que existe mayor rigidez en el tercer radio que en el segundo). Una descripción más detallada de esta idea se puede encontrar en los textos referenciados38,39.
Este aspecto, unido a la idea de plantarflexión de la cabeza con la osteotomía en desplazamientos grandes y de los problemas asociados a la falta de control exacto de la elevación de la cabeza metatarsiana mediante la realización de doble capa o la extracción de un cilindro metatarsiano, son críticos a la hora de entender las posibles complicaciones por recidiva o por metatarsalgia de transferencia en casos que requieran osteotomías en varios metatarsianos para la reconstrucción del antepié. Los acortamientos que se realizan en casos en los que se realizan múltiples Weil para «descompresiones longitudinales» son acortamientos generalmente importantes (usualmente mayores de 5mm) que inevitablemente van asociados a cierto grado de plantarflexión de la cabeza metatarsiana. Esta plantarflexión puede producir prominencias plantares que se intentan compensar con la realización de una doble capa para elevar la cabeza. La realización de la doble capa está pensada para evitar desalineaciones en el plano frontal de las cabezas metatarsianas pero, de nuevo, el problema principal de estas modificaciones está en la dificultad para conocer de forma exacta el grado de doble capa o de cilindro metatarsiano que es necesario extraer para evitar que la cabeza metatarsiana quede plantarmente prominente. En la experiencia de los autores, en caso de existir desalineaciones en el plano frontal de las cabezas metatarsianas, estas son mucho peor toleradas cuando ocurren en radios con mayor rigidez (2.o y 3.o) que cuando ocurren en radios más flexibles (4.o y 5.o). Igualmente, los dos radios con mayor grado de rigidez (generalmente metatarsianos 2.o y 3.o) necesitarán el mismo grado de doble capa o de acortamiento en caso de osteotomía triple de Weil, ya que de lo contrario una cabeza metatarsiana quedará más prominente plantarmente y no podrá compensarse en flexión dorsal. A pesar de que algunos autores han intentado cuantificar este aspecto mediante radiografías axiales de las cabezas metatarsianas intraoperatoriamente37, la realidad es que la valoración de la rigidez de cada metatarsiano en carga es un aspecto esencialmente clínico difícil de cuantificar mediante pruebas de imagen o cualquier otro tipo de pruebas biomecánicas actualmente, lo que dificulta la realización de una valoración exacta de este aspecto implicado en la reconstrucción quirúrgica del antepié.
En definitiva, puede decirse que la osteotomía está bien pensada y diseñada para modificar el plano transverso de los metatarsianos (especialmente la parábola metatarsiana), pero su efecto sobre el plano frontal y el resultado final de la alineación de los metatarsianos en el planto frontal es un aspecto poco claro de la misma que depende de múltiples variables, como el ángulo de inclinación del corte, el grado de acortamiento, la presencia de doble capa o no y su tamaño, y la rigidez individual de cada radio respecto a las fuerzas reactivas del suelo, entre otras. Son necesarios más estudios que puedan valorar de forma más exacta el efecto de la reconstrucción de la parábola metatarsiana mediante múltiples osteotomías metatarsianas en la alineación frontal de las cabezas metatarsianas teniendo en cuenta el grado de rigidez de cada una de ellas. Cómo planificar la reconstrucción del antepié teniendo en cuenta la parábola metatarsiana y el comportamiento en el plano sagital de cada radio individual sigue siendo un problema de difícil solución actualmente.
Estudios clínicosEn los últimos años se han multiplicado el número de publicaciones de estudios clínicos, generalmente en forma de series de casos, sobre la osteotomía de Weil. La tabla 1 recoge los datos de los estudios de series de casos de esta osteotomía, en la cual se especifica el índice de satisfacción objetiva o subjetiva de los pacientes intervenidos mediante la osteotomía de Weil. La gran mayoría de los estudios clínicos realizados con esta técnica recogen un elevado índice de satisfacción que ronda entre el 80-85% de resultados buenos o excelentes9,21,22,33,35,37,42-48. Estos datos muestran que el índice de complicaciones reportadas no coincide con el índice de resultados desfavorables o malos resultados en la cirugía referidos subjetivamente por los pacientes. En este sentido, la gran mayoría de los autores coinciden que muchas de estas complicaciones, como la presencia de dedos flotantes o la presencia de rigidez postoperatoria, son complicaciones referidas por los clínicos y no por los pacientes y no resultan, en la mayoría de los casos, un problema relevante para los pacientes ya que les permite hacer vida normal sin dolor en la mayoría de los casos. Sin embargo, otras complicaciones, especialmente la metatarsalgia de transferencia o recidiva, sí que son referidas por los pacientes como un problema serio o incapacitante. Es este índice de complicaciones (que generalmente es en torno al 15-10%) el que tiende a coincidir con una valoración regular o pobre de la cirugía por parte de los pacientes, especialmente teniendo en cuenta que muchos de estos pacientes requieren una reintervención posterior para solucionar el problema.
Resultados subjetivos de los estudios clínicos realizados sobre la osteotomía de Weil en los últimos años
| Autor | Año | N.o casos | Variablesa | Resultados subjetivos | Tiempo de seguimiento | Acortamiento |
|---|---|---|---|---|---|---|
| Maceira et al.44 | 1998 | 224 pies (406 osteotomías) | Radiología Variables clínicas | No datos | Mínimo 9 meses | 6,2mm |
| Vandeputte et al.45 | 2000 | 32 pacientes (37 pies) | Encuesta subjetiva Podobarografía (12 pies) | 82% excelente o bueno | 30 meses | No datos |
| Migues et al.33 | 2004 | 26 pacientes (70 osteotomías) | Encuesta subjetiva Valoración clínica | 80% excelente o bueno | 18 meses | 6,28mm |
| Beech et al.46 | 2005 | 51 pacientes (89 osteotomías) | Encuesta subjetiva Valoración clínica | 80% repetiría procedimiento | 18,8 meses | No datos |
| Hofstaetter et al.22 | 2005 | 24 pacientes (25 pies) | Encuesta subjetiva Escala AOFAS | 88% excelente o bueno | 7 años | No datos |
| García Rey et al.47 | 2005 | 26 pacientes (32 pies) | Encuesta subjetiva Escala AOFAS | 85% excelente o bueno | 43 meses | 5,46mm |
| Gregg et al.48,b | 2007 | 21 pacientes (23 pies) | Encuesta subjetiva | 74% satisfechos | 26 meses | No datos |
| Garg et al.21,c | 2008 | 48 pacientes (31 osteotomías) | Encuesta subjetiva | 60% satisfechos 25% satisfechos con limitaciones | 13 meses | No datos |
| Bevernage y Leemrijse35 | 2008 | 63 pacientes (73 pies) | Encuesta subjetiva Escala AOFAS | 85% sin dolor | 24 meses | 5,7mm |
| Bevernage et al.9,d | 2010 | 23 pacientes (25 pies) | Encuesta subjetiva Escala AOFAS | 100% excelente o bueno | 37,4 meses | No datos |
| Khurana et al.37 | 2011 | 61 pacientes (86 pies) | Escala AOFAS Podobarografía | No datos | 36 meses | No datos |
| Pérez Muñoz et al.43 | 2012 | 76 pacientes (93 pies) | Encuesta subjetiva | 80% satisfacción | Mínimo 6 meses | No datos |
A pesar de que muchas de estas series de casos utilizaron encuestas subjetivas para valorar el grado de satisfacción con el procedimiento, existen también series de casos que utilizaron escalas de valoración más fiables, como la escala AOFAS, y que han mostrado igualmente una mejoría estadísticamente significativa de los valores postoperatorios de los pacientes en cuanto a dolor, deambulación y función9,22,35,37,47. Esta mejoría de la escala AOFAS está en torno a los 35-50 puntos en el postoperatorio con respecto al preoperatorio sobre una escala de 100 en la mayoría de los estudios, lo que supone una mejoría claramente considerable.
Un aspecto interesante es que parece que la osteotomía de Weil funciona razonablemente bien para el tratamiento de la metatarsalgia mecánica especialmente asociada a luxación o subluxación metatarsofalángica a largo plazo. El tiempo de seguimiento más largo reportado en las series de casos es de 7 años en el estudio de Hofstaetter et al.22. Precisamente este es el estudio que presenta el mayor porcentaje de éxito subjetivo reportado por los pacientes (88%). Curiosamente, estos autores entrevistaron a los pacientes a un año y a los 7 años de realizar el procedimiento y resulta llamativo que encontraron una mejor valoración de los resultados de los pacientes a los 7 años comparado con los resultados encontrados al año. Al año del procedimiento los pacientes catalogaron sus resultados como «excelentes» en un 60% y «buenos» en un 24%, mientras que a los 7 años estos mismos pacientes catalogaron sus resultados como «excelentes» en un 76% y «buenos» en un 12%. Es decir, algunos de estos pacientes mejoraron con el tiempo y su valoración a los 7 años era mejor que al año de la intervención, lo que indica que esta técnica es efectiva a largo plazo en el tratamiento de la metatarsalgia derivada de subluxación metatarsofalángica. Los autores refieren en el artículo que los casos que no mejoraron a largo plazo fueron posiblemente debidos a un acortamiento insuficiente, lo que les impidió mejorar con el paso del tiempo.
Finalmente, comparativamente hablando con respecto a otras osteotomías metatarsianas, los autores han encontrado en la literatura un único ensayo clínico aleatorizado realizado hasta la fecha49, en el que compararon la realización de osteotomía de Weil (33 casos) con una osteotomía metatarsiana realizada por mínima incisión (DMMO en 39 casos). Este estudio mostró un mejor resultado de los casos operados con la osteotomía de Weil a los 3 meses comparado con los casos de DMMO, especialmente en el dolor metatarsiano y en el edema postoperatorio. Sin embargo, los resultados en la última revisión (a los 14,8 meses) eran comparables en ambos grupos en la escala AOFAS en las secciones de dolor, movilidad y función, en las que no encontraron diferencias. Otro estudio no aleatorizado que comparó las mismas osteotomías (20 casos con osteotomía de Weil vs. 13 casos con DMMO) tampoco encontró diferencias en el dolor ni en la escala AOFAS a los 6 meses postoperatorios entre ambas osteotomías50.
ConclusionesLa osteotomía de Weil es actualmente la técnica quirúrgica más comúnmente utilizada para el tratamiento de las alteraciones de los metatarsianos menores en el antepié. Actualmente esta técnica se utiliza en alteraciones en la parábola metatarsiana, desviaciones de los dedos en el plano transverso y especialmente para la corrección de deformidades metatarsofalángicas con luxación o subluxación de la articulación. La gran mayoría de los estudios clínicos realizados con esta técnica recogen un elevado índice de satisfacción que ronda entre el 80-85% de resultados buenos o excelentes reportados subjetivamente por los pacientes. Sin embargo, las complicaciones derivadas de la técnica son relativamente comunes, entre las que destacan las siguientes: dedos flotantes (36%), recidivas (15%), lesiones de transferencia (7%) y unión retrasada y no unión (3%). A pesar de que algunas de estas complicaciones no son referidas como problemas por los pacientes, como la presencia de dedos flotantes, otras como la presencia de recidivas o metatarsalgias de transferencia suponen un problema mucho más relevante para los pacientes, que frecuentemente requieren una reintervención.
Se han descrito muchas modificaciones de las osteotomías, siendo la doble capa y la osteotomía de Weil triple (modificación de Maceira) las más utilizadas y extendidas actualmente. Estas modificaciones permiten el acortamiento programado y la elevación coaxial de la cabeza metatarsiana en el plano sagital. La realización de múltiples osteotomías de Weil (simples o triples) para la reconstrucción del antepié tiene un papel importante para el tratamiento de deformidades severas del antepié mediante el concepto de «descompresión longitudinal». Sin embargo, actualmente no terminan de estar claros los parámetros ideales a tener en cuenta para reconstruir una nueva parábola metatarsiana y el efecto que esta reconstrucción tiene en el plano frontal de los metatarsianos. Son necesarios más estudios que puedan valorar de forma más exacta el efecto de osteotomías de Weil (y de sus posibles modificaciones) en la alineación frontal de las cabezas metatarsianas con objeto de evitar complicaciones como recidiva o metatarsalgia de transferencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen al Dr. Rafael Benegas Rekondo por su colaboración en el desarrollo del apartado de Perspectiva Histórica del presente trabajo y a D. Ramón Vaillo por su asistencia con las imágenes de las figuras 1, 6 y 7.