La valoración geriátrica integral (VGI) es el proceso diagnóstico multidimensional e interdisciplinario diseñado para cuantificar los problemas médicos, funcionales y psicosociales del anciano y sus cuidadores, así como establecer el plan terapéutico integral para el seguimiento a largo plazo. La elección de los instrumentos de evaluación depende de sus características intrínsecas (validez, fiabilidad y sensibilidad al cambio), de la tipología del paciente (anciano sano, enfermo o frágil), de la localización (hospital, atención primaria, comunidad, institución) y del propósito de la medición (cribado, programación de cuidados a largo plazo o investigación).
La revisión de la literatura especializada muestra múltiples beneficios de la VGI en la atención al anciano1-4. Es también interesante comprobar que está dejando de ser dominio exclusivo de los geriatras. La American Cancer Society, al igual que otras sociedades, recomienda el uso de instrumentos de VGI que determinen la «edad funcional» para planificar tratamientos y objetivos basándose en factores diferentes a la edad cronológica5.
Puesto que la VGI es nuestra principal herramienta de trabajo, hay que ser precisos y críticos a la hora de implementarla. Hemos descrito que en los servicios de geriatría de España se lleva a cabo de una manera muy heterogénea, valorando escasamente ítems como fragilidad, calidad de vida, niveles de ejercicio o actividades avanzadas de la vida diaria6. El progresivo desarrollo educacional de nuestros mayores, sus cambios en roles sociales, aficiones y creencias, los cambios socioeconómicos de nuestro país y la investigación en nuevas técnicas de valoración hacen que tenga que replantearse cuáles son los estándares de calidad en la aplicación de la VGI. Es decir, implica la necesidad de determinar cuáles son las escalas más válidas y los ítems que deben valorarse de forma homogénea en función del tipo de anciano y del nivel asistencial donde se preste la atención.
En esta revisión vamos a centrarnos en los avances en valoración funcional como parte del tradicional diagnóstico cuádruple dinámico (biomédico, funcional, mental y social) de la VGI.
COMPONENTES DE LA FUNCION O FUNCIONALIDAD
Se entiende por función o funcionalidad la capacidad de realizar actividades motoras que requieren acciones musculares finas o groseras y que permiten vivir de forma independiente, siendo un potente predictor de discapacidad7.
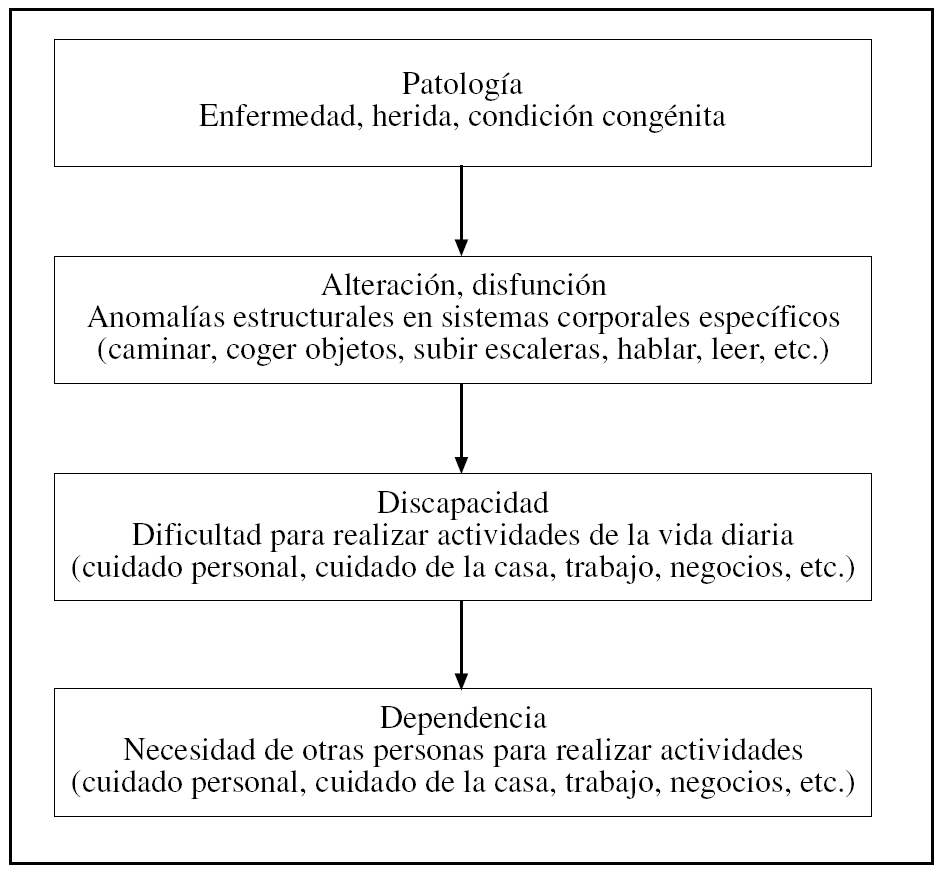
Desde los trabajos de Nagi8 en 1976 se ha descrito que la valoración funcional debe incluir 2 grandes aspectos o dominios: la evaluación de la limitación funcional, entendida como la dificultad para realizar tareas motoras a nivel individual, y la discapacidad, entendida como la limitación en el funcionamiento o desempeño de roles sociales definidos y tareas dentro de un entorno físico y sociocultural (fig. 1). Investigaciones recientes han demostrado la importancia de evaluar estos 2 dominios en la valoración funcional para identificar ancianos en riesgo, caracterizar la progresión hacia la dependencia y comprender los momentos idóneos para instaurar intervenciones eficaces9,10. Se ha dicho que las limitaciones funcionales actúan como «los ladrillos de la funcionalidad», ya que hacen referencia a la persona de manera global y no a sistemas corporales individuales (cardiovascular, respiratorio, etc.). Sin embargo, no son suficientes por sí solas para explicar toda la funcionalidad, puesto que no contemplan la interacción entre individuo y entorno, que sí evalúa la discapacidad. A pesar de ello, la evaluación de las limitaciones funcionales permite explicar cómo la enfermedad y el declinar fisiológico se relacionan con la discapacidad, base de la dependencia11.
Figura 1.Esquema explicativo de la relación entre enfermedad, discapacidad y dependencia.
EVALUACION DE LA LIMITACION FUNCIONAL: CUESTIONARIOS
La evaluación de la limitación funcional puede realizarse de 2 maneras válidas: mediante cuestionarios realizados a la propia persona o al cuidador, o mediante tests físicos de observación directa. Nagi propuso inicialmente preguntas sobre limitaciones funcionales simples que incluían coger objetos pequeños, empujar grandes objetos como sillas, inclinarse, agacharse o arrodillarse y que posteriormente fueron usadas en el estudio EPESE12. Puesto que dentro de los ítems autoinformados la capacidad de la marcha es una de las que mejor predice el funcionamiento global, Holden et al13 desarrollaron la escala FAC (Functional Ambulation Classification), que evaluaba la marcha estableciendo 6 categorías (desde 0 [marcha nula] a 5 [independiente en cualquier superficie y en subir y bajar escaleras]). En el estudio NHANES III14 se valoró la limitación funcional mediante ítems que evaluaban la función del miembro inferior (FMI), como andar un cuarto de milla (1 milla = 1.609 m), andar 10 pasos sin detenerse, inclinarse, agacharse o arrodillarse, levantar un peso de 10 libras (1 libra = 453 g) o levantarse desde una silla con brazos.
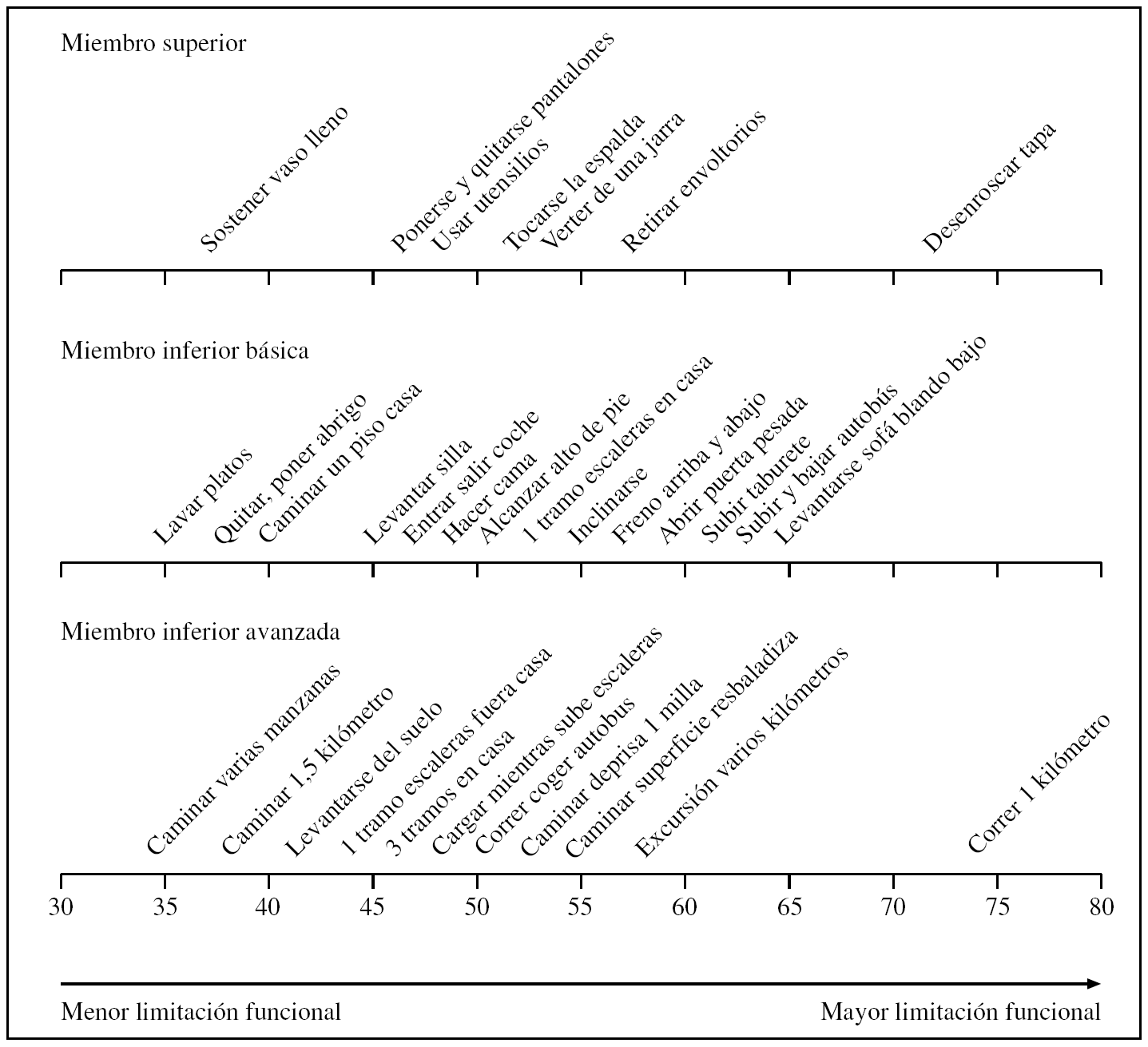
Más recientemente se ha desarrollado una batería de valoración de la limitación funcional mediante un cuestionario denominado Late Life Function and Disability Instrument (LLFDI). Éste es el primer test en el que se evalúa de manera explícita e independiente la función de miembro superior (FMS) y la de miembro inferior. Incluye 11 ítems de FMS avanzado, 14 de FMI básico y 7 de FMS15. En la figura 2 se presenta el instrumento de manera lineal según el grado de limitación que supone cada actividad y según el modelo de 3 soluciones que presentan los autores. No se evalúa, como en otras escalas, el nivel de asistencia, sino el grado en que el paciente puede hacer estas actividades sin ayuda, identificando factores que puedan influir en su no realización. Recientemente este instrumento ha sido validado frente a la batería SPPB (Short Physical Performance Battery) y el test de deambulación de 400 m, y ha presentado buena validez concurrente y predictiva de discapacidad, comportándose como una buena herramienta sustitutiva de los tests físicos cuando se prefiere obtener la información del propio sujeto16.
Figura 2.Late Life Function and Disability Instrument, Function Component. Modelo de 3 soluciones de funcionamiento. Adaptado de Haley et al15.
Otros autores se inclinan por la utilización de cuestionarios menos complejos a la hora de evaluar la limitación funcional. Long y Pavalko17 describen que escalas sencillas rinden mejor que las complejas que separan actividades de miembro superior e inferior o que otorgan más peso a unas actividades que a otras. Las mejores escalas son las que evalúan las siguientes actividades: prensión, levantar 10 libras (peso), levantar objetos pesados, alcanzar alto, sentarse, escaleras, levantarse, inclinarse y caminar.
EVALUACION DE LA LIMITACION FUNCIONAL: BATERIAS DE OBSERVACION DIRECTA
La evaluación de la FMS y el FMI mediante observación directa es más dificultosa y compleja en la práctica clínica diaria, aunque es más factible en estudios comunitarios con la finalidad de medir y valorar los cambios a lo largo del tiempo y los progresos en rehabilitación. Se pueden emplear instrumentos específicos para cada miembro o bien utilizar baterías que evalúen varios componentes. Entre las baterías diseñadas para este fin destacan:
Musculoeskeletal Impairment Index. Evalúa la movilidad de la extremidad superior y la inferior, y tareas como levantarse de una silla y permanecer de puntillas18.
Timed Manual Performance. Mide la limitación funcional en tareas como abrir y cerrar cerrojos, escribir o recoger objetos19.
Short Physical Performance Battery (SPPB-EPESE). Valora tareas de movilidad en 3 dominios: velocidad de la marcha deambulando 6 m, tiempo en levantarse y sentarse 5 veces de la silla y equilibrio corporal (en posición unipodal, bipodal y en tándem). Un peor rendimiento se relaciona con discapacidad o dificultad para realizar actividades de la vida diaria (AVD) y con un mayor riesgo de mortalidad20,21.
Functional Fitness. Se evalúa el deterioro en el rango de movilidad del hombro y fuerza del brazo, distancia deambulada en 6 min, y el test Get up and Go22.
Physical Performance Test. Mide la limitación funcional en tareas como escribir, coger una moneda del suelo, velocidad de marcha, usar escaleras, comida simulada o ponerse una chaqueta23.
Physical Capacity Evaluation. Se realiza una valoración multidimensional del equilibrio, de la fuerza prensora de la mano, voltear cartas y test Get up and Go24.
Otras: la batería Physical Disability Index25, diseñada para ancianos muy frágiles e institucionalizados; el Physical Performance and Mobility Examination26, para pacientes hospitalizados; tests más recientes, como el Lemocot (The Lower Extremity Motor Coordination Test), de utilidad clínica en pacientes con ictus27, y el Continuous Summary Physical Performance Store (CSPPS), o baterías estandarizadas de rendimiento del miembro inferior (como el Lower Extremity Physical Performance Battery) y del miembro superior (Upper Extremity Physical Performance Battery)28.
Todas estas baterías presentan varios inconvenientes. En primer lugar, no incluyen de forma exclusiva mediciones de limitación funcional, sino que incluyen entremezclados ítems de discapacidad y de deterioro en relación con el proceso de enfermedad. En segundo lugar, no se dispone de punto de corte que defina en la mayoría de los tests un peor nivel de funcionamiento y determine un mayor riesgo de presentación de efectos adversos. Tampoco existe consenso para recomendar una batería estandarizada que evalúe la función en todos los niveles de asistencia y en los diferentes tipos de estudio. Serían necesarias escalas con el menor número de ítems precisos que midan la FMS y la FMI y que detecten subgrupos de ancianos en cuanto a nivel de actividad física, con datos normalizados en función de la edad y el sexo, así como puntos de corte para determinar el riesgo de desarrollo de discapacidad y poder establecer medidas preventivas.
EVALUACION DE LA LIMITACION FUNCIONAL: FUNCION DE MIEMBRO INFERIOR
La evaluación de la FMI, para ser completa, debe incluir la distancia caminada en un período determinado, la velocidad de la marcha (tanto rápida como confortable), la capacidad de subir y bajar escaleras y el equilibrio y balance estático y dinámico. Para ello pueden utilizarse instrumentos específicos29:
Test de los 6 minutos andando (6-min walk test, 6MWT). Mide la resistencia al ejercicio en ancianos. La distancia media caminada fue de 576 m para varones con una edad media 59,5 años y de 494 m para mujeres con una edad media 62 años, y disminuyó con la edad, el peor estado de salud, la obesidad, la depresión o el deterioro cognitivo30. Existen instrumentos similares, como el test del corredor largo31.
Velocidad de la marcha a paso rápido o confortable. Se realiza sobre distancias relativamente cortas (entre 5 y 10 m) para evitar la influencia del factor resistencia sobre su realización. Tiene una alta fiabilidad test-retest e interobservador, así como validez de constructo. La media de velocidad en mayores de 60 años está entre 0,6 y 1,45 m/s para velocidad confortable y entre 0,84 y 2,1 m/s para velocidad rápida. Velocidades de marcha en ancianos independientes de la comunidad < 1 m/s se han relacionado con mortalidad, deterioro precoz de la movilidad, mal estado de salud, caídas, necesidad de ayuda y hospitalización32-34. Asimismo, la pérdida de 0,1 m/s de velocidad de marcha en un año aumentó el riesgo de mortalidad a los 5 años35. Nuestro grupo ha encontrado que una velocidad de marcha < 1,2 m/s en ancianos de la comunidad conlleva un mayor riesgo ajustado de fragilidad según criterios de Fried (odds ratio [OR] = 3,3; intervalo de confianza [IC] del 95%, 1,5-7,2) (datos pendientes de publicar) y funciona como un buen marcador único de fragilidad en ancianos de nuestro medio.
Capacidad de subir y bajar escaleras (distancia y velocidad). Se relaciona con el rendimiento en el 6MWT, en el test de equilibrio y marcha de Tinetti, el test Timed up and Go, así como con medidas de fuerza en el miembro inferior.
Test de la máxima longitud del paso. Mide la capacidad de dar el paso más largo que se pueda y volver a la posición de salida. Es tan buen predictor de movilidad, caídas, función autorreferida y equilibrio como el equilibrio unipodal36.
Test para medición del balance corporal y equilibrio. Se usan diferentes tests, como levantarse y sentarse 5 veces de una silla con brazos, permanecer 15 s con los pies juntos con ojos abiertos y cerrados, tiempo de permanencia en equilibrio unipodal, en posición tándem o semitándem.
Instrumentos para valoración del equilibrio en el anciano. Destaca la Berg Balance Scale (Berg, 1989), con 14 ítems (máxima puntuación, 56 puntos) que incluyen tareas simples de movilidad, como transferencias, levantarse o sentarse, y complejas, como el tándem, el equilibrio unipodal o el giro de 360°. Tiene una especificidad del 90% para detectar pacientes sin riesgo de caídas en caso de puntuaciones mayores de 45.
Timed up and Go (TUG) (Podsialo, 1991). Valora el equilibrio y la marcha de forma conjunta. Mide el tiempo que se tarda en levantarse de una silla, caminar 3 m, volver y sentarse. Diseñado como test corto básico de movilidad en ancianos frágiles de la comunidad, tiene una fiabilidad test-retest moderada y alta validez, y sus resultados se correlacionan con la velocidad de la marcha o el índice de Barthel. La media del tiempo de realización en varios estudios oscila entre 8,5 y 15 s. Tiene una sensibilidad y especificidad del 87% para identificar población con riesgo de caídas.
Test de equilibrio y marcha de Tinetti (1986). Evalúa el equilibrio (sentado, al levantarse, con pies juntos y ojos cerrados, al girar 360° y sentarse) y la marcha (longitud, simetría y continuidad del paso, postura y balance de tronco).
La no realización de un test es un problema frecuente que debe solventarse para no sesgar los datos poblacionales. Para ello se han propuesto varias soluciones, desde otorgar la peor puntuación posible u obtenida de la población global, incluir al paciente en el último quintil o incluir una categoría especial que indique la no realización de la prueba.
Aunque la valoración de la extremidad inferior puede realizarse con los tests anteriormente indicados de valoración de la movilidad, una completa evaluación debe incluir también la medición de la fuerza. El tamaño (espesor y masa), la fuerza y la potencia musculares del miembro inferior disminuyen con la edad y son determinantes de riesgo de deterioro funcional y mortalidad37. Se ha visto que la fuerza de extensión de la rodilla y la de dorsiflexión del tobillo se correlacionan con el riesgo de caídas en la comunidad, y que la menor masa muscular, la mayor infiltración de grasa en el músculo y una menor fuerza de extensión de la rodilla se asocia con riesgo de pérdida de movilidad en varones y mujeres38. En el estudio NORA75, la medición de la fuerza de extensión de rodilla se relacionó con riesgo 2 o 3 veces superior de dependencia en AVD39. También se ha descrito que la fuerza de extensión de la cadera es el factor más importante en la capacidad de deambulación y de realización de AVD, por lo que su medición mediante dinamómetros debería ser obligatoria para identificar personas en riesgo de pérdida de independencia40. Recientes investigaciones han encontrado que la potencia muscular puede explicar mejor la discapacidad que la fuerza muscular, y que un 40% de la resistencia muscular se predice mejor con la velocidad de marcha rápida que con porcentajes mayores de resistencia41.
EVALUACION DE LA LIMITACION FUNCIONAL: FUNCION DEL MIEMBRO SUPERIOR
La FMS es evaluada en algunas de las escalas de observación directa multidimensionales reseñadas previamente y con frecuencia de forma no estructurada. La fuerza del miembro superior se ha utilizado como representativa de la fuerza corporal total42,43, y la potencia de la musculatura del miembro superior puede utilizarse como un sustituto de la potencia de los miembros inferiores por clínicos e investigadores44.
Existen instrumentos validados para determinar la FMS. Entre los más usados están el Box and Block Test, el Frenchay Arm Test, el Action Research Arm Test, la sección de miembro superior del Fugl-Meyer, el Nine Hole Peg Test o la velocidad de golpeo de dedo. Algunos están validados en ancianos, pero la mayoría se utilizan para evaluar a pacientes con ictus45-48.
Nuestro grupo ha encontrado que, a nivel hospitalario, el deterioro por observación directa de 4 FMS (coger un vaso lleno, tocarse el omóplato, cortar con un cuchillo y desabrochar un botón) es predictor independiente de episodios adversos en ancianos hospitalizados, y puede ser una medida indirecta de la función global durante la hospitalización, evitando los sesgos de los datos facilitados por cuidadores. Los pacientes con peor FMS tuvieron estancias más prolongadas, y en modelos multivariante, la incapacidad de realizar 3 o 4 FMS al ingreso fue un predictor independiente de mortalidad al alta (OR = 15,16; IC del 95%, 5,18-44,37) y al mes (OR = 3,30; IC del 95%, 1,75-6,23), de necesidad de ayuda social al alta (OR = 2,12; IC del 95%, 1,11-4,08) y al mes (OR = 3,31; IC del 95%, 1,08-10,12) y de cambio de domicilio al alta (OR = 3,48; IC del 95%, 1,17-10,36) (datos pendientes de publicar).
Al igual que con la FMI, una evaluación completa debería incluir la medición de la fuerza prensora de la mano dominante, puesto que se ha descrito como predictor de discapacidad, morbilidad y mortalidad, y es útil como marcador de fragilidad49,50. También aquí es necesario diseñar instrumentos específicos para aplicar de forma exhaustiva en pacientes comunitarios.
EVALUACION DE LA DISCAPACIDAD
De forma tradicional la medición de la discapacidad se ha basado en el constructo simple de dificultad o incapacidad para realizar las AVD, tanto básicas o de autocuidado (ABVD) como instrumentales (AIVD) y avanzadas (AAVD), que permiten al individuo vivir de forma independiente. Otros autores han propuesto cuestionarios de estado de salud global, listas de síntomas o baterías de observación directa como indicadores de discapacidad. Todas estas aproximaciones presentan varios problemas: valoración de diferentes dominios de rendimiento funcional a veces no relacionados y sin estructura conceptual aparente, escasa sensibilidad a los cambios debidos a intervenciones o efectos techo y suelo, generando confusión en la literatura geriátrica y gerontológica51. Asimismo, estudios previos han encontrado que los mayores contestan de manera diferente a preguntas referentes a sus AVD según si la pregunta se refiere a lo que «actualmente hacen» o a lo que «podrían hacer»52. A pesar de estos problemas, la medición tradicional de AVD ha demostrado ser un excelente predictor de episodios adversos en ancianos hospitalizados, institucionalizados o de la comunidad53. A continuación se describen las escalas más conocidas que miden AVD con su reseña correspondiente12.
Dentro de las escalas tradicionales que evalúan ABVD, algunas se limitan a actividades, como el índice de Katz (Katz, 1963), y otras incluyen además aspectos de movilidad, como el índice de Katz modificado (Branch, 1984), el índice de Barthel (Mahoney y Barthel, 1965) o la Rapid Disability Rating Scale (Linn, 1967).
Entre de las que evalúan AIVD destaca la Philadelphia Geriatric Center Scale (Lawton y Brody, 1969), que incluye tanto actividades domiciliarias como de fuera. En otras escalas, las AIVD son evaluadas de forma conjunta con ítems de ABVD, movilidad u otras actividades más avanzadas. Son ejemplos la Physical Self Performance Scale (Lawton y Brody, 1969), con 14 ítems de ABVD y AIVD; el Performance Test of ADL (Kuriasky y Gurland, 1976), con 16 ítems de marcha, instrumentales y básicas; la escala Rivermead (Whiting, 1980), para actividades de autocuidado y domiciliarias, o el instrumento Functional Independence Measure, que incluye 13 ítems que evalúan actividades motoras (tareas de autocuidado, deambulación y subir y bajar escaleras) y otros 5 ítems que denominan actividades cognitivas e incluyen actividades instrumentales «tradicionales», como el manejo de las cuentas bancarias o de la medicación. La valoración se extiende a actividades sociales, recreacionales o de ocio, además del autocuidado y lo instrumental, en la Functional Life Scale (Sorco, 1973) y en el Sickness Impact Profile (SIP) (Bergner, 1981), o bien están incluidas dentro de la valoración multidimensional del instrumento OARS (Fillembaummman, 1978), e incluso en cuestionarios de salud, como el SF-36 (Stewart, 1992) o su versión corta, el SF-12.
Recientemente se han publicado datos del estudio CLESA (Comparison of Longitudinal European Studies on Aging) sobre 6 estudios poblacionales en marcha de 5 países europeos (España, Italia, Suecia, Países Bajos y Finlandia) e Israel. Los autores han diseñado una medida de AVD adaptada del índice de Katz de 4 ítems (baño, vestido, retrete y transferencias) que es válida y reproducible para comparar la discapacidad en ancianos de diferentes países54.
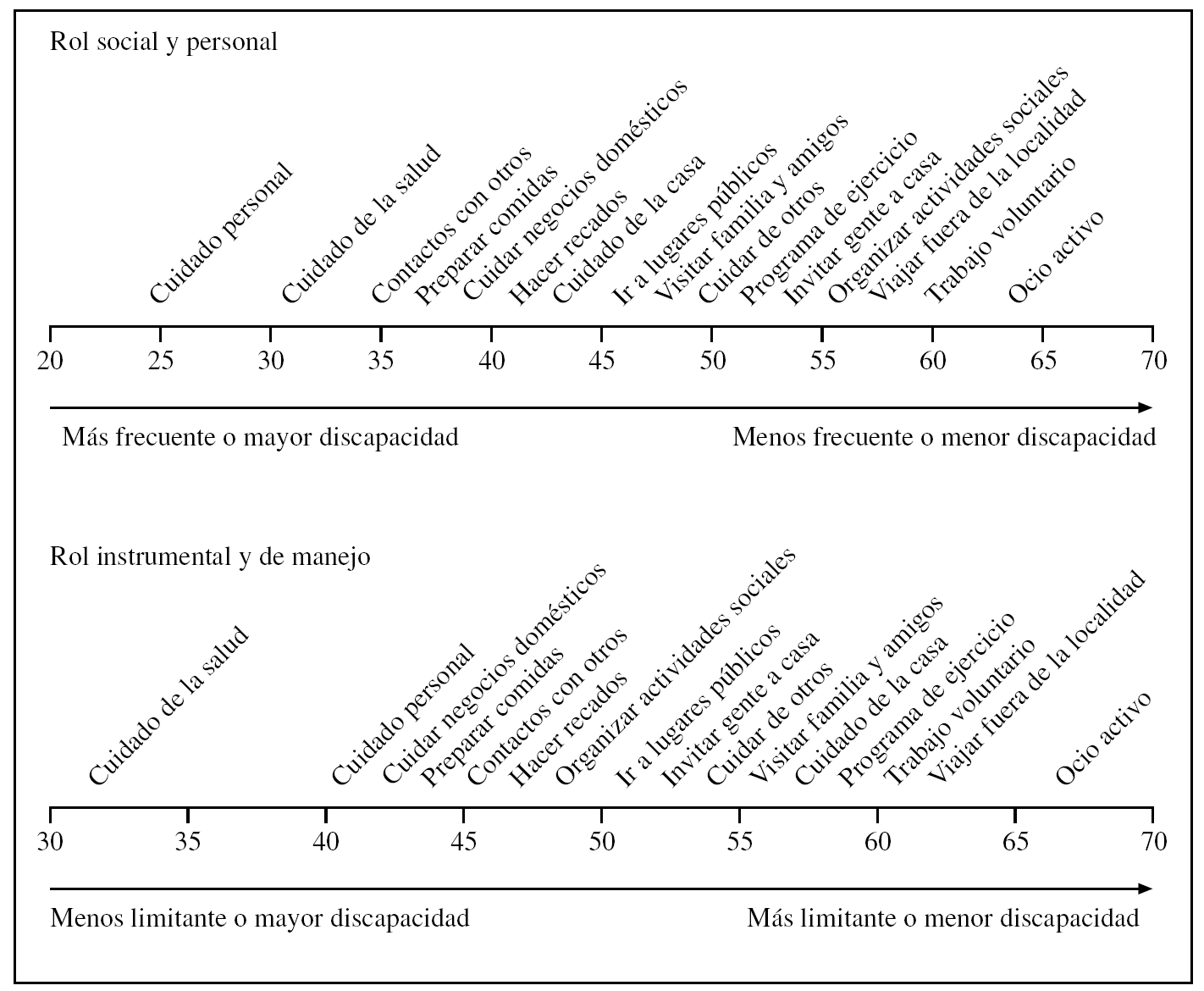
Pero el concepto de discapacidad ha evolucionado en las últimas décadas, y así en 2001 la OMS enfocó la discapacidad como una interacción entre el estado de salud y diversos factores físicos, culturales y personales55. Se debe entender su existencia como un menor rendimiento en la realización de tareas socioculturales propias de su entorno. Los autores del LLFDI diseñaron su nueva escala desde este nuevo punto de vista. Para ello valoraron la discapacidad midiendo la frecuencia y las limitaciones en la realización de 16 tareas que afectan a 4 grandes dominios interrelacionados: el rol personal (entendido como actividades de cuidado personal y la realización de actividades en el domicilio o fuera de él que permiten una vida independiente del individuo), el rol social y comunitario (conjunto de actividades extradomiciliarias que el individuo realiza de acuerdo a condicionantes socioculturales propios y del entorno), el rol instrumental (conjunto de actividades en la casa y en la comunidad) y el rol de manejo (organización y manejo de tareas sociales que precisan mínima actividad física o movilidad) (fig. 3)51. Recientemente se ha publicado una versión de 8 ítems.
Figura 3.Late Life Function and Disability Instrument, Disability Component. Modelo de una solución. Adaptado de Jette et al51.
CAPACIDAD PREDICTIVA DE LA VALORACION FUNCIONAL
Las limitaciones funcionales en la población de edad a nivel comunitario son frecuentes y dependen del componente evaluado; se estima que el 20% tiene limitación en FMS o FMI pero no en ABVD, el 15% en ABVD, el 47% en AIVD, y tan sólo el 17% no presenta ninguna limitación56.
La importancia de la valoración funcional radica en su valor a nivel general para planificar políticas de salud pública, así como para determinar la población que se puede beneficiar de la atención geriátrica y, a nivel individual, para optimizar los planes de cuidados, controlar los cambios y evaluar los efectos de una intervención.
La limitación en la función física es el principal predictor de episodios adversos en los mayores de la comunidad, incluyendo mortalidad a corto y medio plazo, declinar funcional y discapacidad, hospitalización, institucionalización y necesidad de cuidados domiciliarios57,58. A nivel hospitalario, la función previa al ingreso predice funcionalidad posterior, y se estima una pérdida superior al 40% en alguna actividad en el seguimiento a los 2 meses y al año59. Este hecho, además, puede ser uno de los principales determinantes del aumento del riesgo de mortalidad que se objetiva tanto a los 6 meses como en la evaluación al año60,61.
VALORACION FUNCIONAL: NECESIDAD DE NUEVAS ESCALAS
Los cambios que se están produciendo en nuestros mayores (epidemiológicos, ambientales, culturales, socioeconómicos y psicológicos) hacen que se precisen nuevos instrumentos de valoración que sean capaces de describir, diagnosticar, predecir, controlar y asignar recursos en este grupo poblacional de manera válida, fiable y justa. En concreto, deben ser retos de los nuevos instrumentos:
Evaluar de manera fina el nivel de actividad física o las limitaciones funcionales que sean predictores de discapacidad y dependencia.
Evaluar las AAVD de los mayores.
Evaluar la fragilidad para establecer medidas preventivas.
Marcar el límite entre envejecimiento fisiológico, deterioro cognitivo leve y demencia.
Predecir episodios adversos asociados a una hospitalización.
Tener sensibilidad al cambio en patologías con discapacidad potencialmente recuperables.
Asignar con fiabilidad el nivel de cuidados y los recursos adecuados a cada mayor en cada momento con justicia.
En definitiva, la evaluación tradicional funcional en 3 dimensiones (movilidad, ABVD o AIVD) debería plantearse como medición de limitación funcional (fuerza y rendimiento en actividades del miembro superior e inferior, evaluada por observación directa y cuestionarios) y medición de discapacidad o la repercusión de la función en la realización de tareas personales, sociales y comunitarias, diseñando instrumentos que eviten el efecto techo o suelo que presentan muchas de las tradicionales escalas.
RECOMENDACIONES
1.La valoración funcional es imprescindible dentro del proceso diagnóstico y terapéutico de atención sanitaria a los mayores.
2.La metodología de la valoración funcional ha de depender de las necesidades de atención del mayor y del nivel asistencial en que nos encontremos. El grado de entrenamiento, los conocimientos y el tiempo de que dispone el profesional sanitario pueden modular las herramientas utilizadas pero no deben ser una excusa que conlleve una mala asignación de recursos o un mal plan de cuidados.
3.La valoración funcional ideal debe incluir medidas de observación directa de FMS y FMI y cuestionarios que midan la discapacidad, bien evaluando roles personales, sociales o comunitarios, o mediante el uso de escalas de ABVD, AIVD o AAVD.
4.Probablemente el mejor test aislado para valorar la limitación funcional sea la velocidad de marcha, y, si se desea una evaluación más fina, pueden ser útiles la SPPB, el Late Life Function and Disability Instrument u otras baterías que midan FMS y FMI. La medición de la fuerza prensora de la mano dominante puede ser también un buen test.
5.En unidades de agudos, las escalas para emplear deben tener un buen índice pronóstico y medir el declinar funcional en relación con el proceso de enfermedad detectando cambios respecto al nivel previo, con el fin de determinar qué pacientes se pueden beneficiar de una actuación interdisciplinaria más intensa y del posterior traslado a unidades rehabilitadoras. Por ello sería aconsejable el uso de cuestionarios de movilidad y ABVD, y obtener información no estructurada respecto a AIVD o AAVD.
6.En unidades rehabilitadoras es recomendable el uso de instrumentos con mayor sensibilidad al cambio y que midan por observación directa actividades de movilidad, FMS y FMI y de autocuidado, controlando los cambios durante del proceso rehabilitador. Respecto a AIVD y AAVD, es aconsejable obtener información no estructurada por no poder evaluar progresos en este aspecto por observación directa en el ingreso.
7.En la consulta externa y a nivel comunitario es recomendable emplear escalas que evalúen de manera fiable la fragilidad y las actividades avanzadas, pues son las primeras que se pierden en el proceso de discapacidad. Sólo en caso de alteraciones en éstas es recomendable evaluar las AIVD y ABVD.
Correspondencia: Dr. P. Abizanda Soler.
Jefe de Sección de Geriatría. Hospital Perpetuo Socorro.
C/Seminario 4. 02006 Albacete. España.
Correo electrónico: pabizanda@sescam.jccm.es