INTRODUCCION
La relación Alberto Salgado-Especialidad de Geriatría ha sido la de un matrimonio indisoluble. Seguramente cualquiera de los otros temas, que se recogen en este número especial, homenaje a su figura, de Revista Española de Geriatría y Gerontología, podrían reclamar semejante consideración, pero es evidente la significación que el reconocimiento de la Geriatría, como especialidad homologable a las disciplinas más tradicionales en nuestro país, ha supuesto el aldabonazo definitivo para el desarrollo de la Asistencia Geriátrica.
Alberto Salgado fue el más tenaz abanderado en una cruzada que inició tan pronto como comenzaron sus responsabilidades en la Sociedad Española de Geriatría y Gerontología (SEGG) y en otros foros donde tuvo presencia, como es el caso del Hospital Central de Cruz Roja y, aunque fueron muchos los importantes logros que en el campo de la Geriatría alcanzó a lo largo de su fecunda trayectoria profesional, sin duda uno de los más trascendentes, y reconfortantes para él, fue su fundamental protagonismo en el largo y tortuoso camino que finalizó con el reconocimiento oficial de la especialidad.
Hoy, allá donde te encuentres, puedes sentirte orgulloso del legado que nos dejaste, a nosotros, tus alumnos, y a la Geriatría española.
ANTECEDENTES HISTORICOS
En 1901, Metchnikoff utiliza por primera vez la palabra «gerontología» para definir los estudios sobre el envejecimiento; estudios que siempre realizó en sentido biológico, y que años después se extenderían también a las ciencias sociales y del comportamiento.
La utilización por primera vez de la palabra «geriatría» (geriatrics), identificándola con medicina de la vejez, se debe al título de un artículo publicado en el New York Medical Journal de 21 de agosto de 1909, firmado por I. L. Nascher, judío nacido en Viena en 1863, que emigró a Estados Unidos donde completó sus estudios de Medicina.
Pero sin duda el antecedente histórico de mayor trascendencia es la creación, en el Reino Unido, de la especialidad de Geriatría, en 1946, tras los esfuerzos y trabajos de Marjorie Warren, en el West Middlessex Hospital en Islewort, pilotando el gran cambio de actitud de las disciplinas médicas en el cuidado de los pacientes ancianos.
En España la referencia más obligada es la Manuel Beltrán Báguena, catedrático de Patología Médica en la Facultad de Medicina de Valencia y primer presidente de la SEGG, que en los años cincuenta incluyó la Geriatría como disciplina en el período de Doctorado de dicha Facultad, iniciando así una andadura académica, plena de dificultados y que ha tardado medio siglo en cristalizar en una única Cátedra oficial de Geriatría, en la Universidad Complutense de Madrid.
Afortunadamente, en cuanto a docencia postgraduada se refiere, es decir, en cuanto a la formación de especialistas en Geriatría, el desarrollo, tampoco exento de dificultades, ha sido más concluyente, existiendo en la actualidad un razonable número de Servicios acreditados para la formación de especialistas.
GERIATRIA, ESPECIALIDAD MÉDICA
En 1955 existían en España 33 especialidades médicas oficiales, entre las que no se encontraba la Geriatría. Sin embargo, la nueva Ley de Especialidades de 15 de julio de 1978 (Decreto 2015/78), incluye ya la Geriatría entre las especialidades médicas oficiales en España, en parte como respuesta a la presión social que originaba el progresivo envejecimiento poblacional y en parte como final feliz de los repetidos informes evacuados al Ministerio de Educación desde la SEGG, fundamentalmente durante la época en la que, precisamente, Alberto Salgado fue primero Secretario General (1965-1973) y luego Presidente de la misma (1973-1985).
Como para el resto de las especialidades médicas, los destinos de la disciplina se rigieron por la Comisión Nacional de la especialidad, comisión que, por razones de pura lógica, presidió Alberto Salgado desde su creación hasta 1993. En las siguientes líneas revisaremos las sucesivas situaciones por las que ha pasado la especialidad desde el momento de su creación.
Las definiciones y objetivos
Revisamos, muy brevemente, estos aspectos:
Geriatría
Se define, en versión de la British Geriatric Society, como «Rama de la Medicina que se ocupa no sólo de la prevención y asistencia de las enfermedades que presentan las personas mayores, sino también de su recuperación funcional y de su reinsersión en la comunidad». La definición incluye elementos esenciales diferenciadores, derivados del énfasis puesto en la recuperación de la función y en los condicionantes sociales.
La Comisión Nacional española va más allá y define la Geriatría como «Rama de la Medicina que se ocupa de los aspectos clínicos, terapéuticos, preventivos y sociales de la salud y enfermedad en los ancianos.»
Geriatra
Aunque el Diccionario de la Real Academia Española de la Lengua lo define simplemente como «médico especialista en Geriatría», quizá sea más concluyente lo que J. C. Broklehurst, catedrático de Geriatría en la Universidad de Manchester, entiende por un geriatra: «un organizador de cuidados, un coordinador de recursos, un educador un poco de epidemiólogo, psicólogo y sociólogo, un mucho de rehabilitador y, sobre todo, un eminente clínico.»
Objetivos de la especialidad
Siguiendo otra vez a la Comisión Nacional de la especialidad, se fijan en:
Desarrollo de un sistema asistencial a todos los niveles, que atienda las múltiples alteraciones y problemas médico-sociales de los ancianos, que de forma aguda o subaguda presentan como rasgos comunes la pérdida de su independencia física o social.
Organización de una atención prolongada a los ancianos que lo necesiten.
Movilización de todos los recursos para devolver a la comunidad el mayor número de pacientes posible.
Investigación, Docencia y Formación Continuada, tanto de sus propios especialistas como del resto de profesionales relacionados con la especialidad.
El acceso a la especialización
Es evidente que el nacimiento de una especialidad médica supone la existencia de una necesidad social al respecto, de un cuerpo de doctrina que justifica la misma y, también, la presencia activa de unos profesionales motivados y conocedores del tema que, obviamente, no podían estar en posesión de una titulación que hasta entonces no existía. Todo ello obligaba a diseñar una estrategia que, en sucesivos pasos, homologara en la práctica la especialidad con las ya históricamente existentes.
El período inicial
Una vez reconocida la geriatría como especialidad se abre un primer período de transición (1978-1981) por el que pasan a ser geriatras de derecho, cumpliendo una estricta y específica normativa dictada al respecto, los profesionales que ya lo eran de hecho. Por esta primera vía alcanzaron la titulación aproximadamente 50 médicos, entre los que, naturalmente, se encontraba Alberto Salgado, y también quien estas páginas escribe.
En febrero de 1981, ante la existencia de situaciones de discriminación originadas en varias especialidades de nueva creación, el Boletín Oficial del Estado (BOE) publica en su número 42, página 3832, una Orden Ministerial por la que abre una segunda vía de acceso a la titulación para quienes hubieran iniciado, antes de 1980, un proceso de especialización en instituciones acreditadas, con programas de formación asimilables a la normativa oficial y superando las evaluaciones correspondientes, y también a quienes demostraran ejercicio práctico de la especialidad, desde antes de la mencionada fecha, al menos durante tres años en centros sin programa acreditado. En este segundo caso, era condición indispensable superar un examen en la Facultad de Medicina del distrito universitario del aspirante, ante un Tribunal en el que participarían al menos un geriatra, Jefe de Servicio en hospital acreditado, y un segundo geriatra nominado por el Consejo General de Colegios Médicos. Para ambas vías era imprescindible el informe favorable previo de la Comisión Nacional de la Especialidad. En este segundo período se incorporan a la geriatría unos 30 nuevos especialistas.
El período transitorio
Seis años después de la creación de la especialidad, el Real Decreto 127/1984 (BOE nº 29, página 2524) fija una nueva normativa, inicialmente definitiva, para acceder a los títulos de especialista, exclusivamente por vía MIR, así como las reglas por las que han de regirse las Comisiones Nacionales y Locales de docencia, con participación en las mismas de residentes en formación. Aún queda un pequeño resquicio (5% de las plazas) por el que, mediante examen teórico-práctico, pueden acceder al título quienes reúnan condiciones similares al programa de formación publicado. Esta tercera vía transitoria finaliza en 1986 y apenas un solo especialista accede a la geriatría por la misma.
Todavía aparece, en 1994, una cuarta vía transitoria al amparo del Decreto 1776/1994 (BOE 299), por la que se regula el acceso a la titulación «a determinados licenciados en Medicina que hubieran accedido, con anterioridad al citado decreto 127/1984, a una plaza de especialista en formación convocada por instituciones públicas o concertadas y que acrediten haber seguido ininterrumpidamente, y bajo el mismo régimen docente, los años correspondientes a la especialidad mediante contrato, nombramiento o beca que implique una relación profesional retribuida».
La situación actual. El decreto «Mestos»
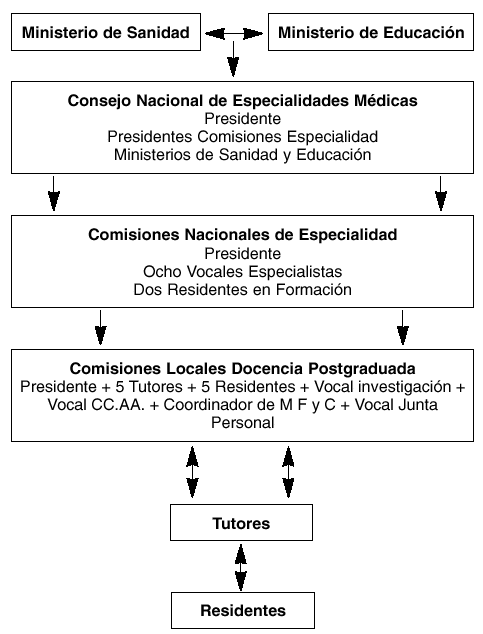
Como para todas las especialidades médicas, la acreditación de Unidades Docentes y la formación de especialistas está regulada por la Comisión Nacional de la Especialidad, que tiene un peldaño superior en el Consejo Nacional de Especialidades Médicas y un eslabón ejecutivo en las Comisiones Locales de Docencia y en los tutores específicos dependientes de la misma (Fig. 1).
Figura 1. Eslabones de la formación especializada en España.
Cuando parecía que estaban finalizados todos los regímenes transitorios para al obtención de títulos fuera del sistema MIR y los trámites se planteaban exclusivamente con los médicos españoles que habían realizado su formación fuera de España (con los que se sigue el mismo criterio del apartado anterior), las Cortes aprueban, tras los correspondientes obligados trámites, una disposición que es recogida en el denominado y contestadoDecreto «Mestos» (RD 1497/1999, BOE 230 de 25 de septiembre de 1999), por el que se regula «un procedimiento excepcional de acceso al título de Médico Especialista», dirigido a todas las especialidades, por el que se abre una quinta vía transitoria para obtener la titulación, dirigida a aquellos médicos que trabajando oficialmente en el campo de la especialidad no poseen el titulo de especialista.
El decreto exige, en una primera fase, un tiempo de ejercicio profesional de al menos un 170% superior al empleado en la vía MIR, poseer una formación equivalente a la establecida para la especialidad solicitada, realizada en un Centro Sanitario, universitario o integrado / concertado con el Sistema Nacional de Salud, en el que exista un programa de docencia. La segunda fase consiste en superar un examen curricular, un test multipreguntas y tres casos clínicos relacionados con la especialidad.
Para el conjunto de especialidades se han presentado 12.094 solicitudes, de los que 540 corresponden a Geriatría, ocupando la sexta opción más demandada, tras Medicina del Trabajo, Medicina Preventiva, Pediatría, Traumatología y Psiquiatría. Sobre el número total de solicitudes, Cataluña (2.808, lo que supone un 26%), Andalucía (1.918), Madrid (1.554) y Valencia (1.213) son las Comunidades con mayor presencia de aspirantes. En el análisis por edades, la franja 40-50 años acapara el 62% de las solicitudes. Por sexos, el 82% son hombres y el 18% mujeres.
Aunque en el momento de escribir este artículo no existen datos definitivos sobre el número de admitidos en Geriatría tras la primera fase, tanto los datos ya conocidos de otras especialidades como las estimaciones de fuentes «habitualmente contrastadas» sugieren que más del 70% de los aspirantes han superado esta fase, lo que supone que, en el caso de Geriatría, han cumplido los criterios exigidos un número cercano e incluso superior a las 400 solicitudes, cifra evidentemente desorbitada para las limitadas posibilidades formativas de la escasa oferta asistencial geriátrica especializada.
Las comisiones nacionales de especialidad no han participado en el proceso de selección de la primera fase, aunque sí ocuparán tres puestos de los cinco que conforman el tribunal de examen.
Los programas de formación
A lo largo de los ya casi de 25 años de existencia como especialidad médica oficial, la Geriatría ha sufrido, como el resto de las especialidades, los vaivenes derivados de la necesidad de adaptarse a los continuos cambios que el propio progreso de la medicina conlleva y que, lógicamente, han afectado a los programas de formación.
El programa de 1979
El citado Decreto 2015/78 recogía la exigencia de un programa formativo en las especialidades de nueva creación, programa que es elaborado por la correspondiente Comisión Nacional, programa que es presentado en 1979. El esquema general del programa contiene la definición de la especialidad, los objetivos de la misma, el contenido de los programas y la evaluación del proceso formativo
El tiempo de especialización se fija en cuatro años y aunque es esencialmente hospitalaria, rotando por los distintos niveles asistenciales, exige relación con Atención Primaria y Servicios Sociales y se completa con el correspondiente programa teórico. El programa teórico, demasiado tradicional incluye Biología, Sociología y Patología del envejecimiento, Asistencia Geriátrica, Enfermería geriátrica, Gerontopsiquiatría, Rehabilitación Geriátrica y Geriatría clínica, con minucioso recorrido por aparatos y sistemas, y énfasis final en farmacología y terapéutica.
El programa de 1984
Es la consecuencia de la mayor madurez de las nuevas especialidades y del propio Consejo General, que acota y normaliza la elaboración de los mismos al amparo del Decreto 127/84 del mes de enero del citado año. Recoge la filosofía de programación por objetivos y la cronología para conseguirlos, así como la capacitación en áreas específicas y la exigencia de participación en actividades docentes, investigadoras y asistenciales. El Programa mantiene el tiempo de formación en cuatro años.
El programa de 1996
Es el actualmente vigente, elaborado tras la decisión, en 1993, del Consejo Nacional de revisar los programas de todas y cada una las especialidades, encorsetando aun más la realización de los mismos y haciéndolos además circular por las diferentes Comisiones Nacionales por si hubiera colisión entre ellos.
En esencia, la nueva norma aumenta el período de rotaciones básicas a dos años, en línea con la filosofía troncal, cualificando y cuantificando los objetivos de las mismas. Incluye como optativa la investigación básica, hace especial énfasis en los síndromes geriátricos y utiliza, en las diferentes áreas, los niveles cognoscitivos y de habilidades y aptitudes, el contenido del programa (tabla I), las actividades a desarrollar y el grado de responsabilidad para cada año de residencia. En el anexo 1 puede leerse una síntesis de dicho documento, que resume la filosofía y principales elementos del mismo.
El intento de especialidades troncales
A finales de la década de los ochenta, siendo Luis Hernando presidente del Consejo Nacional, se elaboró, tras no pocos trabajos y discusiones, un programa de especialidades troncales en el que alrededor de grandes núcleos (Medicina, Cirugía, Servicios Centrales...) se agrupaban las distintas especialidades que tenían un tiempo de formación común y un tiempo independiente específico. Geriatría, con Alberto Salgado como portavoz, se acopló, lógicamente, al área medicina con un tiempo común de dos/tres años y un específico de tres/dos. A pesar de lo lógico del proyecto, de su sintonía internacional y del empeño puesto por el Consejo, el programa, definitivamente elaborado, duerme el sueño de los justos en algún cajón ministerial. Entre las razones supuestas para tal descalabro figura la ampliación de los tiempos de formación, que propusieron casi todas las especialidades, Geriatría incluida.
La «trampa» de las superespecialidades
Durante el proceso de elaboración del proyecto de especialidades troncales, la Geriatría hubo de superar un momento muy difícil cuando se intentó calificarla pomposamente como «superespecialidad», término ampuloso que, en la práctica, suponía la pérdida de identidad de la misma y la dependencia de otra especialidad básica. La épica oposición a la maniobra, en un ambiente no precisamente favorable, por parte de un Alberto Salgado pletórico en la argumentación, abortó la peligrosa propuesta. El autor de estas páginas, testigo presencial del debate, da fe de que los hechos fueron tal y como se describen.
Curiosamente este delicado momento, que fue clave para el futuro de la especialidad, es escasamente conocido, incluso por los estudiosos de la historia de la disciplina.
Las áreas de capacitación específica
En la línea de lo comentado en el apartado anterior, se ha optado recientemente por una orientación más razonable, una vez aceptado que el continuo de desarrollo de las propias disciplinas y, por supuesto, de las tecnologías, han ampliado los campos de actuación de algunas especialidades.
Ejemplos de estos posibles escenarios, no específicamente considerados hoy como especialidades tipificadas, son las enfermedades infecciosas y la cardiología pediátrica.
La Comisión Nacional de Geriatría ha propuesto formalmente la creación del área de capacitación «Psicogeriatría» (o Gerontopsiquiatría) y considerado la posibilidad de proponer nuevas áreas como la Rehabilitación Geriátrica (desfavorablemente informada por la Comisión de rehabilitación) o Cuidados Paliativos.
La creación de estas áreas de capacitación ha sido reglada provisionalmente por una norma ministerial y es inminente la aparición de un decreto ley, ya informado favorablemente por el Consejo Nacional de Especialidades, que recoge la necesidad de estar previamente en posesión del título de especialista en la disciplina o disciplinas afectadas, la convocatoria oficial del número de plazas estimadas, la continuidad de la formación en un régimen de dedicación completa y la posterior evaluación de este segundo proceso formativo.
Los sistemas de evaluación
Fueron definitivamente reglados en 1995, al menos hasta el momento, por una nueva Orden Ministerial (OM de 22 de junio, publicada en el BOE el 30 de junio de 1995), en la que «se regulan las Comisiones de Docencia y los sistemas de evaluación de la formación de médicos y farmacéuticos especialistas». La Orden sitúa en los tutores la responsabilidad de pilotar el proceso formativo y fija el procedimiento de evaluación anual y final de los residentes. Incluye también un sistema de valoración, por los propios residentes, de la idoneidad de la estructura docente de los distintos servicios acreditados para la formación de especialistas.
Las principales novedades, además de la potenciación de la figura del tutor, son la creación de un comité de evaluación, la calificación estratificada más allá del apto o no apto y la incorporación de un polémico Libro del Residente que recoge las actividades realizadas y cuya singladura está siendo especialmente dificultosa, entre otras razones por tratarse de un libro común para todas las especialidades que no puede contemplar las peculiaridades de cada una de ellas.
Otro aspecto, igualmente polémico, derivado de la citada OM, es la posibilidad de alcanzar la «excelencia», tras a evaluación final, por medio de un examen, de carácter voluntario, al que se accede en función de los resultados de las sucesivas evaluaciones anuales y cuyo número no puede superar el 20% de los especialistas de una determinada promoción que ha finalizado su proceso de formación. Hasta el momento de escribir estas letras, en dos años de vigencia de la norma, sólo se ha celebrado una contestada prueba en el seno de la especialidad de Medicina Familiar y Comunitaria.
Las nuevas propuestas
Aunque la Unión Europea, a través del Advisory Committee for Medical Training (ACMT) fija en un mínimo de cuatro años la duración de la formación especializada en Geriatría, hay voces que se levantan pidiendo ampliar ese período.
En el punto 4 de este apartado, ya hemos visto cómo en el intento fallido de especialidades troncales, la formación propuesta era ya de cinco años, dos de los cuales sería en tronco médico común y tres específicos en la especialidad.
Más allá va la Unión Europea de Médicos Especialistas (UEMS), organismo no institucional a diferencia del ACMT, que propone en 1999, vía su propia Geriatric Medical Section, un tiempo de seis años para cursar la especialidad, divididos en un primer período troncal médico de al menos dos años y un segundo período de cuatro años dedicados a la formación específica en geriatría, uno de los cuales puede estar dedicado un año dedicado a la investigación. El proyecto incorpora los criterios que deben reunir tanto los Centros formadores como el propio profesorado y los futuros especialistas. El currículo en el tiempo de formación específica incluye una serie de áreas (tabla II) no especialmente distinto al vigente programa español al respecto.
Realmente, la propuesta es bastante similar a la barajada en el intento de especialidades troncales en España.
LA HOMOLOGACION DE TITULOS
La situación es diferente según se trate de títulos obtenidos en estados miembros de la Unión Europea, en cuyo caso se rigen por las normativas emanadas de las correspondiente Directivas de la misma, o de otros países foráneos, sea de la propia Europa, sea de cualquier otro continente.
Unión Europea
En la actualidad son numerosos los países que tienen reconocida la Geriatría como especialidad médica oficial, aunque no siempre son similares los sistemas de formación.
La Unión Europea (UE), ha recogido en una reciente directriz (2001/19/CE de 14 de mayo de 2001), los países de la misma que tienen homologado el título de geriatría, permitiendo la libre circulación de especialistas entre los mismos. Ocho países, de los quince que conforman la Unión, cumplen esta condición (tabla III).
Sorprende la ausencia en el listado de países como Francia, en que existe un Diploma de Capacitación que se obtiene en tres años, Alemania y Austria, con condicionantes similares. Estos países, y el resto de miembros no citados, si quieren homologar su título en España o en otro de los estados citados en la tabla, deben seguir un procedimiento que, informado por la Comisión Nacional, puede finalizar exigiendo tiempos de formación complementaria.
Otros países
Para el resto de los países, la normativa es diferente y cualquiera de las solicitudes puede ser denegada, aceptada o propuesta para examen en función de las circunstancias individuales de cada caso.
En síntesis, en la Unión Europea se exige para la homologación de títulos, una formación teórico-práctica mínima de cuatro años de duración, a tiempo completo como Residentes en Hospitales acreditados para la docencia de la especialidad, participando en las guardias del Centro y recibiendo una remuneración adecuada.
LA SITUACION ACTUAL EN ESPAÑA
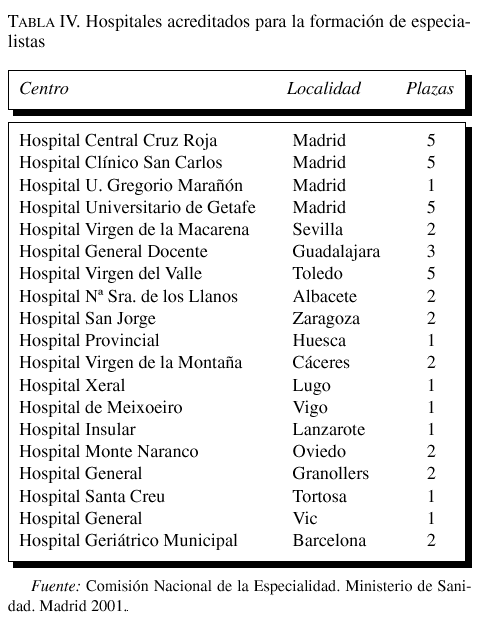
Existen 19 Servicios acreditados para la formación de especialistas (tabla IV) que convocan 43 plazas al año, sistemáticamente cubiertas. No existen este tipo de Unidades en ocho Comunidades, algunas tan emblemáticas como Valencia (donde se impartió por primera vez la disciplina en el período de doctorado) o el País Vasco. Madrid, con cinco servicios acreditados y Cataluña, con cuatro, lideran esta particular clasificación.
Sobre datos oficiales, en 1999 había en España 353 especialistas en Geriatría, a los que hoy hay que sumar las dos últimas proporciones MIR y un muy limitado número de homologaciones de títulos extranjeros, lo que supone una cifra aproximada de 430 titulados. De ellos el 66% han obtenido el título por vía MIR. La resolución final del ya analizado Decreto Mestos, con más solicitudes de titulación que el número de especialistas actuales, puede obviamente modificar estos datos.
Por el momento no se observan atisbos de ampliar el tiempo de período formativo, tal como demanda la UEMS, ni tampoco de establecer el sistema de especialidades troncales que, en general, goza de los mejores apoyos, incluido el Consejo Nacional de Especialidades Médicas que, como también se ha comentado, elaboró en su día un elaborado y completo proyecto al respecto.
ANEXO 1. SINTESIS PROGRAMA DOCENTE DE GERIATRIA (GUIA DE FORMACION DE ESPECIALISTAS 1996)
Denominación de la Especialidad: Geriatría
Duración: Cuatro años
Licenciatura previa: Medicina
Introducción
Siguiendo la experiencias inglesa y norteamericana, así como las líneas docentes auspiciadas por la Organización Mundial de la Salud y por Naciones Unidas, que en la Asamblea Mundial del Envejecimiento (Viena 1982) incluye entre sus Recomendaciones frecuentes referencias al respecto («Desarrollar al máximo los servicios sanitarios, tanto a nivel ambulatorio como hospitalario, en base a las necesidades que presenten las personas de edad, contando con la infraestructura necesaria, así como con el personal especializado que pueda llevar a la práctica una asistencia integral y completa» (Rec 6); «Deberá estimularse la capacitación en todos los aspectos de la Gerontología y la Geriatría y darles la debida importancia en los planes de estudio a todos los niveles» (Rec 44); «Los Gobiernos deberán estimular la creación de instituciones especializadas en la enseñanza de la Gerontología y la Geriatría» (Rec 45), la Comisión Nacional de la especialidad de Geriatría aborda la formación de especialistas según las siguientes líneas maestras:
Objetivos generales de la formación
La alta prevalencia de enfermedades en el anciano, los diferentes patrones de presentación, su tendencia a la incapacidad, su más dificultosa respuesta al tratamiento y sus frecuentes requerimientos de soporte social requieren una especial preparación médica al respecto.
Los objetivos generales deberán ir dirigidos hacia una formación que contemple al paciente geriátrico, en su completo entorno bio-psico-social, a lo largo de una cadena que comienza en los cambios (morfológicos, psicológicos, funcionales y sociales) que origina el proceso de envejecimiento individual, continua con la prevención y el manejo de las diferentes situaciones de enfermedad e incapacidad y culmina con la actuación interdisciplinar conjunta en los distintos niveles asistenciales, tanto sanitarios como sociales.
Formación teórico-practica
Deberá abarcar prioritariamente los siguientes aspectos:
1. Envejecimiento: Demografía, Biología y Fisiopatología, con especial dedicación a los aspectos básicos del proceso de envejecimiento fisiológico y a los cambios funcionales en el curso del mismo.
2. Enfermedades más frecuentes: Aunque en el anciano son posibles todos los tipos de patologías, muchas de ellas son especialmente habituales (Cardiopatías, HTA, Diabetes, BNCO, Demencia...) y por ello precisan un mejor conocimiento.
3. Presentación atípica de enfermedades: No es la excepción que una sintomatología inexpresiva dificulte un correcto diagnóstico. En los pacientes ancianos hay que perseguir patologías no conocidas, con mucha frecuencia origen de incapacidad.
4. Enfermedades incapacitantes: Una de las grandes razones de la especialidad es la prevención, tratamiento y rehabilitación de las situaciones de pérdida de la capacidad de autosuficiencia.
5. Síndromes geriátricos: Entendidos como situaciones complejas y reales en la práctica clínica, escasamente comentadas en la literatura médica tradicional. Destacan, ya citados, el deterioro cognitivo, los estados confusionales, la incontinencia, el inmovilismo, las caídas, las úlceras por presión, la malnutrición, los cuidados paliativos, etc.
6. Técnicas de valoración geriátrica: En los aspectos clínico, mental, funcional y social. Constituyen, ya se ha comentado, una verdadera tecnología que debe ser conocida a fondo por los futuros especialistas.
7. Utilización de fármacos: Aspecto básico en Geriatría, donde la yatrogenia es habitual causa de cuadros de difícil interpretación y de ingresos hospitalarios. El buen conocimiento de la farmacodinamia y farmacocinética de las drogas en el anciano y el control del abuso y efectos secundarios de los fármacos es esencial en patología geriátrica.
8. Trabajo interdisciplinario: También ya comentado y que supone la necesidad de una específica actitud al respecto. La interrelación con el resto de las especialidades, los equipos de enfermería y rehabilitación, trabajadores sociales, equipos de atención Primaria y Servicios Sociales Comunitarios es fundamental y exige la correspondiente práctica y conocimientos al respecto.
9. Principios de rehabilitación: Tal y como se deduce del énfasis puesto en el control de la incapacidad como objetivo prioritario de la especialidad.
10. Principios de psicogeriatría: El deterioro cognitivo, la demencia, la depresión, la ansiedad, el insomnio y el manejo de psicofármacos son situaciones especialmente frecuentes en el anciano y constituyen, junto a las repercusiones psíquicas que, en ambas direcciones, origina la enfermedad orgánica, el eje de este apartado.
11. Principios de asistencia médico-social: Los aspectos sociales desfavorables condicionan fuertemente tanto la evolución como la propia aparición de la enfermedad. Es por ello obligado una especial atención a esta parcela asistencial.
12. Organización de servicios: Entendidos como el conjunto de niveles de atención (hospitalarios y extrahospitalarios, sanitarios y sociales) en función de las diferentes situaciones de enfermedad, desde procesos agudos de necesario ingreso hospitalario hasta los cuadros incapacitantes que precisan cuidados de larga duración o terminales. Constituyen otro de los aspectos fundamentales de la especialidad que exigen un profundo conocimiento al respecto.