Afortunadamente para los geriatras, las publicaciones en el campo de la fragilidad son cada día más numerosas y de mejor calidad. De 2008, se recogen 184 artículos en MEDLINE si cruzamos los términos «frailty» y «elderly», pero cuando usamos referencias cruzadas con otros términos o ampliamos la búsqueda a través de «artículos relacionados», la información se multiplica.
Los avances en fragilidad se están produciendo en todos sus ámbitos, desde epidemiología, patogenia, clínica, diagnóstico y en menor medida, por desgracia, en tratamiento. Pero por encima de los avances, cada vez existe un mayor consenso en que la fragilidad es un estado o condición que antecede a la discapacidad, que está intrínsecamente unida al fenómeno biológico del envejecimiento a través de una pérdida de reserva funcional que origina vulnerabilidad a estresores, que en su constructo patogénico predomina un disbalance energeticometabólico, y que es un importante predictor de eventos adversos en ancianos. Sobre esta base, hay algunos artículos que merecen ser analizados en este último año.
EpidemiologíaEn el aspecto epidemiológico destacan dos trabajos. Santos-Eggimann et al1 firman un artículo en el que por primera vez se presentan datos sobre la prevalencia de fragilidad en Europa. Los autores, colaboradores en el proyecto SHARE, llevan a cabo una encuesta en 10 países europeos (España, Suecia, Dinamarca, Holanda, Alemania, Austria, Suiza, Francia, Italia y Grecia) para identificar la prevalencia de fragilidad en mayores de 65 años de la comunidad, aplicando criterios de Fried, aunque con modificaciones en la manera de medir los cinco componentes que la caracterizan. Aunque la encuesta tiene problemas metodológicos, como la elevada tasa de negativa a participar (en España, por ejemplo, el 47% de la muestra seleccionada aleatorizadamente no quiso contestar el cuestionario, y la media de los 10 países fue del 38%) o la modificación de las definiciones operativas de los subcomponentes de la fragilidad, es una primera aproximación rigurosa a la importancia de este problema. Los autores encuentran una prevalencia de fragilidad del 17% y de prefragilidad del 42,3% en la muestra global de los 10 países, y es mayor en mujeres y en los países del sur de Europa, destacando España, Italia, Grecia y Francia. Los datos de nuestro país reflejan una prevalencia de fragilidad del 27,3% y de prefragilidad del 50,9% en los mayores de 65 años de la comunidad, y cuando se analizan sólo los mayores independientes de la comunidad, las cifras son del 21 y el 53,7%, respectivamente. Es llamativa la gran dispersión de los datos entre países, puesto que las prevalencias de fragilidad oscilan entre el 5,8% de Suiza y el 27,3% de España. Esta disparidad puede deberse a los propios problemas metodológicos de la encuesta (aunque a los autores les parece poco probable), a factores socioculturales o ambientales, a factores genéticos o incluso a una manera diferente de entender las preguntas del cuestionario. Los hallazgos del estudio plantean varios interrogantes: ¿Son universales los criterios Fried de fragilidad o deben ser adaptados a las diferentes poblaciones del planeta? ¿Es la fragilidad una condición más prevalente de lo que hasta ahora se pensaba con datos en Estados Unidos de alrededor del 10%? ¿Es la fragilidad en Europa tan buena predictora de eventos adversos como en Estados Unidos?
En contraste con este trabajo, Ávila-Funes et al2 publican los primeros resultados del Three-City Study, un ambicioso proyecto longitudinal sobre una cohorte de 9.294 mayores de 65 años de Bordeaux, Dijon y Montpellier, en Francia. Con una subcohorte de 6.078 personas de la comunidad, no inmovilizados ni dementes, de Bordeaux y Dijon exclusivamente y aplicando criterios de Fried ligeramente modificados, los autores encuentran una prevalencia de fragilidad del 7% y de prefragilidad del 47,6%. Los sujetos frágiles fueron más frecuentemente mujeres, de mayor edad, con mayor comorbilidad y menor nivel educacional. La cohorte fue seguida durante 4 años y se comprobó que las personas frágiles tuvieron un riesgo aumentado de discapacidad incidente en actividades básicas de la vida diaria (AVD), actividades instrumentales de la vida diaria y de hospitalización, aunque no así de mortalidad o discapacidad en la movilidad. Los datos de este estudio concuerdan más con los aportados por los ya conocidos americanos del Cardiovascular Health Study (edad ≥65; fragilidad: 4,9% en hombres y 7,3% en mujeres), Women′s Health and Aging Study I y II (edad 70–79; frágiles, el 11,3%), Osteoporotic Fractures in Men Study (edad ≥65; fragilidad: 4%), Women′s Health Initiative Study (edad 65–79; fragilidad: 16,3%), Study of Osteoporotic Fractures (edad ≥70; fragilidad: 16,3%), o el italiano inCHIANTI (edad ≥65; fragilidad: 8,8%) que la encuesta de Santos-Eggimann, con una metodología más rigurosa, por lo que probablemente los valores reales se acerquen más a los del estudio de las tres ciudades. Cabe también resaltar que, junto con el estudio italiano inCHIANTI, es la segunda gran cohorte europea que comprueba la validez pronóstica de los criterios de fragilidad para predecir eventos adversos en ancianos.
No hay dudas de que la mejor manera de estudiar el envejecimiento satisfactorio es analizar cohortes de personas con supervivencia excepcional, de más de 90 años (nonagenarios), más de 100 años (centenarios) y recientemente de más de 110 años (supercentenarios). El describir modelos de supervivencia extraordinaria puede ayudar a conocer los aspectos genéticos o ambientales que la modulan, así como la influencia de las enfermedades y sus tratamientos. En este campo y en el último año destacan tres artículos. En el primero, Willcox describe las características fenotípicas de los supercentenarios de Okinawa, pequeña isla del sur de Japón con la mayor concentración de supercentenarios del mundo3. Impresiona la escasa carga de enfermedad de los sujetos así como la escasa discapacidad en AVD hasta los 100 años y la normalidad en la mayoría de los parámetros clínicos analizados a esta edad. Sin embargo, a partir de los 105 años, las personas comienzan a presentar marcadores clínicos (pérdida de peso o pérdida de movilidad) y biológicos (anemia, descenso de proteínas, colesterol y triglicéridos) de fragilidad, así como discapacidad en AVD. Probablemente, aspectos genéticos, ambientales y estilos de vida influyan en esta elevada supervivencia libre de enfermedad y discapacidad hasta más allá de los 100 años, pero es de destacar que la manera de llegar al final de la vida a partir de los 105 años comparte muchas características con el fenotipo de fragilidad.
Un segundo estudio en centenarios suecos intenta mediante un modelo multivariante explicar la mayor o menor supervivencia de estas personas a partir de esa edad4. Los autores encuentran que las características individuales de los sujetos, como la reserva fisiológica, el estado funcional y de salud, así como la propia suerte, influyen más en la supervivencia a esas edades que los factores hereditarios, las relaciones sociales, el estado marital o la personalidad, por lo que en edades extremas serían más relevantes los factores estocásticos que los programados.
Por último, un trabajo de Yates et al5 analiza la probabilidad de que las personas de una cohorte de 2.357 sujetos saludables de 70 años del Physician′s Health Study vivan hasta los 90 años según una serie de factores de riesgo modificables que incluyen la hipertensión, la diabetes, la obesidad, el tabaquismo y el sedentarismo. Los autores observan que cuando no existe ninguno de esos 5 factores de riesgo, la probabilidad de vivir hasta los 90 años es del 54%, mientras que si se dan los 5, la probabilidad desciende hasta el 4%. Este artículo refuerza el conocimiento de que la modificación de determinados factores de riesgo en edades tempranas de la vejez, como el control de la hipertensión o la diabetes, el cese del hábito tabáquico, la pérdida de peso o el estilo de vida activo, puede prolongar la supervivencia. La prevención no sólo es posible, sino que debe ser una obligación en la población anciana.
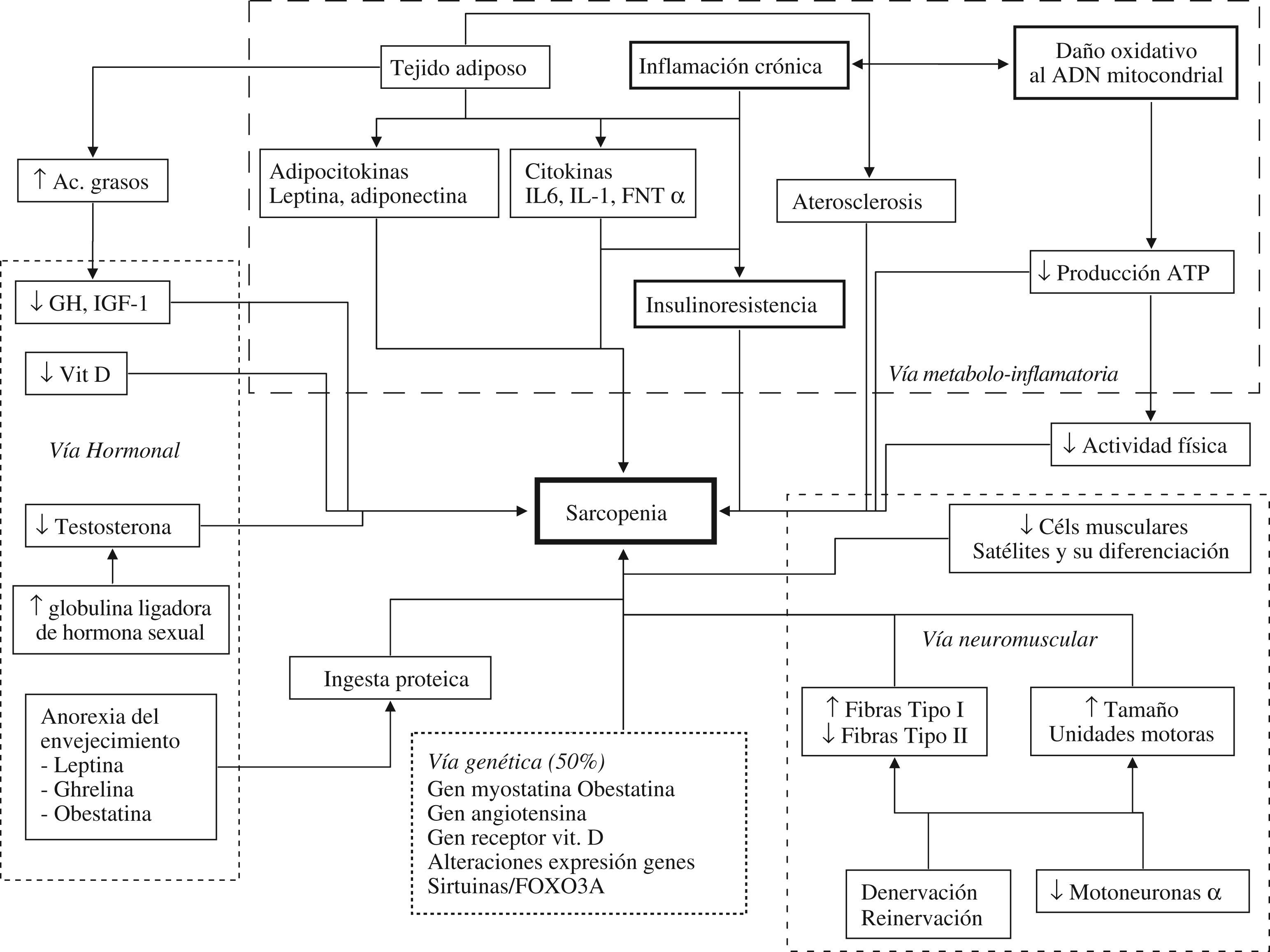
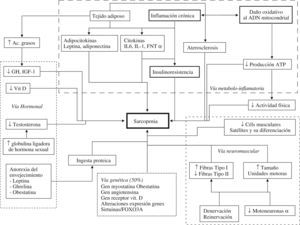
PatogeniaAdentrándonos en el enmarañado entramado de la patogenia de la fragilidad, en el último año se han publicado numerosos trabajos, alguno de los cuales merece ser comentado. Siguiendo la línea de la relación entre tejido adiposo, sarcopenia y fragilidad, Arai et al6 publican un precioso estudio en el que siguen a 252 centenarios hasta su muerte, analizando la relación entre lo que denominan «marcadores de función adiposa» y mortalidad. Como marcadores de función adiposa incluyen niveles bajos de leptina y de adiponectina, y elevados de TNF-α, construyendo una simple escala aditiva con rango de entre 0 y 3, según no se tenga ningún factor de riesgo adiposo o los tres. A medida que aumentó la puntuación en la escala adiposa, aumentó el riesgo de mortalidad (HR: 1,27; IC del 95%: 1,03–1,55) ajustada. Otros marcadores que se relacionaron con mortalidad fueron la PCR, la IL-6, el IGF-1, la IGF-binding protein-3 y la albúmina. Según los autores, el mantenimiento del eje de la función adiposa y del IGF-1 contribuiría a una adaptación satisfactoria que contrabalancearía los deterioros multisistémicos asociados al envejecimiento, favoreciendo la supervivencia.
Parece claro que la inflamación crónica de bajo grado es un factor determinante para desarrollar el síndrome de fragilidad. Bajo este prisma, Sergio7 publica una revisión que explora la compleja relación entre los fenómenos inflamatorios del envejecimiento, denominados en la literatura médica anglosajona bajo el término inflamm-aging y los fenómenos antiinflamatorios que se producen como respuesta. Por inflamm-aging se conoce la regulación al alza de determinadas citoquinas proinflamatorias que ocurre en la edad adulta y durante las enfermedades crónicas asociadas al envejecimiento, destacando la IL-6, IL-1, TNF-α, IL-2 y el IFN-α. Esta activación de citoquinas produce como efectos deletéreos inflamación crónica, liberación de reactantes de fase aguda hepáticos, insulinorresistencia y actividad osteoclástica. Para contrarrestar este estado inflamatorio, el organismo actúa a través de las citoquinas antiinflamatorias IL-4, IL-10 e IL-13 produciendo activación del eje hipotalamohipofisosuprarrenal, y originando una elevación del cortisol que causará secundariamente, y como efectos no deseados, resorción ósea, lipólisis, catabolismo proteico, gluconeogénesis y disfunción inmune según el sistema sobre el que actúe, produciendo en último término fragilidad y enfermedad crónica. La coexistencia de fenómenos inflamatorios y antiinflamatorios en el anciano va a tener un efecto negativo sobre el metabolismo, la densidad ósea, la fuerza, la tolerancia al ejercicio, el sistema vascular, la cognición y el afecto, colaborando en última instancia a desencadenar el fenotipo de fragilidad.
Aunque se ha descrito que los niveles de cortisol aumentan con la edad, y que el cortisol podría funcionar como mediador de los procesos endocrinometabólicos implicados en el desarrollo de la fragilidad, hasta ahora los resultados eran equívocos. El grupo de Fried con la base del Women′s Health and Aging Study publica un trabajo en el que analizan las variaciones circadianas de cortisol en mujeres frágiles8. Los autores encuentran una asociación entre la fragilidad y los niveles de cortisol por la tarde, los niveles medios de cortisol a lo largo del día, y un menor descenso de los niveles de cortisol durante el día, pero no así con los niveles matinales. Podría plantearse la hipótesis de que no son los niveles altos de cortisol puntuales por la mañana lo que mantiene el estado de inflamación crónica de bajo grado en el síndrome de fragilidad, sino el bloqueo del descenso fisiológico del cortisol que acontece durante el día, por lo que si se desea analizar esta hormona en futuros estudios, no es suficiente con una única determinación diaria, sino que se precisan varias determinaciones para establecer el ritmo.
Otro aspecto que recientemente ha recibido gran atención es la relación entre el estado de resistencia insulínica y el síndrome de fragilidad. Abbatecola y Paolisso publican una revisión en la que desgranan los mecanismos mediante los cuales la insulinorresistencia puede participar en la patogénesis de la fragilidad9. Se conoce que la insulinorresistencia produce pérdida de fibras musculares, aumento de las citoquinas mediadoras de la inflamación (IL-6, TNF-α, PCR y NF-κβ), disfunción endotelial y disminución del flujo sanguíneo muscular, favoreciendo la reducción del metabolismo muscular y produciendo, por consiguiente, sarcopenia, aspecto central de la fragilidad. La insulinorresistencia produce a nivel cerebral una disminución de la acción del receptor de insulina, un aumento de las placas de amiloide y un aumento de los ovillos neurofibrilares10, favoreciendo el deterioro cognitivo que se ha visto asociado a fragilidad. Por último, la insulinorresistencia produce un disbalance en el metabolismo adiposo que puede favorecer el desarrollo de obesidad sarcopénica. El conocimiento de los mecanismos que rigen la asociación entre resistencia insulínica y fragilidad puede ser de utilidad para implementar tratamientos que prevengan o enlentezcan el desarrollo de este síndrome.
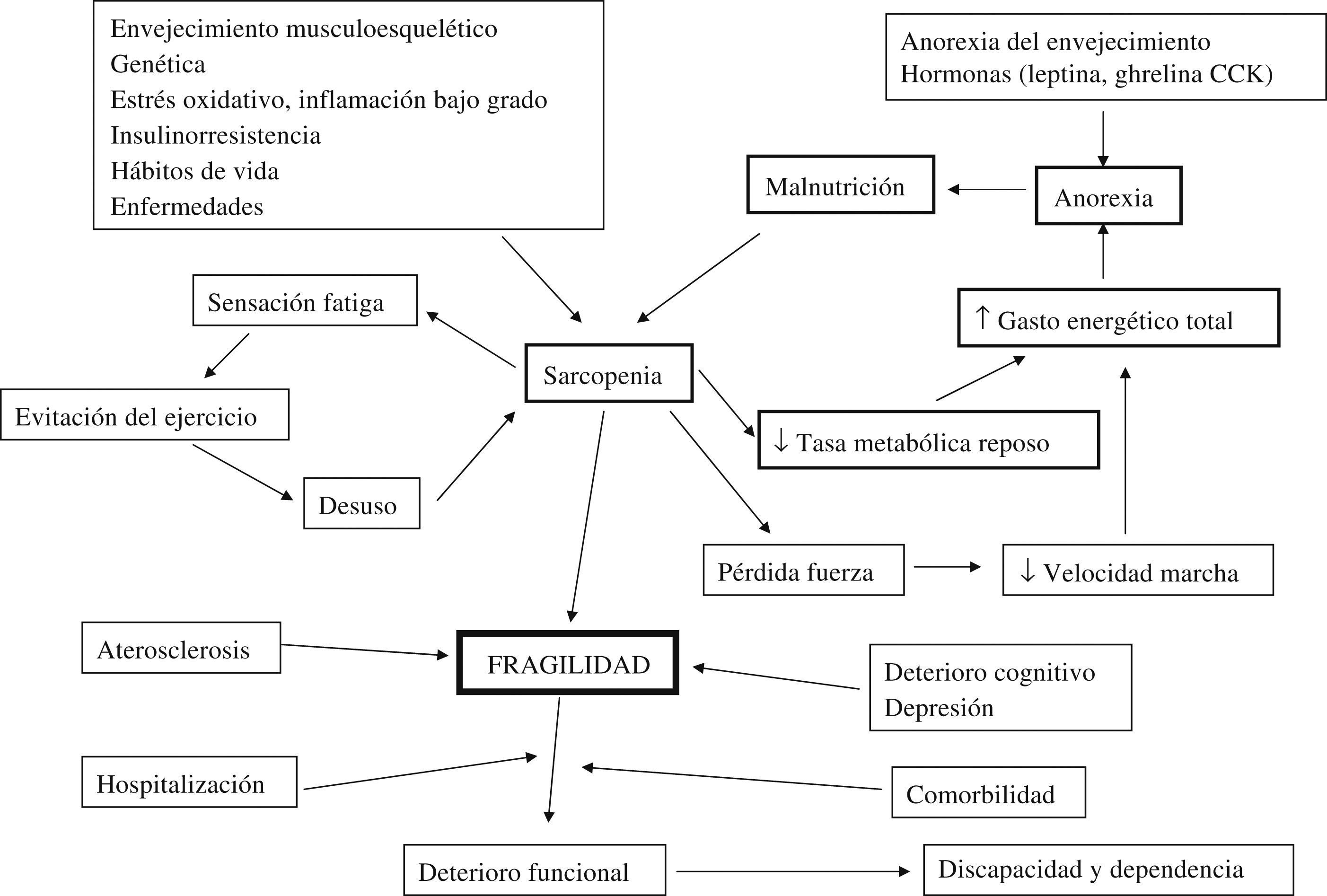
La figuras 1 y 2 recogen de manera esquemática el estado actual de conocimientos en la patogenia del síndrome de fragilidad y de la sarcopenia, y pueden servir como recopilación de la información presentada en esta actualización. Es recomendable, asimismo, realizar una lectura del artículo de Rolland, que revisa de manera detallada la etiopatogenia, la valoración, las consecuencias y las perspectivas de futuro de la sarcopenia11. Aunque parezca anecdótico, no quisiera pasar la oportunidad de remarcar la relevancia de un trabajo de Walston en el que por primera vez se describe la caracterización física y biológica de un ratón frágil, denominado IL-10tm/tm12. Los grandes avances en la mayoría de las patologías humanas han sido precedidos de estudios en animales de experimentación, por lo que creo que debemos congratularnos de disponer, por fin, de un modelo animal que permita profundizar en la patogenia y terapéutica de este síndrome.
ClínicaEn el aspecto clínico, en 2008 cabe resaltar un artículo del equipo de Fried derivado del Women′s Health and Aging Study II13 en el que se describe la prevalencia de cada uno de los 5 criterios del fenotipo de fragilidad que defiende su equipo, así como la probabilidad de acabar siendo frágil tras 7,5 años de seguimiento, cuando se tiene cada uno de ellos. Los autores encuentran que cuando los sujetos de la cohorte cumplían criterios de fragilidad (3 o más criterios), el 79,2% presentaba debilidad, el 87,5% lentitud, el 66,7% baja actividad, el 50% agotamiento y el 45,8% pérdida de peso. Sin embargo, el criterio que se asoció con más intensidad al desarrollo incidente de fragilidad fue la pérdida de peso (HR: 4,37), seguido del agotamiento (HR: 3,71), la debilidad (HR: 2,60), la baja actividad (HR: 2,25) y la lentitud (HR: 1,46). La incidencia de fragilidad tras 7,5 años de seguimiento fue del 9% entre mujeres no frágiles. La relevancia del trabajo consiste en saber que a pesar de que la debilidad y la lentitud son los rasgos fenotípicos más frecuentes de la fragilidad, en mujeres no frágiles debe preocuparnos más la pérdida de peso o el agotamiento, porque esas mujeres tienen un riesgo entre 3 y 5 veces mayor de convertirse en frágiles en los próximos años.
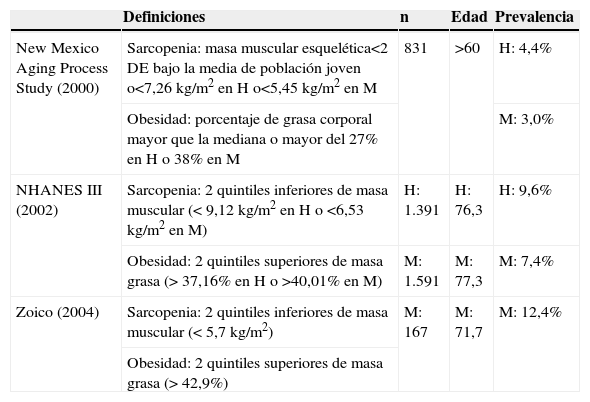
Asimismo, en el campo de la clínica merece un comentario la revisión de Zamboni et al14 sobre la obesidad sarcopénica. A pesar de no existir consenso sobre la definición de este término, puesto que se han postulado diferentes fórmulas de calcularlo e instrumentos de medida diferentes (la DEXA y la bioimpedanciometría son los métodos más validados), sí existe consenso en que el término debe combinar definiciones de sarcopenia y de obesidad. Las definiciones más empleadas son la de Baumgartner y la de Davidson, que se recogen en la tabla 115. La prevalencia de esta condición aumenta con la edad y se ha asociado con una mayor mortalidad, morbilidad y discapacidad. El músculo y el tejido adiposo están claramente interconectados en la patogenia de la fragilidad, como se ha comentado, y aunque no se conocen con exactitud los mecanismos por los cuales la grasa origina pérdida de músculo (parece que ésta es la causalidad y no al revés), se han implicado a citoquinas proinflamatorias (TNF-α o leptina) producidas por la primera.
Definiciones de obesidad sarcopénica, modificado de Stenholm15
| Definiciones | n | Edad | Prevalencia | |
| New Mexico Aging Process Study (2000) | Sarcopenia: masa muscular esquelética<2 DE bajo la media de población joven o<7,26kg/m2 en H o<5,45kg/m2 en M | 831 | >60 | H: 4,4% |
| Obesidad: porcentaje de grasa corporal mayor que la mediana o mayor del 27% en H o 38% en M | M: 3,0% | |||
| NHANES III (2002) | Sarcopenia: 2 quintiles inferiores de masa muscular (<9,12kg/m2 en H o <6,53kg/m2 en M) | H: 1.391 | H: 76,3 | H: 9,6% |
| Obesidad: 2 quintiles superiores de masa grasa (>37,16% en H o >40,01% en M) | M: 1.591 | M: 77,3 | M: 7,4% | |
| Zoico (2004) | Sarcopenia: 2 quintiles inferiores de masa muscular (<5,7kg/m2) | M: 167 | M: 71,7 | M: 12,4% |
| Obesidad: 2 quintiles superiores de masa grasa (>42,9%) |
DE: desviación estándar; H: hombres; M: mujeres.
Aunque la piedra angular de la fragilidad sigue siendo la sarcopenia, resultan sorprendentes los resultados del grupo InCHIANTI, que refuerzan las bases clínicas de la Geriatría. Cesari et al analizan en esta cohorte italiana la asociación entre área muscular, área grasa y densidad muscular en pantorrilla y velocidad de marcha con mortalidad16. La única variable que presentó una asociación ajustada significativa fue la velocidad de marcha. De manera similar, autores del Health, Aging and Body Composition Study demuestran cómo la fuerza muscular, la función y la densidad muscular, pero no así el tamaño ni la masa muscular en muslo, son predictores de hospitalización17. Queda por dilucidar si sólo son las variables clínicas como la fuerza, la función o el fenotipo de fragilidad las que predicen eventos adversos en ancianos, si no estaremos seleccionando los biomarcadores equivocados cuando hablamos de sarcopenia o si es necesario que dichos biomarcadores causen un daño clínico para que puedan funcionar como factores de riesgo. Realizando una similitud con el cerebro, es necesario que la atrofia cerebral origine deterioro cognitivo para que sea un predictor de progresión a enfermedad de Alzheimer o de mortalidad.
Recientemente, en nuestro medio se han publicado dos excelentes revisiones sobre la prevención de la dependencia18 y la fragilidad19, sobre la base del trabajo de un grupo de expertos de las administraciones de sanidad. Es de desear que los grupos españoles que trabajan en fragilidad, la mayoría englobados en la red temática RETICEF del Instituto de Salud Carlos III, comiencen a aportar datos sobre esta condición.
TratamientoNo se puede concluir esta actualización sin revisar el área del tratamiento. Si se revisan los ensayos clínicos en marcha en fragilidad y sarcopenia, comprobamos que existen 31 en fragilidad y 37 en sarcopenia. Los fármacos más prometedores en este campo son los moduladores selectivos de los receptores androgénicos, actualmente en fase ii de investigación, sin olvidar los miméticos de la ghrelina o los suplementos nutricionales. Hasta el momento, los resultados obtenidos con los andrógenos no han sido satisfactorios por los efectos secundarios, mientras que el ejercicio sigue siendo la terapia que mejores resultados consigue. La mortalidad en ancianos mayores de 75 años que realizan ejercicio es similar a la de aquellos que son 10 años más jóvenes y que no hacen ejercicio, y el beneficio del ejercicio es mayor cuanto más frágil es la persona20.